
4 курс / Дерматовенерология / Эффективная_лазерная_терапия_Том_1_Основы_лазерной_терапии_С_В_Москвин
.pdf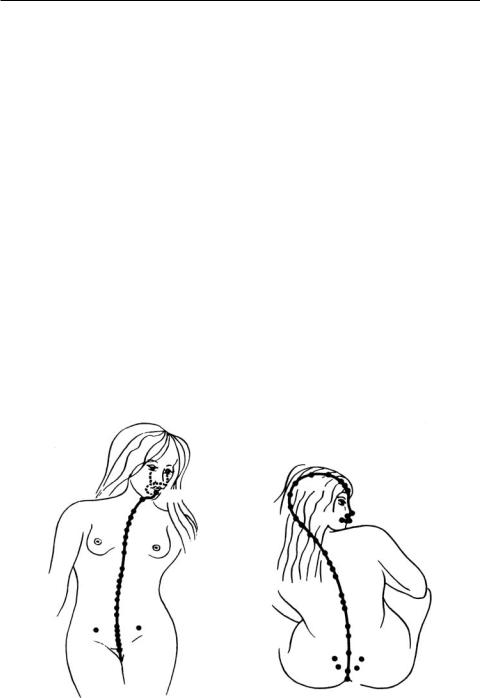
ОСНОВЫ ЛАЗЕРНОЙ ТЕРАПИИ
лазерная терапия расширяет возможности гинекологов в лечении кольпитов и цервицитов.
Показания: подострый и хронический серозно-гнойный, грибковый, сенильный кольпит, герпетический кольпит. Наиболее эффективна лазерная терапияприсенильномкольпите. ПривсехвидахкольпитовЛТпроводитсяна фоне стандартного медикаментозного лечения с ежедневной санацией влагалища. Перед проведением лазерной терапии необходимо онкоцитологическое исследование мазков с шейки матки.
Повторение курса возможно через месяц.
Методика 1. Комбинированная. Проводится интравагинальное освечивание (рис. 3.60, зона 8, лазерная излучающая головка КЛО-635-15 (длина волны 635 нм, непрерывный режим, мощность без насадки максимальная – 10–15 мВт) через гинекологическую насадку Г-3. На насадку надевают презерватив, который смазывают соответствующим (по профилю заболевания) лечебным препаратом.
Затем проводится освечивание матричной импульсной ИК-лазерной излучающей головкой МЛ-904-80 (длина волны 904 нм, 8 лазерных диодов, импульсная мощность 60–80 Вт, частота 80–150 Гц) с магнитной насадкой ММ-50 области входа во влагалище (рис. 3.60, зона 7) с расстояния 1 см сканирующим методом в течение 2 мин и болевых зон (рис. 3.60, зона 6) в крест- цово-поясничной области (выявляются пальпаторно).
Методика 2. Ориентировочная схема (указаны точки акупунктуры, дополнительные к базовому рецепту – см. рис. 3.61):
|
20 |
24 |
|
24 |
|
|
|
|
22 |
|
28 |
16 |
|
12 |
|
|
8
5
2
1
Рис. 3.61. Зоны воздействия (проекция придатков, болевые зоны в области крестца, точки акупунктуры на меридианах VC и VG) [Буйлин В.А., 2003]
650
Рекомендовано к покупке и прочтению разделом по дерматологии сайта https://meduniver.com/

Часть III. Частные методики лазерной терапии
1-я процедура: базовый рецепт.
2-я процедура: интравагинально 2 мин (см. методику 1) + наружно сканирующим методом в течение 2 мин (см. методику 1) + на точки акупунктуры: V53, V58 (табл. 2.5).
3-я процедура: параметры и метод воздействия, как во 2-й процедуре + на точки акупунктуры: R4, R10, V55.
4-япроцедура: интравагинально2 мин(см. методику1) + наружноеосвечиваниевтечение1 мин(увеличитьчастотудо1500 Гц) + наточкиакупунктуры: VB28, VB29, F2.
5-я процедура: параметры 4-й процедуры + на точки акупунктуры: F10, F11, VC1.
6-я процедура: интравагинально, экспозиция 4 мин (см. методику 1) + наружное освечивание в течение 1 мин при частоте следования импульсов 1500 Гц, зоны пояснично-крестцовой области (2–3) по 1 мин, контактно-зер- кальная методика, импульсная ИК-лазерная излучающая головка ЛО-904-20 (длинаволны904 нм, мощностьмаксимальная, частотаследованияимпульсов 150 Гц) сзеркальнойнасадкойЗН-35 + наточкиакупунктуры: VC2, F12, VG27.
7-я процедура: параметры 6-й процедуры + на точку акупунктуры GI10. 8-я процедура: интравагинально сканированием, круговые движения по сводам и стенкам влагалища от шейки матки до входа во влагалище в течение 4 мин, импульснаяИК-лазернаяизлучающаяголовкаЛО-904-20 (длинаволны 904 нм, мощность без насадки максимальная – 15–20 Вт, частота 1500 Гц) с насадкой Г-3 + контактно-зеркальная методика, импульсная ИК-лазерная излучающая головка ЛО-904-20 (длина волны 904 нм, мощность максимальная – 15–20 Вт, частота 80–150 Гц) с зеркальной насадкой ЗН-35, наружное освечивание входа во влагалище в течение 1 мин и центра области ромба
Михаэлиса в течение 1 мин + на точки акупунктуры: P7, R6.
9-я процедура: повторяются параметры 8-й процедуры + на точки акупун-
ктуры: R3, R12.
10-я и 11-я процедуры: повторяются параметры 8-й процедуры, но интравагинально при частоте следования импульсов 80 Гц в течение 4 мин + наружно при частоте 80 Гц в течение 1 мин, центр ромба Михаэлиса и центр надлобковой области при частоте 80 Гц по 0,5 мин + на точки акупунктуры: TR5, VB39, VB41.
12-я и 13-я процедуры: интравагинальное сканирование (параметры 8-й процедуры) по всему объёму влагалища при частоте следования импульсов 80 Гц в течение 2 мин без лазерной акупунктуры.
Крауроз вульвы (N90.4),
идиопатический нейрогенный зуд вульвы (L29.2)
Зуд вульвы может быть проявлением ряда обменных эндокринных заболеваний (сахарный диабет), результатом некоторых инфекционно-воспали-
651

ОСНОВЫ ЛАЗЕРНОЙ ТЕРАПИИ
тельных процессов (грибковые поражения, опрелости и т. д.) и может быть идиопатическим, когда не удаётся обнаружить каких-либо явных этиологических факторов.
Зуд, являющийся симптомом какой-либо экстрагенитальной патологии, подлежиткомплексномуэтиопатогенетическомулечению. Лазернаятерапияв данной ситуации может играть вспомогательную роль, уменьшая неприятные субъективные ощущения.
Вслучаеидиопатическогозудалазернаятерапиянарядуссоответствующей диетой, седативными и антигистаминными препаратами является ведущим методом лечения.
Местные аллергические реакции в области вульвы также в большинстве случаевустраняютсяпривключениивкомплекслечебныхмероприятий(гипоаллергеннаядиета, антигистаминныеиседативныепрепаратыидр.) лазерной терапии.
Отёк вульвы часто сопровождает большинство патологических процессов вульвы, это касается опрелостей, травм, зуда и других заболеваний.
При всех вышеперечисленных состояниях лазерная терапия оказывает выраженный эффект благодаря нормализации микроциркуляции, улучшению трофики тканей, в том числе и нервных окончаний, анальгетическому действию, стимулирующемувлияниюнаместныеигуморальныезвеньяиммунной системы.
Лечение проводят в комплексе с медикаментозной терапией. Перед проведением процедуры показана прицельная биопсия с участков, подозрительных на злокачественное перерождение, онкоцитологическое исследование мазков с шейки матки.
Противопоказания: рак вульвы, зуд вульвы на фоне сахарного диабета и глистной инвазии.
МетодикаЛТ. Дистантная, лабильная+ контактно-зеркальная(МЛТ),
стабильная (расстояние от излучающей головки 1 см). Проводится сканирование очага крауроза (большие, малые половые губы, лобок, промежность) (рис. 3.60, зона 7), затем контактно стабильно освечивают зоны 4 и 6, импульсная ИК-лазерная излучающая головка ЛО-904-20 (длина волны 904 нм, мощностьмаксимальная– 15–20 Вт, частота80–150 Гц) смагнитнойнасадкой ЗМ-50.
При необходимости повторный курс лечения проводится через 3–4 нед.
Трещина соска, связанная с деторождением (O92.1), неуточнённые нарушения лактации (O92.7), гипогалактия (O92.4) у родильниц
При лечении трещин сосков и профилактике лактационного мастита воздействиюНИЛИподвергаютсябогатыенервнымиокончаниямирефлексогенные зоны молочных желёз.
652
Рекомендовано к покупке и прочтению разделом по дерматологии сайта https://meduniver.com/

Часть III. Частные методики лазерной терапии
НИЛИ, используемоевпрофилактикемастита, неоказываетсущественного влияния на уровень пролактина у родильниц с обычным уровнем лактации, но оказывает стимулирующее влияние на уровень пролактина и лактацию у родильниц, у которых наряду с трещинами сосков отмечена гипогалактия.
Лазерныйсветспособствуетснижениюуровняфолликулостимулирующего гормона у родильниц, но не оказывает существенного влияния на уровень лютеинизирующего гормона, эстрадиола и прогестерона.
Уродильницсмаститомпосравнениюсродильницамисфизиологическим течением послеродового периода выявлены достоверно более высокий уровеньпролактинаиотносительноепреобладаниеэстрадиоланадпрогестероном всывороткекрови, чтопозволяет, вероятно, рассматриватьженщинсвысоким уровнем пролактина (свыше 300 мкг/л на 2–3-и сутки и свыше 240 мкг/л на 5-е сутки после родов) и относительной гиперэстрогенией как группу риска поразвитиюмастита, аопределениеуровняпролактинавсывороткекровикак скрининговый тест для выявления группы риска по развитию лактационного мастита.
НИЛИ оказывает влияние на иммунную систему родильницы, активирует гуморальноезвено, способствуетповышениюуровнейиммуноглобулинов(Ig) A, M, G и лактоферина в сыворотке крови, оказывает стабилизирующее влияние на уровень трофобластического бета1-гликопротеина в сыворотке крови.
По-видимому, одной из причин возникновения лактационного мастита являетсянеполноценностьгуморальногозвенаиммуннойсистемы, чтопроявляется низкими уровнями Ig A, M, G в сыворотке крови у родильниц, которые впоследствии заболели маститом.
Родильниц с очень высоким уровнем трофобластического бета1-гликопро- теина и лактоферина в сыворотке крови, вероятно, следует рассматривать как женщин, относящихся к группе риска по развитию мастита, а определение уровня трофобластического бета1-гликопротеина и лактоферина можно использовать в качестве скрининга для выявления женщин с высоким риском развития лактационного мастита.
Противопоказания: фиброзно-кистозная мастопатия узловая, смешанная с преобладанием кистозного компонента.
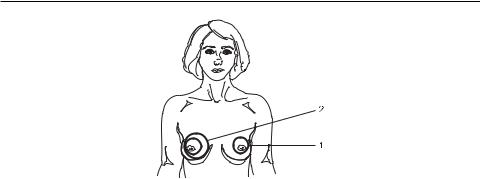
Лечение лактостаза проводится в два этапа: сначала освечивают область соска и ареолы (рис. 3.62, зона 1) дистантно (расстояние 1 см) матричной импульсной ИК-лазерной излучающей головкой МЛ-904-80 (длина волны 904 нм, мощность максимальная, частота 80 Гц) либо импульсной ИК-ла- зерной излучающей головкой ЛО-904-20 (длина волны 904 нм, мощность 10–15 Вт, частота 80 Гц) контактно через магнитную насадку ЗМ-50 – медленным движением по кругу, затем импульсной ИК-лазерной излучающей головкой ЛО-904-20 (длина волны 904 нм, мощность 10–15 Вт, частота 80 Гц) контактно через магнитную насадку ЗМ-50 последовательно воздействуют на верхненаружный, верхневнутренний, нижневнутренний и нижненаружный квадранты молочной железы стабильно по 1 мин на зону или медленным
653
ОСНОВЫ ЛАЗЕРНОЙ ТЕРАПИИ
Рис. 3.62. Зоны воздействия при заболеваниях молочной железы
движением по кругу (2 мин, зона 2). Сцеживание рекомендуется производить в течение часа после лазерного воздействия.
Длялечениятрещинсосковлазерноевоздействие(рис. 3.62) производятна сосок (зона 1) медленными круговыми движениями после предварительного удаления остатков молока и раневого экссудата.
Невынашивание беременности (O26.2)
Проблеманевынашивания беременностипо своей социальной значимости занимает одно из ведущих мест в современном акушерстве. Решение её является весьма сложной задачей и требует привлечения последних достижений медицинской науки и практики, а о масштабах перинатальных потерь красноречиво свидетельствуют данные статистики: невынашивание беременности составляет 20–25% от числа всех беременностей. Наиболее пристального внимания заслуживает проблема привычного невынашивания беременности [Сидельникова В.М., 2007].
По разным данным, в 80–90% случаев в основе патогенеза угрожающего аборта лежит синдром дезадаптации, выражающийся в вегетативных расстройствах маточно-плацентарного кровообращения, в десинхронизации и дезорганизованности адаптационных и защитных реакций комплекса «мать – плацента – плод», вторичных нарушениях его гормональной, метаболической и трофической функций. Эффективным методом ликвидации синдрома дезадаптации, и как следствие этого, лечения больных с маточно-плацентарной недостаточностью при угрожающем аборте является лазерная акупунктура [Ишпахтин Ю.И. и др., 2005; Маливаник Д.В., 2001; Пешев Л.П., 1998].
У пациенток с угрозой невынашивания беременности включение в комплекс лечебных мероприятий МЛТ и лазерной акупунктуры приводит к выраженному спазмолитическому эффекту с увеличением в 1,3 раза частоты своевременных и в 2 раза – неосложнённых родов, улучшению в 1,3 раза показателейматочно- и плодово-плацентарного кровотока, снижению в 2–3 раза
654
Рекомендовано к покупке и прочтению разделом по дерматологии сайта https://meduniver.com/

Часть III. Частные методики лазерной терапии
частотыперинатальнойзаболеваемости. Убеременныхссиндромомзадержки внутриутробного развития плода введение в лечебный комплекс МЛТ характеризуется ускорением в 1,5 раза роста показателей фетометрии, улучшением
в1,3 раза параметров кровотока в сосудах системы «мать – плацента – плод»,
в2,4 раза – показателей белкового состава и реологических свойств крови пациенток, снижением в 2–3 раза частоты перинатальной заболеваемости. Комплексное лечение с использованием немедикаментозных методов в 1,5– 1,7 раза повышает эффективность лекарственной терапии при хронической плацентарной недостаточности, позволяет в 1,3 раза уменьшить дозы и длительность применения медикаментов [Орджоникидзе Н.В., 1994].
Однойизведущихпричинневынашиваниябеременностиявляетсянарушениегормональнойдеятельностисистемы«гипоталамус– гипофиз– яичники», приводящее к недостаточной функции жёлтого тела и низкой секреции прогестерона. Сочетанное применение комплекса, включающего антиоксиданты, дезагреганты, лазеротерапию и препараты прогестерона, в лечении угрозы прерывания беременности уменьшает выраженность процессов липопероксидации, чтопроявляетсяснижениемконцентрацииконечныхпродуктовПОЛ
вплазме крови, повышением антиоксидантной защиты и позволяет снизить частоту возникновения рецидивов угрозы прерывания на 31,1%, а частоту самопроизвольного выкидыша – на 12,2% [Афанасьева В.М., 2007].
Вэксперименте при моделировании хронической плацентарной недостаточностибылопоказано, чтолазерноевоздействиеприводиткулучшениюма- точно-плацентарногокровотока, нормализациикислотно-основногосостояния
игазовогосоставакровиплода, дезактивацииреакцийсвободно-радикального окисления, восстановлению активности ферментов энергообмена и преобладанию компенсаторно-приспособительных изменений в клетках и тканях маточных рогов, плаценты и жизненно важных органов плода, снижению сократительной активности миометрия. Одновременно происходит увеличение массы плаценты и плода с улучшением его функционального состояния. ВэкспериментальныхусловияхневыявленоповреждающегодействияНИЛИ на мать и плод [Орджоникидзе Н.В., 1994].
Вслучаях, когда в патогенезе невынашивания беременности преобладают механизмы нарушений иммунной системы, лечение следует проводить, придерживаясь следующих принципиальных позиций. При стимуляции и напряжении (компенсированная форма вторичного иммунодефицита) следует использовать в лечебной практике растительные адаптогены (женьшень, элеутерококк, лимонник), а также УФОК, плазмаферез и ЛТ; при иммунонедостаточности (субкомпенсированная форма вторичного иммунодефицита) – галавитилиполиоксидонийвсочетаниисиммуноглобулинами(пентаглобин); при иммунодепрессии (декомпенсированная форма вторичного иммунодефицита) – экстракорпоральную иммунотерапию ронколейкином в сочетании с иммуноглобулинами (пентаглобин) [Душкина И.А., 2008].
Т.Н. Деминассоавт. (1994) применилидляликвидацииугрозыпрерывания беременности лазерную акупунктуру. Под наблюдением находились 120 бе-
655

ОСНОВЫ ЛАЗЕРНОЙ ТЕРАПИИ
ременных женщин в возрасте от 18 до 36 лет. По сроку беременности они распределились следующим образом: 3–15 недель – 98, 14–27 недель – 18, 28–36 недель– 4 человека. Первобеременныхбыло52, повторнобеременных– 68. Все беременные были обследованы до и после лечения.
ПомимообщепринятыхобщеклиническихисследованийпроводилосьопределениеиммунолобулиновA, M, G, учитываласьреакциябласттрансформации лимфоцитов с фитогемагглютинином (РБТЛ с ФГА), определялись гормоны фетоплацентарного комплекса (плацентарный лактоген, бета-хориогонин, эстрогены, прогестерон), широко использовалось ультразвуковое исследование (УЗИ) [Демина Т.Н. и др., 1994].
Учитывались также клинические параметры: базальная температура (до 100 дней беременности), боли, кровомазание и др. В зависимости от вида проведённойтерапиипациенткибылиразделенынадвегруппы. В1-югруппу
(74) вошлибеременные, которыеполучалилазернуюакупунктурувсочетании
ссимптоматическим лечением (спазмолитики, витаминотерапию и др.), во 2-й группе (46) женщины получали традиционную терапию (гормональные препараты, спазмолитики, витаминыидр.). Методлазеропунктуры(табл. 2.5), курс лечения 10–14 дней. Использовались ТА: P2, P6, P3, после 20 недель беременности ТА: E2, E36, ТP5. У всех женщин, которым проводилась лазерная акупунктура, патологических реакций во время и после сеанса не выявлено. Иммунологические исследования, проводимые в динамике, свидетельствовали о выраженном влиянии лазеропунктуры, что выражалось в увеличении концентрации IgG с 7,78 до 11,84 г/л. РБТЛ с ФГА снижалось с 89,3 до 58,7%, увеличивалась концентрация плацентарного лактогена и прогестерона, прекращались боли и кровомазание, снижался тонус матки и восстанавливался маточно-плацентарный кровоток (по данным УЗИ). В результате комплексной терапии выздоровление в 1-й группе наступило у 86,4% пациенток, а во 2-й группе, где проводилось лечение традиционными методами, – у 56,2%. Впервойгруппеужесо2–3-годнянаступаловидимоеулучшение, отменялись спазмолитики и другие препараты [Демина Т.Н. и др., 1994].
ВЛОК (633 нм) в комплексной терапии хронической внутриматочной инфекции у беременных женщин оказывает благоприятное влияние на клеточный и гуморальный иммунитет (табл. 3.59), состояние реактантов острой фазы, нормализует изучаемые показатели и способствует более быстрой ликвидациипатологическогопроцесса, атакжеблагоприятномутечениюиисходу беременности для матери и плода [Курбанов С.Д., 2000].
Методика ЛТ. ВЛОК-635 + ЛУФОК® (табл. 2.11).
Плацентарная недостаточность (O43)
О положительном влиянии ВЛОК и других методик лазерной терапии на состояние фетоплацентарной системы известно достаточно много. Лазерное излучение нормализует нарушенный плацентарный кровоток, артериальное
656
Рекомендовано к покупке и прочтению разделом по дерматологии сайта https://meduniver.com/

Часть III. Частные методики лазерной терапии
Таблица 3.59
Динамика иммунограммы и реактантов острой фазы у беременных с хронической внутриматочной инфекцией до и после курса лазерной терапии
Показатели |
После традиционной |
После включения сеансов |
|
терапии |
ВЛОК |
||
|
|||
Лимфоциты (%) |
19,2 (15,0–22,6) |
18,6 (16,4–20,7) |
|
Т-РОК (%) |
48,2 (41,9–56,2) |
54,9 (50,3–60,0) |
|
Т -РОК (%) |
4,9 (2,9–8,6) |
6,0 (5,4–6,7) |
|
Т -РОК (%) |
4,7 (2,9–6,4) |
10,9 (9,4–11,9)*, ** |
|
Такт-РОК (%) |
8,5 (4,7–15,4)* |
16,9 (14,5–19,6)* |
|
No-РОК (%) |
34,4 (29,2–40,1) |
32,6 (30,1–35,4) |
|
Т /Т -клеток |
1,41 (0,81–2,02)* |
0,58 (0,48–0,70)** |
|
Т В-клеток |
2,05 (1,27–2,41) |
2,42 (1,78–3,29) |
|
В-РОК (%) |
16,4 (12,1–22,3) |
18,8 (12,6–27,8) |
|
IgG (ME/мл) |
94,7 (86,6–105,9) |
121,1 (107,2–135,9) |
|
IgM (ME/мл) |
172,7 (152,9–194,9) |
215,4 (177,6–261,3) |
|
IgA (ME/мл) |
168,5 (150,9–188,2)*, ** |
152,7 (135,4–172,9)*, ** |
|
Альбумин (г/л) |
34,3 (32,1–37,2)*, ** |
42,4 (40,5–45,1)** |
|
Гаптоглобин (мг/дл) |
87,4 (78,4–96,5)* |
68,4 (64,0–73,2)** |
|
Церулоплазмин (мг/дл) |
73,5 (68,8–80,5)** |
61,6 (57,7–65,6) |
Примечание. * – р< 0,05 присравненииспоказателямиуженщинсфизиологическим течением беременности.
** – р < 0,05 при сравнении с исходными показателями.
давление, повышает количество гемоглобина, стимулирует механизмы плацентарного обмена и транспортно-синтетическую функцию плаценты, активизирует метаболические и энергетические процессы, в том числе работу антиоксидантнойсистемы, снижаетчастотузадержкиразвитияплодаислабости родовой деятельности [Балакина Л.А., Медникова Л.П., 1999; Гладун Е.В. и др., 1990, 1991; Мельников В.А., Украинцев Е.Ф., 1989].
Результаты многочисленных исследований показывают, что после курса ВЛОК пациенткам с фетоплацентарной недостаточностью состояние детей прирожденииитечениераннегопериодаихадаптациидостовернолучше, чем в группах, в которых беременные получали только медикаментозное лечение без лазерной терапии. Отмечено достоверное увеличение количества детей (более чем в 2 раза) с отсутствием неврологической симптоматики. Нормальныеантропометрическиеданныепоказываютдостоверноеувеличениев2 раза количества здоровых младенцевв группах, в которых беременнымпроводили комбинированноелечениесиспользованиемЛТ. Полученныерезультатыпозволяют сделать вывод, что применение ВЛОК в комплексе с общепринятой медикаментозной терапией у беременных с плацентарной недостаточностью любого генеза оказывает существенно более выраженное, чем только традиционное лечение, положительное влияние на состояние матери и плода,
657

ОСНОВЫ ЛАЗЕРНОЙ ТЕРАПИИ
течение беременности, родов и послеродового периода, а также на развитие новорождённых в первые 6 мес. жизни. Эти эффекты ВЛОК реализуются через активацию функции фетоплацентарной системы, улучшение маточноплацентарного кровотока, повышение иммунологического статуса организма беременной с дальнейшим каскадным включением гомеостатических систем плода, что положительно влияет на развитие новорождённых. Выявленная закономерность – по достоверно более значительному снижению на фоне ВЛОКосложненийвродах, перинатальнойсмертности, послеродовыхгнойносептических осложнений у родильниц и новорождённых – свидетельствует о целесообразностиширокогоиспользованияВЛОКвкомплексномлечениибеременных с плацентарной недостаточностью любого генеза [Васильева О.А., 1998; Газазян М.Г., Васильева О.А., 2000; Этапная фармакомагнитолазерная терапия…, 2005].
О.А. Васильева с соавт. (2006) отводят ВЛОК важное место в комбинированнойлазернойтерапиивсистемеоздоровленияплодаиноворождённогопри беременности с фетоплацентарной недостаточностью, а также комбинированию с наружным воздействием ИК НИЛИ (на проекцию матки и придатков) на фоне приёма лекарственных средств. По данным авторов, комплексное лечение позволило уменьшить количество преждевременных родов с 66,7 до 17%, случаев длительного безводного периода – в 8,2 раза, аномалий родовой деятельности – в 5,8 раза при увеличении количества нормального течения родов в 1,8 раза.
По данным Н.В. Вафоевой (2001), применение ВЛОК у беременных с плацентарной недостаточностью улучшает реологические свойства крови, что в дальнейшем способствует улучшению маточно-плацентарного кровообращения с последующим устранением хронической внутриутробной гипоксии и гипотрофии плода (табл. 3.60). Из показателей клеточного иммунитета у беременных в исследовании наблюдается достоверное (р < 0,05) возрастание уровняТ-лимфоцитовприсочетаннойтерапии, тогдакаквсодержанииВ-лим- фоцитовдостоверностиразличиймеждудвумявидамитерапиинеобнаружено
(р > 0,05) (табл. 3.61).
|
|
|
|
|
Таблица 3.60 |
Показатели реологических свойств крови обследованных женщин |
|||||
|
|
в динамике терапии |
|
|
|
|
|
|
|
|
|
|
|
|
Гематокрит, |
Вязкость |
Агрегация |
|
Группа |
|
эритроцитов, |
||
|
|
% |
крови, СП |
||
|
|
|
|
|
ед. опт. пл. |
Контрольная |
|
36,4 ± 0,6 |
27,0 ± 0,08 |
49,7 ± 0,72 |
|
|
Только медикамен- |
До лечения |
39,0 ± 1,06 |
30,8 ± 0,25 |
69,7 ± 1,9 |
Основная |
тозное лечение |
После лечения |
36,8 ± 0,98 |
30,2 ± 0,24 |
64,3 ± 1,9 |
группа |
ВЛОК |
До лечения |
38,2 ± 0,8 |
32,2 ± 0,17 |
70,8 ± 1,6 |
|
После лечения |
36,2 ± 0,95 |
29,1 ± 0,17 |
55,3 ± 1,9 |
|
|
|
||||
658 |
|
|
|
|
|
Рекомендовано к покупке и прочтению разделом по дерматологии сайта https://meduniver.com/

Часть III. Частные методики лазерной терапии
Таблица 3.61
Показатели клеточного иммунитета (%) в сыворотке крови обследованных женщин в динамике терапии
|
Группа |
|
Т-лимфоциты |
В-лимфоциты |
Контрольная |
|
42,5 ± 0,663 |
15,6 ± 0,2 |
|
|
Только медикаментозное |
До лечения |
29,7 ± 0,79 |
11,5 ± 0,29 |
Основная |
лечение |
После лечения |
31,4 ± 0,72 |
13,6 ± 0,45 |
группа |
ВЛОК |
До лечения |
29,6 ± 0,7 |
11,3 ± 0,33 |
|
После лечения |
37,4 ± 0,82 |
14,4 ± 0,41 |
|
|
|
|||
После лечения выявлено достоверное (р < 0,05) возрастание показателей IgG, способныхпроникатьчерезплацентуиобеспечиватьпассивныйиммунитет новорождённых. Уровень IgА и IgМ в подгруппе с медикаментозным лечением достоверных различий с показателями до лечения не имеет (р > 0,05), тогдакаквподгруппесВЛОКдостоверность(р< 0,05) различия наблюдается тольковпоказателяхIgM. Необходимоподчеркнуть, чтоупринимавшихучастие в исследовании беременных основной группы до лечения концентрация ЦИК почти в 2 раза была выше контрольной, тогда как после лечения в подгруппе с сочетанной терапией с применением ВЛОК этот показатель заметно снизился в сравнении с данными показателями женщин, получавших только медикаментозноелечение. Следовательно, сочетаннаятерапияоказаласьболее эффективной в плане улучшения показателей ЦИК (табл. 3.62), а применение ВЛОК в комплексной терапии плацентарной недостаточности значительно улучшает показатели иммунологической резистентности организма беременной, уменьшаетдеструкциюплацентарнойткани, возможнозасчётактивации синтеза белков [Вафоева Н.В., 2001].
Таблица 3.62
Показатели иммуноглобулинов А, М, G (г/л) и циркулирующих иммунных комплексов (ЦИК) (ед. опт. пл.) в сыворотке крови обследованных женщин в динамике терапии
|
Группа |
|
Иммуноглобулины |
ЦИК |
|||
|
|
А |
М |
G |
|||
|
|
|
|
||||
Контрольная |
|
3,078 ± 0,06 |
2,7 ± 0,04 |
14,6 ± 0,28 |
0,14 ± 0,0009 |
||
|
Только меди- |
До лечения |
2,44 ± 0,055 |
2,18 ± 0,09 |
9,5 ± 0,45 |
0,26 ± 0,007 |
|
|
каментозное |
После |
2,44 ± 0,08 |
2,36 ± 0,09 |
11,4 ± 0,55 |
0,212 ± 0,01 |
|
Основная |
лечение |
лечения |
|||||
|
|
|
|
||||
группа |
|
До лечения |
2,36 ± 0,06 |
2,02 ± 0,07 |
9,4 ± 0,39 |
0,268 ± 0,007 |
|
|
ВЛОК |
После |
2,44 ± 0,08 |
2,24 ± 0,08 |
14,3 ± 0,57 |
0,167 ± 0,007 |
|
|
|
лечения |
|||||
|
|
|
|
|
|
||
Эффективность проведённой терапии ВЛОК видна из анализа состояния новорождённых у обследованных женщин по шкале Апгар (табл. 3.63). Раз-
659
