
4 курс / Дерматовенерология / Эффективная_лазерная_терапия_Том_1_Основы_лазерной_терапии_С_В_Москвин
.pdf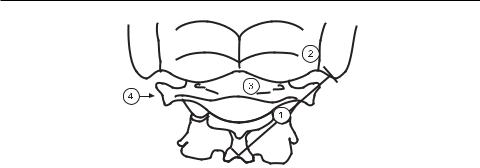
ОСНОВЫ ЛАЗЕРНОЙ ТЕРАПИИ
Рис. 3.25. Локализация диагностических точек при головной боли напряжения: 1 – середина линии, соединяющей остистый отросток С2 с каудальной частью сосцевидного отростка, 2 – точка, расположенная латеро-краниально от каудальной части сосцевидной вырезки, между прикреплением mm. splenius capitis et obliqvuus capitis superior, 3 – точка между дугой атланта и затылочной костью, в углублении между трапециевидной и грудиноключично-сосцевидной мышцами, 4 – точка над поперечным отростком С1
Описанное в методических рекомендациях [Низкоинтенсивная лазерная физиотерапия…, 1997] первичное мануальное обследование одновременно является и лечением, обязательно повторяется каждую процедуру. Отличием использования его в период курса терапии является:
–проведение подготовительного расслабляющего массажа;
–более выраженная интенсивность и разнообразность изометрической релаксации мышц и иммобилизации суставов;
–возможность применения манипуляционной техники (деблокирование толчком);
–обучение технике аутоиммобилизации и ауторелаксации. Манипуляционнаятехникаполностьювытекаетизрезультатовмануально-
гообследования. Стехническойточкизренияонатакжеявляетсяпродолжениемдиагностикииконкретновыбираетсямануальнымтерапевтомдлякаждого случая индивидуально. Манипуляции показаны, когда мышечный компонент ограниченияподвижностиполностьюснят. Онинепроводятсявнаправлении, увеличивающем боль и вызывающем головокружение!
Обучение индивидуальной технике ауторелаксации мышц имеет целью самостоятельноеподдержаниерезультатовлечения. Этоособенноважновслучаяхдействияхроническогофакторадекомпенсации– напряжённогонефизиологичного рабочего стереотипа, сколиоза и т. д. Упражнения рекомендуются к исполнению в течение 1–2 месяцев каждые полгода. Со второй процедуры, когдавыявлены мышцы, участвующиевформированииограничения подвижностиизоныболезненности, приступаюткобучениютехникеаутоиммобилизации. Пациенту объясняют принципы и механизм изометрической техники и с третьей процедуры корректируют правильность выполнения. Объектом аутоиммобилизацииявляются(впорядкеважности): короткиеподзатылочные
500
Рекомендовано к покупке и прочтению разделом по дерматологии сайта https://meduniver.com/

Часть III. Частные методики лазерной терапии
мышцы, трапециевиднаяиподнимающаялопаткумышцы. Реже– грудиноклю- чично-сосцевидная, лестничные мышцы.
Методика 1. Комбинированная, контактно-зеркальная (табл. 2.2). Ла-
зерную терапию проводят в положении лёжа на животе. Каждая процедура включает все три компонента методики. Импульсная инфракрасная лазерная излучающая головка ЛО-904-20 (длина волны 904 нм, мощность 10–15 Вт, частота 1500 Гц) с зеркальной насадкой ЗН-35, последовательно по 1,5–2 мин на зоны:
–точка 1 (рис. 3.25), в зону освечивания попадают нижняя косая мышца,
затылочный нерв, позвоночная артерия, межпозвоночный сустав С1–С2 со связочным аппаратом;
–точка, расположенная на 1,5 см каудальнее окончания сосцевидного отростка, взонуосвечиванияпопадают: грудиноключично-сосцевидная мышца, подзатылочныекороткиекосыеи прямыемышцы, позвоночная артериясзаднейзатылочноймембраной, атлантоокципитальныйсустав со связочным аппаратом;
–точка 3 (рис. 3.25), в зону освечивания попадают подзатылочные корот-
кие прямые мышцы, задняя затылочная мембрана, связочный аппарат. Методика2. НЛОКнапроекциюобщейсоннойартерии(синокаротидную
зону) симметрично (табл. 2.8).
Рекомендуемый курс лечения составляет 6 процедур через 1–2 дня. Методика 3. Лазерная акупунктура (табл. 2.5). Сначала базовый рецепт
(рис. 2.2), затем на аурикулярные точки АP55, 34, 22. Дополнительно к этому врач-рефлексотерапевт выбирает ещё 2–3 ТА, исходя из состояния больного в данный момент: VG20, V18, RP9, V60, V20, F2, VB5, VB43, R3, E8, V7, V10, E40, VB20, VG19, IG3, VC6, V2, VG23, V23.
Кластерная (пучковая) головная боль (G44.0)
В некоторой редакции – синдром «гистаминовой» головной боли, проявля-
ется односторонними приступообразными очень сильными болями жгучего, сверлящего или распирающего характера в периорбитальной и височной области, иногда с более широкой иррадиацией. Относится к болям сосудистого генеза. Продолжительность атаки пучковой головной боли (ПГБ) варьирует от 15 минут до 3 часов. Боль крайне интенсивна, сопровождается беспокойством, психомоторной активацией, ажитацией. Частота приступов ПГБ от 1 до 8 раз в сутки. Приступы группируются в «пучки» длительностью 2–6 недель. Частота«пучков», какидлительностьремиссиймеждуними(обычнонесколько месяцев или лет) индивидуальна. Характерным признаком ПГБ является облигатное вегетативное сопровождение в виде гиперемии конъюнктивы, слезотечения, заложенности носа, ринореи, гипергидроза лица на стороне боли, отёчности века с проградиентным развитием синдрома Горнера на той же стороне.
501

ОСНОВЫ ЛАЗЕРНОЙ ТЕРАПИИ
Факторами, провоцирующими приступ ПГБ во время «пучка», являются чаще всего приём алкоголя, нитроглицерина или других вазодилатирующих препаратов, другие ситуации, сопровождающиеся секрецией гистамина. Но нередко провоцирующие факторы выявить не удаётся. Другой важной особенностью ПГБ является её частая приуроченность к ночному сну: от 50 до 75% приступоввозникаютвфазе«быстрогосна». Описанысимптоматические формы «кластера» (опухоль гипофиза, аневризма передней соединительной артерии, синдром Толосы–Ханта, острый этмоидит). В этих случаях важно обращать внимание на атипичные клинические особенности и сопутствующие симптомы. Заболевают преимущественно мужчины в возрасте 30–40 лет [Голубев В.Л., Вейн А.М., 2002].
Базовая методика лазерной терапии аналогична методике лечения при головной боли напряжения (см. выше).
Дополнительно ежедневно проводят воздействие импульсным ИК НИЛИ (табл. 2.7) на проекцию печени и поджелудочной железы по 2 мин на каждую область. При наличии боли в висках необходимо дополнительно собрать анамнезпозаболеваниямжелудкаивоздействоватьнаболевыезонывобласти эпигастрия по 2 мин с аналогичными параметрами.
Мигрень (G43)
Пароксизмальныеболиводнойполовинеголовы, частосопровождающиеся тошнотой, рвотой. При классической мигрени приступ начинается с преходящейскотомы, иногдамерцающей. Вследзааурой, длящейсяотнесколькихминут до получаса, появляется односторонняя головная боль в лобно-височной области; нередко боль распространяется на всю половину головы. Приступ длится несколько часов. В отличие от классической мигрени (составляющей всего 10% случаев мигренозных болей) обыкновенная мигрень не имеет зрительной ауры. Боль возникает утром, носит диффузный характер и длится до нескольких суток. Отдых провоцирует цефалгию (головная боль конца недели). Этот вариант мигрени чаще наблюдается у женщин с избыточной массой тела. Случаи, при которых мигренозная атака сопровождается преходящими очаговыми выпадениями (гемиплегия, афазия, офтальмоплегия), обозначаются как ассоциированная мигрень. Частота и тяжесть приступов головной боли широко варьируют: у половины больных приступы возникают реже одного раза в неделю. Мигрень – распространённое заболевание, ею страдает 5–10% популяции. Болезньобычноначинаетсявюношескомвозрасте, реже– в детском. Первый приступ обычно вызывает значительные диагностические затруднения: интенсивная головная боль и рвота, несмотря на отсутствие повышения температуры, часто заставляют предполагать начало менингита.
Головная боль преимущественно оболочечного происхождения и обусловленадилатациейветвейнаружнойсоннойартерии. Внешнимиатрибутамиэтой вазодилатации являются напряжённость и повышенная пульсация поверх-
502
Рекомендовано к покупке и прочтению разделом по дерматологии сайта https://meduniver.com/

Часть III. Частные методики лазерной терапии
ностной височной артерии, гиперемия конъюнктивы и набухание слизистой носа на стороне цефалгии. В пользу вазодилатации как причины головной болисвидетельствуетипочтинеизменныйкупирующийэффектвазоконстрикторных веществ (производные эрготамина). Существенную роль в патогенезе мигрени играет серотонин, что документируется избыточным выделением с мочой непосредственно после приступа мигрени его основного метаболита – 5-гидрооксииндолуксусной кислоты. Приуроченность приступов мигрени к менструальномуциклу, атакжезачастуюсущественнаямодификацияприступоввпостменопаузальномпериодеуказываетнарольгормональногофактора.
Методика 1. Комбинированная. Вначале на область желчного пузыря и слепой кишки импульсным ИК НИЛИ (табл. 2.7) по 2 мин, затем сканирующая методика, паравертебрально на область СI–ThI в течение 7–10 мин (длина волны635 нм, непрерывныйрежим, мощность10–15 мВт, контактно-зеркаль- ная методика, лабильно). Далее проводится лазерная акупунктура (табл. 2.5): на болевые (а-ши) и специфические точки E9, E36, T4, T14, V10, MC6, P7,
АP55, 34, 22.
Невралгия тройничного нерва (G50.0)
Дополнительно к методике, описанной в главе «Методологические особенности обезболивания лазерным светом», проводят лазерную акупунктуру (табл. 2.5), к базовому рецепту (рис. 2.2) можно добавить следующие ТА.
При невралгии первой ветви тройничного нерва (встречается в 3–5% слу-
чаев поражения тройничного нерва): VB14, E8, TR23, VB1, V2, V1.
При невралгии второй ветви тройничного нерва: E2, E7, GI19, GI20, E3, E4, TR17, IG18.
При невралгии третьей ветви тройничного нерва: TR17, E6, E5, VC24.
Поражения лицевого нерва (G51)
Компрессионно-ишемическое поражение лицевого нерва чаще всего провоцируется охлаждением, инфекцией или аллергической реакцией. На его долю приходится 2/3 всех нейропатий. Недостаточность кровообращения в стволе нерва связывают со спазмом в системе наружной сонной артерии, вследствие чего возникают отёк нерва и ущемление в фаллопиевом канале
[Ходос Х.-Б.Г., 2002].
Показано, чтопослекурсовоголеченияпроисходитзначительноеускорение регресса симптоматики, восстановление двигательных функций наблюдается у большинства больных с нейропатией лицевого нерва уже на второй неделе заболевания, у трети пациентов – на пятом-шестом сеансе лазерной терапии [Скупченко В.В., Маховская Т.Г., 1993].
НИЛИ благоприятно влияет на регионарный кровоток в области поражения. К 5–7-й процедуре положительные гемодинамические сдвиги приобре-
503

ОСНОВЫ ЛАЗЕРНОЙ ТЕРАПИИ
тают устойчивый характер, а к моменту окончания лечения у большинства больных наблюдается достоверное повышение амплитуды пульсового кровенаполнения на поражённой стороне лица, снижение сосудистого тонуса, уменьшение коэффициента асимметрии. Наиболее выраженные позитивные гемодинамические сдвиги происходят у больных в острой стадии заболевания при раннем начале курса ЛТ. Одновременно наблюдаются клинические
иэлектромиографические признаки улучшения функций мимических мышц
[Сергеев В.В., 2000].
Лазерная терапия проводится в остром, восстановительном и резидуальном периодах, при постневритической контрактуре мимических мышц I– II степени.
На неповреждённую сторону лица. Методика контактно-зеркальная стабильная (табл. 2.2). Импульсная инфракрасная лазерная излучающая головка ЛО-904-20 (длинаволны904 нм, мощность10–15 Вт, частота80–150 Гц) сзеркальной насадкой ЗН-35, последовательно по 1,5–2 мин на зону. Воздействие осуществляется по зонам в области выхода из черепа ствола лицевого нерва
ипо проекции его разветвлений (рис. 3.26). При поражении орбитальных мышц глаз (неполное смыкание век, слезотечение) воздействуют на зоны 2 (на 1 см кнаружи от латерального края глазницы) и 3 (по внутреннему краю верхней трети жевательной мышцы лица в области крылонёбной ямки). При сглаженностиносогубнойскладки, опущенииугларта, неполномегозакрытии воздействиепроизводитсяназоны3, 4 (понаружномукраюсреднейтретижевательной мышцы лица) и 5 (на 1 см вверх и внутрь от угла нижней челюсти). Вовсехслучаяхобязательновоздействиеназону1 втечение1 мин(верхушка сосцевидного отростка). Схема лечения: см. Невралгия тройничного нерва.
На повреждённую сторону лица. Методика контактно-зеркальная, стабильная (табл. 2.2). Лазерная излучающая головка КЛО-635-15 (длина волны 635 нм, непрерывный режим, мощность 10–15 мВт) с зеркальной насадкой ЗН-35, в течение 0,5 мин на каждую болезненную точку по линии нерва.
Возможнодополнительноевоздействие наобластьверхнегошейногоизвёздчатого симпатическихузлов: методикаконтактнозеркальнаястабильная(табл. 2.2). Импульсная инфракрасная лазерная излучающая головка ЛО-904-20 (длина волны 904 нм, мощность 10–15 Вт, частота 80–150 Гц) с зеркальной насадкой ЗН-35, по 10–20 с на зону; на верхушку сосцевидного отростка: экспозиция 20–30 с. Учитывая, что кровоснабжение лицевого нерва осуществляется из внутренней слуховой артерии (ветвь основной), каменистой артерии (ветвь средней менингеальной, которая, в свою
Рис. 3.26. Зоны воздействия при поражении лицевого нерва
504
Рекомендовано к покупке и прочтению разделом по дерматологии сайта https://meduniver.com/

Часть III. Частные методики лазерной терапии
очередь, является ветвью верхнечелюстной артерии), шилососцевидной артерии (от наружной сонной артерии), следует осветить и эти артерии. Для улучшения метаболических процессов воздействовать на область печени и поджелудочной железы, по 2 мин на каждую зону (табл. 2.7).
Лазерная акупунктура (табл. 2.5). Дополнительно к базовому рецепту (рис. 2.2) можно дополнительно использовать следующие ТА: VB1, VB2, VB14, VB21, TR17, TR23, TR22, E8, E7, E6, E1, E3, E5, V1, V2, V7, VG24, GI20, IG18.
Неврастения (F48.0)
Неврастения (от греч. neuron – нерв и asthenia – слабость) – нервная слабость. Как особую болезнь неврастению впервые описал американский врач Бирд в 1880 г., который определил её как состояние раздражительной слабости нервной системы, считая основными признаками заболевания лёгкую возбудимость и быструю истощаемость нервных функций. Это краткое определение остаётся до сих пор наиболее удачным. У больных неврастенией действительно имеются многочисленные проявления повышенной возбудимости нервной системы: вспыльчивость, бессонница, общая гиперестезия, гиперестезия органов чувств, тахикардия, большая игра вазомоторов и наряду с этим симптомы быстрого истощения функций: физическая и психическая утомляемость, мышечная слабость, неустойчивость внимания и пр. [Ходос Х.-Б.Г., 2002].
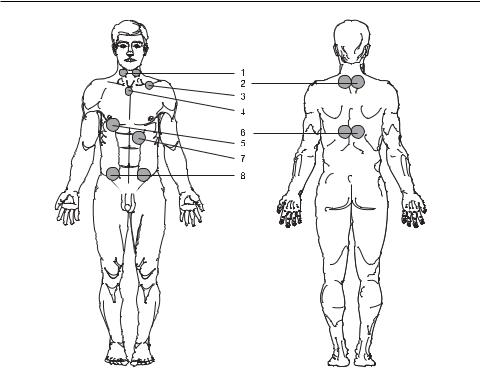
Методика1. Контактно-зеркальная, стабильная(табл. 2.2). Импульсная инфракрасная лазерная излучающая головка ЛО-904-20 (длина волны 904 нм, мощность 10–15 Вт, частота 80–150 Гц) с зеркальной насадкой ЗН-35, 1,5– 2 мин на зону. Воздействуют последовательно: паравертебрально на воротниковуюзону(2), напроекциюподключичнойвены(3), напроекциювилочковой железы (4), печени (5), поджелудочной железы (7), слепой и сигмовидной кишки (8) (рис. 3.27).
Методика 2. Лазерная акупунктура (табл. 2.5). При гипер- и гипосте-
нической формах заболевания, раздражительной слабости дополнительно к базовому рецепту (рис. 2.2) воздействуют на 2–3 ТА: C7, GI11, V60, VG20, VC22, RP6, R4, R6, P9, P4. При тревоге используют C7, V11; при кардиофо-
бии: C7, IG3, VG14; при неврозе навязчивых состояний: МС6, C7, R5, V15, VC14, VC17; при бессоннице: GI11, P5, P7, P9, C5, C7, V62, V13, R6, TR5, VG14, VG20, VC3, VC4, VC6, VC13, VC14; при упорной бессоннице наиболее эффективными являются точки C7, V43 (38), V60, PC3.
Цереброваскулярные болезни (I60–I69)
Группа заболеваний головного мозга, обусловленных патологическими изменениями церебральных сосудов с нарушением мозгового кровообраще-
505
ОСНОВЫ ЛАЗЕРНОЙ ТЕРАПИИ
Рис. 3.27. Зоны воздействия при неврастении
ния. Наиболее распространёнными причинами цереброваскулярных заболеваний являются атеросклероз и артериальная гипертензия, приводящие к сужениюпросветасосудовголовногомозгаиснижениюмозговогокровотока. Часто такие заболевания ассоциированы с сахарным диабетом, хроническим табакокурением, ишемическойболезньюсердца. Различаютпреходящие, острыеихроническиепрогрессирующиенарушениямозговогокровообращения. Нарушениямозговогокровообращенияявляютсявторойпораспространённости причиной смертности в группе заболеваний сердечно-сосудистой системы после ишемической болезни сердца.
Классификация цереброваскулярных заболеваний
I.Заболевания головного мозга с ишемическим повреждением.
1.Ишемическая энцефалопатия.
2.Ишемический инфаркт головного мозга.
3.Геморрагический инфаркт головного мозга.
II.Внутричерепные кровоизлияния.
1.Внутримозговые.
2.Субарахноидальные.
3.Смешанные.
III. Гипертензионные цереброваскулярные заболевания.
506
Рекомендовано к покупке и прочтению разделом по дерматологии сайта https://meduniver.com/

Часть III. Частные методики лазерной терапии
1.Лакунарные изменения.
2.Субкортикальная лейкоэнцефалопатия.
3.Гипертензионная энцефалопатия.
Различают следующие основные группы заболеваний:
1)заболевания головного мозга, связанные с ишемическими повреждениями – ишемическая энцефалопатия, ишемический и геморрагический инфаркты головного мозга;
2)внутричерепные кровоизлияния;
3)гипертензионные цереброваскулярныезаболевания– лакунарныеизменения, субкортикальнаялейкоэнцефалопатия, гипертензионнаяэнцефалопатия.
Лечениецереброваскулярнойболезнинаправленонаосновноезаболева-
ниеиустранениенарушениймозговыхфункций. Подходыклечениюинсульта изложенывновой редакцииРекомендацийпо лечениюинсультаЕвропейской инициативнойгруппыпоинсульту(EUSI, 2008 г.), авнашейстранерегламентированыпротоколом, утверждённымПриказомМинистерстваздравоохране-
ния № 928-н от 2012 г.
Цель лечения при нарушении мозгового кровообращения – стабилизация, приостановление разрушительного процесса ишемизации мозга, замедление темпов прогрессирования, активация саногенетических механизмов компенсации функций, профилактика как первичного, так и повторного инсульта, терапия фоновых заболеваний и сопутствующих соматических процессов.
В.В. Скупченко и Т.Г. Маховская (1993) первыми обосновали применение ВЛОК-635 (длина волны 635 нм, мощность на выходе световода 1,5–2 мВт, экспозиция 10–12 мин первый сеанс и 15–20 мин последующие сеансы) при лечениибольныхсишемическиминсультомвостромпериоде, дисциркуляторнойэнцефалопатиейирассеяннымсклерозом. Сопоставлениерезультатовлечения в основной и контрольной группах позволило установить, что лазерная терапия оказалась более эффективной, чем традиционный медикаментозный способ лечения. Были выявлены и некоторые особенности ЛТ данных заболеваний, например, методдемонстрируетхорошиерезультатылечениятолько у пациентов с длительностью заболевания до 1 года.
ВлияниеНИЛИболеевыраженоприисходноповышенномсимпатическом тонусе ВНС. У больных с исходной парасимпатикотонией наблюдалось либо снижениепульсовогокровенаполнения, либоотсутствиестатистическидостоверных изменений. Показатели диастолического и дикротического индексов в ходе ВЛОК были значительно ниже нормы. Данные реоэнцефалографических исследований указывают на то, что ВЛОК способно снижать исходно повышенный тонус мозговых артерий, повышать и нормализовать пульсовое кровенаполнение мозга, уменьшать периферическое сосудистое сопротивление, улучшать венозный отток. ЛТ более эффективна у больных с преобладанием тонуса симпатического отдела вегетативной нервной системы. Больные с исходной парасимпатикотонией, по данным реоэнцефалографии, к дейст-
507

ОСНОВЫ ЛАЗЕРНОЙ ТЕРАПИИ
вию НИЛИ резистентны. Результаты реоэнцефалографических исследований свидетельствуют о том, что ВЛОК способствует улучшению функционирования системы микроциркуляции и восстановлению симметрии между бассейнами каротидных и вертебробазилярных артерий за счёт увеличения кровенаполнения в поражённом бассейне [Скупченко В.В., Маховская Т.Г., 1993].
Патогенетическая терапия последствий острых нарушений мозгового кровотока в реабилитационном периоде сводится, как правило, к ликвидации медикаментозным путём несоответствия между потребностью поражённого участкамозгавкислородеивозможностьюегодоставкипокровеноснымсосудам. С этой целью применяются препараты, улучшающие мозговой кровоток. Однакотрадиционныеметодикинеучитываютвсесложныепатогенетические и патоморфологические изменения, возникающие в центральной нервной системе. В силу этого фармакотерапия не позволяет в полной мере компенсировать последствия ОНМК в восстановительном периоде. В последние годы всё большую актуальность приобретает поиск новых эффективных немедикаментозных методов коррекции последствий острых нарушений мозгового кровотока, к которым относится и лазерная терапия [Путилина М.В., 2001].
Ф.Е. Горбуновссоавт. (2002) разработалисвойметодЛТвраннейреабилитациибольныхпослеострыхнарушениймозговогокровообращения(ОНМК). Импульсное ИК НИЛИ, длина волны 890–904 нм, мощность 4–6 Вт, частота 80–150 Гц, экспозиция 5 мин на проекцию общих сонных артерий (ОСА) или на проекцию позвоночных артерий (ПА). Было установлено целенаправленное лечебно-профилактическое действие импульсного ИК НИЛИ по данной методикепри различных формахцереброваскулярнойнедостаточности, вт. ч. после острого нарушения мозгового кровообращения ишемической и геморрагической природы. Саногенетическое действие импульсного ИК НИЛИ манифестирует развитием коллатерального кровообращения, церебрального гемодинамическогоисосудистогорезерва, нормализациейвязкостикрови, регрессом внутрисосудистой микрокоагуляции и агрегатообразования с суммарной результирующей в виде уменьшения микроциркуляторных расстройств, что способствует повышению темпов и зрелости нейропластических процессов в ЦНС и результатов реабилитации.
Также были обоснованы показания и противопоказания применения ЛТ при ОНМК [Горбунов Ф.Е. и др., 2002].
Показания
1.При ишемическом типе (атеротромботический, кардиоэмболический и лакунарныйподтипы) ОНМКсостаточнымдефицитомлёгкойисредней степени тяжести, в т. ч. при повторном характере ОНМК; при полушарнойлокализации– водномизбассейновкаротиднойсистемыилизонах смежногокровообращения, развившихсянафонеатеросклеротического поражения магистральных артерий головы, артериальной гипертензии (АГ) и при их сочетании; начиная с 3–4-й (транзиторная ишемическая атакаималыйинсульт) и4–5-йприцеребральноминсульте(ЦИ) недели заболевания.
508
Рекомендовано к покупке и прочтению разделом по дерматологии сайта https://meduniver.com/

Часть III. Частные методики лазерной терапии
2.При геморрагическом типе ОНМК с объёмом излившейся крови до 15– 20 мл, в т. ч. при геморрагической трансформации первичного ишемического очага, развившихся на фоне АГ или её сочетания с поражением магистральных артерий головы (МАГ); при полушарной локализации; начиная с 4–5-й (нетравматическое субарахноидальное кровоизлияние) и 5–6-й (паренхиматозное и паренхиматозно-желудочковое кровоизлияние) недели заболевания.
3.Возраст не старше 70 лет; неврологический дефицит лёгкой и средней степени тяжести при отсутствии симптомов, требующих специализированного нейрохирургического вмешательства или наблюдения (внутричерепная гипертензия, менингеальный синдром), а также пароксизмальныхнарушенийсознания, грубыхрасстройствориентациии восприятия; удовлетворительноесоматическоесостояние(компенсация сердечной и коронарной, дыхательной, эндокринной, почечной и печёночной недостаточности).
4.Атеросклеротическаядисциркуляторнаяэнцефалопатия, вт. ч. присочетанииОНМК(см. выше) сфункциональнымииорганическиминарушениямикровотока– стенозом, гемодинамическизначимыйстеноз(ГЗС) > 60% одной из сонной артерий (внутренняя или общая), или окклюзией одной из внутренних сонных артерий (при наличии коллатерального перетокапоипсилатеральномуглазничномуанастомозу), нонеприГЗС или окклюзии обеих сонных артерий.
5.Различныеформыдисциркуляторнойэнцефалопатии, вт. ч. всочетании ОНМК (см. выше) с явлениями латентного ДВС-синдрома, тромбофилии или гиперкоагуляционного состояния.
6.При ишемическом типе (атеротромботический, кардиоэмболический и лакунарныйподтипы) ОНМКсостаточнымдефицитомлёгкойисредней степени тяжести, в т. ч. при повторном характере ОНМК; при локализации в одном из бассейнов вертебрально-базилярной системы, задней мозговойартерииилизонахихсмежногокровообращенияскаротидной системой, развившихсянафонеатеросклеротическогопораженияМАГ, АГ и при их сочетании; начиная с 3–4-й (транзиторная ишемическая атака и малый инсульт) или 4–5-й (ЦИ) недели заболевания.
7.При кровоизлияниях в затылочную долю полушария с объёмом излившейся крови до 10–15 мл, в т. ч. при геморрагической трансформации очага первичного ишемического поражения, развившихся на фоне АГ или её сочетания с поражением МАГ, начиная с 5–6-й недели заболевания.
8.Атеросклеротическая дисциркуляторная энцефалопатия, в т. ч. в сочетании ОНМК (см. выше) с функциональными и органическими нарушениями кровотока – стенозом, ГЗС > 60% одной или обеих ПА, или окклюзией одной ПА (при наличии коллатерального перетока по анастомозам виллизиева круга), но не при окклюзии обеих ПА.
509
