
4 курс / Дерматовенерология / Эффективная_лазерная_терапия_Том_1_Основы_лазерной_терапии_С_В_Москвин
.pdf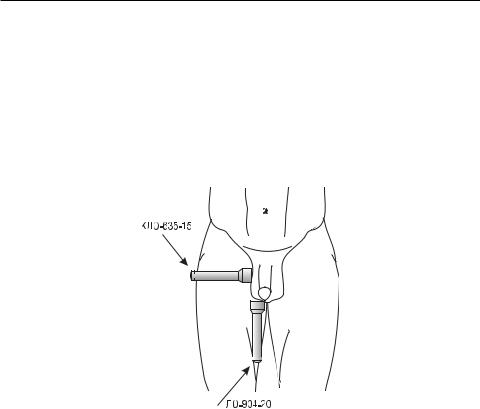
ОСНОВЫ ЛАЗЕРНОЙ ТЕРАПИИ
(подключёнблокБИО, датчикипульсаидыханиянаходятсянапациенте), время экспозиции на одно поле – 5 мин. Локализация излучателей (рис. 3.18):
–ИК импульсная лазерная излучающая головка с одним лазером (типа ЛО-904-20, длина волны 904 нм, импульсный режим, мощность 10– 15 Вт) смагнитнойнасадкой75 мТлвпроекцииверхнегополюсаяичка;
–одновременно красная непрерывная лазерная излучающая головка с одним лазером (КЛО-635-15, длина волны 635 нм, модулированный режим, мощность 10–15 мВт) с магнитной насадкой 75 мТл в проекции нижнего полюса яичка.
Рис. 3.18. Методика лазерной терапии ОЭ в I стадии (серозной)
Направление излучающих головок – перекрёстное. Освечивание проводят в области проекции головки (верхний полюс яичка) и хвоста (нижний полюс яичка) придатка. Локализация излучателей в красном и инфракрасном спектральных диапазонах может быть изменена в зависимости от локализации очага поражения придатка с учётом соблюдения перекрёстной направленности излучателей. Однако при этом излучающая головка в красном спектре должна быть направлена непосредственно на область очага поражения придатка. Положение больного – лёжа на спине, на кушетке, ноги раздвинуты. В случае одностороннего процесса первые 5 процедур выполняют на стороне поражения, последующие 2–5 процедур – с обеих сторон одновременно. При двустороннем процессе производится освечивание обеих половин мошонки – билатерально в этом же режиме.
Во II стадии ОЭ (диффузной, гнойно-инфильтративной) лазернаятерапия используется в сочетании с антибактериальным лечением (антибиотики широкого спектра действия).
Наружноелазерноеосвечиваниеяичка, придаткаяичкаосуществляютконтактнымспособом, стабильно. Рекомендуемыйкурс– 10–12 процедур. Сеансы
460
Рекомендовано к покупке и прочтению разделом по дерматологии сайта https://meduniver.com/
Часть III. Частные методики лазерной терапии
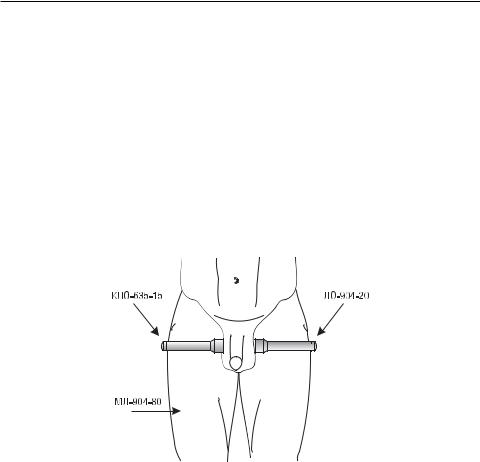
проводятежедневно, 1 развдень. Частотадляимпульсногоизлучения– 1500– 3000 Гц в биосинхронизированном режиме, суммарная экспозиция – 10 мин. Локализация излучателей (рис. 3.19):
–красная непрерывная лазерная излучающая головка с одним лазером (КЛО-635-15, длина волны 635 нм, модулированный режим, мощность 10–15 мВт) в проекции верхнего полюса первого яичка;
–одновременно ИК импульсная лазерная излучающая головка с одним лазером (типа ЛО-904-20, длина волны 904 нм, импульсный режим, мощность 10–15 Вт) с магнитной насадкой 75 мТл в проекции верхнего полюса второго яичка навстречу КЛО-635-15;
–ИК импульсная матричная лазерная излучающая головка (типа МЛ- 904-80, длина волны 904 нм, импульсный режим, мощность 60–80 Вт) в проекции нижних полюсов обоих яичек.
Рис. 3.19. Методика лазерной терапии ОЭ во II стадии (диффузной, гнойно-инфильтративной)
Положение больного – лёжа на спине, на кушетке, ноги раздвинуты.
При III стадии ОЭ или ОЭО (мелкоочаговой, гнойно-деструктивной) ЛТ используется в сочетании с антибактериальным лечением (антибиотики широкого спектра действия).
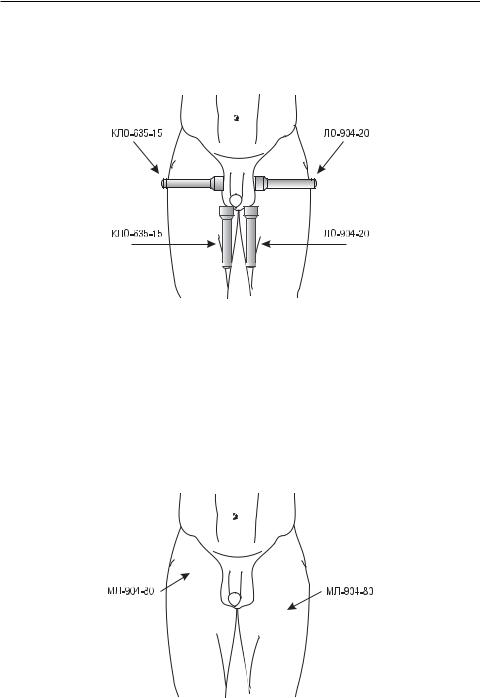
Наружное лазерное освечивание яичек и их придатков осуществляют контактнымспособом, стабильно. Рекомендуемыйкурс– 10–15 процедур. Сеансы проводят ежедневно, 2 раза в день с интервалом между сеансами 5–6 часов. Частота импульсного излучения 3000 Гц в биосинхронизированном режиме, суммарноевремяэкспозиции– 10 минзаодинсеанс. Локализацияизлучателей 1-го сеанса (рис. 3.20):
–лазерныеизлучающиеголовкиЛО-904-20 иКЛО-635-15 (параметрысм. выше) с магнитными насадками 75 мТл в проекции верхней половины мошонки (верхние полюсы обоих яичек);
461
ОСНОВЫ ЛАЗЕРНОЙ ТЕРАПИИ
–лазерныеизлучающиеголовкиЛО-904-20 иКЛО-635-15 (параметрысм. выше) с магнитными насадками 75 мТл в проекции нижней половины мошонки (нижние полюсы обоих яичек).
Рис. 3.20. Методика лазерной терапии ОЭ в III стадии (мелкоочаговой, гнойно-деструктивной), 1-й сеанс
Положение головок в красном и инфракрасном спектрах чередуется через день.
Локализация излучателей 2-го сеанса (рис. 3.21):
–ИКимпульсныематричныеизлучающиеголовкиМЛ-904-80 (параметры см. выше) в горизонтальном направлении – в проекции яичек с двух сторон.
Рис. 3.21. Методика лазерной терапии ОЭ в III стадии (мелкоочаговой, гнойно-деструктивной), 2-й сеанс
462
Рекомендовано к покупке и прочтению разделом по дерматологии сайта https://meduniver.com/

Часть III. Частные методики лазерной терапии
Положение больного лёжана спине, на кушетке, ноги раздвинуты. При неэффективностипроводимойтерапиитребуетсяхирургическоевмешательство.
Уретрит и уретральный синдром (N34)
Рост заболеваний, передаваемых половым путём, заставляет искать новые подходы к решению этой проблемы. По данным литературы, основной группой среди возбудителей болезни являются хламидиозы, микоплазмозы, уреаплазмозы, гарднереллёзы. Урогенитальным хламидиозом, например, во всём мире поражено более 50 млн человек, и встречается он в 2–5 раз чаще, чем гонорея. Такие высокие показатели инфицированности населения вызывают необходимость разработки новых, более эффективных средств и методов диагностики, лечения больных с данной патологией и реабилитации. Удельный вес уретритов, цервицитов достигает 60–70%. Часто хламидиоз сочетаетсясуреамикоплазмозомиимеетслабыеклиническиепроявления, что осложняет своевременное лечение. В результате инфицирования смешанной урогенитальной флорой доминируют хронические формы заболевания, часто приводящие к бесплодию.
Лечение хронически инфекционных уретритов в настоящее время представляет большую проблему. В литературе представлено достаточно много лечебных схем, однако наиболее высокоэффективным оказался комплексный подход, предложенный С.Н. Джумалиевым с соавт. (2000), в котором при хламидийной и уреамикоплазменной инфекции применяли специфическую антибактериальную терапию с учётом чувствительности к антибиотикам (цифран, ципробай, ципрофлоксацин, сумамед, ровамицин) в сочетании с ЛТ по комбинированной методике. После 5–6-го сеанса заметно улучшалось общее самочувствие больных, снижался болевой синдром, уменьшались воспалительныеинфильтратызасчётусиленияместногокровотока, происходило рассасывание спаечного процесса, нормализовалась температура тела. В результате проведения курса терапии у больных отмечались усиление функции коры надпочечников с увеличением содержания 17-оксикетостероидов на 7–9%, что свидетельствует о значительной активации гормональной системы. Количество фолликулостимулирующего гормона повысилось на 2–5%, лютеинизирующего гормона – на 3–6%, пролактина – на 5–7%, что несомненно оказало влияние на восстановление репродуктивной функции яичников. Значительно улучшились показатели спермограмм: у 17 больных восстановился рН спермы, увеличилось количество подвижных сперматозоидов, исчезли явления спермоагглютинации, заметно уменьшилось содержание патологических сперматозоидов. Результатом проведённого лечения у 15% женщин с длительным бесплодием явилось зачатие [Джумалиев С.Н., 2000].
Методика 1. ВЛОК-635 + ЛУФОК® (табл. 3.0), на курс 12–15 процедур.
Методика 2. Контактная, стабильная (табл. 3.48).
463

ОСНОВЫ ЛАЗЕРНОЙ ТЕРАПИИ
|
|
|
|
Таблица 3.48 |
|
Методика ЛТ при уретрите |
|||
|
|
|
|
|
Параметр |
|
Значение |
|
Примечание |
Длина волны лазерного света, нм |
890–904 (ИК) |
|
– |
|
(спектр) |
|
|
||
|
|
|
|
|
Режим работы лазера |
|
Импульсный |
|
– |
Длительность светового импульса, нс |
100–150 |
|
– |
|
Мощность излучения, Вт |
|
60–80 |
|
Матричный излучатель |
Плотность мощности, Вт/см2 |
|
6–8 |
|
Площадь на поверхности 10 см2 |
Частота, Гц |
|
80–150 |
|
– |
Экспозиция на 1 зону, мин |
|
0,5–1 |
|
– |
Количество зон воздействия |
|
4 |
|
– |
|
|
Болевые зоны |
|
|
Локализация |
|
(гепатобилиарная |
|
Дополнительно в проекции |
|
и пояснично-крест- |
|
щитовидной и вилочковой желёз |
|
|
|
|
||
|
|
цовая) |
|
|
Методика |
|
Контактная, |
|
Через прозрачную насадку ПМН |
|
стабильная |
|
||
|
|
|
|
|
Количество процедур на курс |
|
7–10 |
|
Ежедневно |
Методика 3. Внутриполостная (табл. 3.49). |
|
|
||
|
|
|
|
Таблица 3.49 |
Внутриполостная методика ЛТ при уретрите |
||||
|
|
|
|
|
Параметр |
|
Значение |
|
Примечание |
Длина волны лазерного |
|
635 (красный) |
|
Последовательно |
света, нм (спектр) |
|
904 (ИК) |
|
|
|
|
|
||
Режим работы лазера |
|
Непрерывный |
|
Излучающая головка |
|
Импульсный |
|
с одним лазером |
|
|
|
|
||
Частота, Гц |
|
80–150 |
|
Только для импульсного |
|
|
режима |
||
|
|
|
|
|
Мощность излучения*, мВт |
|
10–15 |
|
635 нм |
(для непрерывного режима) |
|
|
||
|
|
|
|
|
Мощность излучения*, Вт |
|
5 |
|
635 нм |
(для импульсного режима) |
|
10–15 |
|
904 нм |
|
|
|
|
|
|
5 мин красным (635 нм), |
|
|
|
Экспозиция на 1 зону |
перерыв 2 мин, 5 мин ИК |
|
– |
|
|
(904 нм) импульсным НИЛИ |
|
|
|
Количество зон воздействия |
|
1 |
|
Общее время воздействия |
|
|
не должно превышать 12 мин |
||
|
|
|
|
|
Методика |
Внутриполостная |
|
Через световодную насадку У-1 |
|
Локализация |
Трансуретрально, переме- |
|
– |
|
щая от сфинктера кнаружи |
|
|||
|
|
|
||
Количество сеансов на курс |
10–15 ежедневно |
|
– |
|
Примечание. * – без насадки.
464
Рекомендовано к покупке и прочтению разделом по дерматологии сайта https://meduniver.com/

Часть III. Частные методики лазерной терапии
Острый простатит (N41.0),
хронический простатит (N41.1)
Самымираспространённымизаболеваниямимочеполовойсферыумужчин, зачастую принимающими хронический характер течения, являются воспалительные поражения предстательной железы, семенных пузырьков, семенного бугорка (простатит, везикулит, колликулит). По современным данным, в
клиническомтечениипростатитанапервыйпланвыступаютфункциональные сдвиги – сексуальные нарушения, репродуктивные изменения, трудно купируемые болевой, дизурический и психоневрологический синдромы. Они отрицательно сказываются на брачно-семейных отношениях. Поэтому простатит является не только медицинской, но и социальной проблемой. Если в доантибиотиковый период чаще встречались острые формы простатита, то в настоящее время 98% – это скрыто протекающие хронические формы. Не последнюю роль в развитии такой ситуации играет снижение общего иммунного потенциала населения, обусловленное неблагоприятной экологической обстановкой, злоупотребление табакокурением и алкоголем среди мужского населения, распространённость полового инфицирования [Юнда И.Ф., 1981; 1987].
Простатит выделен в самостоятельную нозологическую единицу более 100 лет назад. Запущенный хронический воспалительный процесс в половых органах мужчины, как правило, имеет распространённый характер, но только в одном органе находится ведущий, или основной, патологический очаг.
Предстательная железа в норме имеет три защитных барьера:
1)здоровуюморфологическуюифункциональнуюструктуру; нарушению этогобарьераспособствуютотрицательноепсихоэмоциональноесостояние (выраженная астения или депрессия) и органические изменения в гениталиях (травмы, интоксикации, нарушения кровоснабжения и др.);
2)достаточный физиологический тонус и васкуляризацию внутренних гениталий; этот барьер повреждается при гиподинамии, сексуальных дизритмиях, переохлаждении, андрогенной недостаточности;
3)противоинфекционныйбарьер; онпреодолеваетсяприослабленииместных иммунобиологических реакций, что происходит на фоне вегетосо-
судистойдискорреляции, андрогеннойнедостаточности, микробнойили лекарственной интоксикации и др.
Большой удельныйвессредизащитно-физиологическихмеханизмовзани- мает андрогенная функция. При нормальном уровне андрогенов сохраняется тонусгениталий, поддерживаетсяактивнаясекрециявпредстательнойжелезе, образуетсядостаточноеколичествобактерицидныхкомпонентовсекрета. При простатите андрогенно-эстрогенное равновесие нарушается, как правило, вследствие изменения метаболизма стероидных гормонов. Это происходит за счёт нарушения тонуса предстательной железы, застоя в органах малого таза, а также хронических воспалительных процессов в желчевыводящих
465

ОСНОВЫ ЛАЗЕРНОЙ ТЕРАПИИ
путях. На фоне застойных явлений происходит не только инфицирование, но иразвиваетсятакаяпатология, какаутоагрессия, дисгормональнаядистрофия.
Секрет предстательной железы у здорового мужчины выделяется постоянно («секреция покоя предстательной железы»). При мочеиспускании и дефекации предстательная железа почти полностью освобождается от секрета. Установлено, что главными предрасполагающими факторами возникновения простатита и других заболеваний половых органов мужчины являются венозный застой и атония мышечных структур в органах малого таза (81,1% наблюдений). К ним приводят прерывание или пролонгация половых актов, половые излишества, хронический запор вследствие проктита, анусита, сигмоидита; длительноесидячеевынужденноеположение, переохлаждение. Провоцирующими факторами являются травмы вследствие инструментальных исследований, грубыеманипуляции; общеесептическоесостояниесналичием воспалительных изменений в печени и желчных ходах, ангина, отит, кариес, проктит, хронический эндокардит, хроническая пневмония, интоксикации.
К врождённым патогенетическим или предрасполагающим факторам развития патологии в предстательной железе относятся следующие:
1)анатомо-физиологическиеособенностипредстательнойжелезы: криптообразность слизистой оболочки выводных протоков ацинусов-железок; это приводит к затруднению оттока её секрета, препятствует эффективности медикаментозной терапии;
2)врождённое отсутствие жомов, мышц, охватывающих и сжимающих отверстия выводных протоков, долек предстательной железы, открывающихся на задней стенке задней части уретры (способствует инфицированию);
3)недостаточность артериального кровоснабжения предстательной железы, способствующая возникновению гипоксии тканей; при лечении это препятствует полноценной доставке антибактериальных и антивирусных препаратов к больному органу;
4)обилие анастомозов между венами предстательной железы и венозной системой таза способствует распространению тазовых конгесий (застойных явлений) на этот орган, что отрицательно сказывается не только на течении воспалительного процесса, но и на копулятивной и репродуктивной половой функциях (как и недостаточность артериального кровоснабжения);
5)анатомическая близость добавочных половых желёз (предстательная железа, семенные пузырьки, семенной бугорок) ведёт к взаимному инфицированию, что даёт основание применять лечение физическими факторами с расчётом на весь комплекс заболеваний мочеполовой сфе-
ры, включая и задний уретрит.
Из приобретённых патогенетических факторов заслуживает особого внимания иммунологический.
466
Рекомендовано к покупке и прочтению разделом по дерматологии сайта https://meduniver.com/

Часть III. Частные методики лазерной терапии
Предшествующиефакторыпозначимостиможноразделитьнаследующие основные группы:
1)обусловливающие развитие застойных явлений в органах малого таза;
2)потенциальные очаги инфекции;
3)ослабляющие метаболизм тестостерона и приводящие к андрогенной недостаточности;
4)способствующие вегетоневротическим нарушениям в органах таза;
5)ослабляющие общие и местные иммунологические реакции. Механизм действия предрасполагающих факторов может быть двояким.
Водних случаях ослабляются защитные реакции в предстательной железе (застой в органах таза, андрогенная недостаточность, вегетоневротические изменения, сдвиги кислотно-основного потенциала в щелочную сторону, ослаблениеобщейиместнойреактивности), вдругихнапервыйпланвыступают потенциальные повреждающие факторы (генитально-тазовые), экстрагени- тальныеочагиинфекциииобменно-коррелятивныефакторы. Кпотенциально повреждающим факторам относятся облигатные (инфекционные агенты) и факультативные (иммунные сдвиги, андрогенные нарушения, вегетососудистые изменения).
Секрет предстательной железы обладает бактерицидными свойствами. Ослаблениеилиутратаэтихсвойствмогутбытьобусловленыандрогеннойнедостаточностьюяичеквследствиеприобретённыхзаболеванийилизастойных явлений. Следуетучитыватьфункциональноесостояниедобавочныхполовых желёз. В частности, большое значение имеет кислотно-основной потенциал. Например, для стафилококка и стрептококка оптимальная среда при pH 7,4–7,6, а для трихомонад – при pH 6,2–6,5. Следовательно, предстательная железа биологически устойчива к гноеродной кокковой флоре и более восприимчива к трихомонозу.
Нарушения тазового кровообращения способствуют развитию воспалительногопроцессавпредстательнойжелезе. Посколькувнейитазовойобластивцеломрасположенымощныепарасимпатическиеганглиииобильнаясеть симпатических рецепторов, то нарушения состояния вегетативной нервной системы могут быть не столько следствием органических изменений в предстательной железе (вторичными, патогенетическими), сколько их причиной (первичными, этиологическими). В первом случае лечение необходимо начинать с коррекции нарушений ВНС, а во втором следует своевременно ликвидироватьвоспалительныйпроцесс, скупированиемкотороговпредстательной железе исчезают также изменения ВНС.
В эксперименте с механическим (оперативным) выключением разных отделов симпатической и парасимпатической иннервации вызывались направленные деструктивные изменения в половых железах. Аналогичный эффект воспроизводился путём введения вегетотропных лекарственных препаратов.
Вклинических условиях установлена патологическая лабильность ВНС у мужчин с половыми расстройствами: у больных простатитом с интерорецептивной копулятивной дисфункцией преобладал тонус парасимпатического
467

ОСНОВЫ ЛАЗЕРНОЙ ТЕРАПИИ
отдела, а у больных с ведущим психогенным компонентом (80%) отмечался гипертонус симпатического отдела ВНС.
При интоксикациях (табакизм, алкоголизм и т. п.), травме, воздействии ионизирующего облучения, нервно-вегетативных, сосудистых и иммунных нарушениях в результате их косвенного длительного воздействия на предстательную железу происходит нарушение трофики, вегетативной иннервации, иммунной реактивности железы. Возникающие при этом деструктивные де- генеративно-трофические изменения способствуют тому, что непатогенная и условно-патогенная флора становится патогенной, обусловливая возникновение воспалительного процесса. В связи с широким применением сильных антибактериальных препаратов условно-патогенная флора, проникая глубоко
ворганы мочеполовой системы, вызывает воспалительный процесс. Нередко при этом встречаются грибковые заболевания. При стёртых абактериальных формах простатита патогенным началом во многих случаях являются микоплазмы и вирусы. Выделяемость микоплазм в монокультуре у больных простатитом достигает 20–25%, а в комбинации с другой флорой – 48,9%.
Распространение патогенной флоры из отдалённых органов (тонзиллит, грипп, респираторные заболевания, холецистохолангит и др.) происходит ге- матогеннымпутёмв3–12% случаев. Лимфогенноераспространениеинфекции
впредстательную железу наблюдается при наличии воспалительного очага в соседних и предлежащих органах (прямой кишке, мочевом пузыре, бульбоуретральных железах, яичке, семенных пузырьках) в 8–17% случаев. По даннымразныхавторов, уретральный, иликаналикулярный, путьинфицирования составляет 75–100%. По мнению И.Ф. Юнда (1981), уретрит и уретральный путь инфицирования возможны как результат воздействия предшествующих факторов, которые приводят к дисбактериозу, ослаблению межорганных защитных механизмов и последующему инфицированию.
Степень распространённости патологического процесса зависит от давности заболевания и пути инфицирования. При гематогенном и лимфогенном попаданииинфекциивоспалительныйпроцессчащебываетострымилокализованным. Уретрогенноеинфицирование, какправило, приводитквовлечению
впроцесс ряда органов, воспаление проявляется менее остро. Оба варианта течения воспаления объединяет общность предшествующих факторов. Успех лечения во многом зависит от своевременного их устранения.
Клинико-бактериологические исследования у больных с воспалительными заболеваниями мужских половых органов (орхит, эпидидимит, орхоэпидидимит, фуникулит, везикулит, простатит, колликулит, задний уретрит, баланит, баланопостит) с использованием раздельного одномоментного получения экскретов половых органов (секрет предстательной железы, секрет правого и левого семенных пузырьков, эякулят, моча) дали интересные результаты: у 34,5% больныхобнаруженанеидентичнаямикробнаяфлора. Этосвидетельствуето том, что воспалительные заболевания половых органов одного и того
468
Рекомендовано к покупке и прочтению разделом по дерматологии сайта https://meduniver.com/

Часть III. Частные методики лазерной терапии
же больного могут вызываться как общим, так и разными возбудителями, что важно учитывать при назначении лекарственных препаратов.
Воспалительные процессы, обусловленные специфическим инфицированием (туберкулёз), в структуре болезней мужских половых органов занимают от 2,5 до 10%.
При латентном простатите воспалительные очаги обычно располагаются вблизи мочеиспускательного канала. Макроскопически железа не изменена, хотя в секрете её могут встречаться воспалительные элементы. При калькулёзном простатите имеется солевая инкрустация с единичными или множественными инфильтратами, рубцами и закрытыми гнойными полостя-
ми. Для хронического неспецифического простатита наряду с выделением воспалительного экссудата характерно активное «слущивание» железистых и переходных клеточных элементов.
Клеточный состав в срезах и мазках секрета предстательной железы однороден. При высокой технике микроскопирования (люминесцентная микроскопия) можно получить ценную дополнительную информацию о степени поражения железы и темпе репаративных процессов при лечении простатита. У 89% больных простатит сопровождается существенными изменениями в семенномхолмикеизаднейуретре. Планомерноеисследованиеназванныхотделов мочеиспускательного канала имеет большое значение для диагностики илечения. Своевременноеизлечениеуретритаиколликулитаявляетсяглавной предпосылкой успешного лечения и профилактики простатита.
Субъективная и объективная симптоматика простатитов отличается большой вариабельностью и полиморфизмом. Вместе с тем в клиническом проявлении простатита можно проследить общую закономерность. Такие субъективные данные, как боль, неприятные ощущения в области заднего прохода, промежности, тазово-поясничной области, сопровождающиеся вегетативными, копулятивными или генеративными нарушениями, характерны почти для всех форм простатита. Частные признаки дополняют описанную картину.
Общие симптомы: озноб, повышение температуры тела, общая слабость, быстраяутомляемость, нарушениесна, повышеннаянервозность, навязчивые состояния.
Местные симптомы: простаталгия, изменение формы, величины и консистенции предстательной железы; повышенная лейкоцитарная реакция секрета предстательной железы; экстрагенитальная боль, тазовая симпаталгия, тяжесть внизу живота, зуд (мочеиспускательный канал, промежность, задний проход), парестезии в гениталиях (ощущение щекотания в мочеиспускательномканале, ползаниямурашек, похолоданиегениталийидр.), патологические выделенияизмочеиспускательногоканала, учащенныепозывыкмочеиспусканию, прерывистая струя мочи, изменения семенного холмика, задней уретры, изменения семенных пузырьков, патология прямой кишки.
Функциональные симптомы: усиление спонтанных эрекций на фоне нормальных адекватных, усиление адекватных эрекций, ослабление адекватных
469
