
4 курс / Дерматовенерология / Эффективная_лазерная_терапия_Том_1_Основы_лазерной_терапии_С_В_Москвин
.pdf
ОСНОВЫ ЛАЗЕРНОЙ ТЕРАПИИ
a
б
в
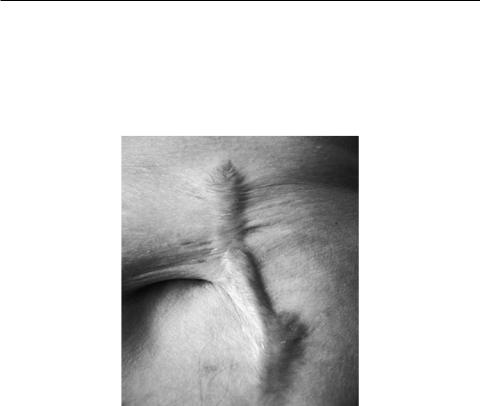
Рис. 3.14. Условная схема фазности раневого процесса: а – нормальная биоритмика раневого процесса; б – патологическое преобладание трофотропной фазы раневого процесса; в – патологическое преобладание эрготропной фазы раневого процесса [Скупченко В.В., Милюдин Е.С., 1994]
Нарушениебиоритмикираневогопроцессаможетпривестикчрезмерному развитию или трофотропных, или эрготропных тенденций, что придаёт патологическую соответствующую направленность репаративным процессам. Склиническойточкизрениявслучаевозникновениятрофотропнойдизритмии (рис. 3.14, б) это выразится избыточным кровенаполнением, отёком, избыточнымколлагенообразованием, замедлениемпроцессовсозреваниясоединительной ткани, что в итоге приведёт к развитию келоидного рубца.
Чрезмерное преобладание эрготропных регуляторных процессов (рис. 3.14, в) будет сопровождаться другими клиническими проявлениями, а именно: преждевременным сужением сосудов и уменьшением потребления кислорода, чтоприводиткнарушениюразвитиягрануляционнойткани, умень-
430
Рекомендовано к покупке и прочтению разделом по дерматологии сайта https://meduniver.com/

Часть III. Частные методики лазерной терапии
шению образованияколлагеновых волокон, чрезмерномусклерозированию, и врезультатекудлинениюсроковзаживленияраныспоследующимразвитием грубых деформирующих рубцов.
Был предложен комплексный метод лечения, направленно влияющий на биоритмику раневого процесса после пластических операций с целью получения хорошего косметического рубца [Пат. 2112569 RU].
Первые 5 дней проводится освечивание непрерывным НИЛИ с длиной волны 635 нм (излучающая головка КЛО-635-15) дистантно, на расстоянии 3–4 см по сканирующей методике) в течение 7–8 мин, плотность мощности 0,3–0,4 мВт/см2, ежедневно с целью гарантированного формирования локальнойтрофотропнойзоны, обеспечивающейполноценноетечениепервогоэтапа регенерации. Можно использовать импульсную матричную лазерную излучающую головку МЛ-904-80 (длина волны 904 нм, мощность 40–60 Вт, частота
80–150 Гц, стабильно 1,5–2 мин).
Навторомэтапес5-годняпослеоперационногопериоданачинаетсяприём per os селегилина гидрохлорида (блокатор МАО-Б) по 5 мг (1/2 таблетки) в день, в течение 3 недель. Это необходимо для потенцирования эрготропных процессов, способствующих прекращению процесса дальнейшего образования грануляционной ткани. В 96–97% случаев через 3–5 месяцев достигается желаемыйкосметическийэффект: формируетсянежный, непроминирующий, достаточнопрочныйрубец, поцветунеотличающийсяотокружающихтканей
[Пат. 2112569 RU].
Реабилитация после химических пилингов,
лазерных шлифовок
Показания к лазерной терапии: состояние после химических пилингов, лазерных шлифовок, дермабразий, а такжепосле косметическойчистки лица. Цельпроцедуры: стимуляциярепаративныхпроцессов, снятиепослеоперационного отёка (лимфостаза) и гиперемии лица, обезболивающее и бактериостатическое действие.
Лазерную терапию назначают после поверхностных пилингов со 2-го дня, присрединныхпилингах– с5-годня, приглубокихпилингахилазерныхшлифовках – с 7-го дня после манипуляций [Гейниц А.В., Москвин С.В., 2010].
Методика 1. Лабильная (параметры НИЛИ в табл. 3.43). Общее время воздействия 5–10 мин.
Методика 2. Паравертебрально (параметры НИЛИ в табл. 3.27) на сег-
менты СI–СVI.
Дополнительно: точка позвоночной артерии (на линии, соединяющей сос- цевидныйотросток1-гошейногопозвонкассосцевиднымотросткомвнаруж- ной трети этой линии) [Гейниц А.В., Москвин С.В., 2010].
431
ОСНОВЫ ЛАЗЕРНОЙ ТЕРАПИИ
Келоидный рубец (L91.0)
Келоидные рубцы кожи как последствия травм, ожогов, хирургических вмешательств являются не только косметическим дефектом для человека, но могут также вызывать компрессию сосудисто-нервных образований, служить источником хронических инфекций (рис. 3.15).
Рис. 3.15. Келоидный рубец
Процессликвидациикелоидныхрубцоввызываетзатруднениеиз-заотсутс- твия достаточно эффективных методов. Одним из лучших способов лечения является хирургическое иссечение избыточной ткани СО2-лазером с последующим профилактическим курсом ЛТ. Однако травматичность и относительно высокая стоимость процедуры оставляют возможность для реализации альтернативных, терапевтических методик. Целью комплексной лазерной терапии является нормализация микроциркуляции, повышение тонуса кожи, подкожно-жировой клетчатки и мышц, восстановление нормальной биоритмики формирования новой ткани, при которой устраняется дисбаланс между процессами коллагенообразования и созревания соединительной ткани. Необходимопомнить, что эффект не можетпроявиться ранее чем через 2 месяца после начала курса, что связано с физиологией процесса замены дермы.
Методика1. Лазерно-вакуумныймассаж. Проводятвдольрубцавобоих направлениях без отрыва со скоростью 0,5–1 см/с. Общее время воздействия 5–8 мин. Всего 5 сеансов на курс, начиная с понедельника. Сила разрежения под вакуумной насадкой подбирается индивидуально, под насадкой должно происходить формирование выпуклой складки (затягивание кожной склад-
432
Рекомендовано к покупке и прочтению разделом по дерматологии сайта https://meduniver.com/

Часть III. Частные методики лазерной терапии
ки), не вызывающей неприятных ощущений. Параметры НИЛИ: длина волны 635 нм, непрерывный режим, мощность 10–15 мВт (излучающая головка КЛО-635-15) [Гейниц А.В., Москвин С.В., 2010].
Методика 2. Паравертебрально. Параметры НИЛИ в табл. 3.27, освечивают паравертебральные зоны, иннервирующие участки (дерматомы), на которых расположены рубцы.
Методика 3. Контактная, стабильная. Начиная с 6-го сеанса проводят освечивание4–5 точекравномернопорубцувтечение1 миннакаждуюточку через акупунктурную насадку А-3, на курс 10–15 сеансов (параметры НИЛИ в табл. 3.24) [Гейниц А.В., Москвин С.В., 2010].
Методика 4. Лазерная акупунктура (табл. 3.20, точка P7).
После процедуры поражённые кожные участки смазать кремом или лосьоном (питательным, смягчающим или регенерирующим).
Декубитальная язва (L89)
Продолжительное воздействие непрерывного давления приводит к локальной ишемии тканей. Термин «пролежень» (decubitus), происходящий от латинского слова decumbere (лежать), не совсем корректен, поскольку даёт основаниесчитать, чтопролежниобразуютсятольковрезультатепостоянного нахождения пациента в лежачем положении. В действительности пролежни могут развиваться в результате любого сдавления извне, особенно на месте костных выступов, а также у пациентов с нарушенной иннервацией тканей в результате повреждений или заболевания спинного мозга. Клинически более правильным является обозначение данного патологического процесса как язвы, образующейся вследствие давления.
Цитологические исследования должны исключить малигнизацию. Методика лазерной терапии дистантная, стабильная (табл. 3.17).
433

ОСНОВЫ ЛАЗЕРНОЙ ТЕРАПИИ
ЗАБОЛЕВАНИЯ
МОЧЕПОЛОВОЙ СФЕРЫ
(соавт. Л.П. Иванченко)
Неспецифические воспалительные заболевания почек, мочевыводящих путей и половых органов являются одними из наиболее распространённых и по частоте встречаемости стоят на втором месте после простудных заболеваний верхних дыхательных путей. Инфекционно-воспалительные процессы в урологической практике встречаются с достаточно высокой частотой (до 80%) в виде самостоятельных нозологических форм (пиелонефрит, цистит, простатит, эпидидимоорхит), сопутствующих заболеваний, осложнений после оперативных и инструментальных вмешательств [Авдо-
шин В.П., 2000].
Традиционно применяемые методы лечения воспалительных заболеваний почек, мочевыводящих путей и половых органов у мужчин не всегда удовлетворяют своими результатами клиницистов. Это связано с недостаточной эффективностью используемых антибактериальных препаратов, что обусловлено выраженным отёком ткани поражённого органа, резким угнетением микроциркуляции в очаге воспаления, наличием различных барьеров, значительным снижением функционального состояния поражённого органа и антибиотикорезистентностью. Всё это заставляет искать новые пути решения данной проблемы с использованием современных достижений науки и техники. Именно таким методом лечебного воздействия является низкоинтенсивная лазерная терапия, которая в последние годы всё шире применяется в урологической практике и открывает новые возможности и перспективы в лечении многих пациентов с заболеваниями урологического профиля [Авдошин В.П., 2000].
Каждое из заболеваний, которые представлены в данной главе, имеет свои особенности, кратко описанные в соответствующих разделах. Обращаем внимание на особенности нефрологического направления: лечение больных с заболеваниями почек должно проводиться только в стационаре под наблюдением специалистов.
С хроническими инфекционными заболеваниями мочеполовой сферы напрямую связаны и многие сексуальные расстройства. Поэтому данный раздел мы не выделяем в отдельную главу, лишь дополнительно акцентируем внимание на эмоционально-психологической стороне комплексного решения данной проблемы.
В начале раздела повторяем таблицы параметров для часто используемых методиклазернойтерапии. Привсехзаболеванияхнаиболееэффективноместные методы воздействия комбинировать с методикой ВЛОК-635 + ЛУФОК® (табл. 3.0) и лазерную акупунктуру (табл. 3.00).
434
Рекомендовано к покупке и прочтению разделом по дерматологии сайта https://meduniver.com/
|
|
Часть III. Частные методики лазерной терапии |
|
|
|
|
|
|
|
Таблица 3.0 |
|
Методика ВЛОК-635 + ЛУФОК® |
|||
|
|
|
|
Параметр |
Значение |
Примечание |
|
Длина волны лазерного света, |
365–405 (УФ) |
ЛУФОК® |
|
нм (спектр) |
635 (красный) |
ВЛОК-635 |
|
Режим работы лазера |
Непрерывный |
– |
|
Мощность излучения*, мВт |
1,5–2 |
На выходе одноразового |
|
световода |
|||
|
|
||
Экспозиция, мин |
3–5 |
ЛУФОК® |
|
10–20 |
ВЛОК-635 |
||
|
|||
|
Вена локтевая |
|
|
Локализация |
срединная |
– |
|
|
(v. mediana cubiti) |
|
|
|
|
Через одноразовый стерильный световод |
|
Методика |
Внутривенно |
КИВЛ-01 производства Научно- |
|
исследовательского центра «Матрикс» |
|||
|
|
||
|
|
(ТУ 9444-005-72085060-2008) |
|
Количество процедур на курс |
10–12 |
Ежедневно, |
|
чередуя через день ЛУФОК® и ВЛОК-635 |
|||
|
|
||
Примечание. * – на выходе одноразового световода КИВЛ-01 производства Научноисследовательского центра «Матрикс» (ТУ 9444-005-72085060-2008).
|
|
Таблица 3.00 |
|
Методика лазерной акупунктуры |
|||
|
|
|
|
Параметр |
Значение |
Примечание |
|
Длина волны лазерного света, |
525 (зелёный) |
На аурикулярные ТА |
|
нм (спектр) |
635 (красный) |
На корпоральные ТА |
|
Режим работы лазера |
Непрерывный |
– |
|
или модулированный |
|||
|
|
||
Частота, Гц |
В рецепте |
Только для модулированного |
|
режима |
|||
|
|
||
Мощность излучения*, мВт |
0,5–1 |
525 нм |
|
2–3 |
635 нм |
||
|
|||
Экспозиция на 1 ТА, с |
5–10 |
На аурикулярные ТА |
|
20–40 |
На корпоральные ТА |
||
|
|||
Количество зон воздействия |
До 15 |
– |
|
Локализация |
В рецепте |
На аурикулярные ТА |
|
В рецепте |
На корпоральные ТА |
||
|
|||
Методика |
Контактная |
Через акупунктурную |
|
насадку |
|||
|
|
||
Количество процедур на курс |
10–12 |
Ежедневно |
|
Примечание. * – на выходе акупунктурной насадки
435

ОСНОВЫ ЛАЗЕРНОЙ ТЕРАПИИ
Гломерулярные болезни (N00–N08)
Гломерулонефрит (ГН) относится к числу наиболее частых и практически наиболее важных двусторонних заболеваний почек, среди которых выделяют иммуновоспалительные нефриты (мембранозно-пролиферативный гломерулонефрит и мезангиопролиферативный гломерулонефрит) и невоспалительные нефропатии (мембранозный гломерулонефрит, фокально-сегментарный гломерулосклероз). Хотя ГН и является неоднородной группой заболеваний не только по морфологическим признакам, но и патогенетическим, тем не менееклиническиепроявленияиизменениягомеостаза, лежащиевихоснове, довольно однотипны, а финальная морфологическая картина – гломерулосклероз – одинакова и является основной причиной хронической почечной недостаточности [Лутошкин М.Б., 2003].
Среди механизмов, играющих ведущую роль в прогрессировании ГН, в настоящее время выделяют иммунные и неиммунные. Иммунологически опосредованное повреждение почечной ткани происходит в самом начале заболевания, которое чаще всего не успевают зарегистрировать, а впоследствии ведущая роль уже принадлежит неиммунным механизмам прогрессирования: внутрисосудистая гиперкоагуляция, системная гипертензия, внутриклубочковая гипертензия, гиперлипидемия, гиперлипопероксидация.
В организме с наличием нарушений одновременно в почках и иммунной системе развивается острое воспаление в клубочке под воздействием различных (специфических и неспецифических) раздражителей. Там начинается концентрация клеток воспаления: сначала нейтрофилы, а затем лимфоциты, моноциты и тромбоциты [Тареева И.Е., 1995].
Инфильтрация лейкоцитами, их активация в клубочках, межуточной ткани играют важную роль в индукции, и соответственно, в дальнейшем прогрессировании ГН. Клеточные элементы образовавшихся инфильтратов вырабатывают ранние цитокины – ИЛ-1 и фактор некроза опухолей – ФНО-альфа, которые, в свою очередь, стимулируют выработку ИЛ-6 и некоторых других цитокинов. Согласно имеющимся литературным данным, весь этот набор цитокинов регулирует пролиферацию клеток, синтез и распад внеклеточного матрикса, иммунный воспалительный ответ, сосудистый тонус [Тареева И.Е., 1995]. Большинство цитокинов действуют местно на клетки, которые их продуцируют, или на прилегающие клетки, но не через циркуляцию. Источником воспалительных цитокинов в начале иммунного воспаления в почечных клубочках принято считать мононуклеарные лейкоциты и тромбоциты, а затем они свою функцию по выработке цитокинов передают мезангиальным клеткам клубочков, которые активируются клетками инфильтрата [Рябов С.И., 2000].
По мере прогрессирования воспаления и развёртывания патологического процесса к пролиферативному и фиброзирующему действию цитокинов подключаются факторы роста (ФР): тромбоцитарный ФР, трансформирующий
436
Рекомендовано к покупке и прочтению разделом по дерматологии сайта https://meduniver.com/

Часть III. Частные методики лазерной терапии
ФР-бета, инсулиноподобныйФР, некоторыедругиецитокиныиангиотензин-2 [Тареева И.Е., 1995].
Все вышеперечисленные возникающие в организме патологические ситуации приводят к развитию ГН, определяющегося следующими процессами: пролиферация мезангиальных клеток, образование и накопление в клубочках белков внеклеточного матрикса, образование и отложение коллагена.
Клинические проявления при хроническом гломерулонефрите весьма разнообразны и зависят от стадии болезни и клинического варианта. Жалобы больных чаще всего весьма неопределённы, и их вряд ли можно учитывать при постановке диагноза. Чаще всего пациенты жалуются на неприятные ощущения в поясничной области, быструю утомляемость, снижение работоспособности, головныеболи. Приобъективномобследованиибольногохроническим гломерулонефритом выявляются отёки (28,6% больных), повышение артериального давления (55%), тахикардия (12%), гипертрофия левого желудочка (52%), симптомы сердечной недостаточности встречаются в порядке исключения. При аускультации у 1/3 больных выявлялся систолический шум на верхушке [Лутошкин М.Б., 2003].
Лабораторная диагностика ГН прежде всего сводится к оценке хорошо выполненного анализа мочи. Наибольшее значение отводится наличию протеинурии, которая выявляется почти у 95% больных. При этом у большинства больных содержание белка в моче чаще всего бывает небольшим. У 62,4% больных определяется эритроцитурия с различной степенью выраженности: от единичных эритроцитов до макрогематурии (2,3%). В 37,6% случаев в анализах мочи находят лейкоцитурию, а в 51,9% – цилиндрурию. Из анализов крови для диагностики, скорее всего, активности заболевания, а не его наличия, следует обратить внимание на уровень мочевины, креатинина, средних молекул, общий белок и фракции, иммуноглобулины, коагулограмму.
В связи с различными клиническими проявлениями и результатами лабораторныхисследованийвыделяетсянескольковариантовтеченияГН, которые встречаются с различной частотой [Лутошкин М.Б., 2003]:
–гломерулонефритсизолированныммочевымсиндромом(63%): проявляетсявосновномтолькоизменениямивмочеичащевсегообнаруживаетсялабораторнопридиспансерныхосмотрахколлективов, призывников; эти изменения могут усиливаться после простуд, которые приводят к очередной гибели нефронов, и изменения в анализах мочи становятся более выраженными;
–гломерулонефрит с артериальной гипертензией (32%): чаще всего соответствуетдалекозашедшейстадиизаболевания, убольшинствабольных (68,4%) выявляютсяобменныенарушения, артериальноедавлениечётко повышено и обычно находится в пределах 200/100–250/120 мм рт. ст.; одновременно регистрируются умеренные изменения в анализах мочи и имеют место небольшие отёки;
437

ОСНОВЫ ЛАЗЕРНОЙ ТЕРАПИИ
–гломерулонефритснефротическимсиндромом(2,4%): этотклинический вариант заболевания характеризуется наличием отёков, гипопротеинемии (и особенно гипоальбуминемии), гиперхолестеринемии и высокой протеинурии (суточная потеря белка более 3 граммов); артериальное давление обычно нормальное или иногда умеренно повышается;
–гломерулонефрит с нефротическим синдромом и артериальной гипертензией (2,4%), эта форма заболевания характеризуется как смешанная.
Лечение больных ГН представляет весьма трудную и сложную задачу. Основныепринципылечениявосновномсводятсякподавлениюиммунныхреакцийцитостатическимии/илиглюкокортикостероиднымипрепаратами. ПриГН возможность полного выздоровления вызывает сомнения, а если и наступает, то лишь в единичных случаях. Чаще можно добиться более или менее полной либо частичной ремиссии различной продолжительности. Поэтому основная цельтерапиизаключаетсявзамедлениитемповпрогрессированиязаболевания и предупреждении развития хронической почечной недостаточности, в получении как можно более длительной клинической или клинико-лабораторной ремиссии и сохранении на более продолжительный срок трудоспособности больных. Лечение больных ГН должно быть комплексным и включать в себя назначение режима, соответствующего состоянию больного и течению заболевания, разнообразные медикаментозные средства, рациональную диетотерапию и по возможности санаторно-курортные методы.
Положительная динамика в состоянии здоровья пациентов с гломерулонефритом после лазерной терапии выражается в нормализации самочувствия, стабилизации артериального давления, улучшении функциональных почечных проб, снижении активности воспалительного процесса с развитием клинико-лабораторнойремиссии, снижениипротеинурии, увеличениидиуреза
[А.с. 1827276; Гринштейн Ю.И., 1995; Слепцова Т.Г. и др., 1995].
Учитывая этапы и звенья патогенеза гломерулонефрита, можно предположить, что данные положительные результаты в лечении больных гломерулонефритом с использованием НИЛИ происходят благодаря индукции активности ферментов каталазы, СОД, которые нейтрализуют выраженную липопероксидацию в виде снижения промежуточных продуктов перекисного окислениялипидов(диеновыхконъюгатовималоновогодиальдегида). Убольных гломерулонефритом в мембранах лимфоцитов достоверно возрастает количество холестерина и содержание мембранных свободных жирных кислот, а в сыворотке крови снижается количество общих липидов, холестерина, триглицеридов. Кроме этого, коррекция имеющихся реологических нарушений происходит за счёт достоверного повышения деформируемости мембран эритроцитов [А.с. 1827276; Гринштейн Ю.И., 1995].
Курсоваялазернаятерапияоказываетположительноевлияниенагемодинамику независимо от клинического варианта течения гломерулонефрита – способствуяпереходугиперкинетическихигипокинетическихтиповкровообращениявнормокинетический. Всвязистемчтопрогностическинеблагоприятные
438
Рекомендовано к покупке и прочтению разделом по дерматологии сайта https://meduniver.com/

Часть III. Частные методики лазерной терапии
типы кровообращения чаще встречались при смешанном клиническом варианте течения и нефротическим синдроме, то и процент перехода выше, чем у пациентов с изолированным мочевым синдромом [Лутошкин М.Б., 2003].
ИсследованиядоказаливысокуюэффективностьВЛОКуданнойкатегории больных. Курслечениясостоитиз10–12 сеансов, повторныекурсыпроводятся через 3–6–9 месяцев для закрепления полученного результата лечения или с профилактическойцелью. Участипациентовсотсутствиемпериферического венозного доступа необходимо применять НЛОК [Лутошкин М.Б., 2003].
ВЛОКсопровождаетсяотчётливымположительнымвлияниемнаосновные клиническиепроявлениягипертензионногосиндроманафонесниженияартериальногодавления, чтопозволяетболеечемучетвертибольныхотменитьприём специфических гипотензивных препаратов, а у остальных больных снизить базиснуюгипотензивнуютерапиюболеечемв2 раза, темсамымуменьшаяколичествопринимаемыхпрепаратовиудешевляялечение. Учитываянекоторую напряжённость системы антиоксидантной защиты в организме больного ГН, пациентам назначаются антиоксиданты, например, масляный раствор ацетата токоферола в дозе 200–300 мг per os ежедневно [Лутошкин М.Б., 2003].
Методика ЛТ. ВЛОК-635 + ЛУФОК® (табл. 3.0) или НЛОК (табл. 3.45).
|
|
Таблица 3.45 |
|
Методика НЛОК при гломерулонефрите |
|||
|
|
|
|
Параметр |
Значение |
Примечание |
|
Длина волны лазерного света, нм |
635 (красный) |
– |
|
(спектр) |
|||
|
|
||
Режим работы лазера |
Импульсный |
– |
|
Длительность светового импульса, нс |
100–150 |
– |
|
Мощность излучения, Вт |
30–40 |
Матричная излучающая головка |
|
МЛ-635-40 |
|||
|
|
||
Плотность мощности, Вт/см2 |
3–4 |
Площадь на поверхности 10 см2 |
|
Частота, Гц |
80–150 |
– |
|
Экспозиция на 1 зону, мин |
5 |
– |
|
Количество зон воздействия |
1 |
– |
|
|
На область |
|
|
Локализация |
проекции левого |
– |
|
подключичного |
|||
|
|
||
|
сосудистого пучка |
|
|
Методика |
Контактная |
Через прозрачную насадку ПМН |
|
Количество процедур на курс |
10–12 |
Ежедневно |
|
Амилоидоз (E85)
Группа системныхзаболеваний, характеризующихсяобразованиеми отложением в тканях особого фибриллярного белка. В настоящее время установлена гетерогенность амилоидных фибрилл, которые локализуются перирети-
439
