

Глава15 Особенностиполитравмыудетей |
|
451 |
|
|
|
•лабильностьютерморегуляциисвысокимрискомгипотермии;
•повышеннымиэнергетическимиитрофическимипотребностямитравмированногоорганизма;
•высокийрискразвитиянозокомиальнойинфекцииигнойно-септических осложнений, определяющий актуальность соблюдения принципов асептики,уходазакатетерами,спленэктомическогосиндрома.
Диагностическийпоисккакиувзрослыхпроводитсяссоблюдениемстандартной процедуры двойного осмотра. На первом этапе оценивается функциональное состояние систем жизнеобеспечения – процедура АВСD, на втором – системная оценкаанатомо-функциональныхпараметроввсемианатомическихобластях–«от пальцевногдомакушки».
Первичный осмотр – неотложная диагностика и неотложная помощь. Пси-
хоэмоциональныерасстройстваутравмированногоребенкамогутиметьсерьезные последствия. У детей младшего возраста психоэмоциональный стресс, страх и боль могут не только усложнить продуктивный контакт для сбора анамнеза, выполненияосмотраидиагностическихпроцедур,ноиобусловитьмощнуюадренергическую импульсацию, усугубляющую гемодинамические расстройства при шоке. Поэтому оценка психоэмоционального статуса ребенка и создание атмосферы доверияважныйэлементадекватнойдиагностикиитактикилечения.
А – Air way – восстановление проходимости дыхательных путей. Оценка проходимостидыхательныхпутейнеотличаетсяот таковойувзрослых. Однако необходимо помнить, что обтурационная асфиксия одна из наиболее частых причин гибели детей в возрасте до 3 лет. Если ребенок в сознании, оценка проходимости дыхательных путей возможна при опросе: понятно произносимые слова свидетельствуют оихпроходимости.Еслиребенок без сознания, то проходимость дыхательных путей может нарушаться. Строение воздуховодных путей ребенка имеет особенности,в значительной степени отличающие их от взрослых размерами и анатомическим строением . Чем меньше ребенок, тем более выражена диспропорция между размером головы и ротоглотки. Так, язык у детей имеет относительно большой размер и легко может смещаться кзади, приводя к обструкции дыхательных путей, особенно при гипертрофии миндалин и аденоидальных тканей, а голосовая щель расположена ближе к ротовой полости , чем у взрослых. Поэтому изменение положения головы при транспортировке бессознательного ребенка в положении на спине может способствовать асфиксии и требует выполнения тройного приема П.Сафара или введения воздуховода адекватного размера – гортань близко. При проведенииэндотрахеальнойинтубациинеобходимопомнитьихрупкостиилегкой ранимоститканейгортани.Длявыбораадекватногоразмераинтубационнойтрубки ее наружный диаметр необходимо соотнести с мизинцем ребенка. Трубка должна бытьустановленана2-3смнижеуровняголосовыхсвязокификсирована.Приэтом необходимо помнить, что трахея у детей до 3 лет короткая (5-7 см) и возможна блокада правого бронха, с другой стороны – поворот головы может легко извлечь плохофиксированнуютрубкуиз-подсвязок.Вобязательномпорядкедоинтубации


Глава15 Особенностиполитравмыудетей |
|
453 |
|
|
|
тельна. Поэтому наличиегипотензииприизолированныхпереломахдлинныхкостей требует расширения диагностического поиска для выявления другого источника кровотечения.
В отличие от взрослых, у ребенка клинические признаки шока развиваются при 20-25% дефиците ОЦК (Табл. 15.2). Значительные компенсаторные возможности организма ребенка часто позволяют удерживать артериальное давление в нормальныхграницах,однакоприэтомгиповолемияможетприводитькрасстройствам органного кровотока с развитием гипоксического поражения тканей. Поэтому ранними признаками, позволяющими своевременно выявить шок у ребенка и начать восполнение ОЦК, являются: бледность кожи, снижение температуры кожи конечностей в сравнении с туловищем, тахикардия, снижение пульсового давления,реакцияногтевоголожа,заторможенность.Приэтомубольшинства детей после травмы вследствие психоэмоционального стресса и страха ЧССможетзначительно повышаться, но при этом наполнение и напряжение пульса, уровень АД и реакция ногтевого ложа остаются нормальными. Гипотензия у ребенка – поздний признак шока и является показателем значительной кровопотери с дефицитом ОЦК 35-40%иболее.Крометого,измерениеАДудетейчастопроблематичноввиду использования манжет неподходящего размера, что может способствовать получению неточных и даже ошибочных результатов. У детей младшего возраста на фоне гипотензии тахикардия может внезапно смениться брадикардией с последующей асистолией.Поэтому ключевые параметры гемодинамики требуют тщательного мониторирования.
Табл.15.2
Оценкатяжестигеморрагического(травматического)шокаудетей
Параметры |
ШокI-IIст. |
ШокIIIст. |
Терминальноесостояние |
|
(IVст.) |
||||
|
|
|
||
ДефицитОЦК |
Компенсированный |
Декомпенсированный |
Декомпенсированный |
|
с ОЦКдо25% |
с ОЦКдо40% |
с ОЦК45%иболее |
||
|
||||
Кожа |
Бледная,замедлена |
Бледная,отсутствует |
Бледно-серая,холодная. |
|
|
реакцияногтевого |
реакцияногтевого |
|
|
|
ложа. |
ложа,холодные |
|
|
|
|
конечности. |
|
|
ПульсиЧСС |
Слабый |
Периферический |
Периферическийпульс |
|
|
периферический |
пульснитевидныйили |
отсутствует,выраженная |
|
|
пульс,тахикардия. |
отсутствует,тахикардия. |
тахикардиястенденцией |
|
|
|
|
кбрадикардии. |
|
Ад |
Нормальное. |
Умереннаягипотензия. |
Выраженнаягипотензия |
|
|
|
|
(менее50%отисходного). |
|
Сознание |
Нормальноеили |
Глубокоеоглушение, |
Сопор,кома. |
|
|
легкоеоглушение. |
снижениереакциина |
|
|
|
|
боль. |
|
|
Диурез |
Незначительное |
Олигурия. |
Анурия. |
|
|
снижение. |
|
|

Глава15 Особенностиполитравмыудетей |
|
455 |
|
|
|
Гипотермияудетейснесовершеннойтерморегуляциейразвиваетсяоченьбыстро. Большаяплощадьповерхностителаотносительноегоразмеров,незначительноеколичество подкожной клетчатки способствуют повышенному расходыванию тепла. Особенно риск гипотермии реален у пациентов с ожогами, ранами, гипотензией и при полостных операциях. Опасность гипотермии в ее неблагоприятных последствиях, обусловленных нарушением периферической перфузии,котораяопределяетишемическое поражение тканей с лактатацидозом. Восстановление периферического кровообращениянафонелеченияспособствуетреперфузионнымсистемнымрасстройствами коагулопатии. При этом реперфузионный компонент определяет не только эндотоксическоевоздействие,ноисистемноехолодовое– феномен «afterdrop» – в системный кровоток поступает охлажденная кровь, повышающая риск аритмий и асистолии. Поэтомуудетейстяжелымиповрежденияминеобходимосоздатьвсеусловиядля согревания и поддержания комфортной температуры (нагревательные лампы, грелки, покрывала, обогревание операционного стола, нагревание инфузионных сред, дыхательной смеси и т.п.). При этом необходимо контролировать условия согревания для предотвращения ожогов и перегревания у бессознательных и иммобилизированныхпациентов.
Вторичный осмотр ребенка с политравмой включает тщательное объективное обследование всехсемианатомическихобластейтелараздетого пациента для выявления и детализации имеющихся анатомических повреждений, переоценки функциональных расстройств органов и систем, определения необходимых дополнительных лабораторных, аппаратных и инструментальных исследованийсанализомполученныхрезультатов.
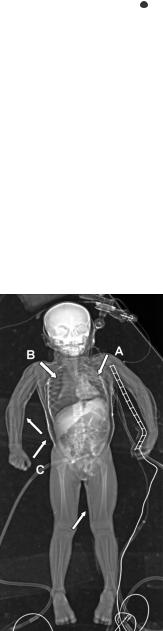
В структуру дополнительных исследований включают обоснованный объем исследований, доступный в данном стационаре, привлечение консультантов–педиатров,неонатологов,детских реаниматологов, «узких» специалистов смежных специальностей стационара либо службы санитарнойавиации.Увсехпациентовобязательными являются УЗИ в объеме FAST-протокола, обзорная рентгенография(Рис.15.4)груднойполостииЭКГ.
Оценка тяжести педиатрической трав-
мы. Для объективной оценки тяжести травмы у детей традиционно используется упрощенная анатомо-функциональная шкала (PdTS), позволяющая с достаточной достоверностью прогнозировать неблагоприятный исход и осложненное
Рис.15.4.Обзорная течениетравматическойболезни(Табл.15.5).
рентгенограммаребенка.


Глава15 Особенностиполитравмыудетей |
|
457 |
|
|
|
са у детей, способного деформироваться без переломов, способствует возникновению тяжелых контузионных повреждений легких, сердца и крупных трубчатых структур без нарушения целостности ребер. Для переломов ребер и грудины у детейнеобходимазначительнобольшаясилавнешнеговоздействия,чемувзрослых.
Наличие переломов ребер свидетельствует о вероятных тяжелых повреждениях органови структур ребенка, наличии смежныхсочетанных поврежденийивысокомрискенеблагоприятногоисхода.
При выявлении у ребенка контузионных повреждений, гемо- и пневмоторакса лечебная тактика не отличается от таковой у взрослых. Флотирующие окончатые преломы ребер, травматические резрывы бронхов и крупных сосудов у детей
–встречаются крайне редко. Основной арсенал хирургического воздействия при закрытой травме груди – дренирование плевральных полостей, торакотомия при педиатрической травме – казуистика. Ранения грудной клетки встречаются практи- ческиисключительноудетейстаршеговозраста,тактикаприних–неотличаетсяот таковойувзрослых.
Абдоминальная травма у детей также наиболее часто встречается вследствие закрытой травмы при ДТП и в быту. Непосредственно после травмы дети, особенно младших возрастных групп, испуганы, плачут и кричат, при этом возникает напряжение не только брюшных, но всех скелетных мышц. Кроме того, при крике маленькие дети могут заглатывать большое количество воздуха, что приводит к перерастяжению желудка (аэрофагия) и напряжению мышц живота. Указанныефакторымогутзначительновидоизменятьданныеобъективногоисследования брюшнойполости.Поэтомудоначалаосмотраоченьважноуспокоитьребенка,при необходимости ввести седативные препараты. При вздутии живота, даже незначительном,ребенкунеобходимозавестизондвжелудокиэвакуироватьсодержимое
–воздух. У детей с политравмой нередко развивается задержка мочи и поэтому катетеризация мочевого пузыря является обязательной процедурой, устраняющей вторичное напряжение брюшных мышц. Грубая и глубокая пальпация при обследовании живота ребенка не допустима.При поверхностной пальпации – поглаживании живота, ребенка желательно отвлечь разговором. Обследование живота у пациентовбезсознаниянеотличаетсяоттаковогоувзрослых.Проникающееранение живота, сопровождающиеся гипотензией – абсолютное показание к экстренной операции.
Выбор дополнительных методов исследования при абдоминальной травме определяетсяхарактеромповрежденияитяжестьюсостоянияребенка.Варсенале хирургаимеетсятриведущихметодассопоставимойэффективностью,принеобходимости дополняющих друг друга: компьютерная томография (КT), УЗИ и лапароцентез с перитопеальным лаважем. Неинвазивные диагностические исследования наиболее информативны у детей со стабильной гемодинамикой. КТ, особенно с двойным и тройным контрастированием – высокоинформативный диагностический метод. Однако большинство функционирующих на постсоветском простран-


Глава15 Особенностиполитравмыудетей |
|
459 |
|
|
|
зеночной артерии (при сохранении коротких артерий). Вторичное кровотечение последостигнутогогемостазаизселезенкиудетей,какправило,невозникает.При вынужденнойспленэктомиипоказанатрансплантацияизолированныхфрагментов (1см3)селезеночнойпаренхимыподбольшойсальникобщимобъемомдо1/3удаленногооргана.
Приповрежденияхпеченитактиканеотличаетсяоттаковойувзрослых,заисключением крайне редкого использования резекций печеночной паренхимы. При развитиинеконтролируемыхкровотечений,какиувзрослых,показаноиспользова-
ниетактики«damagecontrol».
В структуре прочих интраабдоминальных повреждений у детей наиболее часто встречаются разрывы двенадцатиперстной и тощей кишки у связки Трейтца, ушибы и разрывы брыжейки и поджелудочной железы, как следствие закрытой травмы живота в проекции позвоночника (рулевая травма велосипедиста). При переломах костей таза, вследствие его относительно малого размера, значительно чащевстречаютсяразрывымочевогопузыряиотрывыуретры.Тактикаприэтихповрежденияхнеотличаетсяоттаковойувзрослых.
Черепно-мозговая травма у детей наиболее распространенный вид повреждений, возникающий вследствие автодорожной травмы, падений с велосипеда и большой высоты. Несмотря на то, что дети переносят нейротравму лучше чем взрослые, ЧМТ – самая частая причина неблагоприятных исходов в структуре педиатрической травмы. Наибольшему риску гибели при нейротравме подвержены дети в возрасте до 3 лет. При политравме у детей резко возрастает тяжесть вторичного гипоксического поражения травмированного мозга вследствие тяжелой кровопотериишока.
Особенностьюдетскойнейротравмыявляетсявозможностьразвития гипотензии и шока при внутричерепном кровотечении, требующем проведенияинтенсивнойинфузионнойтерапии.
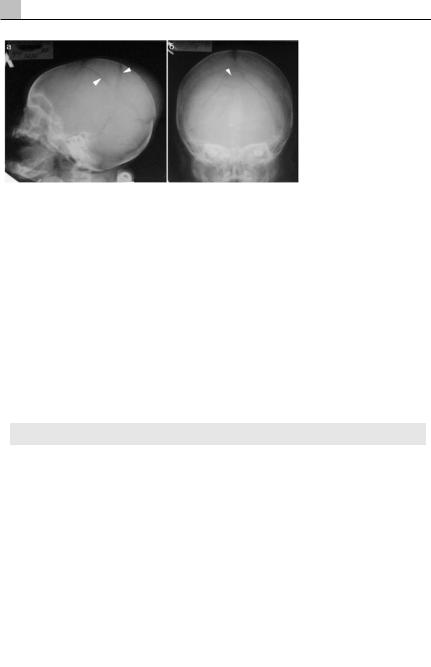
Эта особенность обусловлена анатомией детского черепа и мозга. Объем головного мозга ребенка к 3-5 годам достигает 70-80% взрослого, при этом субарахноидальноепространствослабовыраженоисодержитнезначительноеколичество ликвора,чемнивелируетсяеегидродинамическиезащитныесвойстваивозрастает частота внутримозговых повреждений. С другой стороны, незаращение черепных швов способствует формированию объемных гематом за счет подвижности костей свода черепа и ее распространения в эпидуральное и подапоневротическое пространство(Рис.15.6).Этаспособностькувеличениювнутричерепногопространства удетеймладшеговозрастаможетприводитькакктяжелойкровопотереишоку,так и к длительному отсутствию клинических проявлений тяжелых неврологических расстройствинарушениясознания.
Как и у взрослых, у детей наиболее тяжелыми следствиями ЧМТ являются отек и гипоксия мозга. Способность к изменению объема черепа у детей младшего возраста способствует длительному «светлому промежутку» до появления ти-

 Хирургияповрежденийприполитравмемирногоивоенноговремени
Хирургияповрежденийприполитравмемирногоивоенноговремени Хирургияповрежденийприполитравмемирногоивоенноговремени
Хирургияповрежденийприполитравмемирногоивоенноговремени Хирургияповрежденийприполитравмемирногоивоенноговремени
Хирургияповрежденийприполитравмемирногоивоенноговремени Хирургияповрежденийприполитравмемирногоивоенноговремени
Хирургияповрежденийприполитравмемирногоивоенноговремени Хирургияповрежденийприполитравмемирногоивоенноговремени
Хирургияповрежденийприполитравмемирногоивоенноговремени