
4 курс / Акушерство и гинекология / УЗИ_в_гинекологии_Симптоматика_Диагностические_трудности_и_ошибки
.pdf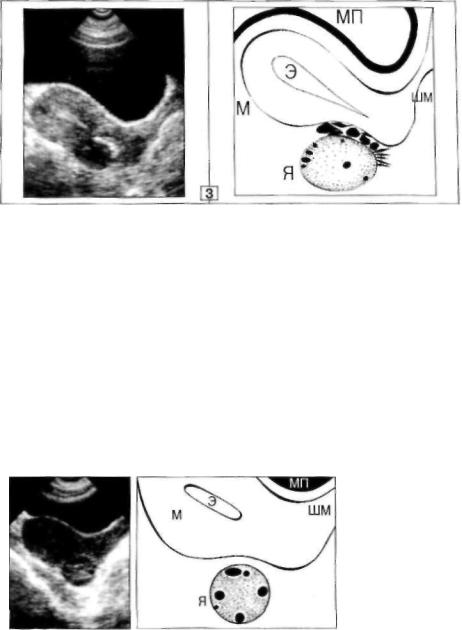
3. По задней поверхности М выявляется мнгкогканное О правильной овальной фор мы, с четким и ровным контуром, структура неоднородная за счет единичных мелких фол ликулов, плотность низкая, между верхним полюсом О и М видны множественные спай ки высокой эхоплотности, - правый Я, припаянный к задней стенке М.
Каждый случай диагностических ошибок, связанных с неверной верификацией Я в качестве ФМ-узла, вызывает особую досаду (рис. 30, 31), так как выяснение подобных расхождений означает не только подрыв веры в достоверность метода и профессиональную компетен тность конкретного врача, но и оставляет неприятный осадок у паци енток, иногда длительное время наблюдавшихся по поводу несуще ствующей фибромиомы.
Б., 34 года. 4 года тому назад при УЗИ в медсанчасти предприятия, на котором
работала пациентка, была обнаружена "субсерозная фибромиома (3,0 х 2,7 см) по зад
ней стенке матки". В течение последующих лег наблюдалась у гинеколога, в той же МСЧ, с этим диагнозом. Периодически проводились УЗИ (там же) - без динамики. После зак
рытия предприятия Б. обратилась в ЖК по месту жительства, где осмотр гинеколога па
тологии не показал. Назначено повторное УЗИ.
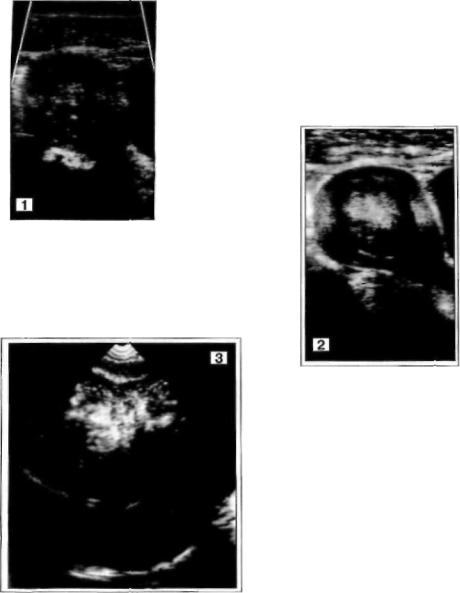
Рис. 31. Диагности
ческая ошибка.
По задней повер
хности Мопределя
ется мягкотканное О правильной
овальной формы (28 мм в Д) с четким и ровным контуром. Структура неодно родная из-за мел ких жидкостных
включений (до 5 мм
в Д) в кортикальных отделах. Связи указанного объекта со стенкой М не отмечается. Ле вый Я лоцируется рядом с левым углом М, а правый Я в типичном месте не виден.
350
Вновь полученные данные позволили исключить диагноз "субсерознам фиброми
ома" и установить необычную локализацию правого Я, в позадиматочном пространстве
(вариант нормы). Хотя диагноз не вызывал сомнений, с учетом конфликтности диагнос
тической ситуации, осуществлено ТВ-сканирование, подтвердившее последнее мнение Тот же результат получен и при УЗИ в одном из ведущих гинекологических учреж
дений СПб, куда дополнительно обратилась несколько обескураженная радикальной пе
ременой диагноза пациентка.
За два года после настоящего исследования представление о состоянии М и Я не изменилось.
Перечень диагностических упущений у Б. велик. Вот главные из них: 1) не обращено внимание на отсутствие правого Я в типичном ме сте, что должно было сразу навести на мысль о необычной его локали зации и, в связи с этим, продолжить направленный поиск вплоть до об наружения искомого анатомического обьекта; 2) не отмечено отсут ствие связи обнаруженного в позадиматочном пространстве мягкотканного О со стенкой М; 3) не учтено свойственное овариальной тка ни мелкофолликулярное строение обьекта. Выводы очевидны.
Особенно надо подчеркнуть необходимость обязательного про ведения сканирования ТВ-датчиком во всех указанных выше сомни тельных случаях.
Заканчивая перечень ситуаций, вызывающих диагностические затруднения и ошибки, нельзя не отметить единичные случаи, в кото рых расположенное в retroflexio тело М неверно расценивается как узел фибромиомы. Такие наблюдения очень редки у женщин репро дуктивного периода, когда циклически изменяющийся Э служит на дежным маркером положения М. В менопаузе частота подобных заб луждений возрастает из-за отсутствия изображения слизистой и не редкого опущения М, что требует тщательного изучения анамнеза. Упоминание пациенткой о загибе М, обнаруженном при предыдущих гинекологических осмотрах и УЗИ, позволяет избежать неправильной трактовки эхографических данных и предотвратить грубую диагнос тическую ошибку.
Субмукозный ФМ-узел (опухоль локализуется в полости М; Рис. 32-39). При небольших размерах, до 20 мм в Д, эта форма фибромио мы эхографически определяется как "дефект наполнения" полости М, что особенно отчетливо видно при толщине Э не менее 8-10 мм (же лательно проведение УЗИ во второй фазе цикла, лучше всего перед месячными). Форма таких узлов правильная округлая или овальная, контур ровный и четкий, структура однородная или мелковолокнис тая, плотность низкая или очень низкая - эхонегативное О на фоне эхопозитивного изображения слизистой.
351
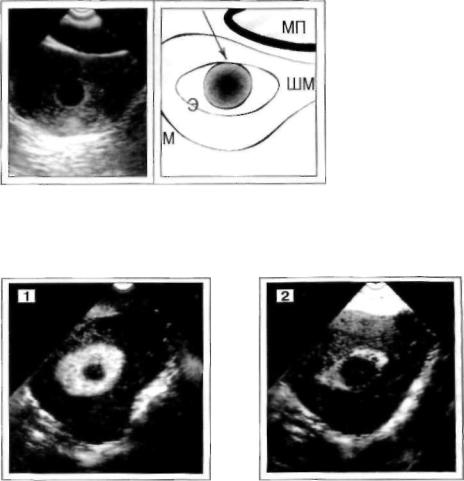
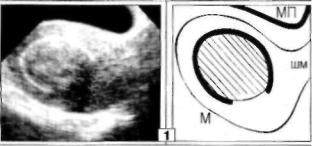
Рис. 32. Субмукозный ФМ-узел.
В полости М, на фо
не утолщенного Э (ис
следование за три дня до начала месячных), выявляется четко очерченное, округлое мягкотканное, эхонега-
тивное О однородной
эхоструктуры (20 х 18 мм). Узел исходит из передней стенки полос ти М.
Оптимальный способ выявления и изучения субмукозной фибро миомы и, в первую очередь, небольших узлов -ТВ-исследование (рис. 33), которое обеспечивает достоверную визуализацию внутриполостных опухолей размерами от 4-5 мм в Д.
Рис. 33. ТВ-УЗИ. Субмукозная фибромиома (1, 2, 3).
1.На фоне утолщенного до 18 мм секреторного Э (перед месячными) лоцируется овальный дефект наполнения полости М - эхонегативное, мягкотканное (без дорсаль
ного усиления эхоспг нала) О с четким и ровным контуром, 7 x 5 мм.
2.Другое наблюдение. В центре полости М виден изоэхогенный (УЗ-характеристи- ки соответствуют структуре и плотности миометрия), округлый, четко очерченный ФМ-
узел, 9 мм в Д.
Если первая и вторая части рис. 33 демонстрируют маленькие субмукозные фибромиомы, строение которых представлено "свежи ми" мышечными гиперплазиями, то на рис. 33.3 показан узел, пост роенный из "зрелых" миопролифератов.
352

3. Из верхней стенки полости М исходит
субмукозный ФМ-узел. хорошо видимый на
фоне нормального Э: форма правильная
овальная, контур четкий и ровный. 20 х 18
мм: структура мелковолокнистая за счет
множественных, тонких фиброзных просло ек, пронизывающих ткань опухоли.
Высокая разрешающая способ ность ТВ-датчика позволяет обна руживать субмукозные фиброми омы, невидимые при обзорном (трансабдоминальном) исследо вании. В первую очередь это ка сается незначительных по разме рам объектов (менее 10 мм в Д).
Однако, при локализации О в области трубных углов полости М, иног да и более крупные субмукозные узлы ускользают от внимания иссле дователя при обзорной эхолокации (рис. 34), сливаясь с изображе нием Э, или неотличимые от нормального миометрия. В таких наблю дениях только ТВ-УЗИ позволяет распознать внутриполостную фиб ромиому.
М.. 48 лет. Месячные регулярные и безболезненные, но за последний год стали длительными и обильными, с пост менструальными кропомазаниями и появившимися не
давно ациклическими кровотечениями. При гинекологическом осмотре патологии со сто роны М и ее придатков не выявлено. Микроскопическое исследование аспирата (дваж ды) патологии Э не показало. Сделано УЗИ (трансабдоминально и ТВ).
Выписка из протокола исследования: "... Матка больше нормы (67 х 50 х 39 мм),
без узловых образований. Слизистая однородная, толщиной 9-10 мм...".
Произведено диагностическое выскабливание Гистологическое исследование соскоба - нормальный Э в фазе секреции. На основании комплекса полученных данных
установлено "нарушение менструального цикла в преклимактерическом периоде". Про
веден курс гормонотерапии. Почти без эффекта. Сделано очередное УЗИ.
Рис. 34. Диагности
ческая ошибка.
Обзорная эхолока
ция М. Э и Я - патоло- i ни не видно. Подобное
заключение не могло удовлетворить специа-
пистов. так как не дава
ло "ключа" к объясне
нию клинической кар тины заболевания. Для уточнения состояния полости М выполнено
ТВ-исследование.
353
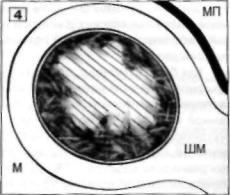
1. При ТВ-сканировании М через правый свод В (см. схему), в области правого труб
ного угла полости увиден патологический объект, исходящий из задней стенки и высту
пающий в просвет: форма правильная округлая, контур четкий, 14 ммвД; плотность низ
кая, с множественными тонкими фиброзными прослойками Миометрий стенок М не
изменен. Заключение: субмукозная фибромиома.
2. Схема расположения опухоли в полости М. Пунктиром обозначено направление эхо
локации.
Повторено выскабливание полости М. В процессе направленной обработки кюрет кой правой ее половины, после ряда попыток удалось извлечь плотную округлую опухоль с гладкой поверхностью. Гистологически - лейомиома.
Данный случай является не только одним из многочисленных практических примеров огромной диагностической ценности ТВ-УЗИ в распознавании небольших субмукозных узлов. Он показывает, что достоверная визуализация опухоли в полости М, независимо от спо соба подведения и типа УЗ-датчика, требует обязательного соблю дения принципа полипозиционной эхолокации, осуществляемой пу тем дополнительных введений ТВ-датчика под разными углами, на клонов его и поворотов, индивидуальных для каждой обследуемой женщины.
При более крупных размерах опухоли УЗ-картина меняется. Фор ма узла овальная ("повторяет" конфигурацию полости М), реже округ лая. Контур ровный и четкий. ФМ-узел обычно окружен тонким эхопозитивным ободком, сформированным Э, оттесненным в разные сто роны из-за давления узла (Э распластан по поверхности фибромио мы). Размеры от 20 до 55 мм (наибольший размер). Структура од нородная или напоминает строение неизмененного миометрия. Де генеративно-дистрофические изменения в этих опухолях обычно не успевают развиться, так как субмукозные фибромиомы редко дости гают больших размеров вследствие выраженных клинических прояв лений (интенсивные, длительные кровотечения), что требует хирурги ческого устранения опухоли. Эхоплотность узла либо соответствует изображению миометрия, либо патологический очаг лоцируется как эхонегативное мягкотканное О.
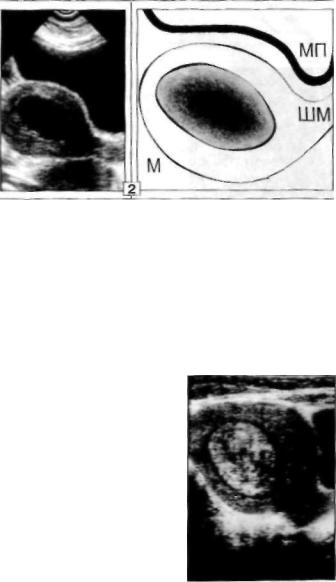
Рис. 35. Субмукозный
ФМ-узел (1, 2).
I. Вся полость М запол
нена ФМ-узлом правиль
ной овальной формы, с эхопозитивным тонким ободком на границе опухо ли и стенок полости (оттес ненный Э): размеры (52 х 40 мм), структура и эхо
плотность соответствуют
354
интактным участкам миоме трия (изоэхо-
генный узел).
2. В центре М
имеется мягкотканное эхонегатииное О овальной формы, отграниченное от
других отделов М
стенками ее полос ти (43 х 28 мм), струк тура однородная. Э х о п о з и т и в н ы й
ободок вокруг узла
отсутствует, так как опухоль выявлена в период менопаузы.
П р е д с т а в л е н н о е У З - с т р о е н и е ( с т р у к т у р а и п л о т н о с т ь ) с у б м у к о з - ных Ф М - у з л о в о б у с л о в л е н о п р е о б л а д а н и е м в этих о п у х о л я х п а р е н х и м а т о з н о г о к о м п о н е н т а н а д с т р о м о й ( и с т и н н ы е м и о м ы ) .
В единичных случаях при благоприятном клиническом течении (редко) субмукозная фибромиома может существовать длительное время, достигая больших размеров; с последующим обратным раз витием, через фазу дегенеративно-дистрофических изменений с ис ходом в фиброз (рис. 36) или кальциноз.
Рис. 36. Субмукозная фибромиома
у пожилой женщины (менопауза) с почти полным
замещением мышечных пролифсратов соединитель
ной тканью.
В центре полости М имеется ФМ-узел правиль
ной овальной формы. 63 х 45 мм: контуры четкие и ров ные, между поверхностью О и стенками полости виден
узкий равномерный промежуток: общая эхоплотность
высокая за счет резко выраженного преобладания в структуре эхогюзитивных. фиброзных включений. УЗ-
картина "старой'' субмукозной фибромиомы (фибромы).
Несмотря на кажущуюся простоту ви зуализации крупных субмукозных фибро миом, иногда встречаются диагностичес кие ошибки даже при довольно больших узлах (рис. 37). Особенно, когда вся по
лость М оказывается выполненной патологическим О, что может зат руднять точное определение локализации опухоли.
Н., 50 лет. Нерегулярные месячные, переходящие в длительные кровотечения. Ацик
лические метроррагии. Неоднократно проводилось диагностическое выскабливание -
355
данных за рак. полипоз не получено; один раз зарегистрирована железисто-кистозная
гиперплазия Э. Гормонотерапия малоэффективна. Анемия.
Диагноз фибромиомы М (клинически и УЗИ) установлен 5 лет тому назад. После
днее УЗИ (1) сделано 1.5 месяца тому назад.
Рис. 37. Диагностическая ошибка (1-4).
1. Эхограмма и протокол исследования представле ны пациенткой: "...Матка увеличена до 10 недель бере менности, фиброматозно изменена во всех отделах. Слизистая отчетливо не прослеживается...".
После очередного кровотечения Н. направлена в он кологическую поликлинику, где выполнен очередной кюретаж М Получен скудный соскоб. малоинформативный при микроскопическом исследовании. Повторено УЗИ.
2. Обзорная эхоло кация. Мувеличена до
10 НБ за счет субму-
козного ФМ-узла, за нимающего всю ее полость: форма пра вильная овальная, контуры ровные и чет
кие (опухоль отграничена от изображения миометрия
стенками полости М), 67 х 52 мм; структура неодно родная вследствие выраженных фиброзных изменений
вцентре, окруженных мышечными пролифератами.
Сучетом расхождения мнений о характере патоло гических изменений М (диффузный фиброматоз при
первом УЗИ и субмукозный узел при втором) исследо
вание дополнено ТВ-скэнированием.
3.ТВ-УЗИ. Подтверждены данные
обзорной эхолокации. Более наглядно
идетально представлена структура
опухоли: в центре и верхних отделах
внутриполостного ФМ-узла видны мас сивные полиморфные фиброзные
включения высокой плотности, с тен
денцией к кальцинозу; вокруг зоны
фиброзного перерождения определя ются эхонегагивные участки "свежих" миопролифератов (30% обьема О); признаков распространения опухоли за пределы полости нет. Стенки М нор
мальной эхоструктуры и плотности, на
ружные контуры ее четкие и ровные.
356
4. Суммарная схема УЗ-картины.
Сведения, полученные при последнем
УЗИ. в деталях подтвердились после эк
стирпации М.
Является ли этот случай ис тинной диагностической ошиб кой? Ведь диагноз фибромио мы М был поставлен верно. Действительно, формально ошибки нет. Правильнее гово рить о расхождении в вопросе о форме заболевания (диффуз ная или узловая) и локализации
опухоли в М, что было сделано принципиально неверно. Следстви ем ошибочной трактовки результатов УЗИ стали неправильная вра чебная тактика и длительные страдания пациентки. Если при уста новленной ранее диффузной форме фибромиомы допустимы на блюдение и консервативное лечение, то субмукозный ФМ-узел (что выяснилось только при последнем исследовании) требует хирур гического устранения. Вместо этого, на протяжении ряда лет про водились бесперспективные попытки терапевтического воздей ствия.
Чем поучительно наблюдение Н.? Оно наглядно демонстрирует всю степень ответственности, лежащей на враче-УЗИ при опреде лении формы фиброматозного поражения М и уточнении положе ния О относительно мышечных стенок и полости. Эти, часто пред ставляющиеся излишне простыми действия, на самом деле во мно гом детерминируют эффективность УЗ-диагностики. Небрежность тут недопустима. Именно она - главная причина подобных расхож дений. Нужно осудить ту легкость, с которой в некоторых кабинетах - УЗИ ставится диагноз диффузной фибромиомы (фиброматоза) М. Целесообразно также отметить и группу дополнительных факторов, в совокупности сыгравших существенную роль в неправильной оцен ке патологического процесса: 1) низкий технический уровень иссле дования (эхограмма № 1), не позволивший выявить четкий раздели тельный промежуток на границе периферических отделов узла и сте нок полости М (эхограмма № 2 и № 3); 2) не проведена корреляция между УЗ-данными и клинической картиной, которая недвусмыслен но свидетельствовала о возможности субмукозной локализации опу холи (длительные, часто ациклические метроррагии, не поддающи еся гормональной коррекции, при отсутствии данных о гиперплас-
357
тических изменениях Э); 3) не проведено ТВ-сканирование, что при указанных клинических данных и отсутствии УЗ-картины субмукозной фибромиомы является обязательным дополнением к обзорной эхолокации МТ.
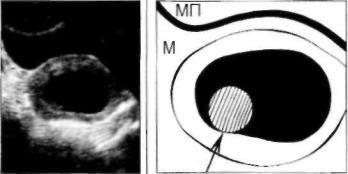
Как было отмечено, оптимальные условия для визуализации субмукозного ФМ-узла наблюдаются во второй фазе менструального цик ла (перед месячными), когда на фоне утолщенного Э, являющегося в данной ситуации естественным контрастом, отчетливо выявляется внутриполостное мягкотканное О. Если при наличии характерной кли нической картины получить изображение субмукозного ФМ-узла на эхограммах не удается, а ТВ-датчика в комплекте к УЗ-томографу нет, целесообразно выполнить УЗ-гистерографию. То есть, заполнить по лость М физиологическим раствором с целью визуализации на фоне жидкости невидимых при обычном УЗИ внутриполостных О. Показания: ФМ-узел в полости М при обычной полипозиционной эхолокации не ви ден; небольшие размеры фибромиомы (менее 5-7 мм в Д): УЗИ в мено паузе.
Рис. 38.
Субмукозный ФМ-узел. УЗгистерография.
В полость М
введено 9 мл
стерильного фи зиологического раствора. На
фоне жидкости
выявлено внут
р и п о л о с т н о е
м я г к о т к а н н о е , округлое О, ис
ходящее из зад
ней стенки полости М; контур четкий и ровный, размеры 9 мм в Д. структура и плот
ность напоминают строение стенок М.
При наличии ТВ-датчика необходимость в ГСГ для распознава ния данной патологии автоматически отпадает.
Клинические и эхографические проявления субмукозных фибромиом, размеры которых превышают 10-15 мм в Д, настолько специфичны, что обычно не требуют проведения специальной диф ференциальной диагностики. Однако, при небольших размерах (ме нее 6-8 мм в Д) отличить маленький субмукозный ФМ-узел от оди ночного железисто-фиброзного полипа в полости М по данным УЗИ, независимо от способа эхолокации, невозможно.
358
В заключении раздела представляется полезным привести еще один случай расхождения диагнозов (рис. 39), когда два небольших субмукозных ФМ-узла были приняты за БРС - двойню (два плодных яйца).
Ю.. 35 лет. В течение 4 месяцев беспокоит появление продолжительных месячных, сопровождающихся обильной кровопотерей. Осмотр гинеколога свидетельствовал об увеличении размеров М ("матка больше нормы..."), и с подозрением на фибромиому пациентка была направлена на УЗИ.
Выписка из протокола исследования: "...Матка увеличена в размерах; содержит
два плодных яйца, 14 и 12 мм в диаметре, что соответствует 3-4 неделям беременности. Стенки без узлов и участков гипертонуса. ... Заключение: беременность раннего срока, двойня (3-4 недели б-ти)".
Несмотря на уверенный тон протокола и однозначное УЗ-заключение, Ю. настаи
вала на невозможности беременности, так как в течение двух последних месяцев "не
жила с мужем" из-за боязни кровотечения. Это подтверждалось отрицательным резуль1атом теста на беременность (по инициативе пациентки, после УЗИ). По совету лечаще го врача больная обратилась в гинекологический центр для уточнения диагноза. Выпол нено повторное исследование (обзорно и ТВ).
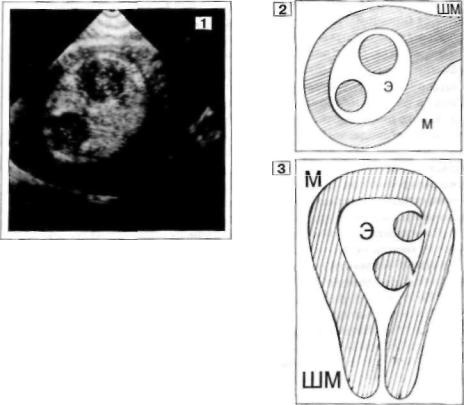
Рис. 39 Диагностическая ошибка.
1.ТВ-УЗИ, срединный срез М.
Вполости, на фоне однородного Э, выявлены два
округлых, четко очерченных мягкотканных О (14 и 12 мм
вД): плотность низкая - ниже окружающей их слизис
той, по интенсивности приближается к изображению миометрия (изоэхогенные узлы); структура неоднородная (точечно-петлистая) вследствие множественных очень
мелких эхопозитивных включений (точечных и линей
ных). О мягкотканноы характере обоих внутриполостных объектов свило тельствовали их неоднородное с тро ение и отсутствие дорсального усиления эхосигналов.
359
