
4 курс / Акушерство и гинекология / УЗИ_в_гинекологии_Симптоматика_Диагностические_трудности_и_ошибки
.pdf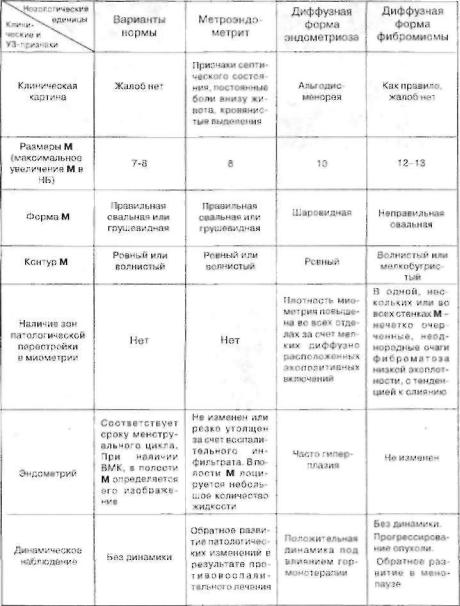
|
Таблица № 3 |
Дифференциально-диагностические |
критерии |
при распознавании диффузной формы |
фибромиомы М |
310
случаях. Основные признаки характерные для диффузной формы фибромиомы : отсутствие или незначительная выраженность клиничес ких проявлений при наличии доказанного увеличения размеров М; об наружение в стенке (стенках) М эхонегативных. нечетко очерченных, час то сливающихся друг с другом очагов фиброматоза, мышечная стенка в этом месте утолщена и деформирована в виде "выбухания" контура или формирования мелкобугристой поверхности: в интактных отделах М ви ден нормальный миометрий; Э не изменен; отсутствие динамики патоло гических изменений под влиянием противовоспалительного или специ фического гормонального лечения; возможность прогрессирования опу холевого процесса при динамическом наблюдении.
Из сказанного следует, что нельзя основывать диагноз фиб ромиомы на констатации только увеличения ее размеров . Этот ди агноз правомочен лишь тогда, когда в протоколе УЗИ указана кон кретная причина, вызвавшая увеличение объема миометрия . Вме сте с тем, данное, казалось бы простое и очевидное, правило час то (если не повсеместно) нарушается. В клинической работе по стоянно приходится сталкиваться с У З - п р о т о к о л а м и , в которых вывод о фибромиоме делается только на основании приведения ко личественных сведений об увеличении размеров М, без раскрытия вызвавшей это морфологической причины. В результате, в ареал диагноза "диффузная фибромиома" необоснованно попадают жен щины с аденомиозом и различными вариантами крупной М. Такая практика, ведущая к гипердиагностике рассматриваемого заболе вания, наносит очень большой вред многочисленным пациенткам. Так, в случае диффузной формы эндометриоза (аденомиоза), о ш и бочно принятого за фиброматоз, не проводится необходимого па тогенетического лечения, а при наличии крупной М как варианта нормы ж е н щ и н ы получают н е о п р а в д а н н у ю п с и х о с о м а т и ч е с к у ю травму, связанную с установлением диагноза "опухоль".
В то же время, УЗИ обладает достаточной разрешающей способ ностью для объективной оценки качественного состояния миометрия, почти в 100% случаев обеспечивающей определение истинной при роды увеличения размеров М.
Особенно хорошо структура миометрия, а следовательно и па тологическая его трансформация в мышечные гиперплазии (миопролифераты), прослеживается при ТВ-сканировании. Однако, чрез мерное увлечение этим способом (когда ТВ - УЗИ проводится всем подряд) ведет, как показывают многолетние динамические обсле дования, к гипердиагностике фиброматоза . Это происходит пото му, что вследствие значительных разрешающих качеств, при эхо-
311
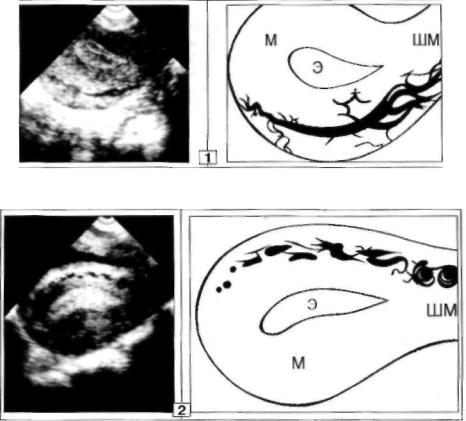
локации ТВ-датчиком визуализируются некоторые анатомические элементы нормального миометрия, не улавливаемые при обзорном исследовании и иногда неверно расцениваемые как зоны патоло гической перестройки. То есть, возникает вполне реальная ситуа ция, когда очень высокая разрешающая способность методики иг рает роль отрицательного диагностического фактора. Дело в том, что средний слой миометрия, с циркулярным расположением мы шечных волокон содержит основные венозные и артериальные стволы М. Именно эти, нормальные сосудистые О, отчетливо ви димые при ТВ-исследовании у некоторых женщин в виде эхонегативных структур трабекулярно-клубочкового или магистральноразветвленного строения (рис. 3), очень часто ошибочно описыва ются как очаги фиброматоза; особенно в сочетании с крупной М.
Рис. 3. IBУЗИ Нормальный сосудистый рисунок миометрия (1,2, 3).
1. Магисграпыю-развегвленный тип.
2. Трабекулярио-клубочковый тип.
312
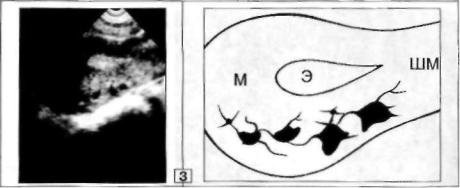
3. Лакунарный тип.
Магистрально-разветвленный тип сосудов обусловлен пре имущественно артериями миометрия, а трабекулярно-клубочковое и лакунарное строение характерны для венозных сплетений. 75%- 85% УЗ-изображения сосудистого рисунка стенок М приходится на долю венозного компонента. На практике, почти всегда наблюда ются разнообразные сочетания различных типов строения сосуди стой сети миометрия.
Нужно отметить, что физиологическое, умеренное расширение венозных структур маточных стенок может наблюдаться у неоднок ратно рожавших женщин, после кесарева сечения, при варикозной бо лезни, после метроэндометрита, при хронической гиперэстрогении, а также в позднюю лютеиновую фазу менструального цикла. Излюб ленная локализация - задняя, в меньшей степени передняя, стенки М, ближе к перешейку. При поспешной, неадекватной оценке сосуди стого рисунка миометрия во время ТВ-УЗИ нередко допускаются принципиальные диагностические ошибки, когда венозные сплетения миометрия рассматриваются как фиброматозные миопролифераты
(рис. 4).
Ф., 49 лет. Направлена на прием гинеколога-онколога с диагнозом "фибромиома
матки. ЖГЭ". Из беседы с пациенткой и после ознакомления с представленными меди
цинскими документами выяснилось, что фибромиома диагносцирована три года тому
назад (ТВ-УЗИ) и впоследствии подтверждалась при ежегодных ТВ-исследсваниях. Выписка из первого УЗ-протокола: "... неоднородность эхографической структу
ры задней стенки матки (фиброматоз?)...".
Выписка из второго УЗ-протокола. через год: "... выраженная неоднородность структуры задней стенки матки - формирующиеся фиброматозные узлы...".
Еще через один год сделано (в том же медицинском учреждении) контрольное
ТВ-УЗИ.
313
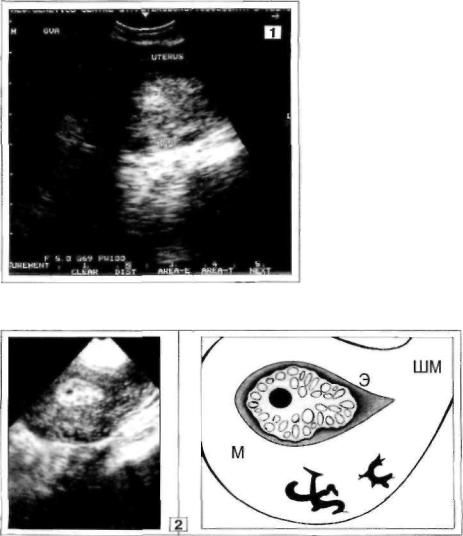
Рис. 4. Диагностическая
ошибка (1, 2).
1. Эхограмма представле
на пациенткой. Выписка из
протокола третьего ТВ-УЗИ:
"...два фиброматозных узла в задней стенке матки. ... Тол щина слизистой 12 мм (выра жена избыточно)...".
Дополнительные поясне ния к рис. 4.1: 1) сокращени ем "nod" и стрелками в ниж
ней части задней стенки М
обозначены "фиброматозные узлы": 2) крестиками (+) отме чена толщина Э.
В настоящее время Ф. предъ являет жалобы на обильные ме сячные и ациклические маточ ные кровотечения. Примеча
тельно, что указанные явления наблюдаются в течение трех последних лет. Лечения не прово
дилось. Повторено ТВ-УЗИ (через 17 дней после приведенного выше исследования).
2. На рис. 4.2 отражен такой же УЗ-срез М, как и на эхограмме, представленной для консультации.
Установлено, что эхонегативные О в задней стенке М, ранее расцененные как ФМ-
узлы (рис. 4.1), на самом деле - сосудистые элементы миометрия, характерного трабе-
кулярно-клубочкового строения.
Толщина Э = 12 мм. Структура его неоднородная (мелкопятнистая), контуры фестонча
тые: в Ц81 <тре имеется округлый эхонегативный участок типа дефекта наполнения, 5 х 4 мм.
Заключение: данных за фибромиому М не получено. Железистая гиперплазия Э с
формированием одиночного полипа.
314
Гистологическое исследование материала, полученного при выскабливании по лости М, полностью подтвердило последние УЗ-данные о состоянии Э Что же касается оценки миометрия, то неоднократные УЗИ в течение последних двух лет неизменно по
казывали отсутствие ФМ-узлов.
В наблюдении Ф. допущены сразу две диагностические ошиб ки. Во-первых, неправильная интерпретация результатов ТВ-УЗИ, когда нормальный сосудистый рисунок миометрия был неверно расценен как фиброматозная перестройка. Положение усугубля лось тем,что приведенные на рис. 4. 1 "изменения" обнаружива лись в течение довольно длительного временного промежутка (три года), при динамическом исследовании на аппаратуре высокого класса, в весьма авторитетном медицинском учреждении. Эти до полнительные моменты всегда порождают предвзятость трактов ки, обусловленную повторяемостью симптомов, и воздвигают прочный психологический барьер, затрудняющий объективность анализа и зачастую делающий невозможной переоценку ранее сформулированных предположений.
Действительно, как правило, бывает мучительно трудно признать собственную неправоту, доказанную при повторных исследованиях. Это требует немалой доли мужества и развитого чувства ответствен ности, так как в интересах пациентки иногда приходится пересматри вать ранее высказанное мнение, что со стороны может выглядеть до садным свидетельством личной диагностической некомпетентности; а на самом деле - неоспоримое подтверждение настоящего профес сионализма и надежный залог предупреждения повторения таких же заблуждений в будущем.
Косвенной причиной диагностической ошибки (у больной Ф.) можно считать незначительное увеличение размеров М и расши рение сосудов миометрия, вызванных хронической гиперэстрогенией у женщины преклимактерического периода. Последние два обстоятельства нужно обязательно принимать во внимание при эхо локации пациенток с возрастными гормональными нарушениями, составляющими в количественном отношении значительную часть посетителей кабинетов УЗИ.
Во-вторых, не распознан полип на фоне железистой гиперпла зии Э, что через 17 дней было безошибочно сделано при повторном УЗИ с использованием аналогичного технического оснащения. Факт второй диагностической ошибки не вызывает сомнений, так как труд но предположить, что полип Э (кстати, с характерными клиническими проявлениями, наблюдающимися довольно длительное время) по явился всего за 17 дней, прошедших между двумя исследованиями.
315
Возможно, это связано с тем, что внимание специалистов экранирова лось изучением миометрия на предмет фиброматоза. а оценка Э была осуществлена формально и поверхностно.
Представленный случай из практики еще раз доказывает, что само по себе применение технических средств большой разрешаю щей способности отнюдь не обеспечивает безошибочность диагнос тического процесса. Более того, в ряде случаев, чем выше степень лучевой проработки деталей эхокартины, тем труднее становится ее адекватная интерпретация, что, в свою очередь, предъявляет более высокие требования к профессиональным качествам врача. Особен но, при решении главного диагностического вопроса - патология или вариант нормы? Только комплексная, непредвзятая оценка всех кли нических данных (анамнез, жалобы, результаты гинекологического ос мотра, УЗИ) с углубленным, критическим анализом УЗ-изображения позволяет добиться истинного понимания анатомического и функци онального состояния М.
В свете приведенных фактов, использование ТВ-способа скани рования в распознавании диффузной формы фибромиомы М должно осуществляться с учетом изложенных выше сведений, или его следу ет ограничивать уточнением спорных, локальных моментов. Опти мальным же, для изучения состояния миометрия и всей репродуктив ной системы вообще, является двухэтапное исследование, основа которого - обязательная обзорная (трансабдоминальная) эхолокация при удовлетворительно наполненном МП с последующим (после опо рожнения МП) ТВ-исследованием по показаниям, выработанным в про цессе обзорного сканирования.
Узловые формы фибромиомы матки*
Интрамурральный ФМ-узел (рис. 5-10) располагается в тол ще одной из стенок М и при размерах не более 30 мм в Д почти на всем протяжении окружен неизмененным миометрием. При больших размерах интрамурральный узел может занимать весь объем стен ки М и, оттесняя кнаружи серозную оболочку, выступать за наруж ный контур стенки (не более, чем на 30% своего объема) или де формировать полость М. Иногда поверхностно расположенный
1 Для удобства изложения и конкретизации иллюстративного материала в первую очередь приводится описание одноузлового варианта заболевания.
316
инграмурральный ФМ-узел при динамическом наблюдении может приобретать (вследствие прогрессирующего роста) признаки интрамуррально-субсерозной опухоли. В тех случаях, когда рост фибромиомы происходит в сторону полости М. на эхограммах, по мимо собственно узла, видна деформированная полость с Э, "рас пластанным" из-за давления патологического О вдоль контура опу холи. Форма этих узлов правильная округлая или овальная; контуры, как правило, ровные или волнистые вследствие одинаковой интен сивности роста опухоли во всех направлениях. Бугристость контура встречается редко. При обнаружении бугристого характера контура в процессе динамического наблюдения (даже без существенного увеличения размеров узла) появление этого признака может быть расценено как результат прогрессирующего роста фибромиомы. Размеры: мелкий узел (от 8 до 15 мм в Д), средний (15-35 мм в Д), крупный (от 35 до 70 мм в Д). Размеры патологического очага зави сят от длительности существования опухоли и интенсивности рос та, что определяется при УЗИ в динамике. Наличие интрамуррального ФМ-узла в одной из стенок М приводит к увеличению ее раз меров, что обычно выражается в НБ (от 5-6 до 12 НБ). При подсчете степени увеличения М (в НБ) более информативно измерение ее по перечника в продольной проекции на уровне середины узла (табли ца № 2). Чаще всего, даже при больших размерах, структура интрамуррального ФМ-узла гомогенная, что обусловлено большей однородностью морфологического и гистологического строения (ис тинная миома) в отличие от интрамуррально-субсерозных и суб серозных опухолей. В 15%-20% случаев структура интрамуррально го ФМ-узла повторяет строение интактного миометрия; при этом, патологическое О отличается от нормальных участков М наличием эхонегативного ободка вокруг узла, который формируется вследст вие отека миометрия на границе с опухолью. В ткани длительно су ществующих ФМ-узлов могут развиваться явления фиброза, в результате которых эхоструктура О становится неоднородной из-за появления эхопозитивных включений линейной формы, что придает изображению опухоли грубодисперсный. петлистый характер (преимущественно в центральных отделах). У пожилых женщин в дли тельно существующих ФМ-узлах часто наблюдается кальциноз, что, как правило, сопровождается уменьшением размеров патологичес кого очага (УЗИ в динамике). Кальцинаты (обызвествления) могут располагаться либо в толще узла (одиночные или множественные эхопозитивные включения глыбчатой формы, очень высокой плот ности с акустической дорожкой по задней поверхности), либо лока-
317
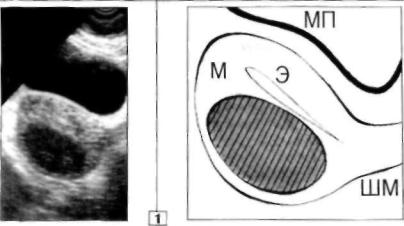
лизуются по периферии опухоли в виде плотной эхопозитивной "скорлупы", видимой почти по всей поверхности узла. Последний ва риант калыдиноза более характерен именно для интрамуррально рас положенных ФМ-узлов. Выявление кальцинатов является отражением процесса обратного развития фибромиомы. В большинстве наблюде ний эхоплотность интрамуррального ФМ-узла ниже, чем плотность ок ружающих его стенок М. Это объясняется более низкой дифференцировкой мышечных элементов опухоли по сравнению с нормальным миометрием, а также выраженными в той или иной степени явлениями отека ткани узла. Общая эхоплотность таких узлов может характеризо ваться следующим образом: узел пониженной плотности или гипоэхогенное О; эхонегативное мягкотканное О без эффекта дорсального уси ления в дистальной части, что и отличает его от жидкостного объекта. В тех случаях, когда структура фибромиомы сходна со строением не измененных участков миометрия, плотность узла расценивается как низкая или соответствующая интенсивности изображения нормальной ткани стенок М (изоэхогенное О). При преобладании соединительно тканного компонента происходит уплотнение ткани узла, что сопровож дается повышением плотности УЗ-изображения фибромиомы на фоне остальных отделов М, то есть лоцируется эхопозитивное О средней эхоплотности. Крайне редко общая плотность ФМ-узла бывает высокой. Это наблюдается при наличии гистологически истинной фибромы М, когда соединительнотканный компонент полностью замещает парен химатозную часть опухоли (рис. 5). Очень высокая плотность интрамуррального ФМ-узла определяется только при тотальном кальцинозе патологического очага.
318
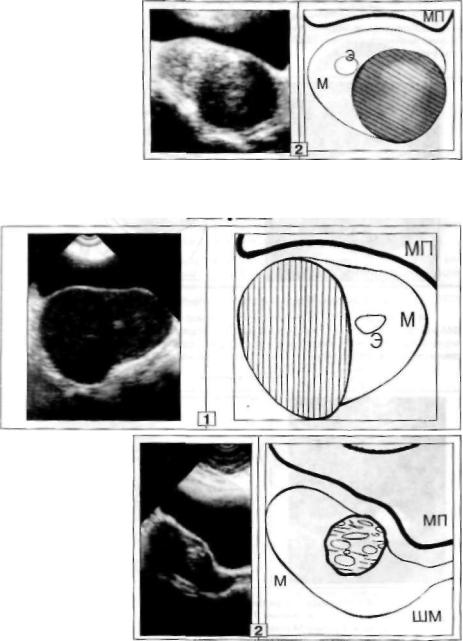
Рис. 5. Интрамурральный ФМ-узел.
1.М увеличена до 7 НБ.
Вобласти задней стенки имеется эхонегативный пнтрамурральный узел правильной овальной формы, с ровным кон
туром, 41 х 29 мм. струк
тура однородная. О со всех сторон окружено интактным миометрием.
2.В левой боковой стенке М лоцируется гипоэхогенное О округлой формы (на 13% объе
ма выступает за наружный контур М), контур ровный и четкий, размер 50 мм в Д; структура неоднородная из-за формирования в центре петлистых фиброзных структур.
Рис. 6. Интрамур-
ральный ФМ-узел.
1. В толще правой бо
ковой стенки М имеется пнтрамурральный ФМ-
узел (на 5% своего объе
ма выступает за наруж ный контур М), форма
правильная овальная, контуры четкие и ровные, размеры 62 х 45 мм;
структура и плотность
опухоли такие же, как и в интактных отделах М
(изоэхогенное О). По ме
диальному краю узла виден эхонегативный ободок.
319
