
4 курс / Акушерство и гинекология / Инфекции_в_акушерстве_и_гинекологии_Практическое_руководство,_В
.pdf
----------------------------------- Глава 5--------------------------------------------
заболеваний, распространяющихся половым путем. К факторам риска относят и нарушение иммунитета.
Внедрение ПВЧ происходит на уровне незрелых клеток эпителия кожи и слизистых оболочек (базальный слой). Результатом этого является пролиферация клеток, но без продукции вирусных частиц, поскольку пролиферирующие клетки эпителия не способны поддержать полный жизненный цикл вирусов. Полная репликация ПВЧ происходит только в высокоспециализированных клетках многослойного плоского эпителия: зернистые, шиповатые клетки кожи, поверхностные клетки слизистой шейки матки.
В инфицированных клетках на начальных стадиях вирусный генетический материал персистирует в эписомальной форме и вирус способен к репродукции, т, е. клетка продуцирует вирусные частицы. На более поздних стадиях вирусные геномы интегрируют в клеточный и способность к репродукции утрачивается, что приводит к индукции мутаций в клеточной ДНК и активному размножению клона клеток с мутантной ДНК, содержащей интегрированную вирусную ДНК, и росту опухоли.
Клиническое течение
Клинические проявления ПВЧ гениталий высоковариабельны, включая спонтанную регрессию и рецидивы при различных визуальных и кольпоскопических картинах. Выделяют условно 2 формы ПВЧ — эндофитную и экзофитную, которые могут диагностироваться как отдельно, так и в различных сочетаниях.
Экзофитные формы ПВЧ — остроконечные кондиломы; являются наиболее специфичным проявлением ПВЧ-инфекции и известны с давних пор. Остроконечные кондиломы представляют собой фиброэпителиальное образование на поверхности кожи и слизистых, с тонкой ножкой, реже — широким основанием в виде одиночного узелка либо в форме множественных выростов, напоминая цветную капусту или петушиные гребни. Поверхность их покрыта многослойным плоским эпителием и нередко кератинизирована. Локализация генитальных кондилом различна, в основном в местах возможной мацерации: малые половые губы, влагалище, шейка матки, устье уретры, клитор, область ануса, прилегающие кожные покровы. Инкубационный период колеблется от 1 до 12 месяцев. Описаны случаи малигнизации кондилом, что послужило поводом считать их факультативным предраком.
Кондиломы, поражающие шейку матки, обычно бывают плоскими или интраэпителиальными и гистологически подразделяют-
212

----------------------------------- Глава 5
-----------------------------------—
ся на плоские, инвертирующие и атипические. Некоторые авторы описывают проявления ПВЧ-инфекции в виде так называемого кондиломатозного вагинита или цервицита, когда при осмотре определяется крапчатость слизистой с мелкими шипообразными возвышениями над поверхностью. Плоские кондиломы располагаются в толще эпителия и практически не видны невооруженным глазом. Озлокачествление плоских кондилом с атипией до степени интраэпителиального рака происходит у 4-10% женщин в течение 2-х лет. Тогда как озлокачествление обычной кондиломы без ати-пии наблюдается в 5% случаев в течение 60 месяцев.
Особой формой ПВЧ-инфекции является рецидивирующий папилломатоз респираторного тракта. Он представляет собой доброкачественное опухолевидное заболевание в виде разрастания папиллом по всему респираторному тракту: от полости носа до периферии легких, наиболее часто поражается гортань. В этиологии респираторного рецидивирующего папилломатоза наиболее часто имеют значения 6 и 11-й типы ПВЧ, которые известны как возбудители остроконечных кондиллом.
Для папиллом гортани характерно бимодальное возрастное распределение с первым пиком среди детей в возрасте 4-х лет и со вторым пиком среди взрослых в возрасте 20-30 лет. В зависимости от возраста проявления заболевания папилломатоз гортани (ПГ) или рецидивирующий респираторный папилломатоз (РРП) подразделяются на заболевания ювенильного начала (juvenile-onset) (JO) и начала во взрослом возрасте (adult-onset) (АО).
Клинические симптомы обычно начинаются с изменения голоса или появления хрипоты с последующим респираторным дистрессом или стридором. Папилломы гортани обычно локализуются на голосовых связках и надгортаннике или подгортаннике, но могут охватывать всю гортань и трахеобронхиальное дерево и даже легкие. Повреждения могут быть одиночными или множественными. Необходимость хирургического вмешательства возникает чаще у детей, нежели у взрослых; также малигнизация встречается чаще при JO, нежели АО.
Наиболее значительной характеристикой папиллом гортани является их тенденция к рецидивированию после хирургического удаления. Иногда повторные операции требуются ежегодно и даже каждые 2 недели. Другой характеристикой папиллом гортани является их спонтанное исчезновение. Ремиссия может быть временной или на протяжении всей жизни пациента. Спонтанные ремиссии наблюдаются в период полового созревания, а рецидивы или тяжелое течение заболевания — во время беременности.
213
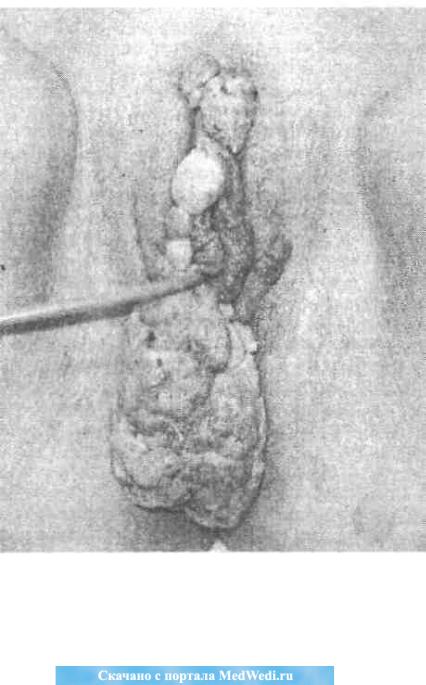
----------------------------------- Глава 5 -------------------------------------
На фото 25 представлена ПВЧ у беременных женщин, находившихся на лечении в ДРЦОМД.
Внутриутробная инфекция
Вероятности внутриутробной трансмиссии ПВЧ уделяется внимание только в последнее время. Внутриутробная трансмиссия возможна через кровь, при восходящей инфекции или со спермой во время половых отношений. Гематогенная трансмиссия ПВЧ нехарактерна, так как известно, что ПВЧ размножается локально в месте проникновения на коже или слизистых оболочках, и не
Фото 25. ПВЧ у беременных женщин, находившихся на лечении в ДРЦОМД
214

---------------------------------- Глава 5 -------------------------------------
существует убедительных доказательств диссеминированной вире-мии ПВЧ. В то же время, согласно данным некоторых исследований, ДНК ПВЧ обнаруживается в лейкоцитах периферической крови. Возможна восходящая трансмиссия ПВЧ через поврежденные амниотические оболочки. Некоторые исследования рассматривают сперму как вектор переноса ПВЧ внутриутробно. Обнаружение ДНК ПВЧ в семенной плазме и клетках спермы предполагает инфицирование клеток спермы ПВЧ и экспрессию определенных генов ПВЧ в этих инфицированных клетках.
В доказательство внутриутробного приобретения инфекции приводятся исследования врожденных кондилом после родоразрешения при помощи кесарева сечения без преждевременного излития околоплодных вод. По данным некоторых исследователей, ПВЧ ДНК была обнаружена в околоплодных водах у женщин с поражениями шейки матки.
В заключение можно отметить, что вертикальная трансмиссия ПВЧ имеет место, но проявления внутриутробного, внутриродового и послеродового путей передачи не являются полностью исследованными. Популяции исследований в большинстве случаев бывают довольно маленькими, и методы определения ПВЧ ДНК не являются одинаково чувствительными. Установленная частота трансмиссии от матери ребенку колеблется от 4 до 84%, но из-за малого объема большинства исследований и различной чувствительности применяемых ПВЧ ДНКтестов невозможно установить точную частоту.
Клинические проявления у новорожденного
Большое количество исследований обнаружило связь между материнской генитальной инфекцией ПВЧ и обнаружением ПВЧ ДНК в слизистых рта, носоглотки и гениталий новорожденных.
Первый случай предполагаемой трансмиссии вирусной кондиломы от матери ребенку во время родов был описан в 1956 году. У детей от матерей с рецидивирующим респираторным папилломато-зом генитальные кондиломы во время родов или беременности наблюдались в 54-67% случаев.
Риск появления у новорожденного повреждений гортани в результате вирусной трансмиссии от инфицированной матери по имеющимся данным — от 1:80 до 1:1,500.
Установлено, что кесарево сечение снижает риск ювенильного рецидивирующего респираторного папилломатоза в 5 раз, риск по-
215

---------------------------------- Глава 5---------------------------------------- |
— |
вышается в 2 раза при рождении первенца, а также при возрасте матери менее 20 лет.
Среди возможных механизмов инфицирования ребенка ВПЧ рассматривают:
—вероятные (при прохождении через родовые пути; восходящая инфекция через поврежденные амниотические оболочки; горизонтальное распространение вируса от родителей);
—маловероятные (через предметы и одежду; при грудном вскармливании; наличие генома ВПЧ в гаметах; через кровь).
Утаких детей в дальнейшем могут развиваться папилломы в гортани. Папилломы гортани относятся к наиболее часто встречающимся доброкачественным опухолям гортани детей с реальной возможностью летального исхода.
Диагностика папилломавирусной инфекции
Диагностика папилломавирусной инфекции может быть как простой, так и сложной. Для этого используют физикальное, коль-поскопическое, цитологическое обследование, лабораторные методы по определению ВПЧ-антигена.
Физикальное обследование довольно простое и неинвазивное, однако использование только этого метода для диагностики ВПЧ-инфекции шейки матки недостаточно. В то же время при наличии типичных остроконечных кондилом на аногенитальной области такое обследование в 90% позволяет поставить визуальный диагноз. В этом случае оцениваются: форма бородавок, атипичные проявления, пигментация или изменение цвета, подвижность, размеры до 1 см (папиллома БушкеЛовенштейна), а также проводят дифференциальную диагностику с:
1)нормальной анатомической структурой;
2)вестибулярной складкой;
3)подкожной железой;
4)контагиозным моллюском;
5)себорейный кератозом;
6)лишайными поражениями;
7)кожными tags;
8)меланоцитным невусом;
9)сифилитическими кондиломами.
Ценным диагностическим методом является кольпоскопия, которая позволяет выявить плоские и субклинические проявления папилломавирусной инфекции и определить участок, с которого необходимо проводить биопсию. Кольпоскопическое исследование
216

-----------------------------------Глава 5 -------------------------------------------
должно включать осмотр вульвы, вагины и ануса. Подозрительные участки обрабатывают 3-5%-ным раствором уксусной кислоты и повторно осматривают через 5 минут.
Важным звеном в скрининге всевозможных клинических изменений шейки матки является цитологическое исследование. Клиническая и субклиническая инфекция ПВЧ имеет типичные цитологические изменения эпителиальных клеток. К последним относятся: койлоцитоз, характеризующийся перинуклеарной вакуолизацией; дискариоз — увеличением и гиперхромазией ядра, а также увеличением числа ядер; атипичные парабазальные клетки. В повреждениях, вызванных ПВЧ, могут обнаруживаться сквамозные клетки с увеличенными темными пикнотическими ядрами без койлоцитоза, называемые «дискератиноцитами». Койлоциты — специфические маркеры ВПЧинфекции.
При использовании светового микроскопа экзофитные повреждения, вызванные ПВЧ, характеризуются определенной морфологией: гиперплазией базальных клеток, акантозом, паракератозом, папилломатозом, койлоцитозом и ядерной атипией. В доброкачественных повреждениях, вызванных ПВЧ, выявляется нормальное созревание клеток во всех клеточных слоях с присутствием койло-цитов над парабазальным слоем и выше. Нуклеарный полиморфизм и увеличение ядер является минимальным или отсутствует, а митозы — нормальные.
Сдругой стороны, при интраэпителиальной неоплазии наблюдается атипичное созревание клеток, а койлоциты обнаруживаются в верхней трети эпителия, иногда со случайным фокальным распределением. Характерны признаки дискариоза — увеличения ядра, полиморфизм и ненормальные митозы.
Раньше диагностика ВПЧ осуществлялась при обнаружении вирусных структурных протеинов (вирусных антигенов) в материалах биопсии с применением полиили моноклональных антител. Однако методом иммуногистохимии (ИГХ) могут быть диагностированы только продуктивные инфекции с экспрессией структурных протеинов. При латентном течении или инфекции без репликации, а также в случаях интеграции ВПЧ ДНК в геном хозяина не могут быть определены использованием ИГХ. В настоящее время широко применяются молекулярно-биологические методы — в частности, ПЦР и ДНК-
гибридизация (Hibrid Capture).
Сприменением данного теста стало возможным определение более чем 70 различных типов ВПЧ. Этот тест способен различить наличие ВПЧ-серотипов «низкого риска» и «высокого риска».
217

----------------------------------- Глава 5 -------------------------------------
ВПЧ не может быть выделен в культуре клеток, а в большинстве клинических материалов вирионы редко присутствуют. Образование антител затруднено из-за отсутствия подходящих антигенных мишеней, и, кроме того, развитие серологического анализа отстает от тестирования ДНК.
Лечение
Терапия больных с ПВЧ-инфекцией сводится к непосредственному воздействию на очаг поражения с помощью различных средств и методов (удаление кондилом и атипически измненного эпителия). Методы лечения клинических форм ПВЧ подразделяются на следующие основные группы:
1. Применение цитотоксических препаратов:
•подофиллин;
•подофиллотоксин (кондилин);
•5-фторурацил.
2. Деструктивные методы:
Физические (хирургические):
•криотерапия;
•лазеротерапия;
•диатермокоагуляция;
•эксцизия.
Применение любого хирургического метода лечения повреждений, вызванных ВПЧ, является успешным. Хирургическое вмешательство оказывает значительное влияние на течение генитальной инфекции ВПЧ, но не гарантирует тотального устранения вируса.
Химические:
•трихлоруксусная кислота;
•ферезол;
•солкодерм.
3.Иммунологические методы:
• а-, в-, у-интерфероны.
4.Комбинированные методы:
• сочетанное применение различных методов лечения (криоте рапия, лазерное иссечение, электрокоагуляция, диатермокоагуля ция, озонотерапия).
Для лечения шейки матки предпочительны хирургические и комбинированные методы лечения. Женщины с повреждениями,
вызванными ПВЧ без CIN (cervical intraepithelial neoplasia — ин-
траэпителиальная неоплазия шейки матки), требуют всего лишь тщательного наблюдения без лечения, так как большинство по-
218

---------------------------------- Глава 5--------------------------------------------- |
— |
вреждений исчезают спонтанно. Остается неизвестным, требуют ли подобные повреждения лечения для предотвращения сексуальной и вертикальной трансмиссии инфекции ПВЧ.
Лечение кондилом
Подофиллин представляет собой смолу, полученную из растений P. peltatum и P. emodi. Препарат применяется при лечении некератизированных бородавок препуциального мешка, головки полового члена, венечной борозды, вульвы. Рекомендуется применение 10-25% - ного раствора подофиллина в сочетании с настойкой бензоина (смывается через 4-6 часов после процедуры) с интервалом 3-6 дней в течение максимум 5 недель. Чтобы избежать возможных проблем с абсорбцией и токсичностью, рекомендуется за одну процедуру на эпителий наносить не более 0,5 мл 20%. Не рекомендуется применять подофиллин для лечения бородавок влагалища, уретры или перианальной области, а также в период беременности.
Подофиллотоксин — является действующим веществом препарата кондилин (0,5%-ного спиртового раствора). Применяется 2 раза в день в течение 3-х последовательных дней в неделю в течение максимум 5 недель для лечения больных с небольшим количеством неороговевающих бородавок. Пациенты могут применять подофиллотоксин, смазывая кондиломы хлопковым или пластиковым тампоном. Общая зона обработки не должна превышать 10 см2, а общий объем использованного подофиллотоксина — 0,5 мл в день. Подофиллотоксин не применяется при лечении бородавок, расположенных в области Бульварного кольца.
Для лечения остроконечных кондилом аногенитальной области применяется 5-фторурацил (5-ФУ) в виде 5% -ного крема, который является цитотоксическим препаратом, антагонистом пиримидина, нарушающим синтез и клеточной, и вирусной ДНК. Он может вызвать тяжелый контактный дерматит, что является причиной его ограниченного применения. Препарат эффективен для лечения интравагинальных кондилом и поражений терминальной части уретры. 5-фторурацил назначается 1 раз в день на ночь в течение недели или 1 раз в неделю в течение 10 недель. При лечении кондилом терминальной части уретры крем вводится в уретру непосредственно после мочеиспускания, применяется 1 раз в день на ночь в течение 3-8 дней. 5- ФУ может применяться в сочетании с С02-лазером для профилактики рецидивов.
219

----------------------------------- Глава 5 --------------------------------------
Криотерапия с применением жидкого азота, оксида азота и диоксида углерода является безопасным и эффективным методом лечения бородавок любой локализации, особенно кондилом терминальной части уретры, влагалища и анального отверстия. Криотерапия применяется в виде одной процедуры замораживания от 10 до 120 секунд или двух отдельных циклов замораживания-оттаивания (замораживание от 10 до 90 секунд). Процедуры проводятся 60-90 секунд при помощи криозонда (оксид азота) или 10-20 секунд — при помощи криоспрея (жидкий азот). Обычно при проведении криотерапии обезболивание не требуется. При необходимости достаточно эффективным является нанесение крема EMLA (Astra) за 10-15 минут (на слизистые оболочки) или за 30-40 минут (кожа) до процедуры. Через 1-3 дня после процедуры могут развиваться местное покраснение и припухлость с последующим образованием пузырей, вскрытие которых приводит к изъязвлениям, заживающим в течение 1-2-х недель. Промывание солевыми растворами снимает неприятные ощущения и предотвращает развитие вторичной инфекции.
Эффективными методами лечения бородавок являются их
хирургическое иссечение, электрохирургия или их комбинация. Могут применяться электрокаустик, электрокоагуляция и фульгу-рация. Бородавки могут быть успешно удалены за 1-2 процедуры. Отрицательными моментами лечения являются необходимость обезболивания и возможность послеоперационного рубцевания.
Для лечения кондилом аногенитальной области применяются
углекислотные и неодимовые лазеры, работающие в области инфракрасного излучения. Углекислотные лазеры меньше повреждают окружающие ткани, а неодимовые лазеры обладают более выраженным гемостатическим эффектом. Этот метод имеет такую же эффективность, как и электрохирургические методы или хирургическое иссечение, но почти не сопровождается рубцеванием. Сдерживающими моментами являются высокая стоимость оборудования и необходимость в обучении персонала.
Трихлоруксусная кислота (ТХУ), или дихлоруксусная кислота в
концентрации 80-90%, является слабым деструктивным химическим препаратом, который вызывает образование локального коагуляционного некроза. Он обычно применяется для лечения бородавок аногенитальной области. ТХУ вызывает побеление эпителия, чувство покалывания и местную реакцию в виде мокнутия. Для удаления непрореагировавшей кислоты применяют тальк или пищевую соду. При необходимости процедуру повторяют каждую неделю. Если кондиломы остаются после 6 аппликаций, следует
220

---------------------------------- Глава 5 -------------------------------------
применять другие терапевтические методы. Не рекомендуется использовать препарат для лечения вагинальных и уретральных кондилом. 90% -ный раствор ТХУ является препаратом выбора для лечения кондилом вульвы, препуциального мешка, венечной борозды и головки полового члена в качестве альтернативы подо-филлина и подофиллотоксина, а также в тех случаях, когда эти препараты противопоказаны (период беременности).
Солкодерм — кератолитическое средство, состоящее из азотной (65%) и других кислот. Применяется в виде раствора.
Для лечения остроконечных кондилом используются а-, Р-, у- интерфероны (ИФ). Местное применение интерферонов оказалось неэффективным при лечении остроконечных кондилом аноге-нитальной области. Наиболее предпочтительно использование а-ИФ внутриочагово и системно (подкожно, внутримышечно и внутривенно). Интерфероны являются эндогенно вырабатываемыми цитокинами, которые обладают противовирусным, антипроли-феративным и иммуномодулирующим действием in vitro и in vivo. Не отмечено эффекта от применения ИФ при лечении крупных кондилом, а также у пациентов с иммунодефицитом. Наиболее предпочтительным является комбинация ИФ с различными другими методами (например, лазерное иссечение). В последние годы интерфероны стали широко применяться для профилактики рецидивов остроконечных кондилом после хирургического удаления С03-лазером. Для этих целей используется а-интерферон в виде местных аппликаций в течение 7-14 дней.
Различные терапевтические методы в 50-94% случаев эффективны в отношении наружных генитальных кондилом, а уровень рецидивирования составляет около 25% в течение 3-х месяцев после лечения. Рецидивы генитальных кондилом чаще связаны с реактивацией инфекции, а не с реинфекцией от половых партнеров. При отсутствии терапии генитальные кондиломы могут разрешаться самостоятельно, оставаться без изменения или прогрессировать. Специфических анти- ВПЧ-препаратов не существует.
Лечение кондилом у беременных
Кондиломы аногенитальной области обычно обостряются во время беременности и зачастую регрессируют в послеродовый период. Трихлоруксусная кислота или криотерапия являются методами выбора во время беременности при лечении кондилом, если они являются не слишком большими и не слишком распространенными. Резистентные кондиломы лучше всего лечить при помощи
221
