
4 курс / Акушерство и гинекология / АКУШЕРСТВО_И_ГИНЕКОЛОГИЯ_Часть_2_ГИНЕКОЛОГИЯ
.pdf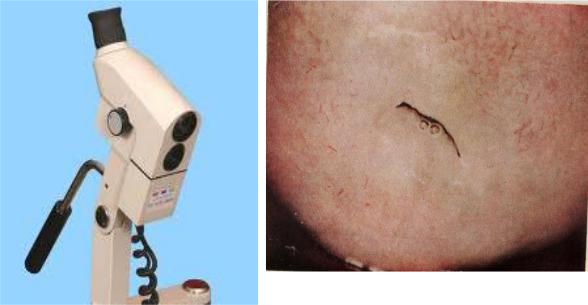
Рисунок 2.4 — Кольпоскоп |
Рисунок 2.5 — Кольпоскопическая картина |
|
нормальной слизистой шейки матки |
Простая кольпоскопия — позволяет осмотреть шейку матки при стандартном увеличении в 8–40 раз без использования медикаментозных средств. Расширенная кольпоскопия- с использованием 3 % уксусной кислоты и(или) 2 % раствора Люголя. Раствор уксусной кислоты вызывает кратковременное набухание клеток эпителия и спазм подэпителиальных сосудов. Слизистая бледнеет, что позволяет лучше ее рассмотреть. В случае неоваскулогенеза при развитии рака шейки матки сосуды остаются кровенаполненными, так как они имеют морфологически измененные стенки (отсутствие гладкомышечных, коллагеновых и эластических волокон).
Проба Шиллера (с раствором Люголя) проводится для диагностики дисплазии шейки матки. Тест основан на качественной реакции йода и гликогена, который содержится в здоровых клетках эпителия. В норме наблюдается равномерное темно-коричневое окрашивание, а выявление не окрашенных участков требует обязательного гистологического исследования с целью диагностики дисплазии шейки матки.
Кольпомикроскопия — кольпоскопия с оптической системой под увеличением в 160–280 раз.
Цервикоскопия — с помощью цервикоскопа осматривают канал шейки матки.
Гистероскопия — метод осмотра внутренней поверхности матки. Проводится с диагностической и лечебной целью. Выполняется стационарно, под общим обезболиванием. Офисная гистероскопия, при которой не выполняется расширение цервикального канала может выполняться амбулаторно.
Различают газовую и жидкостную гистероскопию, в зависимости от
31
среды, которой расширяется полость матки. В Республике Беларусь распространены жидкостные гистероскопы.
Гистероскопия производится при нарушении менструального цикла, при кровянистых выделениях в постменопаузе, при подозрении на полип или гиперплазию эндометрия, субмукозную миому матки, при бесплодии, аденомиозе, аномалиях развития матки.
Противопоказано проведение гистероскопии при острых воспалительных заболеваниях половых органов, при беременности.
После визуализации патологического образования в полости матки с помощью специальных петель можно провести оперативное лечение (гистерорезектоскопию, абляцию эндометрия, рассечение внутриматочной перегородки, синехий).
Лапароскопия. Это метод обследования органов брюшной полости и малого таза с помощью эндоскопа, введенного через переднюю брюшную полость на фоне созданного пневмоперитонеума (газовая среда СО2). Лапароскопия позволяет осмотреть внутренние половые органы со стороны брюшной полости и производится с целью диагностики причины бесплодия, опухолей яичника, генитального эндометриоза, субсерозной миомы матки и т. д. В случаях экстренной ситуации лапароскопия позволяет установить диагноз внематочной беременности, апоплексии яичника, дифференцировать с острой хирургической патологией.
После осмотра и установления диагноза, можно выполнить хирургическое лечение: удаление маточной трубы, придатков или тела матки; электрокоагуляцию эндометриоидных очагов, фимбриоовариолизис, удаление миоматозных узлов, сакровагинопексию при пролапсе тазовых органов и др. операции.
Ультразвуковое исследование
Наиболее распространенный метод инструментального обследования в гинекологической практике. Метод основан на способности тканей поразному поглощать ультразвуковую волну. УЗИ органов малого таза производится трансабдоминальным и влагалищным датчиками. УЗИ позволяет определить форму и размеры матки, толщину эндометрия, оценить размеры и структуру яичников, выявить патологические образования в органах малого таза. Рационально проводить УЗИ на 5–8-й день менструального цикла, а для оценки созревания фолликула важно динамическое наблюдение.
Размеры здоровой матки у женщин репродуктивного периода составляют в среднем 50 (длина) — 40 (толщина) — 50 (ширина) мм, длина шейки матки 20–35 мм. Нормальной считается толщина М-эхо (ультразвуковое отражение 2-х слоев эндометрия при продольном сканировании, так как полость матки в норме сомкнута) 10–15 мм накануне менструации, а после менструации и у женщин менопаузального периода — не более 5 мм. Фолликул к 12–14 дню менструального цикла достигает своей зрелости, разме-
32
ры его составляют 18–21 мм.
Цветовое допплеровское картирование (ЦДК) — метод исследования кровообращения в матке и яичниках. Особое значение ЦДК имеет для дифференциальной диагностики опухолевых процессов в матке и яичниках. Злокачественные новообразования хорошо кровоснабжаются и значительно окрашиваются при ЦДК. Допплерография позволяет оценить скорость кровотока в сосудах малого таза во время систолы и диастолы сердца. Для оценки кровотока используются ИР, пульсационный индекс (ПИ), систоло-диастолическое отношение (СДО).
Трехмерное УЗИ (3D) позволяет получить объемное изображение, оценить внутреннюю структуру.
Гидросонография (ГСГ) — вариант УЗИ, при котором в полость матки вводится физиологический раствор, раствор Рингера или раствор глюкозы 5 %, создающие акустическое «окно». Это позволяет лучше визуализировать внутриматочную патологию (полип, субмукозный узел, пороки развития матки) и оценить проходимость маточных труб, а также выявить признаки спаечного процесса в малом тазу.
Рентгенологические методы исследования
К рентгенологическим методам исследования, применяемым в гинекологической практике, относятся метросальпингография (МСГ), рентгенологическое исследование черепа, КТ, МРТ.
Метросальпингография применяется для оценки проходимости маточных труб, внутриматочной патологии, спаечного процесса в малом тазу. Применяются водорастворимые контрастные вещества (верографин, триомбраст, уротраст и др.), которые вводятся через цервикальный канал в полость матки посредством специального зонда. Выполняется ренгеноскопия или рентгеновские снимки, один — после заполнения полости матки кон-
трастом, второй (отсроченный) — при заполнении труб и выходе контраста в брюшную полость. Проводится исследование на 5–7-й день менструального цикла, когда эндометрий наиболее тонкий.
Рентгенологическое исследование черепа применяют при нейроэндокринных нарушениях. Изменения размеров и контуров турецкого седла наблюдаются при опухолях гипофиза. Выявление остеопороза, истончения стенок турецкого седла, появление двойных контуров и симптома «пустого» турецкого седла требуют проведения более углубленных методов исследования.
Компьютерная томография позволяет определить точную локализацию и распространенность опухолей матки, яичников, диагностировать опухоль гипофиза. Отрицательной стороной данного метода исследования является высокая лучевая нагрузка на организм больной.
Магнитно-резонансная томография позволяет произвести оценку
33
структуры тканей, анатомических структур, определение степени распространения опухолевого процесса. Показаниями для МРТ являются: миома матки, эндометриоз, опухоли брюшной полости и забрюшинного пространства, синдром хронической тазовой боли, аномалии развития органов малого таза, оценка состояния рубца на матке в послеоперационном периоде, подозрение на опухоль гипофиза и др.
Цитогенетическое исследование
Проводится врачами — генетиками при отсутствии или задержке полового созревания, аномалиях развития половых органов, первичной аменорее, привычном невынашивании беременности, бесплодии. Первоначально производится определение полового хроматина в ядрах клеток поверхностного эпителия слизистой оболочки внутренней поверхности щеки. При необходимости проводится исследование кариотипа на препаратах метафазных хромосом, получаемых из культуры лимфоцитов.
Зондирование матки
Производится маточным зондом с сантиметровой шкалой для определения длины полости матки и наличия патологических образований в полости матки. Для проведения зондирования шейка матки обнажается в зеркалах, влагалище и влагалищная часть шейки матки обрабатываются раствором антисептика, передняя губа шейки матки фиксируется пулевыми щипцами. После этого маточный зонд без напряжения до упора вводится в
полость матки. Длина полости матки по зонду в норме составляет 7–8 см.
Пункция брюшной полости через задний свод влагалища (кульдоцентез)
Производится для получения содержимого из позадиматочного (дугласового) кармана брюшной полости. Пункцию производят для определения наличия или отсутствия свободной жидкости (кровь, гной, асцитическая жидкость) в брюшной полости. Манипуляция производится в условиях операционной под местным или внутривенным обезболиванием. После обнажения и обработки шейки матки, пулевыми щипцами захватывается задняя губа. В задний свод вводится пункционная игла и шприцем производится забор содержимого позадиматочного пространства. Полученный пунктат оценивают по характеру, цвету, прозрачности, производят бактериологическое и цитологическое исследование.
Биопсия шейки матки
Производится при патологических процессах на шейке матки после проведения кольпоскопии, с целью получения биоптата для последующего гистологического исследования. Биопсию можно производить конхотомом, скальпелем, петлей электрокоагулятора из нескольких участков, на границе патологического и неизмененного эпителия. Материал помещается в 10 % раствор формалина.
Аспирационная биопсия из полости матки
Выполняется амбулаторно для получения ткани с целью микроскопи-
34
ческого и гистологического исследования. Для аспирационной биопсии используется наконечники или специальные аспирационные зонды.
Раздельное лечебно-диагностическое выскабливание слизистой оболочки цервикального канала и полости матки
Операция выполняется в условиях операционной под внутривенным обезболиванием. Шейка матки обнажается в зеркалах, влагалище и шейка матки обрабатывается раствором антисептиков. Передняя губа шейки матки фиксируется пулевыми щипцами. Производится зондирование полости матки. Следующим этапом операции является расширение цервикального канала расширителями Гегара. После расширения кюретками № 2 и 4 производится раздельное выскабливание цервикального канала и полости матки. Материал для гистологического исследования собирается в разные емкости и подписывается «Соскоб из цервикального канала», «Соскоб из полости матки». В направлении на гистологическое исследование обязательно указывается первый день последней менструации, клинический диагноз и особенности клинического течения заболевания, которые могут повлиять на гистологическую картину (например, прием гестагенов).
ГЛАВА 3 НАРУШЕНИЯ МЕНСТРУАЛЬНОГО ЦИКЛА
Выделяют следующие клинические формы нарушения менструальной функции: аменорея, дисфункциональные маточные кровотечения, дисменорея.
3.1. Аменорея Аменорея — это отсутствие менструации в течение 6 месяцев и бо-
лее. Выделяют физиологическую и патологическую аменорею. Физиологическая аменорея — это отсутствие менструации до периода
полового созревания, во время беременности и лактации, в постменопаузе. Патологическая аменорея — наиболее тяжелая форма нарушения менструальной функции, возникающая вследствие патологии различных уровней репродуктивной системы. Различают первичную и вторичную, ложную и истинную формы патологической аменореи.
Первичная аменорея — отсутствие менструаций до 14 лет при отсутствии вторичных половых признаков или отсутствие менструаций после 16 лет при наличии вторичных половых признаков.
Вторичная аменорея — отсутствие менструации в течение 6 месяцев и более после периода регулярных или нерегулярных менструаций.
Ложная аменорея — отсутствия менструации вследствие препятствия на пути оттока менструальных выделений (атрезия цервикального канала, атрезия влагалища, гинатрезия).
Истинная аменорея — отсутствие менструаций вследствие наруше-
35
ния циклических процессов в функционировании репродуктивной системы. Согласно классификации ВОЗ в зависимости от уровня ГГ аменорея
может быть гипогонадотропной, нормогонадотропной и гипергонадотропной.
В зависимости от уровня нарушений выделяют гипоталамическую, гипофизарную (часто объединяют в гипоталамо-гипофизарную форму), яичниковую и маточную формы заболевания, а также аменорею, связанную с нарушением функции других желез внутренней секреции (щитовидной, надпочечников), экстрагенитальными заболеваниями и приемом медикаментов.
Гипоталамо-гипофизарная аменорея
Гипоталамо-гипофизарные формы аменореи включают функциональные нарушения и органическую патологию гипоталамо-гипофизарной зоны, которые проявляются снижением синтеза и продукции ГнРГ гипоталамусом и(или) ГТ гипофизом (гипогонадотропная аменорея).
Конституциональная формааменореи составляет 10–14 % функциональных причин нарушений гипоталамо-гипофизарной системы. При этой форме первичной аменореи пубертатный период сдвинут во времени на более поздние сроки. Развитие молочных желез, полового оволосения и менархе наступает в возрасте старше 16 лет. Это отсроченное половое созревание имеет конституциональный характер, что связано с климатическими, алиментарными факторами и имеет наследственную природу. Клиническая картина характеризуется отсутствием менструации, недоразвитием вторичных половых признаков, генитальным инфантилизмом. При гормональном исследовании обнаруживают низкий уровень ГТ, эстрадиола. При УЗИ эндометрий линейный, матка уменьшена в размерах. Конституциональная форма первичной аменореи лечения не требует.
Психогенная аменорея встречаетсяс частотой 4–6 % в структуре вторичной аменореи. Развивается при остром и хроническом стрессе, чрезмерных физических нагрузках. Происходит увеличение секреции в- эндорфинов и эндогенных опиодных пептидов в ЦНС, приводящее к снижению синтеза дофамина и уменьшению секреции Гн-РФ гипоталамусом и ГТГ гипофизом. Клиническая картина характеризуется внезапным прекращением менструации без предварительного периода олигоменореи. Отсутствуют также вегето-сосудистые симптомы, характерные для климакса, но пациентка предъявляет жалобы на общую слабость, повышенную утомляемость, головную боль, снижение внимания и памяти, раздражительность или апатию, потерю массы тела. При гормональных исследованиях отмечается снижение уровня ГТГ и женских половых гормонов до базальных значений. При УЗИ яичники мультифолликулярные, нормальных размеров, эндометрий линейный, размеры матки уменьшены. Лечение направлено на ликвидацию стресса и нормализацию функции гипоталамо-
36
гипофизарно-яичниковой системы.
Аменорея на фоне потери массы тела наблюдается у эмоционально неустойчивых девушек 14–18 лет, которые соблюдают косметическую низкокалорийную диету. Патогенетические механизмы развития вторичной аменореи на фоне потери массы тела связаны с нарушением синтеза и выделения ГнРГ: в результате снижения продукции ГнРГ уменьшается секреция ГТГ в гипофизе, поэтому эта форма вторичной аменореи относится к гипогонадотропным. В патогенезе данного вида аменореи играет роль уменьшение количества жировой ткани, которая является местом внегонадного синтеза половых стероидов. Быстрая потеря 10–15 % жировой ткани не только в период пубертата, но и в постпубертатном периоде приводит к прекращению менструации. На фоне продолжающейся потери массы тела нарастают симптомы голодания — брадикардия, гипотония, гипогликемия, гипотермия, гастрит, запоры, в дальнейшем развивается кахексия с полной потерей аппетита и отвращением к еде. Диагностика основана на выявлении при активном опросе факта соблюдения косметической диеты, хронологического совпадения потери массы тела и наступления вторичной аменореи. При общем осмотре определяется резкое уменьшение количества подкожной жировой ткани, снижение массы тела, телосложение женского типа, вторичные половые признаки развиты нормально. При гинекологическом исследовании выявляется гипоплазия матки, атрофия слизистых вульвы и влагалища. Гормональные исследования характеризуются снижением в крови уровня ГТГ и эстрадиола. Гестагеновая проба может быть положительная или отрицательная, что связано с длительностью аменореи. Проба с эстрогенами и гестагенами положительная. Кломифеновая проба также может быть отрицательная или положительная, аналогично гестагеновой пробе. Функция гипофиза сохранена и доказывает гипоталамический генез патологии — проба с гонадотропинами способствует нормальному росту и созреванию фолликулов. При УЗИ яичники нормальных размеров, мультифолликулярные, эндометрий менее 5 мм, размеры матки уменьшены. Восстановление менструального цикла возможно после нормализации массы тела и психоэмоционального статуса и зависит от длительности аменореи. Лечение направлено на нормализацию массы тела путем соблюдения высококалорийной диеты, назначение циклической витаминотерапии, при отсутствии эффекта рекомендована гормонотерапия препаратами натуральных эстрогенов и гестагенов или препаратами для ЗГТ в течение 3–6 месяцев, что оказывает стимулирующий эффект на гипоталамические структуры. После нормализации массы тела можно проводить стимуляцию овуляции кломифеном с 5-го по 9-й день цикла по 100 мг в течение 3 циклов под ультразвуковым контролем мониторинга фолликулогенеза. Прогноз благоприятный для восстановления менструальной и генеративной функции при своевременной диагностике и лечении.
Аменорея на фоне приема лекарственных препаратов (синдром
37
гиперторможения яичников). Эта форма вторичной аменореи характеризуется отсутствием менструации после длительного приема препаратов, тормозящих гонадотропную функцию гипофиза. Торможение гормональной функции яичников применяют с терапевтической целью при лечении распространенного наружного эндометриоза, перед оперативным удалением миомы матки, при рецидивирующих гиперпластических процессах эндометрия. Подавление гонадотропной функции гипофиза может быть следствием химиотерапии, лучевого воздействия по поводу опухолей экстрагенитальной локализации. Возраст менархе своевременный, вторичные половые признаки выражены. Клиническая картина характеризуется отсутствием менструации без вегето-сосудистых проявлений, характерных для синдрома истощения яичников и преждевременной менопаузы. При гинекологическом исследовании выявляется уменьшение размеров матки, признаки гипоэстрогения (сухость слизистых вульвы, влагалища). Уровень ГТГ и эстрадиола в крови снижен в пределах базальных концентраций. При УЗИ выявляют уменьшение размеров матки, толщина эндометрия 3–5 мм, размеры яичников соответствуют норме, фолликулярный аппарат выражен по типу мультифолликулярных яичников. Менструации восстанавливаются через 3–4 месяца самостоятельно после отмены приема лекарственных препаратов. Эффективно применение кломифена после менструальной реакции в ответ на пробу с гестагенами. Кломифен назначают в дозе 100 мг с 5-го по 9-й день цикла под контролем ультразвукового мониторинга фолликулогенеза.
Аменорея при органических нарушениях гипоталамогипофизарной системы
Аденомы гипофиза:
Ацидофильная — снижен синтез ГТГ за счет усиления образования соматотропного гормона, что приводит к развитию гигантизма и акромегалии, для которых характерена аменорея на фоне быстрого роста, непропорциональное увеличение костей лица и конечностей, признаки маскулинизации, огрубение голоса, головная боль, нарушение умственных способностей, нарушение зрения.
Базофильная — снижен синтез ГТГ за счет усиления образования АКТГ, приводит к болезни Иценко—Кушинга, для которой характерна аменорея на фоне ожирения, лунообразное лицо, бледность, сухость, гиперпигментация кожи, раздражительность, головная боль, нарушение памяти и сна, жажда, полиурия, снижение либидо, артериальная гипертензия.
Хромофобная — снижение синтеза ГТГ за счет разрушения гипофиза и окружающих его тканей.
Краниофарингиома — доброкачественная опухоль, развивающаяся из ткани ножки гипофиза. Клиническая картина характеризуется аменореей на фоне сильных головных болей, неврологической симптоматикой.
38
Синдром Киари—Фроммеля — снижение гонадотропной функции гипофиза при лечении лекарственными препаратами (фенотиазидового ряда, ганглиоблокаторами), характеризуется аменореей, галактореей, ожирением, нарушениями психики.
Синдром Шихана (послеродовый гипопитуитаризм) — снижение гонадотропной функции гипофиза в результате его ишемии или некроза вследствие массивной кровопотери.
Синдром Каллмана — генетически обусловленная патология, связанная с наличием дефектного гена в Х-хромосоме. Характиризуется первичной аменореей в сочетании с аносмией на фоне признаков задержки полового развития.
Для диагностики аменореи, связанной с функциональными нарушениями гипоталамо-гипофизарной системы проводится гормональные пробы, которые позволяют уточнить уровень поражения — гипофиз или гипоталамус. Повышение концентраций ГТГ после введения а-ГнРГ свидетельствует о сохраненных резервных возможностях гипофиза и подтверждает гипоталамический уровень поражения. Повышение уровня эстрадиола после введения гонадотропных препаратов свидетельствует о сохраненной функциональной активности яичников. Проба с гестагенами отрицательна, проба с эстрогенами и гестагенами — положительная. При УЗИ размеры яичников уменьшены за счет множества маленьких антральных фолликулов и отсутствия растущих фолликулов (мультифолликулярные яичники), эндометрий тонкий, размеры матки уменьшены.
Лечение функциональных нарушений гипоталамо-гипофизарной системы — ЗГТ препаратами половых стероидов. ЗГТ необходима для развития вторичных половых признаков и менструальных выделений, которые положительно влияют на психику женщины. Кроме того, ЗГТ ликвидирует проявления дефицита эстрогенов в сердечно-сосудистой и костной системах. Лечение проводят совместно с. Восстановление репродуктивной функции возможно с применением вспомогательных репродуктивных технологий (ВРТ).
Аменорея яичникового генеза
Аменорея яичникового генеза включает заболевания, характеризующиеся первичным поражением яичников вследствие хромосомных аббераций, моноили полигенных мутаций, воздействия инфекционных, аутоиммунных, ятрогенных повреждающих факторов. В яичниках наблюдается выраженный дефицит фолликулов, характеризующийся абсолютной эстрогенной недостаточностью, повышением содержания ГТГ (гипергонадотропная аменорея).
Дисгенезия гонад — наиболее частая форма первичной аменореи на фоне отсутствия вторичных половых признаков. Это врожденная патология, при которой в результате хромосомных аномалий отсутствует функционально активная гормонпродуцирующая ткань яичников. Хромосом-
39
ные дефекты могут быть количественными: отсутствие одной хромосомы (моносомия 45,Х), удвоение или утроение числа хромосом (47,ХХХ или 47,ХХY-полисомия). Возможно образование мозаичных наборов хромосом, когда клоны клеток имеют различный набор хромосом. В результате неправильного морфофункционального развития яичники не могут продуцировать половые стероиды, дефицит эстрогенов по принципу обратной связи приводит к повышению синтеза гонадотропинов. Кроме того, в Х хромосоме находятся гены, детерминирующие не только половое, но и соматическое развитие.
Выделяют:
типичную форму дисгенезии гонад (синдром Шерешевского— Тернера), кариотип 45,Х;
стертую форму дисгенезии гонад — кариотип имеет мозаичный характер, 45,Х/46,ХХ;
смешанную форму — мозаичный кариотип с обязательным присутствием Y-хромосомы или ее участка (наиболее часто встречается кариотип
45,Х/46,ХY);
чистую форму (синдром Свайера), кариотип 46,ХX или 46 XY. Различные формы дисгенезии гонад отличаются особенностями кли-
нической картины.
Для пациенток с типичной формой характерны стигмы эмбриогенеза — низкий рост, коренастое телосложение, «бочкообразная» грудная клетка, вальгусная девиация коленных и локтевых суставов, аплазия фаланг, множественные родимые пятна, короткая шея с крыловидными складками кожи, низкая линия роста волос на шее, изменения костей лицевого черепа, косоглазие, эпикантус, птоза, деформация ушных раковин, возможны нарушение слуха, врожденные пороки сердца, аорты, мочевыделительных органов, гипотиреоз, сахарный диабет.
При стертых формах дисгенезии гонад большинство стигм эмбриогенеза на определяется, можно выявить неправильную форму ушных раковин, высокое небо, низкий рост волос на шее, гипоплазию 4 и 5 фаланг пальцев рук и ног. Вторичные половые признаки у пациенток данных групп отсутствуют, влагалище и матка недоразвиты.
При смешанной и чистой форме дисгенезии гонад отмечаются проявления гиперандрогении различной степени выраженности, высокая степень вирилизации наружных половых органов от клитеромегалии до наличия урогенитального синуса.
Диагностические критерии дисгенезии гонад:
первичная аменорея;
отсутствие или резкое недоразвитие вторичных половых признаков, генитальный инфантилизм;
УЗИ-признаки дисгенетичных гонад;
40
