
4 курс / Акушерство и гинекология / Акушерство_Г_М_Савельева_2000
.pdfФизиологическая проба с задержкой дыхания на вдохе и выдохе. При нормально протекающей беременности задержка дыхания на вдохе вызывает урежение, а на выдохе — учащение ЧСС. При внутриутробной гипоксии плода во время проведения проб наблюдаются парадоксальные реакции или отсутствие изменений ЧСС плода.
При о п р е д е л е н и и с о с т о я н и я плода в р о д а х преимущест венно оценивают следующие параметры кардиотокограммы: базальный ритм частоты сердечных сокращений, вариабельность кривой, а также характер медленных ускорений (акцелерации) и замедлений (децелераций) сердечного ритма, сопоставляя их с данными, отражающими сократительную деятель ность матки.
В зависимости от времени возникновения относительно сокращений матки выделяют 4 типа децелераций: dip 0, dip I, dip II, dip III. Наиболее важными параметрами децелераций являются время от начала схватки до возникновения урежения, продолжительность урежения и амплитуда. При исследовании временных соотношений КТГ и гистограмм различают ранние (начало урежения частоты сердцебиений совпадает с началом схватки), поздние (через 30—60 с после начала маточного сокращения) и урежения вне схватки (через 60 с и более).
Dip 0 обычно возникает в ответ на сокращения матки, реже споради чески, продолжается 20—30 с и имеет амплитуду 30 в минуту и более. Во втором периоде родов диагностического значения не имеет.
Dip I (ранняя децелерация) является рефлекторной реакцией сердечно сосудистой системы плода в ответ на сдавление головки плода или пуповины во время схватки. Ранняя децелерация начинается одновременно со схват кой или с запаздыванием до 30 с и имеет постепенные начало и конец. Длительность и амплитуда децелераций соответствуют длительности и ин тенсивности схватки. Dip I одинаково часто встречается при физиологичес ких и осложненных родах.
Dip II (поздняя децелерация) является признаком нарушения маточноплацентарного кровообращения и прогрессирующей гипоксии плода. Поздняя децелерация возникает в связи со схваткой, но значительно запаздывает — до 30—60 с от се начала. Общая продолжительность децелераций обычно составляет более 1 мин. Различают три степени тяжести децелераций: легкую
(амплитуда урежения до 15 в минуту), среднюю (16—45 в минуту) и тяжелую (более 45 в минуту). Кроме амплитуды и общей продолжительности поздней децелераций, тяжесть патологического процесса отражает время восстанов ления базального ритма. По форме различают V-, U- и W-образные деце лераций.
Dip III носит название вариабельной децелераций. Ее появление обычно связывают с патологией пуповины и объясняют стимуляцией блуждающего нерва и вторичной гипоксией. Амплитуда вариабельных децелераций колеб лется от 30 до 90 в минуту, а общая продолжительность — 30—80 с и более. Вариабельные децелераций очень разнообразны по форме, что значительно затрудняет их классификацию. Тяжесть вариабельных децелераций зависит от амплитуды: легкие — до 60 в минуту, средней тяжести — от 61 до 80 в минуту и тяжелые — более 80 в минуту.
Для практической оценки состояния плода во время родов наиболее удобна оценка его состояния по схеме, предложенной Г.М.Савельевой (1981) (табл. 4.3).
15!
Т а б л и ц а 4 3. Шкала для оценки сердечной деятельности плода в родах [Саве
льева Г.М., 1981]
Пе |
Параметры |
Норма |
Начальные признаки |
Выраженные |
|
риод |
сердечной |
|
гипоксии |
признаки гипоксии |
|
ро |
деятельности |
|
|
|
|
лов |
|
|
|
|
|
|
|
|
|
|
|
|
Базальная час |
125—160 в минуту |
а. Брадикардия до |
Брадикардия ниже |
|
|
тота сердеч |
|
100 в минуту |
100 в минуту |
|
|
ных сокраще |
|
б. Тахикардия не |
|
|
|
ний (БЧСС) |
|
более 180 в ми |
|
|
|
|
|
|
нуту |
|
|
Мгновенные |
2,0—10 в минуту |
Периодическая мо |
Стойкая монотон |
|
|
колебания |
|
нотонность 0—2,4 |
ность 0—2 в минуту |
|
1 |
частоты сер |
|
в минуту |
|
|
дечных сокра |
|
|
|
||
|
|
|
|
||
|
щений |
|
|
|
|
|
(МКЧСС) |
|
|
|
|
|
Реакция на |
а. Отсутствует |
Кратковременные |
Длительные позд |
|
|
схватку |
|
б. Увеличение амп |
поздние урежения |
ние урежения |
|
|
|
литуды МКЧСС |
(20-30 с) |
(31-50 с) |
|
|
|
в. Ранние урежения |
|
|
|
|
|
|
|
|
|
Базальная |
110—170 в минуту |
Брадикардия 90— |
а. Брадикардия ни |
|
|
частота |
|
|
110 в минуту |
же 100 в минуту |
|
сердечных |
|
|
с прогрессирую |
|
|
сокращений |
|
|
щим падением |
|
|
(БЧСС) |
|
|
|
частоты |
|
|
|
|
|
б. Тахикардия более |
|
|
|
|
|
180 в минуту |
|
Мгновенные |
2,0—8 в минуту |
Периодическая мо |
а. Стойкая моно |
|
|
колебания |
|
нотонность 0—2,4 |
тонность 0—2,0 |
|
|
частоты |
сер |
|
в минуту |
в минуту |
II |
дечных сок |
|
|
б. Выраженная |
|
ращений |
|
|
|
аритмия 20—30 |
|
|
|
|
|
||
|
(МКЧСС) |
|
|
в минуту |
|
|
Реакция |
на |
а. Ранние урежения |
а. Поздние уреже |
а. Длительные |
|
потугу |
|
до 80 в минуту |
ния до 60 в мину |
поздние уреже |
|
|
|
б. W-образные ва |
ту |
ния до 50 в ми |
|
|
|
риабельные уре |
б. W-образные ва |
нуту |
|
|
|
жения до 75—85 |
риабельные уре |
б. Длительные |
|
|
|
в минуту |
жения до 60 в |
W-образные ва |
|
|
|
в. Кратковременное |
минуту |
риабельные уре |
|
|
|
учащение до 180 |
|
жения до 40 в |
|
|
|
в минуту |
|
минуту |
|
|
|
|
|
|
П ри использовании кардиотокографии во время родов необходим мо - ниторный принцип, т.е. постоянная диагностическая оценка на всем про тяжении родов. Диагностическая ценность метода повышается при тщатель ном сопоставлении данных кардиотокографии с акушерской ситуацией и другими методами оценки состояния плода
152
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
4.3.2. Ультразвуковое сканирование (эхография)
В основе ультразвуковой диагностики лежит обратный пьезоэлектрический эффект. Ультразвуковые волны, отражаясь от разнородных структур изуча емого объекта, преобразуются в электрические импульсы и формируют на экране монитора изображение исследуемого объекта. В настоящее время в акушерстве отдано предпочтение ультразвуковым приборам, работающим в режиме реального времени. Преимущество использования данной системы заключается в возможности быстрого выбора плоскости оптимального се чения и непрерывного наблюдения за состоянием изучаемого объекта. В акушерской практике используются в основном линейные датчики час тотой 3,5 и 5 МГц.
Ультразвуковое сканирование является высокоинформативным, без вредным методом исследования и позволяет проводить динамическое на блюдение за состоянием плода. Метод не требует специальной подготовки беременной. Только в ранние сроки и при подозрении на предлежание или низкое прикрепление плаценты необходимо достаточное наполнение моче вого пузыря (методика "наполненного" мочевого пузыря при трансабдоми нальной эхографии — ТАЭ). Для этого беременной рекомендуют выпить 500—600 мл воды и воздержаться от мочеиспускания в течение некоторого времени. При необходимости экстренного обследования пациентке дают диуретики. Исследование осуществляют в положении беременной лежа на спине, предварительно смазав кожу обследуемого участка (переднюю брюш ную стенку) звукопроводящим гелем.
Внедрение в кчиническую практику трансвагинальных акустических преобразователей с высокой разрешающей способностью (с частотой вол новых колебаний 6,5 МГц и более) позволило коренным образом пересмо треть аспекты эхографической диагностики беременности, особенно в I триместре. Применение трансвагинальной эхографии (ТВЭ) способствует обнаружению акустических признаков беременности в более ранние сроки; обеспечивает возможность ранней диагностики осложнений беременности уже в I триместре и, следовательно, своевременной их коррекции; позволяет в более ранние сроки и с большей точностью изучить эмбриологию, оценить развитие органов и систем плода, а также обнаружить пороки их развития.
Установление беременности и оценка ее развития в ранние сроки яв ляются важнейшими задачами ультразвуковой диагностики в акушерстве. Ультразвуковое исследование является в настоящее время единственным неинвазивным методом, позволяющим объективно наблюдать за развитием эмбриона с самых ранних этапов его развития.
Диагностика маточной беременности при ультразвуковом исследовании возможна с самых ранних сроков. С 3-й недели в полости матки начинает визуализироваться плодное яйцо в виде эхонегативного образования округ лой или овоидной формы диаметром 5—6 мм. В 4—5 нед возможно выяв ление эмбриона — эхопозитивной полоски размером 6—7 мм. Головка эм бриона идентифицируется с 8—9 нед в виде отдельного анатомического образования округлой формы средним диаметром 10—11 мм. Рост эмбриона происходит неравномерно. Наиболее высокие темпы роста отмечаются в конце I триместра беременности.
Наиболее точным показателем срока беременности в I триместре явля ется коггчико-теменной размер (КТР) (рис. 4.30). Ошибка при использова-
153
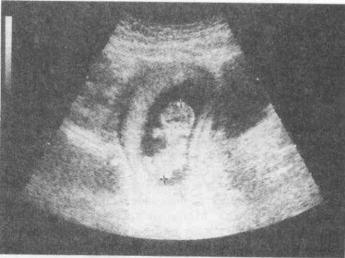
Рис. 4.30. Определение копчико-теменного размера эмбриона.
нии копчико-теменного размера в установлении срока беременности в 80 % наблюдений не превышает 1 день, а в 20 % наблюдений — не больше 3 дней. Точность определения срока беременности возрастает при вычислении сред него арифметического трех последовательных измерений КТР. Когда эм брион еще не виден или выявляется с трудом, целесообразно для определе ния срока беременности использовать средний внутренний диаметр плод ного яйца. Ошибка в установлении срока беременности при этом не превы шает 6 дней.
О ц е н к а ж и з н е д е я т е л ь н о с т и э м б р и о н а в ранние сроки бе ременности основывается на регистрации его сердечной деятельности и двигательной активности. При УЗИ регистрировать сердечную деятельность эмбриона можно с 4—-5-й недели. Частота сердечных сокращений постепен но увеличивается от 150—160 в минуту в 5—6 нед до 175—185 в минуту в 7—8 нед с последующим снижением до 150—160 в минуту к 12 нед. Двига тельная активность выявляется с 7—8 нед. Различают 3 вида движений: движения конечностями, туловищем и комбинированные движения. Отсут ствие сердечной деятельности и двигательной активности указывает на ги бель эмбриона.
Ультразвуковое исследование в I и II триместрах беременности позво ляет диагностировать неразвивающуюся беременность, анэмбрионию, раз личные стадии самопроизвольного выкидыша, пузырный занос, внематоч ную беременность, аномалии развития матки, многоплодную беременность. Особую ценность имеет ультразвуковой контроль за развитием беременнос ти при миоме матки и опухолях яичников.
При изучении развития п л о д а в о II и III триместрах беременности основное внимание следует уделять измерению следующих фетометрических параметров: бипариетальный размер (БПР) и окружность головки, средние диаметры грудной клетки и живота, а также длина бедренной кости. Опре деление БПР головки плода следует производить только при наилучшей 154
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

IEHC. 4.31. Определение бипариетального размера головки плода.
визуализации срединных структур мозга (М-эхо), измеряя расстояние между наиболее удаленными точками на наружной поверхности верхнего контура теменной кости и внутренней поверхности нижнего контура (рис. 4.3 S). Измерение среднего диаметра и окружности грудной клетки и живота осу ществляют соответственно на уровне створчатых клапанов сердца плода и в месте вхождения пупочной вены в брюшную полость. Для определения длины бедренной кости датчик необходимо сместить на тазовый конец плода и, меняя угол и плоскость сканирования, добиваться наилучшего изображения продольного сечения бедра. Измерять следует наибольшее расстояние между проксимальным и дистальным концами (рис. 4.32).
Для определения предполагаемой массы плода при ультразвуковом ис следовании используют формулы, основанные на измерениях БПР и окруж ности головки и живота плода, длины бедра.
С применением современной ультразвуковой аппаратуры стало возмож ным проводить оценку деятельности различных органов и систем плода, а также антенатально диагностировать большинство врожденных пороков раз вития (см. Врожденные пороки развития плода).
В широкой клинической практике при исследовании сердца плода может быть с успехом использован срез сердца, получаемый при строго поперечном сканировании грудной клетки на уровне створчатых клапанов (рис. 4.33). При этом достаточно четко визуализируются правый и левый желудочки, правое и левое предсердия, межжелудочковая и межпредсердная перегородки, створки левого и правого предсердно-желудочковых клапанов и клапан овального отверстия. Необходимо отметить, что с конца II три местра и на протяжении III триместра беременности у плода наблюдается преобладание размеров правого желудочка над левым, что связано с осо бенностями внутриутробного кровообращения.
Использование эхографии позволяет четко идентифицировать желудок, надпочечники и мочевой пузырь, почки плода. Позвоночник плода визуа-
155
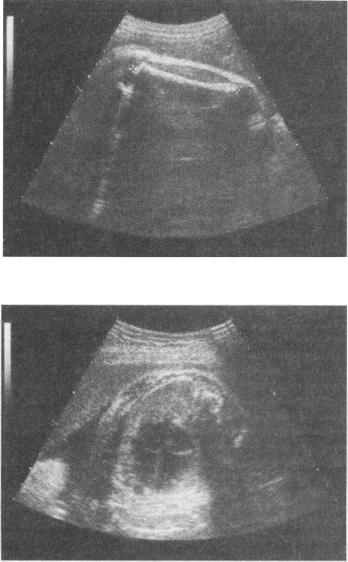
Рис. 4.32. Определение длины бедренной кости плода.
Рис. 4.33. Визуализация клапанов сердца плода.
лизируется в виде отдельных эхопозитивных образований, соответствующих телам позвонков. Возможно определение всех отделов позвоночника, вклю чая крестец и копчик.
С 18—20-й недели беременности возможно определение пола плода. Правильность определения мужского пола при достаточном опыте исследо вателя приближается к 100 96, женского — до 96—98 %. Выявление плода женского пола основано на визуализации в поперечном сечении половых губ в виде двух валиков, мужского — на определении мошонки с яичками и/или полового члена.
156
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

Рис. 4.34. Плацента на передней стенке матки.
Использование УЗИ при исследовании плаценты позволяет точно уста новить ее локализацию, толщину и структуру (рис. 4.34). При сканировании в режиме реального времени, особенно при трансвагинальном исследова нии, четкое изображение хориона возможно с 5—6 нед беременности.
Ультразвуковые признаки изменений в плаценте в зависимости от сте пени ее зрелости представлены в табл. 4.4.
Важным показателем состояния плаценты является ее толщина, которая характеризуется типичной кривой роста по мере прогрессирования беремен ности. К 36—37 нед рост плаценты прекращается, и в дальнейшем при физиологическом течении беременности толщина плаценты или уменьша ется, или остается на том же уровне, составляя 3,3—3,6 см.
^Таблица |
4.4. Ультразвуковые признаки изменений в плаценте |
|||
Степень |
Хориальная мембрана |
|
Паренхима |
Базальный слой |
зрелости |
|
|
|
|
плаценты |
|
|
|
|
|
|
|
|
|
0 |
Прямая, гладкая |
|
Гомогенная |
Не идентифицируется |
I |
Слегка волнистая |
|
Небольшое количест |
Не идентифицируется |
|
|
|
во эхогенных зон |
|
11 |
С углублениями |
|
Линейные эхогенные |
Линейное расположе |
|
|
|
уплотнения (в виде за |
ние небольших эхо- |
|
|
|
пятой) |
генных зон (базаль |
|
|
|
|
ный пунктир) |
Ш |
С углублениями, дос |
|
Округлые уплотнения |
Большие и отчасти |
|
||||
|
тигающими базально |
|
с разрежением в центре; |
слившиеся эхогенные |
|
го слоя |
|
|
зоны, дающие акусти |
|
|
|
|
ческую тень |
|
|
|
|
|
157
Большинством исследователей доказано преимущество массового уль тразвукового скрининга беременных перед селективным в плане снижения перинатальной заболеваемости и смертности. Программа массового скри нинга подразумевает обязательное трехкратное выполнение ультразвукового исследования у беременных: в 10—12, 20—22 и 30—32 нед.
4.3.3. Определение биофизического профиля плода
Ультразвуковые приборы, работающие в режиме реального времени, позво ляют не только осуществлять оценку анатомических особенностей плода, но и получать достаточно полную информацию о его функциональном состоянии. В настоящее время широкое использование в оценке внутриу
тробного состояния |
плода получил так называемый б и о ф и з и ч е с к и й |
п р о ф и л ь п л о д а |
(БФПП). Большинство авторов включают в это по |
нятие 6 параметров: нестрессовый тест (НСТ) при кардиотокографии и 5 показателей, определяемых при ультразвуковом сканировании в режиме реального времени; дыхательные движения плода (ДДП); двигательная ак тивность (ДА); тонус (Т) плода; объем околоплодных вод (00В) ; степень зрелости плаценты (СЗП). Максимальная оценка составляет 12 баллов. Высокие чувствительность и специфичность БФПП объясняются сочетани ем маркеров острого (НСТ, ДД, ДА и Т плода) и хронического (ООВ, СЗП)
нарушения состояния плода (табл. 4,5). Реактивный НСТ даже без допол нительных данных является показателем удовлетворительного состояния плода, в то время как при наличии нереактивного НСТ особое значение приобретает ультразвуковое исследование остальных биофизических пара метров плода.
Т а б л и ц а 4.5. Критерии оценки биофизических параметров [Vintzileos А., 1983]
Параметр |
2 балла |
1 балл |
0 баллов |
|
|
|
|
Нестрессовый |
5 акцелераций и более |
2—4 акцелераций амп |
1 акцелерация или их |
тест |
амплитудой не менее |
литудой не менее 15 |
отсутствие за 20 мин |
|
15 уд/мин, продолжи |
уд/мин, продолжи |
наблюдения |
|
тельностью не менее |
тельностью не менее |
|
|
15 с, связанных с дви |
15 с, связанных с дви |
|
|
жением плода, за 20 |
жением плода, за 20 |
|
|
мин наблюдения |
мин наблюдения |
|
Дыхательные |
Не менее 1 эпизода |
Не менее 1 эпизода |
ДДП продолжитель |
движения |
ДДП продолжитель |
ДДП продолжитель |
ностью менее 30 с или |
плода |
ностью 60 с и более за |
ностью от 30 до 60 с |
их отсутствие за 30 |
Двигательная |
30 мин наблюдения |
за 30 мин наблюдения |
мин наблюдения |
Не менее 3 генерали |
1 или 2 генерализо |
Отсутствие генерали |
|
активность |
зованных движений |
ванных движения |
зованных движений |
плода |
плода за 30 мин на |
плода за 30 мин наб |
|
|
блюдения |
людения |
|
Тонус плода |
1 эпизод и более раз |
Не менее 1 эпизода |
Конечности в разги- |
|
гибания с возвратом в |
разгибания с возвра |
бательном положении |
|
сгибательное положе |
том в сгибательное |
|
|
ние позвоночника и |
положение либо ко |
|
|
конечностей за 30 |
нечностей, либо поз |
|
|
мин наблюдения |
воночника за 30 мин |
|
|
|
наблюдения |
|
!58 |
|
|
|
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
Продолжение таблицы 4 . 5 .
Параметр |
2 балла |
1 балл |
|
0 баллов |
|
Объем около |
Воды четко опреде |
Вертикальный диа |
Тесное |
расположение |
|
плодных вод |
ляются в матке, вер |
метр свободного |
мелких |
частей плода, |
|
|
тикальный |
диаметр |
участка вод более 1 см, |
вертикальный диа |
|
|
свободного |
участка |
но менее 2 см |
метр свободного |
|
|
вод 2 см и более |
|
участка вод менее 1 см |
||
Степень |
0, I и И степень |
Расположение пла |
III степень зрелости |
||
зрелости |
зрелости |
|
центы на задней стен |
плаценты |
|
плаценты |
|
|
ке матки, затрудня |
|
|
|
|
|
ющее ее исследование |
|
|
|
|
|
|
|
|
Сумма баллов 12—8 свидетельствует о нормальном состоянии плода. Оценка БФПП 7—6 баллов указывает на сомнительное состояние плода и возможность развития осложнений. Сумма баллов 5—4 и менее свидетель ствует о наличии выраженной внутриутробной гипоксии плода и высоком риске развития перинатальных осложнений.
Определение БФПП для получения объективной информации возможно уже с начала III триместра беременности.
4.3.4.Допплерометрическое исследование кровотока в системе мать—плацента—плод
Высокая информативность, неинвазивность, относительная простота, без опасность и возможность использования на протяжении всей беременности, в том числе и на ранних сроках гестации, делает этот метод исследования кровообращения незаменимым в акушерстве.
Существует два метода оценки допплерограмм кровотока в исследуемом сосуде — количественный и качественный.
Широкое распространение в акушерской практике получил качествен ный анализ кривых скоростей кровотока, показатели которого не зависят от диаметра сосуда и величины угла инсонации (рис. 4.35). Основное зна чение при этом имеет не абсолютная величина скорости движения крови, а соотношение между скоростями кровотока в различные фазы сердечного цикла: систола (С), диастола (Д), Наиболее часто используются систолодиастолическое отношение (СДО); пульсационный индекс (ПИ), для вычис ления которого дополнительно используется и средняя скорость кровотока (ССК); индекс резистентности (ИР). Для каждого сосуда существуют харак терные кривые скоростей кровотока.
Повышение сосудистого сопротивления, проявляющееся в первую очер едь снижением диастолического компонента кровотока, приводит к по вышению численных значений указанных индексов.
Наибольшую практическую ценность во время беременности имеют исследования кровотока в маточных артериях, их ветвях (аркуатных, радиа льных) и артерии пуповины. Анализ кровотока в аорте и церебральных сосудах плода при патологических кривых скоростей кровотока в артерии пуповины позволяет судить о степени тяжести нарушений собственно пло довой гемодинамики.
1 5 9

Одним из направлений использо вания метода Допплера в акушерской практике является допплерэхокардиография плода. Наибольшее практичес кое значение допплерэхокардиография имеет при диагностике врожденных пороков сердца.
Новейшим методом, основанным на эффекте Допплера, является цвет ное допплеровское картирование (ЦДК) — совмещение двухмерной эхоимпульсной информации и цветовой информа ции о скоростях потоков крови в ис следуемых органах. Высокая разреша ющая способность используемых при боров позволяет визуализировать и иден тифицировать мельчайшие сосуды микроциркуляторного русла, что делает этот метод незаменимым в диагности
ке сосудистой патологии: выявление ретроплацентарного кровотечения; со судистых нарушений плаценты (например, ангиома); сосудистых анастомо зов в плаценте, приводящих к обратной артериальной перфузии у близнецов; обвития пуповины, оценка пороков развития сердца и внутрисердечных шунтов на основании визуализации тока крови (т.е. из правого желудочка в левый через дефект межжелудочковой перегородки или регургитации через клапан); идентификация анатомии сосудов плода, особенно малого калибра (почечные артерии плода визуализируются для исключения почечной агенезии; виллизиев крут в головном мозге плода), ЦДК обеспечивает возмож ность исследования кровотока в ветвях маточной артерии (вплоть до спир альных артерий), терминальных ветвях артерии пуповины, межворсинчатом пространстве. Это позволило изучить особенности становления и развития внутриплацентарной гемодинамики и открыло новые перспективы для ра нней диагностики акушерских осложнений, связанных с формированием плацентарной недостаточности.
4.3.5. Ультразвуковое исследование головного мозга (нейросонография) новорожденного
П о к а з а н и я м и к нейросонографии у новорожденных в раннем неонатальном периоде являются хроническая кислородная недостаточность во внутриутробный период развития; рождение в тазовом предлежании; опера тивное родоразрешение (акушерские щипцы, вакуум-экстракция, извлече ние плода за тазовый конец, экстренное кесарево сечение); рождение в результате быстрых или стремительных родов; асфиксия при рождении; большая или малая масса тела при рождении; неврологическая симптома тика.
Исследование проводят с использованием секторальных датчиков (3,5— 7,5 МГц). Специальной медикаментозной подготовки для проведения нейро сонографии у детей не требуется. Продолжительность исследования состав ляет в среднем 10 мин.
160
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
