4 курс / Акушерство и гинекология / Весенний семестр / Вопросы к зачету / 26-36
.pdf
окружность — 33 см. Родовая опухоль располагается в области малого родничка. Форма головки долихоцефалическая.
6-й и 7-й моменты. Не отличаются от соответствующих моментов биомеханизма родов при переднем виде затылочного вставления.
34. Анатомически узкий таз. Классификация. Особенности биомеханизма родов.
•Определение
Узкий таз — одна из причин перинатальной заболеваемости и смертности, материнского травматизма.
NB! Неправильное положение плода, лицевое предлежание у рожениц с анатомически узким тазом наблюдаются в 3 раза чаще, а выпадение петель пуповины — в 4–6 раз чаще, чем у рожениц с нормальными размерами таза.
Анатомическое сужение таза не всегда создает препятствие в родах. Нередко осложнения в родах возникают при несоразмерно большой головке плода, когда таз оказывается функционально узким. Поэтому различают:
•анатомически узкий таз;
•функционально, или клинически узкий таз
Необходимо различать два понятия: анатомически и клинически узкий таз.
Анатомически узким принято считать таз, в котором имеются явные анатомические качественные (архитектура) или количественные (размеры) изменения. Таз считают анатомически узким, если один или все наружные размеры отличаются от нормальных на 2 см и более, а внутренние размеры малого таза меньше нормы на 0,1–0,5 см.
Если сужение таза невелико, а плод небольшой, анатомически узкий таз может оказаться полноценным в функциональном отношении и не препятствовать естественному родоразрешению. Если размеры плода не соответствуют размерам таза, то такой таз является не только анатомически, но и клинически (функционально) узким.
К клинически узкому относят таз с нормальными размерами и формой, который при крупном плоде и (или) неправильных вставлениях головки оказывается функционально неполноценным.
•Классификация
Анатомически узкий таз классифицируют по форме и степени сужения. В отечественном акушерстве принята следующая классификация.
А. Часто встречающиеся формы:
1.Поперечносуженный таз.
2.Плоский таз:
a)простой плоский таз;
b)плоскорахитический таз;
c)таз с уменьшенным прямым размером плоскости широкой части полости малого таза.
3.Общеравномерносуженный таз.
Б. Редко встрегающиеся формы:
1.кососмещенный
2.воронкообразный
3.остеомалятический
4.кифотический
5.спондилолистетический
Степень сужения таза определяется размером истинной конъюгаты.
Истинную конъюгату вычисляют:
•по величине наружной конъюгаты: в зависимости от величины окружности лучезапястного сустава (менее 14 см, 14 см или более 14 см) из величины наружной конъюгаты вычитают 8–9–10 см соответственно, получая, таким образом, значение истинной конъюгаты;
•по величине диагональной конъюгаты: измерив диагональную конъюгату, из ее значения вычитают индекс Соловьева ( 1/10 окружности лучезапястного сустава);
•по вертикальному размеру ромба Михаэлиса
•по размеру Франка: расстояние между остистым отростком VII шейного позвонка и яремной вырезкой, измеренное тазомером.
По степени сужения таз (кроме поперечносуженного) классифицируют на основании укорочения истинной конъюгаты
I.степень — истинная конъюгата менее 11 см и больше 9 см;
II.степень — истинная конъюгата меньше 9 см и больше 7 см;
III.степень — истинная конъюгата меньше 7 см, но больше 5 см;
IV. степень — истинная конъюгата меньше 5 см.
Эта классификация не лишена недостатков: III и IV степени сужения таза в настоящее время практически не встречаются; судить по истинной конъюгате о степени сужения поперечносуженного таза невозможно.
Поперечносуженный таз по степени сужения классифицируют в зависимости от укорочения поперечного размера входа (Р.И. Калганова).
Различают 3 степени сужения данной формы таза:
•1-я степень — поперечный размер входа 12,5–11,5 см;
•2-я степень — поперечный диаметр 11,5–10,5 см;
•3-я степень — поперечный диаметр входа менее 10,5 см.
•Этиология
Причинами формирования анатомически узкого таза являются недостаточное питание или чрезмерные физические нагрузки в детском возрасте, рахит, травмы, туберкулез, полиомиелит. Способствуют этому нарушения гормонального статуса в период полового созревания: эстрогены стимулируют рост таза в поперечных размерах и его окостенение, андрогены — рост скелета и таза в длину.
•Диагностика
Вдиагностике анатомически узкого таза имеют значение:
•общий анамнез (рахит и другие заболевания или травмы в детстве, влияющие на формирование и строение скелета);
•специальный анамнез: начало и характер менструальной функции, течение предшествующих беременностей и родов, масса ранее родившихся детей и другие данные, позволяющие оценить функцию половых органов женщины до беременностей и при предыдущих родах;
•объективные общие данные: рост и масса тела беременной, пропорциональность тела, подвижность суставов, строение позвоночника и прочие данные, позволяющие оценить состояние скелета в данный период;
•объективные специальные данные: форма живота на поздних сроках беременности (остроконечная у первородящих и отвислая у повторнородящих), угол наклонения таза (в норме составляет 45–55°, при узком тазе нередко больше, при этом крестец, ягодицы и наружные половые органы отклонены кзади и имеется выраженный лордоз поясничного отдела позвоночника).
Традиционный метод исследования таза — его наружное измерение с помощью тазомера.
Дополнительные акушерские размеры (в том числе таза):
•боковая конъюгата (lateral conjugate) — расстояние между передневерхней и задневерхней остями подвздошных костей с одной стороны, в норме — 14,5–15 см;
•высота симфиза, в норме 5–6 см; чем выше лонное сочленение, тем короче истинная конъюгата;
•окружность таза, в норме — 85 см;
•индекс Соловьева, в норме — 1,4–1,5 толстые запястья указывают на уменьшение емкости таза;

•крестцовый ромб Михаэлиса: –
сверху — остистый отросток V поясничного позвонка; – снизу — верхушка крестца; – с боков — задневерхние ости подвздошных костей.
Большое значение при получении объективных специальных данных в диагностике узкого таза имеет форма пояснично-крестцового ромба
(ромба Михаэлиса)
Размеры ромба Михаэлиса: ширина — 10 см, высота 11 см.
При общеравномерносуженном (размеры его уменьшены), при поперечносуженном тазе он вытянут в вертикальном направлении, а при плоских — уплощен.
При измерении поперечного размера выхода малого таза (11 см) тазомер устанавливают на внутренние края седалищных бугров и к полученной величине 9,5 см прибавляют 1–1,5 см на толщину мягких тканей.
При измерении прямого размера выхода малого таза (9–11 см) тазомер ставят на верхушку копчика и нижний край симфиза и из полученной величины 12–12,5 см вычитают 1,5 см на толщину крестца и мягких тканей.
С наибольшей точностью судить о форме и размерах малого таза можно на основании дополнительных методов исследования: рентгенопельвиметрии, компьютерной томографии, ядерномагниторезонансной томографии, ультразвуковой пельвиметрии, которые постепенно внедряются в акушерскую практику.
•Течение родов
Первый период:


Второй период:
Выбор метода родоразрешения:
35. Операция наложения акушерских щипцов. Показания. Возможные осложнения.
Акушерскими щипцами называется инструмент, предназначенный для извлечения плода за головку. Операция наложения акушерских щипцов является родоразрешающей операцией, при которой плод искусственно извлекается через естественные родовые пути с помощью специального инструмента.
•Строение акушерских щипцов
Основная модель щипцов, применяемая в нашей стране, это щипцы Симпсона—Феноменова.
Щипцы состоят из двух ветвей (или ложек) — правой и левой.
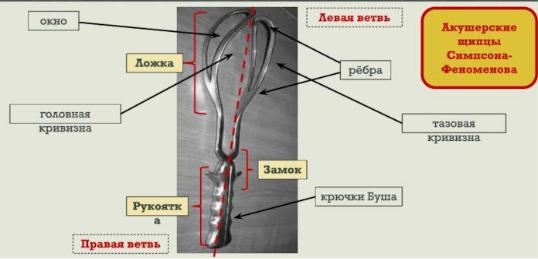
Каждая ветвь состоит из 3 частей: собственно ложка, замковая часть и рукоятка. Собственно ложка делается окончатой, а рукоятка — полой, чтобы уменьшить массу щипцов, которая составляет около 500 г. Общая длина инструмента 35 см, длина рукоятки с замком
— 15 см, ложки — 20 см. Ложка имеет так называемые головную
кривизну и тазовую. Головная кривизна воспроизводит окружность головки плода, а тазовая — крестцовую впадину, соответствуя до известной степени проводной оси таза.
К другим наиболее известным моделям щипцов относятся: 1) щипцы Лазаревича (русская модель), имеющие одну головную кривизну и неперекрещивающиеся ложки; 2) щипцы Левре (французская модель) — длинные щипцы с двумя кривизнами, перекрещивающимися рукоятками и винтовым замком, который наглухо завинчивается; 3) немецкие щипцы Негеле, соединяющие в себе основные качества моделей щипцов Симпсона-Феноменова (английские щипцы) и Левре.
•Показания к наложению акушерских щипцов
Наложение щипцов применяется в случаях, когда требуется срочное окончание родов в периоде изгнания и имеются условия для выполнения этой операции.
Выделяются 2 группы показаний: связанные с состоянием плода и состоянием матери.
1.Показанием для наложения щипцов в интересах плода является гипоксия, развившаяся вследствие различных причин (преждевременная отслойка нормально расположенной плаценты, выпадение пуповины, слабость родовой деятельности, поздний гестоз, короткая пуповина, обвитие пуповины вокруг шеи и др.). Акушер, ведущий роды, отвечает за своевременность диагностики гипоксии плода и выбора адекватной тактики ведения роженицы,
втом числе определение способа родоразрешения.
2.В интересах роженицы наложение щипцов производят по следующим показаниям:
−вторичная слабость родовой деятельности, сопровождающаяся остановкой поступательного движения плода в конце периода изгнания;
−тяжелые проявления позднего гестоза (преэклампсия, эклампсия, выраженная гипертензия, не поддающаяся консервативной терапии);
−кровотечение во II периоде родов, обусловленное преждевременной отслойкой нормально расположенной плаценты, разрывом сосудов при оболочечном прикреплении пуповины;
−болезни сердечно-сосудистой системы в стадии декомпенсации;
−расстройства дыхания вследствие заболеваний легких, требующие исключения потуг;
−заболевания общего характера, острые и хронические инфекции, высокая температура у роженицы.
Таким образом, показания для наложения акушерских щипцов в интересах роженицы могут быть обусловлены необходимостью срочного окончания родов или необходимостью исключения потуг. Перечисленные показания во многих случаях являются сочетанными, требующими экстренного
окончания родов в интересах не только матери, но и плода. Показания для наложения акушерских щипцов не специфичны для этой операции, они могут явиться показаниями и для других операций (кесарево сечение, вакуум-экстракция плода, плодоразрушающие операции). Выбор родоразрешающей операции во многом зависит от наличия определенных условий, позволяющих выполнить конкретную операцию. Эти условия имеют существенные различия, поэтому в каждом случае необходима их тщательная оценка для правильного выбора способа родоразрешения.
•Условия для наложения акушерских щ и п ц о в
1.Живой плод. В случае гибели плода и наличия показаний для экстренного родоразрешения выполняются плодоразрушающие операции, в редких экстремальных случаях — кесарево сечение. Акушерские щипцы при наличии мертвого плода противопоказаны.
2.Полное раскрытие матогного зева. Отступление от этого условия неминуемо приведет к разрыву шейки матки и нижнего сегмента матки.
3.Отсутствие плодного пузыря. Это условие вытекает из предыдущего, так как при правильном ведении родов при наступлении полного раскрытия маточного зева плодный пузырь должен быть вскрыт.
4.Головка плода должна находиться в узкой части полости или в выходе из малого таза. При других вариантах положения головки применение акушерских щипцов противопоказано. Точное определение положения головки в малом тазу возможно только при влагалищном обследовании, которое обязательно производится перед наложением акушерских щипцов.
5.Головка плода должна соответствовать средним размерам головки доношенного плода, т. е.
не быть чрезмерно большой (гидроцефалия, крупный или гигантский плод) или слишком маленькой (недоношенный плод). Это связано с размерами щипцов, которые подходят только для головки доношенного плода средних размеров, применение их в противном случае становится травматическим для плода и для матери.
6.Достаточные размеры таза, позволяющие пройти извлекаемой щипцам головке. При узком тазе щипцы являются весьма опасным инструментом, поэтому их применение противопоказано.
•Подготовка к наложению акушерских щипцов
Щипцы накладываются в положении роженицы на операционном столе на спине, с ногами, согнутыми в коленных и тазобедренных суставах. Перед операцией должны быть опорожнены кишечник и мочевой пузырь, продезинфицированы наружные половые органы. Перед операцией проводится тщательное влагалищное обследование с целью подтверждения наличия условий для наложения щипцов. В зависимости от положения головки определяется, какой вариант операции будет применен: полостные акушерские щипцы при головке, находящейся в узкой части полости малого таза, или выходные акушерские щипцы, если головка опустилась на тазовое дно, т. е. в выход из малого таза.
Применение наркоза при наложении акушерских щипцов желательно, а во многих случаях обязательно. У повторнородящих (как исключение) выходные акушерские щипцы могут быть наложены без анестезии. Операция полостных акушерских щипцов требует применения наркоза, так как введение ложек, одна из которых «блуждает» в малом тазу, является сложным моментом операции, особенно при сопротивлении мышц тазового дна, которое устраняется с помощью наркоза. Кроме того, во многих случаях применение акушерских щипцов обусловлено необходимостью исключения потужной деятельности у роженицы, что может быть достигнуто только при адекватной анестезии. Наркоз требуется и для обезболивания этой операции, что само по себе очень важно. При наложении щипцов применяется ингаляционный, внутривенный наркоз или пудендалъная анестезия.
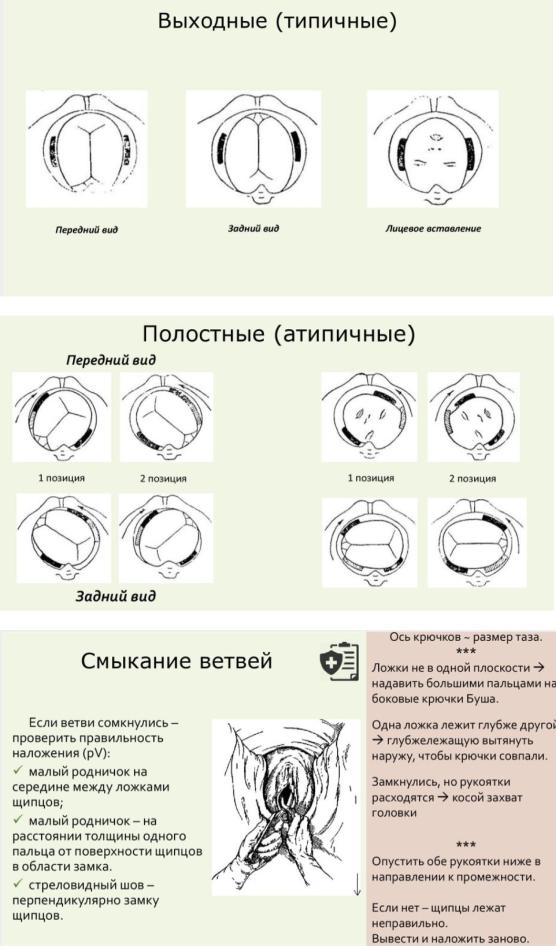
•Выходные акушерские щипцы
Выходными акушерскими щипцами называется операция, при которой щипцы накладываются на головку плода, находящуюся в выходе малого таза.; При этом головка завершила внутренний поворот, и последний до ее рождения момент биомеханизма родов осуществляется с помощью щипцов. При переднем виде затылочного вставления головки этим моментом является разгибание головки, а при заднем виде — сгибание с последующим разгибанием головки. Выходные акушерские щипцы называются также типичными в отличие от полостных, атипичных, щипцов.
•Полостные акушерские щипцы
Полостные щипцы применяются в тех случаях, когда головка находится в узкой части полости малого таза. Головке предстоит в щипцах закончить внутренний поворот и совершить разгибание (при переднем виде затылочного вставления). В связи с незавершенностью внутреннего поворота сагиттальный (стреловидный) шов находится в одном из косых размеров. Акушерские щипцы накладываются в противоположном косом размере для того, чтобы ложки захватывали головку в области теменных бугров. Наложение щипцов в косом размере таза представляет определенные трудности. Более сложными по сравнению с выходными акушерскими щипцами являются тракций, при которых завершается внутренний поворот головки на 45° и более, и только затем производится разгибание головки.
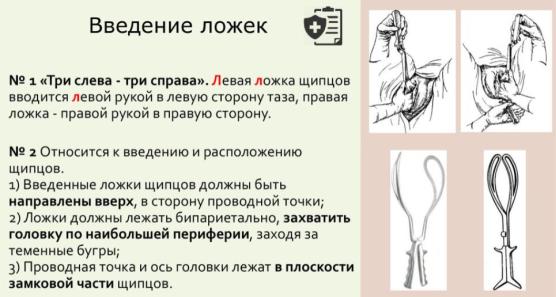
Техника наложения как типичных, так и атипичных щипцов включает следующие моменты:
1)введение ложек, которое всегда осуществляется в соответствии со следующими правилами: первой вводится левая ложка левой рукой в левую сторону («три левых»), второй — правая ложка правой рукой в правую сторону («три правых»);
2)замыкание щипцов;
3)пробная тракция, позволяющая убедиться в правильном наложении щипцов и отсутствии угрозы их соскальзывания;
4)собственно тракции — извлечение головки щипцами в соответствии с естественным биомеханизмом родов;
5)снятие щипцов в порядке, обратном их наложению: первой снимается правая ложка правой рукой, второй — левая ложка левой рукой.