
- •Вопросы по неврологии 1. Кровоснабжение головного мозга. Ангиотопическая диагностика нарушений мозгового кровообращения в бассейне внутренней сонной артерии и ее ветвях.
- •2. Кровоснабжение головного мозга. Ангиотопическая диагностика нарушений мозгового кровообращения в вертебрально-базилярном бассейне. БАРАНОВ
- •Задняя мозговая артерия:
- •3. Кровоснабжение головного мозга. Виллизиев круг, анатомия и клиническое значение системы анастомозов на основании головного мозга. Дазиев (3,28,53,78)
- •4. Цереброваскулярные заболевания. Эпидемиология, социальная значимость. Классификация. Церебральные инсульты. Классификация и определения. Формулировка диагноза по МКБ.
- •5. Преходящие нарушения мозгового кровообращения. Классификация. Транзиторная ишемическая атака. Этиология, патогенез, клиника, диагностика.
- •6. Транзиторная ишемическая атака. Определение, тактика ведения пациента (догоспитальный, госпитальный, амбулаторный этапы), профилактика, прогноз.
- •7. Ишемический церебральный инсульт. Определение. Классификация. Этиология, патогенез, патологическая анатомия, основные клинические проявления, методы диагностики, принципы терапии. Формулировка диагноза по МКБ.
- •10. Геморрагический церебральный инсульт. Классификация. Внутримозговой геморрагический инсульт. Этиология, патогенез, патологическая анатомия, клиника, диагностика. Формулировка диагноза по МКБ.
- •11. Внутримозговой геморрагический церебральный инсульт. Дифференциальный диагноз, тактика ведения пациента (догоспитальный, госпитальный, амбулаторный этапы, реабилитация), профилактика, прогноз. Формулировка диагноза по МКБ.
- •12. Геморрагический церебральный инсульт. Классификация. Субарахноидальное кровоизлияние (нетравматическое). Этиология, патогенез, клиника, диагностика. обследование, лечение, профилактика. Формулировка диагноза по МКБ.
- •13. Субарахноидальное кровоизлияние (нетравматическое). Дифференциальный диагноз, тактика ведения пациента (догоспитальный, госпитальный, амбулаторный этапы), профилактика, прогноз. Формулировка диагноза по МКБ.
- •14. Цереброваскулярные заболевания. Классификация. Хроническая ишемия мозга. Дисциркуляторная энцефалопатия. Этиология, клиника, обследование, лечение, профилактика.
- •16. Дифференциальный диагноз ишемического и геморрагического инсультов.
- •17. Недифференцированное и дифференцированное лечение ишемического и геморрагического инсультов.
- •19. Классификация спондилогенных неврологических синдромов. Краткая клиническая характеристика.
- •22. Спондилогенный компрессионный корешковый синдром L5. Патогенез, клиника, диагностика, тактика ведения пациента (догоспитальный, госпитальный, амбулаторный этапы, реабилитация), профилактика, прогноз.
- •1. Мануальная терапия.
- •2. Физиотерапевтическое лечение (аппаратное).
- •3. Лечебная физкультура, включая постизометрическую релаксацию (ПИР). Является как лечебной процедурой, так и основным направлением профилактики.
- •4. Массаж.
- •5. Иглорефлексотерапия.
- •+ никаких тяжелых физ. нагрузок и провоцирования боли
- •24. Лечение рефлекторных и компрессионных спондилогенных синдромов. Показания к хирургическому лечению.
- •29. Токсические полиневропатии. Влияние факторов внешней среды. Этиология, патогенез, клиника, диагностика, лечение, прогноз, профилактика.
- •31. Диабетическая полиневропатия. Диагностика, дифференциальный диагноз, тактика ведения пациента (догоспитальный, госпитальный, амбулаторный этапы, реабилитация), профилактика, прогноз.
- •32. Нейроинфекции. Классификация. Менингиты. Определение. Классификация (по течению, возбудителю, характеру воспаления, локализации). Основные клинические синдромы. Методы диагностики.
- •33. Гнойные менингиты. Классификация. Вторичные гнойные менингиты. Патогенез, клиника, диагностика, тактика ведения пациента (догоспитальный, госпитальный, амбулаторный этапы, реабилитация), профилактика, прогноз.
- •34. Менингококковый менингит. Эпидемиология. Этиология, патогенез, патологическая анатомия, клиника, диагностика.
- •35. Менингококковый менингит. Диагностика, дифференциальный диагноз, тактика ведения пациента (догоспитальный, госпитальный, амбулаторный этапы), осложнения, профилактика, прогноз.
- •38. Вторичные вирусные менингиты. Этиология , патогенез, клиника, диагностика, лечение, прогноз, профилактика.
- •39. Клещевой энцефалит. Эпидемиология. Этиология, патогенез, патологическая анатомия, клинические варианты, диагностика.
- •Клещевой вирусный энцефалит — природно-очаговая вирусная инфекция, характеризующаяся лихорадкой, интоксикацией и поражением серого вещества головного мозга (энцефалит) и/или оболочек головного и спинного мозга (менингит и менингоэнцефалит).
- •41. Японский комариный энцефалит. Этиология, патогенез, патологическая анатомия, клиника, диагностика, лечение, прогноз, профилактика.
- •42. Неврологические проявления герпетической инфекции. Патогенез, клинические варианты, диагностика, лечение.
- •43. Герпетическая ганглиорадикулопатия. Клинические проявления, диагностика, дифференциальный диагноз, тактика ведения пациента (догоспитальный, госпитальный, амбулаторный этапы), осложнения, профилактика, прогноз.
- •Прогноз и профилактика герпетической инфекции
- •44. Менингеальный симптомокомплекс. Причины возникновения. Клиническая характеристика.
- •46. Состав ликвора в норме, при разных видах воспаления и при кровоизлиянии.
- •47. Продукция и циркуляция ликвора. Гипертензионный синдром. Этиология, патогенез, клиника, лечение.
- •48. Головная боль. Классификация. Эпидемиология, социальная значимость. Принципы дифференциального диагноза первичной и вторичной головной боли.
- •51. Мигрень. Эпидемиология, социальная значимость. Этиология, патогенез, классификация, клиника, диагностика.
- •53. Головная боль напряжения. Факторы риска, клиника, диагностика, лечение, профилактика. Дазиев
- •54. Невралгия тройничного нерва. Этиология, патогенез, клиника, лечение. (Огородникова)
- •55. Болезнь Паркинсона. Эпидемиология, социальная значимость. Этиология, патогенез, клиника, диагностика.
- •56. Болезнь Паркинсона. Диагностика, дифференциальный диагноз, тактика ведения пациента (догоспитальный, госпитальный, амбулаторный этапы), прогноз.
- •57. Симптоматический /вторичный/ паркинсонизм. Этиология, патогенез, клиника, лечение.
- •58. Паркинсонизм. Классификация. Дифференциальный диагноз первичного и вторичного (симптоматического) Паркинсонизма, лечение.
- •59. Хорея Гентингтона. Эпидемиология, этиология, клиника, диагностика, лечение.
- •60. Хорея Гентингтона. Генетические и этические аспекты заболевания. Диагностика, прогноз.
- •62. Гепато-церебральная дистрофия (болезнь Вильсона-Коновалова). Генетические аспекты заболевания. Диагностика, тактика лечения, прогноз.
- •63. Прогрессирующие мышечные дистрофии (миопатии). Этиология, генетические аспекты, клиническая характеристика (на примере миодистрофии Дюшена), диагностика, лечение.
- •64. Миастения. Эпидемиология, этиология, патогенез, клиника, диагностика, лечение.
- •65. Миастенический криз. Патогенез, клинические проявления, тактика ведения пациента.
- •66. Болезнь двигательного нейрона (боковой амиотрофический склероз). Этиология, патогенез, патологическая анатомия, клиника, диагностика, лечение.
- •67. Рассеянный склероз. Эпидемиология, социальная значимость.Этиология, патогенез, патологическая анатомия, клиника.
- •Характеристика:
- •2) Только прогрессирующее течение, заканчивается тяжелыми расстройствами (смертью)
- •3) Поражение одних и тех же органов и систем (исключительно ЦНС)
- •4) Поражения одного и того же вида
- •Механизмы вирус-индуцированной демиелинизации при РС:
- •Прямая инфекция и апоптоз олигодендроглии
- •Иммунный ответ на вирусы с сопутствующей демиелинизацией
- •При РС увеличивается число дендритных (антиген-представляющих) клеток, нагруженных антигенами, которые активируют Т-аутореактивные клетки, превращаясь при этом в аутоагрессивные.
- •Мишенью является олигодендроцит, который контролирует работу миелина. Он повреждается, происходит деструкция миелина, оголяется аксон, нарушается проведение нервного импульса → гибель клетки.
- •Показатели, подтверждающие наличие иммуннопатологического процесса в организме:
- •Увеличение иммуноглобулина, в том числе олигоклонального IgG в крови и ЦСЖ
- •Увеличение титра противомозговых Ат
- •Наличие ЦИК – процесс антителообразования (неспецифический показатель)
- •Изменение активности протеолитических ферментов ЛАП (лейцинаминопептидаза)
- •Повышение свободных легких цепей иммуноглобулинов каппа и лямбда (показатель интратектальной продукции)
- •Клиника:
- •КИС (клинический изолированный синдром) – появляется симптоматика в виде отдельного клинического эпизода: ретробульбарный неврит, невралгия тройничного нерва, поперечный миелит, нарушения чувствительности и др.
- •РИС (радиологически изолированный синдром) – клинических проявлений нет, но имеются радиологические признаки в виде очагов демиелинизации при нейровизуализационном исследовании.
- •2 и более атаки, 2 атаки и 1 очаг
- •1 атака и более 2 очагов
- •МРТ критерии в режиме Т2 – наличие гиперинтенсивных очагов перивентрикулярно
- •МРТ в режиме Т1 – «черные дыры» - очаги пониженной плотности, отражают потерю аксонов
- •Цель патогенетической терапии – остановить воспалительный процесс в ЦНС → предотвратить нейродегенерацию
- •1. Лечение обострений
- •2. Предупреждение и снижение частоты обострений, продлить период ремиссии
- •3. Симптоматическая терапия в период обострения и ремиссии
- •Стандарты лечения:
- •1) Противовоспалительная терапия
- •2) Иммуномодулирующая терапия
- •3) Иммуносупрессивная терапия
- •4) Симптоматическая терапия
- •5) Нейропротективная терапия
- •6) Репаративная терапия
- •Профилактика включает 2 типа мероприятий:
- •Прогноз:
- •Длительные стадии ремиссии позволяют вести нормальный образ жизни, учиться и работать. Хорошие прогнозы и у пациентов, у которых первым симптомом было нарушение зрения. В таком случае есть высокая вероятность легкого протекания заболевания.
- •69. Эпилепсия. Классификация. Этиология, патогенез, клиника, диагностика, лечение.
- •II. Острый миелопатический синдром
- •Миелопатия - поражение спинного мозга.
- •III. Острый полиневропатический синдром (пораженние периферической нервной системы) Полиневропатия - множественное, симметричное поражение периферических нервов, преимущественно в дистальных отделах.
- •72. Энцефалопатический синдром, как осложнение соматической патологии. Этиология, клиническая характеристика (на примере печеночной энцефалопатии), принципы диагностики и лечения.
- •73. Энцефалопатический синдром при воздействии экзогенных факторов (производственных, токсических). Этиология, клиническая характеристика (на примере марганцевой интоксикации), принципы диагностики и лечения.
- •74. Основные неврологические проявления наркотической интоксикации (психостимуляторы и опиаты). Клиническая характеристика, диагностика и лечение.
- •75. Методы исследования в неврологии: лучевые, электрофизиологические и ультразвуковые. Показания и информативность.
- •77. Семиотика генетических болезней. Примеры аномалий кисти.
- •78. Генеалогический метод. Правила графического отображения родословной. Дазиев
- •79. Генеалогический метод. Принципы сегрегационного анализа. (Огородникова)
- •80. Гоносомные болезни. Клиническая характеристика. Цитогенетические варианты.
- •81. Аутосомные болезни. Клиническая характеристика. Цитогенетические варианты.
- •82. Классификация врожденных пороков развития.
- •83. Множественные врождённые пороки развития при генетических заболеваниях.
- •84. Классификация генетических болезней.
- •85. Onlne Mendelian Inheritance in Man (OMIM) – характеристика электронной базы данных.
- •86. Патогенез наследственных болезней обмена веществ.
- •88. Общие клинические признаки генетической патологии.
- •90. Уровни профилактики генетической патологии.
3) Внешние физические факторы, дестабилизирующие структуру позвоночно-дискового сегмента (гиподинамия, избыточные статические и недостаточные динамические нагрузки).
В современном обществе отмечается тенденция к увеличению частоты данной патологии, что связано с увеличивающимся числом факторов риска:
-нутритивный дефицит (недостаток микроэлементов и витаминов)
-нарушение двигательной активности (гиподинамия)
-увеличение частоты встречаемости |
в популяции различных вариантов дисплазий |
соединительной ткани, приводящих к |
более раннему развитию патологии опорно- |
двигательного аппарата (ювенильный |
остеохондроз, остеохондропатии, ювенильный |
хронический артрит) |
|
-профессиональные вредности и факторы внешней среды (вибрация, травмы позвоночника)
-аномалии развития позвоночника
Формы дегенеративно-дистрофического поражения позвоночника:
1)Спондилёз – обызвествление передней и задней продольных связок позвоночника, образование остеофитов.
2)Деформирующий спондилоартроз – обызвествление ткани суставных отростков позвонков. В патологический процесс вовлекаются нервные стволы спинномозговых нервов.
3)Остеохондроз межпозвонкового диска – дегенеративно-дистрофическое изменение, приводящее к разрыхлению фиброзного кольца, пролабированию и ущемлению его фрагментов (пролапс или протрузия диска).
В основе патогенеза лежит усыхание пульпозного ядра, повышенная нагрузка на фиброзное кольцо, образование в нём трещин и выход фрагментов пульпозного ядра за границы межпозвонкового диска. В результате запускается аутоиммунный процесс – асептическое продуктивное воспаление.
Источниками боли и патологической ирритации:
-наружные отделы фиброзного кольца, иннервированные нервом Люшка, при нестабильности позвоночно-двигательного сегмента (ПДС), образовании трещин;
-продольные связки позвоночника, суставные сумки межпозвонковых суставов при нестабильности ПДС;
-менискоиды межпозвонковых суставов;
-патологически напряженные мышцы, локальные мышечные уплотнения и очаги нейроостеофиброза;
-компрессия корешков спинного мозга.
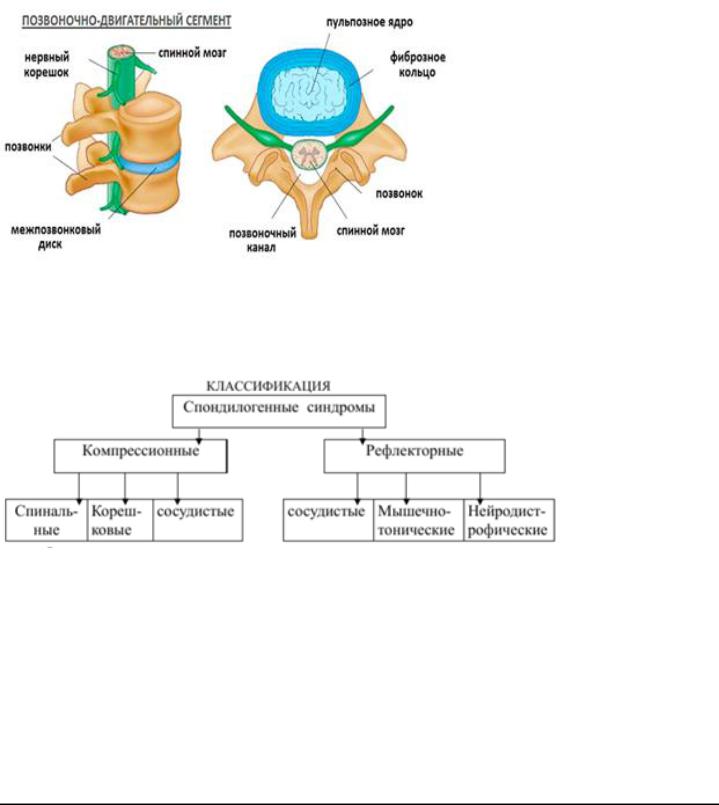
Патогенез компрессии корешка в области межпозвонкового отверстия:
-сужение остеофитами при спондилоартрозе, гипертрофии желтой связки; боковой грыжей диска
-нарушение крово- и лимфообращения с венозным застоем, отеком
Патогенез поражения вертебральной артерии:
-сдавление экзастозами и суставным отростком при разгибательном подвывихе позвонка
-ангиоспазм или стеноз артерии вследствие раздражения ее симпатического сплетения
(не ну ребят я хз что это за пиздец так написано в методичке кафедры)
19. Классификация спондилогенных неврологических синдромов. Краткая клиническая характеристика.
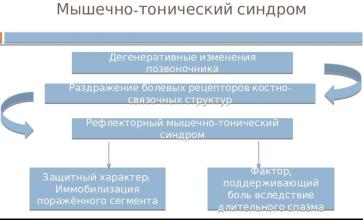
Неврологические проявления дорсопатий (спондилогенные неврологические синдромы) – группа клинических синдромов, патогенетически обусловленных рефлекторными, компрессионными факторами и проявляющихся чувствительными, двигательными, вегетативно-трофическими, сосудистыми нарушениями, болевым синдромом.
Неврологические синдромы при ДДЗП. Выделяют 2 группы синдромов:
1.Рефлекторные — наиболее частые. вследствие воздействия на рецепторы, иннервирующие пораженные отделы позвоночного сегмента. Боль интенсивная, стреляющая, обычно односторонняя.
2.Компрессионные — от 4–6% до 15–20% всех неврологических. Обусловлены воздействием патологических структур (грыжа, остеофит и др.) на корешок (радикулопатия), спинной мозг (миелопатия), сосуд (позвоночную артерию). Боль постоянная, ноющая, диффузная, часто двусторонняя.
Чаще всего боли связаны со скелетно-мышечными синдромами (70–80%), дисфункцией фасеточных суставов (40%), недискогенными компрессионными синдромами (10%).
Для проведения дифференциальной диагностики дорсопатий и спондилогенной неврологиеской симптоматики (когда болевой синдром не связан с ДДЗП) используют красные флажки:
1. Стойкая боль в возрасте больше 60 лет или менее 15 лет, 2. Боли, которые не проходят в покое, в определенных позах, увеличиваются ночью, 3. Боли постепенно нарастают 4. Боли на фоне лихорадки или снижения массы тела, 5. Лечение ГКС, 6. Онко анамнез, 7. Изменения в лаб. Показателях, 8. Скованность по утрам.
Рефлекторные синдромы: 1. Мышечно-тонические. 2. Нейродистрофические. 3. Нейрососудистые. Компрессионные синдромы: 1. Корешковые. 2. Сосудистые. 3. Спинальные. МЫШЕЧНО-ТОНИЧЕСКИЕ В зависимости от пораженного сегмента позвоночника происходит рефлекторный спазм мышц.
Мышцы напряжены, в них при длительном сокращении развиваются участки патологически сокращенных мышечных волокон. Пальпаторно это зоны уплотнения, давление на которые болезненно. Эти участки становятся зонами микротравматизации и асептического воспаления, что ведет к возникновению стойкого болевого синдрома. Характерна ноющая боль, способная распространиться на большие участки тела больного НЕЙРОСОСУДИСТЫЕ
Ирритация из пораженного сегмента позвоночника приводит к появлению вазоспазма в сосудах данной области. Клинически проявлением данных нарушений является ощущение постоянно мерзнущих ног или рук, холодность, бледность кожных покровов.
Нейродистрофический синдром – суммация проявлений первых двух синдромов.
Цервикаго, торакаго, люмбаго - острая боль, чаще всего связана с внедрением пульпозного ядра в трещины фиброзного кольца, артрозом (артритом) межпозвонковых суставов, ущемлением менисскоидов при их подвывихах (фасеточный синдром).
Характер боли острый, «простреливающий», усиливается при попытке движения, кашле. Пациент принимает анталгическую (противоболевую) позу. Движения в соответствующем отделе позвоночника резко ограничены. Положительные симптомы Нери, Дежерина.
Цервикалгия, торакалгия, люмбалгия, сакралгия, кокцигодиния — хроническая боль, чаще всего связана с нестабильностью ПДС, крестцово-подвздошных, тазобедренных суставов. е болевой синдром, но возникающий не остро, а в течение нескольких дней. Боли ноющие, усиливаются при движении. выявляется выпрямление лордозов, напряжение мышц.
Если боль из поясницы распространяется на ягодичную область и ногу, то синдром называется люмбоишиалгия.
Примером нейродистрофического синдрома является плечелопаточная периартропатия - дегенеративно-воспалительные изменение в суставах, связках, капсуле плечевого сустава. Движения в суставе ограничены – замороженное плечо. При этом движения плеча в саггитальной плоскости относительно сохранны – положительный симптом Дауборна (подъем плеча выше горизонтали менее болезненен чем на 30 или 60 градусов.
Радикулалгия — начальная стадия компрессии (воспаления), проявляется только симптомами раздражения: парестезии, гиперестезии, боли в соответствующем кожном сегменте (дерматоме), симптомы натяжения – положительная неврологическая симптоматика.
Радикулопатия, радикулоишемия — проявляются болями, парестезиями в зоне соответствующего кожного сегмента (дерматома), симптомами натяжения, гипестезией в зоне иннервации, снижением (выпадением) соответствующих рефлексов, мышечной гипотонией, реже слабостью мышц, иногда вегетативно-трофическими нарушениями. К положительной симптоматике добавляются симптомы выпадения.
·Корешок С6: боли от шеи по надплечью, задненаружному краю плеча, лучевому краю предплечья и большому пальцу. Слабость и гипотрофия двуглавой мышцы плеча, тенара, снижением бицепс-рефлекса. Нарушение чувствительности в зоне дерматома С6;
·Корешок С7: боли от шеи под лопатку, по задней поверхности плеча и предплечья ко 2 и 3 пальцам. Слабость и гипотрофия трехглавой мышцы плеча, снижение трицепсрефлекса. Нарушение чувствительности в зоне дерматома С7;
·Корешок С8: боли от шеи по задневнутренней поверхности плеча, ульнарному краю предплечья к мизинцу. Слабость сгибателей и разгибателей пальцев. Нарушение чувствительности в зоне дерматома С8.\
·Корешок L5: боли и парестезии по наружной поверхности бедра и передне-наружной поверхности голени, тылу стопы до большого пальца.
·Корешок S1: боли и парестезии по задне-ягодичной и задне-наружной поверхности бедра и голени, наружному краю стопы. Слабость и гипотрофия трехглавой мышцы голени и сгибателей пальцев. Ахиллов и подошвенный рефлексы снижены или
отсутствуют. Нарушение чувствительности.
Компрессия конского хвоста: двусторонние жестокие боли, распространяющиеся на обе ноги, периферический симметричный нижний парапарез, тазовые нарушения, парализующий ишиас корешкового типа Сосудистая компрессия – мучительная боль, быстро проходит при смене позы. Преходящие нарушения чувствительности.
20. Спондилогенные рефлекторные мышечно-тонические синдромы поясничнокрестцовой локализации. Патогенез, клиника, диагностика.
Под «дорсопатией» подразумевают болевые и очаговые неврологические синдромы в области туловища и конечностей невисцеральной этиологии и связанные этиопатогенетически с дегенеративно-дистрофическими заболеваниями позвоночника.
Неврологические проявления дорсопатий - Спондилогенные неврологические синдромы –
группа клинических синдромов, патогенетически обусловленных рефлекторными, компрессионными, миоадаптивными факторами и проявляющихся чувствительными, двигательными, вегетативно-трофическими, сосудистыми нарушениями, болевым синдромом. Группы неврологических синдромов при дорсопатиях.
Рефлекторные синдромы:
1.Мышечно-тонические.
2.Нейродистрофические.
3.Нейрососудистые.
Компрессионные синдромы:
1.Корешковые.
2.Сосудистые.
3.Спинальные.
Патогенез:
Мышечно-тонический синдром -> формирование локальных гипертонусов, трансформация в триггерные точки Возникновение мышечного спазма в ответ на патологию позвоночника
•ноющие боли в мышце средней интенсивности
•усиление боли при сокращении мышцы
•болезненность при пальпации мышцы
•уплотнение мышцы (симптом «вожжей» в паравертебральных мышцах)
Пояснично-крестцовые синдромы
Рефлекторные:
·Люмбаго
·Люмбалгия

· Люмбоишиалгия (поясничная боль, распространяющаяся в ногу) ● Синдром люмбаго (острая поясничная боль < 1 суток)
Причина - перемещение небольшого фрагмента пульпозного ядра диска L4-5 или L5-S1 и ущемление его в наружных отделах фиброзного кольца.
Клиника: острые боли в поясничной области, возникающие чаще всего при попытке поднять тяжесть. Туловище фиксируется в полусогнутом положении вследствие рефлекторной мышечной контрактуры.
● Синдром люмбалгии (поясничная боль > 1 суток)
Причина – простой разрыв фиброзного кольца и нестабильность дисков L3-4, L4-5 или L5-S1. Клиника: боли в пояснично-крестцовой области острого или ноющего характера, усиливающиеся при движениях. Отмечается напряжение мышц туловища, резкое ограничение наклонов вперед и в стороны. Нередко боли возникают на следующий день после перегрузки поясничного отдела позвоночника (так называемый «феномен 2-го дня», обусловленный отеком фрагментов пульпозного ядра диска, сместившихся в трещины фиброзного кольца).
●Мышечно-тонические синдромы таза (синдром малой ягодичной мышцы, средней ягодичной мышцы, грушевидной мышцы)
Синдром малой ягодичной мышцы
-дистрофические изменения малой ягодичной мышцы (определяется в области в верхненаружных отделов наружно-верхнего квадранта ягодицы и латерально) в виде спазма мышцы, боли в мышце в покое, при движениях в постели, ходьбе, вставании со стула, укладывании ноги на ногу.
-приподнятость тазобедренного сустава на стороне пораженной мышцы
-боли при пассивном приведении согнутого бедра
-отраженные боли: во всей ягодице, задней части бедра и голени
Синдром средней ягодичной мышцы
-в момент усаживания на здоровую ягодицу появляется боль в пораженной стороне. Боль усиливается при стоянии, ротации бедра кнутри.
-триггерная точка находится в области внутренне-верхнего квадранта ягодицы
-отраженная боль по всей ягодице
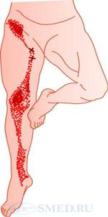
Синдром грушевидной мышцы
Патологическое напряжение грушевидной мышцы приводит к компрессии седалищного нерва.
-пальпаторно определяется болезненный валик спазмированной грушевидной мышцы, болезненность в месте выхода седалищного нерва
-иррадиация: боли в паху, коленном, тазобедренном суставе.
-признаки компрессионного поражения седалищного нерва: снижение или выпадение ахиллова рефлекса, гипотрофия мышц голени, гипестезия по наружному краю голени, тупая, боль по задней и заднебоковой поверхности бедра и голени, парестезии по всей ноге, в стопе.
● Мышечно-тонические синдромы ноги (мышечно-тонические нарушения в абдукторах бедра, аддукторный синдром, тонические нарушения в ишиокруральных мышцах бедра, тонические нарушения в передней большеберцовой мышце)
Мышечно-тонические нарушения в абдукторах бедра
-боли в пояснично-крестцовой области, по наружной и передней поверхности бедра, передней части голени
-триггерная зона, перкуссия или пальпация которой может вызвать или усилить боли, находится кпереди от большого вертела
-боль в ягодичной области при закидывании ноги на ногу.
Аддукторный синдром
- боли от паха по внутренней поверхности бедра
Тонические нарушения в ишиокруральных (задних) мышцах бедра
-боли по задней поверхности бедра или в подколенной ямке с иррадиацией вниз или вверх
-болезненность при пальпации задней группы мышц
Мышечно-тонические нарушения в передней большеберцовой мышце
-боли в передненаружной части голени, наружной лодыжке, стопе
Диагностика
1)Рентгенография позвоночника:
-снижение высоты межпозвонкового диска.
-склероз пластинок тел позвонков.
-наличие остеофитов
-наличие смещения позвонков относительно друг друга.
-поражение межпозвонковых суставов.
-косвенные признаки грыжи диска.
-искривления и деформации позвоночника.
-врожденные аномалии развития позвоночника.
-оссификация задней продольной и желтой связок
2)МРТ, КТ:
-данные за остеохондроз, спондилез, спондилоартроз.
-наличие грыжи диска, локализацию, размеры, наличие сдавления корешков
-выявление поражения мягких тканей (отек корешка, рубцовый эпидурит, оссификация связок и др.)
21. Спондилогенные рефлекторные мышечно-тонические синдромы поясничнокрестцовой локализации. Дифференциальный диагноз, тактика ведения пациента (догоспитальный, госпитальный, амбулаторный этапы), профилактика, прогноз.
Начиная ответ, стоит вспомнить что такое Дорсопатии.
Под термином «дорсопатии» подразумевают болевые и очаговые неврологические синдромы в области туловища и конечностей невисцеральной этиологии и связанные с дегенеративнодистрофическими заболеваниями позвоночника.
Наиболее часто встречающиеся проявления дорсопатий – остеохондроз позвоночника.
В основе патогенеза лежит усыхание пульпозного ядра (мягкая студенистая центральная часть межпозвоночного диска, которая перемещается внутри диска с изменением позы), повышенная нагрузка на фиброзное кольцо, образование в нём трещин и выход фрагментов пульпозного ядра за границы межпозвонкового диска, запускающий аутоиммунный процесс –
асептическое продуктивное( преоблпдпние пролиферативных процессов) воспаление.
Источниками боли и патологической ирритации, определяющие формирование
рефлекторных синдромов.
Неврологические проявления дорсопатий - Спондилогенные неврологические синдромы – группа клинических синдромов, патогенетически обусловленных рефлекторными, компрессионными, миоадаптивными факторами и проявляющихся чувствительными, двигательными, вегетативно-трофическими, сосудистыми нарушениями, болевым синдромом.
Основные |
патогенетические |
варианты |
спондилогенных |
синдромов: |
-Рефлекторные – вследствие воздействия на рецепторы, иннервирующие пораженные отделы позвоночного сегмента: мышечно-тонические, сосудистые, нейродистрофические нарушения.
-Мышечно-тонический синдром – это состояние, которое вызывается длительным спазмом
нескольких групп мышц.
Основные |
клинические |
проявления |
Рефлекторного |
синдрома |
1.Люмбаго – острая поясничная боль при ущемлении пульпозного ядра в трещине фиброзного кольца.
2.Люмбалгия – хроническая поясничная боль, связанная с нестабильностью позвоночно–
двигательного сегмента (ПДС). 3. Люмбоишиалгия – хроническая поясничная боль в сочетании с нейродистрофическими и
нейрососудистыми синдромами (боль из поясницы иррадиирует по склеротому). |
|
Дифференциальный |
диагноз |
Заболевания, с которыми необходимо дифференцировать остеохондроз позвоночника, можно
разделить |
на |
три |
группы: |
|
- |
внепозвоночная |
патология |
опорно-двигательного |
аппарата; |
-заболевания внутренних органов, сопровождающиеся симптомами, похожими на
внепозвочные |
симптомы |
остеохондроза |
позвоночника; |
-заболевания нервной системы.
Для проведения дифференциального диагноза дорсопатий на фоне других заболеваний,
необходимо помнить о так называемых «красных флажках», сигнализирующих врачу, что возможно это вторичный болевой синдром, не связанный с Дегенеративно-дистрофическими заболеваниями позвоночника (ДДЗП) — опухоль, деструкция позвонка, воспалительный процесс.
«Красные флажки» при болях в спине:
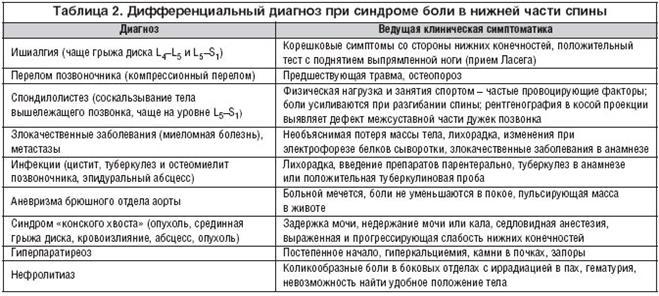
•стойкая боль в возрасте до 15 и после 60 лет;
•боли не уменьшаются в покое, в определенных позах, усиливаются ночью;
•постоянное нарастание боли;
•начало боли на фоне лихорадки или при потере массы тела;
•длительное лечение глюкокортикоидами;
•длительная скованность по утрам;
•онкологический анамнез;
•изменения в лабораторных тестах.
Окончательный дифференциальный диагноз возможен только при проведении методов нейровизуализации (МРТ, КТ), в ряде случаев — анализа спинномозговой жидкости, проведении денситометрии позвоночника.
Тактика |
|
ведения |
|
пациента |
Задачи |
|
ведения |
|
больного |
1. |
|
купирование |
|
болей, |
2. |
предупреждение |
хронизации |
боевого |
синдрома, |
3.обеспечение условий для проведения полноценного курса реабилитационных мероприятий,
4.профилактика рецидива обострений.
В момент обострения необходимо исключить чрезмерную физическую нагрузку. Вместо длительного соблюдения постельного режима, полного исключения физических нагрузок таким больным показано максимально раннее возвращение к привычному уровню активности с целью предупреждения формирования хронического болевого синдрома. Но нецелесообразно использование непривычных для больного, чрезмерно высоких нагрузок в острой фазе заболевания. При невозможности ограничения физических нагрузок временная иммобилизация может быть обеспечена использованием фиксирующих поясов (корсетов), снабженных вертикальными ребрами жесткости. Специфически подобранные упражнения следует подключать по мере регресса болевого синдрома и продолжать в последующем.
Лечение
Для лечения дорсопатий используются медикаментозные, немедикаментозные и хирургические методы лечения. Медикаментозное лечение. Основными направлениями медикаментозного лечения
являются: |
|
|
|
|
• |
купирование |
|
болевого |
синдрома; |
• |
борьба |
с |
асептическим |
воспалением; |
• |
нормализация |
|
мышечного |
тонуса; |
• |
улучшение |
|
микроциркуляции; |
|
• |
улучшение |
|
трофики |
тканей. |
Механизм болевого синдрома при дорсопатиях многокомпонентен, поэтому для эффективного лечения необходимо воздействовать на ноцицептивный, нейропатический и
психогенный |
компоненты боли. При рефлекторных мышечно-тонических синдромах |
||||
(цервикаго, |
люмбаго) |
ведущим |
является |
ноцицептивный |
механизм. |
1. Нестероидные противовоспалительные препараты . при отсутствии факторов риска со стороны ЖКТ и почек – неселективные ингиботры ЦОГ (диклофенак), при наличии факторов
риска |
– |
селективные |
ингибиторы |
ЦОГ-2: |
|
мовалис. |
||
2. |
Анальгетики |
ненаркотического |
действия |
|
(парацетамол). |
|||
3. |
Анальгетики |
|
наркотического |
|
действия |
|
(опиаты). |
|
4. |
Противосудорожные |
препараты |
= |
антиконвульсанты |
|
(тебантин). |
||
5. |
Антидепрессанты. |
При |
хронических |
болевых |
синдромах. |
(амитриптиллин) |
||
6. |
Миорелаксанты |
центрального |
действия: |
мидокалм, |
|
сирдалуд. |
||
7. |
Дезагреганты |
(для |
улучшения |
микроциркуляции): |
|
курантил,. |
||
8. |
Салуретики |
(для |
снятия |
отека |
корешка): |
лазикс. |
||
9. |
Паравертебральные |
блокады |
(новокаин, |
тримекаин); |
10. |
Витамины |
группы |
В |
(мильгамма). |
11. |
Хондропротекторы (структум, артра). |
|
|
|
Немедикаментозное: |
|
|
|
|
1. |
При острых выраженных болях постельный режим 1 – |
2 дня, максимально ранняя, но |
||
осторожная, активизация больного. Избегать нагрузок, усиливающих боли, длительной ходьбы
и |
сидения, |
поднятия |
тяжестей, |
|
поворотов |
и |
наклонов. |
|||
2. |
Физиотерапия |
(ультрафиолетовое |
облучение |
или |
диадинамические |
токи) |
||||
3. |
Мануальная |
терапия, |
массаж |
(при |
|
отсутствии |
противопоказаний) |
|||
4. |
Иглорефлексотерапия |
(при |
отсутствии |
|
противопоказаний) |
|||||
5. |
|
|
Лечебная |
|
|
|
|
физкультура |
||
6. |
Санаторно-курортное лечение. |
|
|
|
|
|
|
|
|
|
Хирургическое |
|
лечение |
|
|
|
|
(показания): |
|||
- сдавление спинного мозга, конского хвоста, сосуда, кровоснабжающего спинной мозг с развитием нижнего парапареза и расстройств тазовых функций;
-сдавление корешка со стойким болевым синдромом, не купирующимся в течение двух месяцев
-длительный (более 2х месяцев) выраженный болевой синдром, при условии
неэффективности грамотного консервативного лечения Для проведения хирургического лечения необходимо подтверждение методами нейровизуализации наличия грыжи межпозвонкового диска, совпадающего по локализации с очаговой неврологической симптоматикой, или клинически значимого стеноза позвоночного
канала.
Профилактика
Основами профилактики неврологических осложнений являются правильное распределение
нагрузок |
при |
физических |
нагрузках |
и |
регулярные |
занятия |
ЛФК. |
Первичная |
|
|
|
|
профилактика: |
||
- избегать физических перегрузок, мощных рывковых нагрузок, бесконтрольного занятия тяжелой атлетикой, поднятия тяжестей за счет наклона вперед, частых динамичных наклонов вперед при выполнении гимнастики - гармоничное физическое развитие подростка, формирование хорошего мышечного корсета за счет сбалансированного развития мышц шеи, спины и брюшного пресса, формирования стереотипов правильного выполнения физических упражнений, сведение к минимуму
монотонных |
видов |
деятельности |
и |
работы |
в |
фиксированных |
позах |
Вторичная |
|
|
|
|
|
профилактика |
|
- не наклонять туловище без опоры на руку, при подъеме предметов с пола не наклоняться вперед, а приседать, согнув ноги в коленях
-часто менять положение тела, не стоять и не сидеть слишком долго. При длительном сидении за письменным столом необходимо располагать тело между невысокой спинкой стула и столом, в позе с сохранением естественного лордоза, избегать фиксирования в одном положении
-избегать местного перегрева, в частности, в горячей ванне, сквозняков и переохлаждения.
-циклами выполнять упражнения по развитию мышц брюшного пресса, спины, рук и ног.
-плавание
Прогноз
Боли, обусловленные рефлекторными мышечно-тоническими синдромами имеют хороший
