
- •1. Исторические этапы развития дерматовенерологии.
- •2. Защитная реакция кожи. Кожа – физиологический барьер между организмом и внешней средой. Кожа – орган чувств. Различные виды кожной чувствительности. Роль кожи в регуляции тепла в организме и в обмене веществ.
- •3. Процесс ороговения, меланогенез. Патоморфологические изменения в эпидермисе и дерме.
- •4. Пятно. Клинические разновидности.
- •5. Экссудативные первичные высыпные элементы: волдырь, пустула, пузырек, пузырь. Вторичные высыпные элементы. Понятие о полиморфизме.
- •6. Пролиферативные первичные высыпные элементы: папула, бугорок, узел. Вторичные высыпные элементы. Понятие о полиморфизме
- •7. Дерматиты. Общая характеристика, классификация. Роль облигатных раздражителей и веществ, вызывающих сенсибилизацию, в патогенезе развития дерматита.
- •9. Простой контактный дерматит от действия облигатных химических раздражителей (кислоты, щелочи). Клиника. Лечение. Профилактика.
- •10. Поздняя кожная порфирия. Этиология и патогенез. Клинические проявления. Лечение и профилактика.
- •11. Ознобление. Патогенез. Клинические разновидности. Лечение профилактика.
- •12. Аллергические дерматиты. Этиология, патогенез. Клиника. Лечение, профилактика.
- •13. Токсикодермии. Общая характеристика, патогенез, типы аллергических реакций. Клинические разновидности. Лечение, профилактика
- •15. Многоформная экссудативная эритема. Этиология. Патогенез. Клинически е проявления. Лечение, профилактика.
- •16. Эпидермальный некролиз. Синдром Стивенса-Джонсона. Этиология, патогенез. Клинические проявления. Лечение, профилактика.
- •17. Эпидермальный некролиз. Синдром Лайелла. Этиология, патогенез. Клинические проявления. Лечение, профилактика.
- •19. Экзема (истинная, дисгидротическая, помфолекс). Этиология, патогенез, патоморфология. Клиника. Лечение и профилактика.
- •20. Микробная и микотическая экзема. Этиология, патогенез, патоморфология. Клиника. Лечение и профилактика.
- •21. Атопический дерматит. Этиология, патогенез. Клиника. Лечение, профилактика.
- •22. Острые поверхностные стафилодермии. Клинические разновидности. Диагностика. Лечение. Профилактика.
- •23. Острые глубокие стафилодермии. Клинические разновидности Особенности течения фурункула на лице. Клиника, диагностика, лечение.
- •24. Хроническая стафилодермия. Патогенетические факторы развития. Клиника. Лечение. Профилактика.
- •25. Эпидемическая стафилококковая пузырчатка новорожденных. Клиника, дифференциальная диагностика с сифилитической пузырчаткой. Лечение, профилактика.
- •26. Острые стрептодермии. Клинические разновидности. Клиника, диагностика. Лечение, профилактика.
- •27. Хронические стрептодермии. Вульгарная эктима. Клиника, диагностика. Лечение, профилактика.
- •28. Чесотка. Эпидемиология, характеристика возбудителя, диагностика. Клиника, лечение, профилактика.
- •29. Норвежская чесотка. Характеристика возбудителя. Эпидемиология. Диагностика. Клиника. Лечение. Профилактика.
- •30. Педикулез. Эпидемиология, характеристика возбудителя, диагностика. Клиника, лечение, профилактика.
- •33. Поверхностный кандидоз слизистых оболочек: полости рта, вульвовагинит, баланопостит. Патогенетические факторы. Клинические проявления. Лечение и профилактика.
- •37. Трихофития поверхностная. Эпидемиология, характеристика возбудителей, диагностика. Клиника. Лечение, профилактика.
- •39. Дифференциальная диагностика паразитарного и вульгарного сикозов.
- •40. Микроспория. Эпидемиология, характеристика возбудителей, диагностика. Клиника. Лечение, профилактика.
- •42. Дискоидная и диссеминированная красная волчанка. Этиология и патогенез. Клинические проявления. Патоморфология. Лечение. Диспансеризация.
- •43. Ограниченные формы склеродермии. Этиология и патогенез. Клинические проявления. Патоморфология. Лечение. Диспансеризация.
- •44. Пузырные дерматозы. Этиология, патогенез истинных акантолитических пузырчаток. Патоморфология. Современная классификация. Методы диагностики.
- •Буллезные дерматозы – группа заболеваний, для которых характерно образование пузырей в виде мономорфных высыпаний или в сочетании с другими первичными морфологическими элементами (полиморфная сыпь).
- •Этиология и патогенез пузырчатки до сих пор не выяснены. Предложены инфекционная, нейрогенная, токсическая и наследственная теории его развития, но ни одна из них не получила убедительных подтверждений.
- •Выделяют 2 вида акантолиза - высокий и низкий. Первый развивается на уровне зернистого слоя и характерен для листовидной и себорейной пузырчатки, второй - супрабазально, отмечается при вульгарной пузырчатке и ее варианте - вегетирующей.
- •Выделяют 4 основных формы, отличающиеся по клиническим, гистологическим и иммунопатологическим параметрам:
- •1) вульгарная
- •2) вегетирующая
- •3) листовидная
- •+ есть еще паранеопластическая (связана с раком).
- •Листовидная пузырчатка - аутоиммунное интраэпидермальное буллезное заболевание, характеризующееся образованием аутоантител класса IgG к десмоглеину-1.
- •Паранеопластическая пузырчатка (паренеопластический пемфигус) – редкое патологическое состояние кожи, слизистой оболочки рта и других слизистых оболочек, чаще развивается на фоне злокачественных лимфом различной локализации.
- •1. симптом Никольского, Асбо-Хансена, симптом груши.
- •– круглые, разобщенные;
- •– более мелкие, чем нормальные кератиноциты;
- •– объем ядер увеличен относительно объема цитоплазмы;
- •– цитоплазма базофильная, окрашивается неравномерно
- •3. Гистологическое исследование биоптатов кожи
- •5. Метод непрямой иммунофлюоресценции – поиск антител к Ig G в крови.
- •Для пузырчатки характерны следующие симптомы:
- •1) симптом Никольского - характеризуется сползанием верхних слоев эпидермиса при скользящем надавливании на непораженную на вид кожу. Краевой симптом определяется при потягивании за обрывки покрышки пузыря в виде отслойки эпидермиса;
- •Лечения в билете нет, но на всякий: ГКС, системно, наружно, ванны, душ со стероидами и тд.
- •45. Вульгарная пузырчатка. Вегетирующая пузырчатка. Этиология, патогенез, патоморфология, диагностика. Клиника. Лечение. Диспансеризация.
- •Жалобы и анамнез
- •48. Вирусные дерматозы. Общая характеристика. Простой пузырьковый герпес. Характеристика возбудителей. Клиника. Лечение, профилактика.
- •49. Опоясывающий герпес. Этиология, патогенез. Клинические разновидности, лечение, профилактика.
- •50. Бородавки. Папилломовирусная инфекция. Заразительный контагиозный моллюск. Характеристика возбудителей. Клинические проявления. Лечение. Профилактика.
- •51. Возбудитель сифилиса. Пути и условия заражения. Методы бактериологической и серологической диагностики. Биологические свойства бледной трепонемы. Иммунитет, реинфекция и суперинфекция при сифилисе.
- •52. Общая характеристика течения сифилиса. Современная классификация ВОЗ. Инкубационный период.
- •53. Ранний период сифилиса: первичный период. Твердый шанкр, клинические проявления. Атипичные и осложненные шанкры. Диагностика. Лечение. Профилактика.
- •54. Дифференциальная диагностика твердого шанкра с мягким шанкром и простым пузырьковым герпесом.
- •55. Ранний период сифилиса: вторичный период. Пятнистые сифилиды. Алопеция. Клиника Диагностика (серодиагностика). Лечение. Профилактика.
- •56. Ранний период сифилиса: вторичный период. Папулезные сифилиды. Клиника. Диагностика (серодиагностика). Лечение. Профилактика.
- •57. Ранний период сифилиса: вторичный период. Пустулезные сифилиды. Клиника. Диагностика (серодиагностика). Лечение. Профилактика.
- •58. Поздний период сифилиса: розеола Фурнье, бугорковые и гуммозные сифилиды. Клиника, диагностика (серодиагностика). Лечение.
- •59. Серодиагностика сифилиса. Скрытый ранний и поздний сифилис. Лечение.
- •60. Ранний врожденный сифилис: плода, грудного возраста, раннего детского возраста. Клинические проявления, диагностика. Профилактика.
- •61. Поздний врожденный сифилис. Клинические проявления, диагностика. Профилактика.
- •62. Лепра. Характеристика возбудителя. Эпидемиология. Лепроматозный тип лепры. Клинические проявления. Диагностика. Лепрозории. Лечение. Профилактика.
- •Мультибациллярная проказа
- •Олигобациллярная проказа
- •63. Лепра. Характеристика возбудителя. Эпидемиология. Турбекулоидный и недифференцированный типы. Клинические проявления. Диагностика. Лепрозории. Лечение. Профилактика.
- •64. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Туберкулезная волчанка. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •65. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Скрофулодерма. Бородавчатый туберкулез. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •66. Туберкулез кожи. Характеристика возбудителя. Эпидемиология. Диссеминированные формы туберкулеза. Клинические разновидности. Диагностика. Люпозории. Лечение. Профилактика.
- •67. Дифференциальная диагностика бугоркового сифилида и туберкулезной волчанки.
- •69. Классификация сосудистых аномалий кожи. Этиология. Классификация, диагностика, лечение.
- •ГЕМАНГИОМА
- •МАЛЬФОРМАЦИИ
- •70. Меланоцитарные невусы – Этиология. Классификация, диагностика, профилактика.
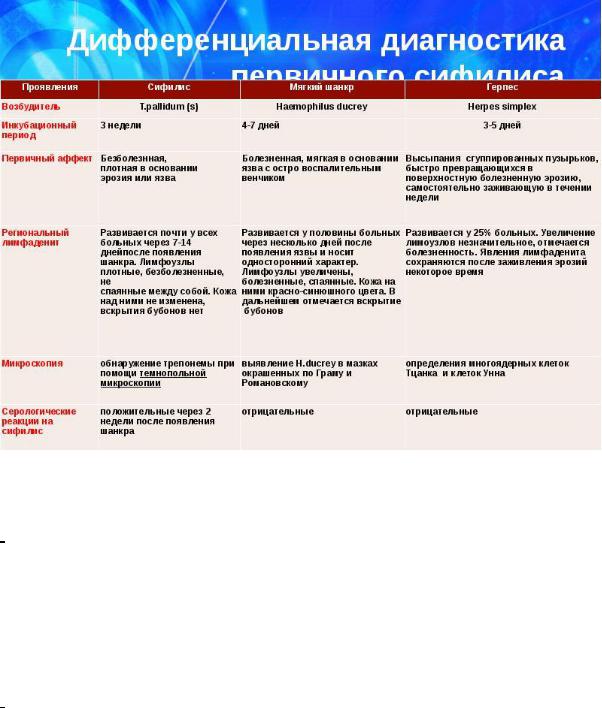
54. Дифференциальная диагностика твердого шанкра с мягким шанкром и простым пузырьковым герпесом.
55. Ранний период сифилиса: вторичный период. Пятнистые сифилиды. Алопеция. Клиника Диагностика (серодиагностика). Лечение. Профилактика.
Общая характеристика вторичных сифилид:
-субъективные ощущения (зуд, боль, жжение…) отсутствуют -парасифилитический зуд (после того как пациент узнает что болен)
-высыпания имеют правильные округлые очертания, не склонны к периферическому росту, друг с другом не сливаются (кроме локализации их в складках кожи и на слизистых)
-не имеют яркой островоспалительной окраски -плотный инфильтрат в основании сифилидов (КРОМЕ ПЯТНИЦСТОЙ)
-через определенный срок исчезают самопроизвольно, бесследно, кроме глубоких форм
Пятнистый сифилид – сифилитическая розеола -наиболее частое и раннее проявление 2чного сифилиса -гиперемическое воспалительное пятно 5-10мм
-механизм образования: расширение поверхностных сосудов вследствие отложения ИК в их стенках и периваскулярных тканях и развитие васкулита -цвет от бледно-розового до насыщенного розового (блеклая, «скучная» окраска) -очертания круглые или овальные, границы нечеткие
-не обладают периферическим ростом, не сливаются, не шелушаться, без субьективных ощущений, не возвышаются -появляются толчкообразно, разрешение через 3-4 недели бесследно
-розеолы становятся ярче и отчетливее в начале а/б терапии и при введении 3-5 мл никотиновой к-ты в/м – проба Синельникова -локализация: боковая поверхность туловища, груди, верхняя часть живота, бедра, сгибатели предплечий, лицо и слизистые
-на слизистых называется – эритематозная сифилитическая ангина Пятна на дужках, миндалинах, на язычке – сливаются с образованием эритемы застойнокрасного цвета с резким ограничением от непораженных тканей

Сифилитическая алопеция 1. Мелкоочаговая
-на волосистой части головы внезапно и быстропрогрессирующе – множество мелких очагов выпадения волос («мех изъеденный молью») неправильных очертаний, не сливающихся, в очагах выпадают не все волосы -обусловлено временным нарушением их питания из-за васкулита сосуда, снабжающего волос
А также за счет периваскулярной инфильтрации -кожа не воспалена, не шелушиться
-выпадение волос в виде мелких очагов в области бровей – «трамвайный» сифилид -поражение ресниц – «ступенчатые ресницы» - симптом Пинкуса 2. Диффузная
-остро возникающее поредение волос при отсутствии каких-либо изменений кожи -начинается с висков -возникает из-за интоксикации организма из-за массовой гибели БТ
или из-за поражения ЦНС и эндокринной системы, регуклирующих функцию волосяного фолликула 3. Смешанная
Серодиагностика
Неспецифические нетрепонемные реакции -используются антигены нетрепонемного происхождения (трепонемный ультраозвученный АГ, кардиолипиновый АГ), РМП, РПР-тест
Микропреципитация (РМП) с кардиолипиновым антигеном
-величина преципитата от 1+ до 4+ (соответствует активности процесса) -титр АТ от 1:2 до 1:512
-РМП положительна к концу второй недели первичного периода сифилиса, а на поздних стадиях может быть отрицательна -после адекватной терапии титр РМП снижается, что позволяет проводить контроль успешности лечения
-для окончательной диагностики его применяют в комплексе со специфическими тестами Специфические РИФ – определение АТ-иммунофлюоресцинов
Реакция иммобилизации бледных трепонем
-самая специфичная -позитивируется в конце первичного периода
-оценка в проценте обездвиживания трепонем в сыворотке больного -положительная если 51-100% -негативируется при лечении у 80% больных
РПГА
-взаимодействие антитрепонемных АТ с АГ БТ, фиксированной на носителе -позитивируется от 3х недель от момента заражения -сохраняется + долго после лечения – не используется как критерий излеченности
ИФА
-обнаружение специфических АТ в сыворотке -для скрининга, ранней диагностикижддлл Лечение:
1.Бициллин-1 – однократно в дозе 2,4 млн ЕД раз в 5 дней
или
2.Бензатина бензилпенициллин+Бензилпенициллин прокаина по 1,5 млн. ЕД 2 раза в неделю внутримышечно, на курс 5 инъекций Профилактика
Индивидуальная профилактика обеспечивается использованием барьерных методов контрацепции (презервативов).
После случайного незащищенного полового контакта может быть осуществлена самостоятельно с помощью индивидуальных профилактических средств (например, бензилдиметил аммоний хлорид моногидрат)
56. Ранний период сифилиса: вторичный период. Папулезные сифилиды. Клиника. Диагностика (серодиагностика). Лечение. Профилактика.
Вторичные период: от генерализованного высыпания до появления третичных сифилид. Длится 2-4 года. Характеризуется волнообразным течением, сифилитической продромой и явлениями интоксикации.
Вторичные сифилиды:пятнистые(розеола и лейкодерма), папулезные, пустулезные, алопеция. Могут поражаться внутр огр-ы, нервная и костная сист. Все изменения обратимы.
Папулёзные сифилиды округлой формы.
Размеры:
1)милиарные. На голове в виде терки.
2)лентикулярные
3)нумулярные
4)бляшки.
По глубине: дермальные.
Полож симптом Ядассона - Появление ощущения боли (гипералгезии) при надавливании на поверхность папулы пуговчатым зондом Лентикулярные папулы:
1 себорейные. На коже лица. Застойный цвет, жирные чешуйки, на лбу корона сифилитика 2 псореазеформные. На поверхности есть шелушение. На гладкой коже, ладонях, подошвах. Воротнички биетта.
3 областей ладоней и подошв. Выраженное шелушение по типу воротничков. Появляются россыпью. заразны.
4 эрозивные. В складках. Цвет богровый,в центре всегда инфильтрат,склонны к росту. Широкие кандиломы (вегетирующие папулы). Происходит процесс папиломотоза. На широком основании. Цвет медный. Могут формировать извилины с серозным отделяемым. Разрешаются в течении 4-6 мес.
Коримбиформный. Расположение миллиарных папул вокруг нумулярной.
Кокардные. Нумулярная папула окружена кольцом из гиперемии и миллиарных папул.
Диагностика:
Серологическая. А)неспецифическая(нетрипонемные тесты) 1)микроскопия приципитата 2реакция связывания комплемента Б) специфич тесты
1)Реакция пассивной гемагглютинации рпга. На 7-8 нед положит. 2)тест иммуноферментного анализа Igm,a,g на 3-4 нед
3)реакция иммунофлюорисценции. (риф-абс, риф-200, JgMриф-абс, риф ликвора) используется для ранней диагностики 4)реакция иммобилизации
Неспецифические реакции могут быть ложноположительными у пац с тбк, болезнями соед тк,ревматизм Лечение: Терапия сифилиса проводится препаратами пенициллинового ряда. Осуществляют
внутримышечное введение водорастворимого пенициллина каждые 3 часа, новокаиновой соли бензилпенициллина дважды в сутки или препаратов бициллина -1, -3, -5 по схеме. Важное значение имеет обследование и лечение половых партнеров больного. У пациентов с аллергией на пенициллин лечение первичного сифилиса может проводиться доксициклином или тетрациклином. Контроль излеченности осуществляется на протяжении всего периода диспансерного наблюдения путем проведения RPR-теста. Сохранение резко положительных результатов теста в течение года является показанием к дополнительному лечению.
Профилактика: Использование контрацептивов, После коитуса местное применение антисептических растворов ( мирамистина)., Избегать беспорядочных половых связей В быту иметь индивидуальные полотенца, щетки, бритвенные принадлежности. , Проходить ежегодную диспансеризацию в поликлинике
57. Ранний период сифилиса: вторичный период. Пустулезные сифилиды. Клиника. Диагностика (серодиагностика). Лечение. Профилактика.
Вторичный период от генерализованного высыпания до появления третичных сифилид. Длится 2-4 года.
По клинико-морфологическим признакам различают сифилиды:
•- пятнистый (макул) - сифилитическая розеола.
•- узелковый (папулезный);
•- гнойничковый (пустулезный), пузырьковый - (везикулезный);
•- пигментный (пятнистый) - сифилитическая лейкодерма;
•- алопеция — сифилитическое облысение.
•ФОРМА - правильная, округлая,
•ГРАНИЦЫ резкие
•РОСТ - нет периферического роста и слияния (исключение-складки);
•ЦВЕТ нет воспалительной окраски,
•с каждым последующим рецидивом меняется на буро-, медно-красный, ветчинный, синюшный.
•нет субъективных ощущений (зуд, боль,). исключение – в.ч.г. и половые органы (парасифилитический зуд по Г.И. Мещерскому);
•высокая контагиозность особенно при локализации на слизистой оболочке полости рта, гениталий (эрозивные и мокнущие сифилиды);
•плотный инфильтрат в основании папул и пустул
•экссудативно-пролиферативный х-р воспаления,
•бесследное самопроизвольное разрешение (кроме пустулезных сифилидов), доброкачественное течение;
•истинный полиморфизм;
•склонность к рецидивам через 3 - 6 месяцев;
•при 1-ом рецидиве высыпания обильные, симметричные, небольшой величины, яркой окраски, располагаются равномерно и беспорядочно;
•при рецидивах располагаются асимметрично, более крупные, число уменьшено, склонны к группировке, образованию дуг, фигур, колец, гирлянд, отсутствие лихорадки в период высыпаний, что имеет огромное значение в дифю диагностике с другими инфекционными заболеваниями;
•быстрое разрешение под влиянием специфической терапии.
Пустулезный сифилид:
Наиболее тяжелое проявление LII. Встречается у 2-10 % больных, страдающих алкоголизмом, наркоманией и др.
Достаточно редкая разновидность сифилидов, наблюдаемая обычно у лиц с иммунодефицитом, страдающих тяжелыми хроническими заболеваниями, либо алкогольной или наркотической зависимостью. Появление пустулезных сифилидов сопровождается нередко тяжелым лихорадочным состоянием. Еще одна особенность - это возможность получения отрицательных результатов неспецифических тестов (специфические реакции обычно положительны).
Характерным является наличие мощного специфического инфильтрата в основании элементов.
В соответствии с размером элементов и динамикой их развития, различают пять разновидностей пустулезного сифилида:
- угревидный, или акнеиформный - фолликулярные папулы, на вершине которых расположена конусообразная пустула диаметром 0,2-0,3 см; гнойный экссудат быстро ссыхается в корочку, которая, отпадая, оставляет небольшой пигментированный рубчик; - оспенновидный (вариолиформный) - полушаровидные пустулы с пупкообразным
вдавлением в центре, окружены венчиком медно-красного цвета; содержимое пустул ссыхается в корочки, которые держатся длительное время, затем отпадают, оставляя буроватого цвета пигментацию или атрофические рубчики;
- импетигоподобный - папулы темно-красного цвета диаметром около 1 см, на поверхности - тонкостенные пустулы, которые быстро ссыхаются в массивные слоистые корки желтоватокоричневого цвета; при удалении корок образуются кровоточащие язвы, излюбленная локализация - лицо, грудь, спина, сгибательные стороны конечностей; - эктимоподобный злокачественная разновидность, возникает уплотнение кожи с темно-
красной поверхностью, на которой вскоре возникает пустула, ссыхающаяся в плотную бурую или черную корку, как бы вдавленную вглубь, постепенно увеличивается до размеров 1-2 - рублевой монеты и более, при удалении корки обнажается язва с отвесными краями и дном, покрытым некротическими массами желто-серого цвета, после заживления образуется пигментированный рубец; число эктим невелико (обычно в пределах 10 элементов), локализуются на голенях, на лице, на туловище; - рупиоидный - начинается с кожного инфильтрата, который с поверхности подвергается
гнойному расплавлению с образованием корки; процесс продолжается и в глубину, и в ширину; корка приобретает многослойность и возвышается над кожей, окружена валиком инфильтрата, а между ними - полоска изъязвления, корка легко сдвигается, и из-под нее выделяется гной, при удалении корки обнажается большая язва с отвесными или пологими краями; рупия может иметь серпигинирующее течение; обычно располагаются ассиметрично, на различных участках тела, нередко 2-3 рупии на фоне более многочисленных эктим.
Покороче: Поверхностные:
-Угревидный (акнеиформный) – около устья волосяных фолликулов/сальной железы – коническая форма на плоском основании, корка; -Оспенновидный (вариалиформные) – резко ограничены инфильтратом, с пупкообразным западением; -Импетигинозный – толстая желтая корка, слоистая.
Глубокие:
- эктима. Эпидермо-дермальная пустула. Сверху корка легко удаляется пинцетом. После снятия корки язвенный деффект. Бобовидная форма. Боль. Локализ:голени.
-рупия. Грубая пустула. Плотносидящая корка. В близи костей,конечностей, лицо. После удаления корки кратерообразная язва.
Серодиагностика |
|
|
|
|
|
|
||
Неспецифические |
|
|
|
|
|
|
||
нетрепонемные |
|
|
|
|
|
|
реакции |
|
-используются |
|
|
|
|
|
|
|
|
|
|
|
||||||
антигены нетрепонемного происхождения (трепонемный ультраозвученный АГ, |
|
|||||||
кардиолипиновый АГ), РМП, РПР-тест |
|
|
|
|
||||
Микропреципитация |
|
|
|
|
|
|
||
(РМП) |
|
с |
|
|
кардиолипиновым |
|
антигеном |
|
-величина |
|
|
|
|
|
|
|
|
преципитата |
от |
1+ |
до |
4+ |
(соответствует |
активности |
процесса) |
|
-титр |
|
|
|
|
|
|
|
|
АТ |
|
от |
|
|
1:2 |
до |
1:512 |
|
-РМП положительна к концу второй недели первичного периода сифилиса, а на поздних
стадиях |
|
может |
быть |
|
отрицательна |
-после адекватной терапии титр РМП снижается, |
|
|
|||
что |
позволяет |
проводить |
контроль |
успешности |
лечения |
-для окончательной диагностики его применяют в комплексе со специфическими тестами
