
- •Кафедра патофизиология, клиническая патофизиология, 3курс, лечебный факультет, перечень экзаменационных вопросов
- •1. Патофизиология как теоретическая и методологическая база медицины. Предмет и задачи патофизиологии. Основные особенности патофизиологии как научной и учебной дисциплины. Роль эксперимента в развитии патофизиологии и медицины.
- •2. Здоровье и болезнь – основные понятия нозологии. Переходные состояния организма между здоровьем и болезнью (предболезнь).
- •3. Болезнь как диалектическое единство повреждения и адаптивных реакций организма.
- •4. Этиология. Роль причин и условий в возникновении болезней, их диалектическая взаимосвязь. Понятие о внешних и внутренних причинах и факторах риска.
- •5. Патогенез. Причинно-следственные связи в развитии болезни. Понятие о порочном круге патогенеза. Единство функциональных и структурных изменений в патогенезе заболевания.
- •6. Повреждение как начальное звено патогенеза. Проявления повреждения на разных уровнях интеграции организма. Защитные, компенсаторные и восстановительные реакции организма.
- •7. Болезнетворное воздействие факторов внешней среды: действие электрического тока на организм человека.
- •10. Гипоксия. Определение, общая характеристика, классификация гипоксических состояний. Этиология и патогенез различных видов гипоксии.
- •https://docs.google.com/file/d/1L1k9VNrYG_6Rpq-KfVDVvRuDf0T11oxo/edit?filetype=msword
- •11. Защитно-приспособительные реакции при гипоксии. Механизмы срочной и долговременной адаптации к гипоксии. Нарушение обмена веществ и физиологических функций при гипоксии.
- •13. Молекулярные наследственные болезни углеводного и аминокислотного, белкового обмена. Галактоземия, гликогенозы. Фенилкетонурия, альбинизм.
- •15. Нарушение периферического кровообращения. Артериальная гиперемия. Причины, виды, механизмы развития, последствия.
- •16. Нарушение периферического кровообращения. Венозная гиперемия. Причины, виды, механизмы развития, последствия.
- •19. Воспаление. Сущность явления. Причины воспаления. Защитная роль воспаления. Теории воспаления.
- •20. Воспаление. Первичная и вторичная альтерация. Молекулярные механизмы повреждения.
- •22. Воспаление. Сосудистые реакции при воспалении. Экссудация, механизмы развития, роль медиаторов. Значение экссудации.
- •23. Сравнительная патология воспаления (И.И. Мечников). Эмиграция лейкоцитов (L) в очаг воспаления. Фагоцитоз.
- •24. Диалектика защиты и повреждения в процессе развития воспаления.
- •26. Характеристика понятия «ответ острой фазы». Основные цитокины РООФ, их происхождение и биологические эффекты.
- •27. Лихорадка как типовая патологическая реакция. Этиология, патогенез. Изменение теплопродукции и теплоотдачи в разные стадии лихорадки.
- •28. Лихорадка как компонент РООФ. Классификация пирогенов. Механизм реализации эндопирогенов. Биологическое значение лихорадки.
- •29. Отличие лихорадки от экзогенного перегревания и других видов гипертермий.
- •30. Тромботический синдром. Причины, механизмы развития, последствия (тромбоэмболическая болезнь). Патогенез тромбофилий.
- •Причины:
- ••Повреждение стенок сосудов и сердца, приводящее к снижению ее тромборезистентности.
- •Механизмы развития:
- •Механизм тромбофилии состоит в нарушении фибрин-опосредованной активации плазминогена (точнее, усиления его активации тканевым плазминоген-активирующим фактором).
- •К основным механизмам развития тромбофилии относят:
- •Последствия гиперкоагуляции и тромбоза:
- •Патогенез тромбофилий:
- •31. Геморрагический синдром: ангиопатии. Виды, причины, механизмы развития, последствия.
- •33. Геморрагический синдром: коагулопатии. Нарушения свертывания крови в 1,2,3 фазе коагуляции Причины, механизмы развития, последствия.
- •34. Синдром диссеминированного внутрисосудистого свертывания (синдром ДВС). Причины, механизмы развития, стадии, последствия. Принципы патогенетической терапии.
- •35. Гипо- и гипергликемии. Виды, причины, и механизмы развития, последствия.
- •36. Этиология и патогенез сахарного диабета I и II типа. Экспериментальный сахарный диабет. Патогенез острых и хронических осложнений сахарного диабета.
- •37. Метаболический синдром и его характеристика. Общее ожирение. Виды, причины и механизмы развития. Последствия.
- •38. Энергетический обмен организма в состояниях положительного энергетического баланса. Энергетический обмен организма в состояниях отрицательного энергетического баланса.
- •39. Голодание. Виды голодания, стадии полного голодания. Гормоно-субстратные изменения в разные периоды полного голодания.
- •41. Нарушения водно-солевого обмена. Обезвоживание. Причины, механизмы развития, последствия. Роль профессиональных факторов в развитии обезвоживания.
- •42. Гипергидратация. Виды. Патогенез отеков при сердечной недостаточности.
- •43. Отеки. Патогенетические механизмы развития отеков. Патогенез токсического, голодного и почечного отеков.
- •44. Гипо- и гиперволемии. Причины, механизмы развития, последствия.
- •45. Респираторный ацидоз. Причины, механизмы развития. Роль буферных систем и органов в компенсации. Изменение показателей КОБ. Характеристика нарушений при некомпенсированной форме ацидоза.
- •49. Этиология опухолевого процесса. Виды канцерогенов. Эндо- и экзогенные канцерогены (физические, химические, биологические). Механизмы их воздействия.
- •50. Онковирусы. Их классификация. Роль вирусов в канцерогенезе.
- •51. Молекулярные механизмы канцерогенеза. Значение онкогенов в канцерогенезе.
- •52. Механизмы активации протоонкогенов. Роль онкобелков в канцерогенезе. Классификация онкобелков.
- •53. Опухолевый процесс. Определение понятия. Виды опухолей, признаки малигинизации. Понятие о предопухолевом состоянии.
- •54. Атипизм опухолевой ткани. Морфологический, биохимический, функциональный атипизм.
- •55. Механизмы антиканцерогенеза. Механизмы противоопухолевой резистентности организма.
- •56. Механизмы взаимодействия опухоли и организма. Опухолевая кахексия. Паранеопластические синдромы.
- •57. Молекулярные механизмы атеросклероза. Атерогенные дислипопротеидемии. Роль рецепторов к липопротеидам в регуляции обмена холестерина и в атерогенезе.
- •58. Атеросклероз. Значение нарушений нейроэндокринной регуляции в этиологии и патогенезе атеросклероза. Роль социальных факторов в развитии атеросклероза.
- •59. Нейрогенная теория атеросклероза (П.С. Хомуло). Этиология и патогенез. Эмоциональная реакции и эмоциональный стресс. Влияние эмоционального стресса на атерогенез.
- •60. Общая патология нервной системы. Формирование генератора патологически усиленного возбуждения как основной механизм патологической функциональной системы.
- •61. Функциональные нарушения высшей нервной деятельности. Экспериментальные неврозы. Значение типов нервных систем в возникновении неврозов (И.П. Павлов).
- •62. Эмоции и эмоциональные расстройства. Роль психоэмоционального напряжения в развитии соматической патологии.
- •65. Патология щитовидной железы. Классификация функциональных состояний. Эутиреоидное состояние щитовидной железы . Гипо- и гиперфункция щитовидной железы. Причины, признаки, механизмы развития.
- •66. Патология коры надпочечников. Гипо- и гиперфункция. Первичный и вторичный альдостеронизм. Причины, признаки, механизмы развития.
- •68. Значение и механизмы формирования срочной и долговременной адаптации.
- •69. Общий адаптационный синдром. Роль желез внутренней секреции в развитии общего адаптационного синдрома. Стадии стресса.
- •70. Стресс-факторы, стресс-реализующие системы. Механизмы стрессогенного повреждения различных органов и систем.
- •71. Адаптивные и дизадаптивные эффекты гормонов стресса (катехоламины, глюкокортикоиды). Болезни адаптации.
- •72. Стресс-лимитирующие системы. Виды, эффекты.
- •73. Понятие психоэмоционального стресса. Определение, причины, механизмы развития, роль в патогенезе психосоматических заболеваний.
- •74. Иммунодефицитные состояния и аллергия как типовые иммунопатологические процессы. Взаимосвязь аллергии и воспаления, аллергии и иммунитета.
- •75. Первичные (наследственные и врожденные) иммунодефициты. Виды, патогенез, проявления, последствия. Вторичные (приобретенные) иммунодефицитные состояния. Этиология, патогенез, последствия. СПИД, этиология, пути инфицирования, патогенез.
- •76. Аллергия и иммунитет. Общность и различия. Классификация аллергических реакций.
- •2. Патогенная роль реакций цитотоксического типа - реакция из иммунной переходит в аллергическую, повреждает и разрушает ткани, если направлена против клеток, которые стали аутоантигенными.
- •82. Лекарственная аллергия. Условия и механизмы развития.
- •83. Сердечная недостаточность. Определение, причины, классификация, механизмы развития. Интракардиальные механизмы компенсации сердечной недостаточности.
- •84. Недостаточность системы кровообращения. Определение, виды. Гемодинамическая характеристика видов недостаточности кровообращения.
- •85. Компенсаторные механизмы сердца. Понятие о гиперфункциях, виды, механизмы развития. Физическая нагрузка и гиперфункция сердца.
- •86. Острая левожелудочковая сердечная недостаточность. Клинические проявления. Виды, причины, механизмы развития.
- •87. Хроническая сердечная недостаточность. Клинические признаки и механизмы. Механизмы развития сердечной недостаточности при мио-, эндо- и перикардитах. Механизмы развития сердечной недостаточности при эндокринопатиях.
- •88. Коронарная недостаточность. Определение, классификация, причины, клинические проявления.
- •89. Инфаркт миокарда. Причины, механизмы развития, осложнения. ИБС. Определение. Стенокардия, классификация по патогенезу, механизмы развития.
- •93. Хроническая сосудистая недостаточность, гипотоническая болезнь. Определение, классификация, причины, механизмы развития.
- •95. Дизэритропоэтические анемии (железодефицитная, апластическая, сидероахрестическая). Причины, механизмы развития, картина крови.
- •96. Гемолитические анемии. Принципы классификации. Приобретенные и наследственные гемолитические анемии. Причины, механизмы развития, картина крови.
- •97. Острая кровопотеря. Механизмы компенсации. Постгеморрагические анемии (острые, хронические), механизмы развития, картина крови.
- •98. Лейкоцитозы. Классификация. Причины, механизмы развития. Сдвиги лейкоцитарной формулы.
- •99. Лейкемоидные реакции. Виды, этиология, патогенез. Отличие от лейкоза. Значение для организма.
- •100. Лейкозы. Классификации. Этиопатогенез, картина костного мозга и крови при острых и хронических лейкозах.
- •101. Лейкопении. Виды, причины, механизмы развития. Изменения в лейкоцитарной формуле (процентное содержание различных форм к общему числу лейкоцитов).
- •102. Патология внешнего дыхания. Механизм компенсации при нарушении внешнего дыхания. Одышка. Виды. Периодическое и терминальное дыхание. Причины, виды, механизмы развития.
- •103. Хроническая обструктивная болезнь легких (ХОБЛ). Эмфизема легких. Виды. Патогенез нарушения внешнего дыхания при эмфиземе.
- •104. Рестриктивные причины нарушения внешнего дыхания. Пневмоторакс. Виды. Патогенез нарушений внешнего дыхания при пневмотораксе.
- •105. Обструктивные причины нарушения внешнего дыхания. Ателектаз. Виды. Патогенез нарушений внешнего дыхания при ателектазе.
- •106. Нарушение секреторной и моторной функции желудка. Причины, механизмы развития, последствия.
- •107. Нарушение пищеварения в тонком кишечнике. Пристеночное пищеварение и его нарушения. Причины, механизмы развития, последствия.
- •Характеристика билирубинового обмена
- •113. Нефротический синдром. Причины, механизмы развития, последствия, профилактика.
- •114. Острая почечная недостаточность. Формы, этиология, механизмы развития, последствия.
- •115. Хроническая почечная недостаточность. Причины, стадии, механизмы развития. Уремия.
- •116. Гломерулонефриты. Патогенетическая классификация. Клинические проявления, принципы лечения.
- •118. Кома. Виды комы. Этиология, патогенез. Нарушение функций организма при коматозных состояниях.
- •Патогенез и нарушение функции
- •Задача №20
- •Задача №26
- •Задача №44
- •Задача №54
- •Задача №55
надпочечниковой систем с усилением продукции катехоламинов и глюкокортикоидов, а также изменением связывания йода белками. Норадреналин и адреналин усиливают выделение рилизинг – факторов гипоталамусом, под влиянием кортикотропинрилизинг – фактора увеличивается продукция АКТГ с последующим повышением продукции глюкокортикоидов и еще большей активацией синтеза катехоламинов. Параллельно может увеличиваться продукция инсулина в результате повышения содержания сахара в крови, а также за счет влияния катехоламинов через адренорецепторы. Усиление симпатико-адреналовой активности сопровождается гемодинамическими (увеличение минутного и ударного объемов сердца, повышение периферического сопротивления сосудов и артериального давления) и метаболическими (повышение содержания в крови сахара и липидов из-за βадренергического эффекта усиления липолиза) сдвигами. Повышается свертываемость крови. Из этого следует что к психосоматическим заболеваниям можно отнести сахарный диабет, гипертоническую б-нь, атеросклероз, язвенную болезнь, неврозы, иммунодифециты.
64. Патология паращитовидных желез. Гипо- и гиперпаратиреоз. Клинические формы,
причины, признаки, механизмы.
Гипопаратиреоз. Выделяют острую и хроническую форму. Острая форма возникает в результате некорректного оперативного вмешательства на щитовидной железе. Клинические проявления развиваются уже через несколько часов после операции и связаны с гипокальциемией (на фоне гиперфосфатемии), что приводит к нарушению нервно-мышечной передачи в синапсах. Основным симптомом является судорожный синдром (тетания — болезненные тонические сокращения мышц). В условиях гипокальциемии увеличивается проницаемость клеточных мембран для натрия и повышается возбудимость мотонейронов, что приводит к феномену посттетанической потенциации возбуждения, облегчая проведение в рефлекторной дуге и повышая сократительные реакции. На любой раздражитель у больных возникают болезненные спазмы мышц лица («сардоническая улыбка»), жевательных мышц (тризм), конечностей («рука акушера») и ларингоспазм, который может привести к асфиксии. Спазм мышц спины приводит к выгибанию туловища кзади (опистотонус). Гипокальциемия может привести к спазму коронарных сосудов, нарушению образования импульсов в синусном узле, фибрилляции желудочков и остановке сердца. Причиной хронической формы является воспалительное поражение паращитовидных желез (туберкулез, сифилис). Протекает менее тяжело, приступы тетании возникают редко, имеются четкие сезонные обострения (весной и осенью). Для этой формы характерны нарушения ЦНС и эктодермальные изменения (головные боли, депрессия, повышение внутричерепного давления, эпилептиформные судороги, кожа становится сухой, волосы и зубы выпадают). Постепенно развиваются катаракта и слепота.
Гиперпаратиреоз. Выделяют первичную, вторичную и третичную форму. Первичный гиперпаратиреоз (болезнь Реклингхаузена, генерализованная фиброзно-кистозная остеодистрофия) — заболевание, обусловленное избытком паратгормона, характеризуется патологическими основными изменениями в костях и почках. Возникает чаще у женщин в возрасте 60–70 лет. Причиной является аденома или гиперплазия паращитовидных желез. Избыточная продукция гормона приводит к повышенной активности остеокластов, которые выделяют лимонную кислоту. Возникающий местно ацидоз способствует переходу кальция и фосфора в кровь. Обеднение костной ткани фосфорно-кальциевыми соединениями приводит к ее замещению фиброзной тканью. Костная ткань размягчается, возникают переломы. Однако на уровне почек паратгормон подавляет реабсорбцию фосфора, поэтому на фоне гиперкальциемии возникает гипофосфатемия. Гиперкальциемия приводит к снижению нервно-мышечной возбудимости, гипотонии мышц, нефрокальцинозу, тяжелой почечной недостаточности, гиперкоагуляции. Возникающая гиперкальциурия подавляет действие АДГ, что ведет к полиурии и полидипсии. Для гиперпаратиреоза характерно развитие гигантских язв луковицы двенадцатиперстной кишки, которая обусловлена, с одной стороны, гиперсекрецией желудочного сока, а с другой — нарушением микроциркуляции в результате гиперкальциемии. Вторичная форма возникает при хронических заболеваниях, сопровождающихся потерей кальция костями (заболевания почек с нарушением функции клубочков, наследственные тубулопатии, заболевания желудочно-кишечного тракта, рахит, авитаминоз D, заболевания крови — парапротеинемии, болезнь или синдром Иценко–Кушинга). Третичная форма развивается при длительно существующем вторичном гиперпаратиреозе; и ее основе чаще всего лежит повторная гиперплазия околощитовидных желез.
65.Патология щитовидной железы. Классификация функциональных состояний. Эутиреоидное состояние щитовидной железы . Гипо- и гиперфункция щитовидной железы. Причины, признаки, механизмы развития.
Выделяют три типа нарушений функции щитовидной железы:
1)эутиреоидное состояние (эндемический и спорадический зоб);
2)гипотиреоидное состояние (кретинизм и микседема);
3)гипертиреоидное состояние (тиреотоксикоз).
Эндемический зоб. Заболевание характерно для определенных эндемических районов, где имеется недостаток йода в окружающей среде (в воздухе, воде, пищевых продуктах). Возникает гиперплазия ткани щитовидной железы, направленная на усиленное поглощение йода, и задержка его на уровне почек для повторного включения в синтез тиреоидных гормонов. При глубоком недостатке йода может развиться гипотиреоидное состояние.
Спорадический зоб. Причиной является прием в пищу зобогенных веществ (вещества, блокирующие захват йода, или ферменты, участвующие в синтезе тиреоидных гормонов — йодпероксидазные или конденсирующие).
Кретинизм. Это крайняя степень недостатка функции щитовидной железы. Причины: 1) недостаток йода в период эмбриогенеза (кретинизм с зобом). Ребенок рождается с гипертрофированной щитовидной железой, что направлено на усиленное его поглощение и хорошо компенсируется восполнением йода; 2) генетически обусловленный дефект ферментов, необходимых для синтеза тиреоидных гормонов (кретинизм без зоба, т. е. атрофия щитовидной железы). Характеризуется глубокими, необратимыми нарушениями физического и умственного развития, уродствами внутренних органов, что связано с отсутствием тиреоидных гормонов, которые отвечают за психическое, физическое развитие и за дифференцировку всех органов, особенно головного мозга.
Микседема (слизистый отек). Первичная форма может быть связана с воспалением (тиреоидит), аутоиммунными поражениями, воздействием радиации. Механизм слизистого отека связан с отсутствием катаболического эффекта Т3 и Т4 и накоплением субстратов, которые откладываются в виде мукополисахаридов и задерживают жидкость в организмы. Такие симптомы, как психическая заторможенность, вялость, сонливость, ухудшение памяти, утрата интеллекта, запоры, гипогликемия, снижение основного обмена, гипопластическая анемия, сердечная недостаточность, стенокардия, являются результатом нарушения поглощения кислорода всеми клетками (в том числе и клетками ЦНС), снижением активности процессов окисления, фосфолирирования и образования энергии. Отсутствие суммирующего эффекта Т3 и Т4 с КА приводит к развитию гипотензии и брадикардии. Снижение уровня тиреоидных гормонов приводит к снижению гликогенолиза и гипогликемии, в свою очередь, возникающая гипогликемия снижает активность инсулина, что способствует нарушению жирового обмена и развитию атеросклероза.
Тиреотоксикоз. Причинами являются гормонально-активная опухоль щитовидной железы, аутоиммунные реакции. Избыточная продукция Т3 и Т4 приводит к резкому усилению процессов окисления в клетках (гипертермия) иблокаде фосфолирирования (эффект разобщения), усилению процессов катаболизма субстратов (гипергликемия), развивается энергетическое голодание клеток, основной обмен увеличивается, нарушаются пластические процессы (поэтому возникают мышечная слабость, анемия, лимфопения, потеря веса, вплоть до кахексии). Возникают тяжелые нарушения со стороны сердечно-сосудистой системы (гипертензия, тахикардия, экстрасистолия, мерцательная аритмия, сердечная недостаточность) — это связано с усилением суммирующего эффекта на КА, нарушением образованием энергии, гипоксией и ишемией в миокарде. Одним из ярких (но не обязательным) признаком тиреотоксикоза является отечная офтальмопатия (экзофтальм). Считают, что она обусловлена аутоиммунными процессами, в ее возникновении придают большое значение Ig G. В развитии эндокринной офтальмопатии большую роль отводят генетической предрасположенности. Полагают, что в результате спонтанной мутации образуются «запретный» клон лимфоцитов, которые воздействуют на рецепторы мембран клеток мышц глаза и вызывают гиперплазию ретробульбарной ткани.
66.Патология коры надпочечников. Гипо- и гиперфункция. Первичный и вторичный альдостеронизм. Причины, признаки, механизмы развития.
Гормоны коры надпочечников
Клубочковая зона - минералокортикоиды (альдостерон, дезоксикортикостерон) Пучковая зона - глюкокортикоиды (кортизон, гидрокортизон, кортикостерон) Сетчатая зона - стероидные гормоны (андрогены, эстрогены, прогестерон)
Гипофункция - недостаточность коры надпочечников (болезнь Аддисона, гипоальдостеронизм)

Гиперфункция - гиперальдостеронизм, гиперкортизолизм (болезнь/синдром Иценко-Кушинга, кортико-генитальный или адреногенитальный синдром
Первичный (идиопатический) альдостеронизм
→альдостеронпродуцирующая аденома клубочковой зоны коры одного из надпочечников
→синдром Конна - это расстройство, характеризующееся чрезмерной секрецией альдостерона и проявляющееся головными болями, полиурией, слабостью, артериальной гипертензией, гипогликемическим алкалозом, гиперволемией и пониженной активностью ренина. Развивается в результате первичной гиперплазии клубочковой зоны коры надпочечников
Механизмы и признаки первичного альдостеронизма
-) гиперальдостеронемия - гиперпродукция (по этиологии)
-) снижена активности ренина и АТII (по механизму отрицательной обратной связи с альдостероном, а также в условиях гиперволемии)
-) гипернатриемия и гипокалиемия (альдостерон индуцирует реабсорбцию Na взамен на секрецию K)
-) артериальная гипертензия (в условиях повышенного Na в плазме появляется гиперосмия → стимуляция осморецепторов приводит к секреции АДГ → факультативная реабсорбция воды для поддержания нормальной концентрации Na (т. е. мы разбавляем натрий) → увеличение ОЦК (повышение сердечного выброса и АД)
-) нефропатии гипостенурия, олигоурия (в начале); полиурия, никтурия, протеинурия (дистрофия эпителия почечных канальцев и десенситизация рецепторов к АДГ в условиях гипокалиемии → не идет реабсорбция)
-) нервно-мышечные расстройства (судороги, парастезии, мышечная слабость и пр.) гипернатриемия, гипокалиемия, алколоз Вторичный альдостеронизм - повышенная выработка альдостерона нормальными надпочечниками
вследствие чрезмерных стимулов, регулирующих его секрецию → причины - состояния с сниженным ОЦК и/или АД (СН, нефроз, гломерулонефрит, гидронефроз, нефросклероз, цирроз печени, полиурия)
Механизмы вторичного альдостеронизма
На macula densa в ЮГА действуют стимулы (гиповолемия, снижен уровень Na) → секреция ренина с активацией РААС → секреция альдостерона корой надпочечников → усиление реабсорбции Na в канальцах (за ним пойдет вода по градиенту)
Признаки вторичного альдостеронизма
-) высокий уровень альдостерона в крови -) повышенная активность ренина в плазме (отсюда действие ангиотензина на сосуды = сужение)
-) другие признаки аналогичны первичному альдостеронизму
67. Патология гипоталамуса и гипофиза. Несахарный диабет. Гипо- и гиперсекреция СТГ.
Заболевания, признаки, механизмы развития.
1. Несахарный диабет (несахарное мочеизнурение)
Этиология: снижение секреции АДГ, в результате поражения SO и PV ядер гипоталамуса. Центральная форма: может быть наследственной и приобретенной. Вследствие нарушения поступления гормона из гипоталамуса по портальной системе в заднюю долю гипофиза.
Нефрогенная форма: наследственно обусловленный (болезнь сцеплена с полом) или лекарственный (фториды, препараты лития). Нечувствительность рецепторов дистальных канальцев почек к АДГ. Уровень АДГ или в норме, или повышен.
Клиническая картина:
1.полиурия: снижение АДГ, снижение реабсорбции воды в дистальных канальцах почек, полиурия (в среднем за сутки 3–8 литров); натрий не теряется, что приводит к уменьшению осмоляльности мочи (гипотоническая полиурия); гипостенурия (до 1005).
2.вторично возникает полидипсия: вода выводится, относительно этих потерь увеличивается содержание натрия в плазме, - раздражение осморецепторов, что приводит к раздражению центра жажды. Также возникает гиперосмолярная гипогидратация – эксикоз клеток ( в т.ч. нейронов) – нарушение сознания: ступор/ гиперосмолярная кома.
2.Гипофизарная карликовость (нанизм) – гипофункция СТГ (соматотропный гормон). Этиология: абсолютный дефицит (аутосомно-рецессивный тип наследственного заболевания) или относительный (недостаток выработки соматомединов печенью или низкая плотность рецепторов на клетках к СТГ).
Отсутствие белкового синтеза приводит к основному симптому заболевания — задержке роста скелета (рост 120–130 см), органов (спланхномикрия), отсутствие синтеза белка ведет к атрофии мышц и соединительной ткани, что внешне проявляется общим постарением, дряблостью кожи. Отсутствие
липомобилизирующего эффекта гормона приводит к ожирению, а отсутствие мобилизации гликогена в печени — к гипогликемии.
3. Акромегалия и гигантизмгиперфункция СТГ.
Этиология: эозинофильная аденома гипофиза (возможны также избыток соматолиберина или недостаток соматостатина).
Патогенез: усиление синтеза белка и коллагена в клетках под влиянием СТГ, азотистый баланс становится положительным. Под влиянием СТГ усиливается гликогенолиз, в ответ на гипергликемию увеличивается секреция инсулина, которая быстро истощается, так как СТГ оказывает токсическое действие на инсулярный аппарат, блокирует гексакиназу, повышает активность инсулиназы печени (может привести к развитию СД). Под действием СТГ усиливается липолиз, содержание и превращение свободных жирных кислот увеличивается, однако в условиях отсутствия инулина ресинтез жирных в печени нарушается, что способствует кетоацидозу и атеросклерозу. Формирующаяся кардиомегалия приводит к развитию гипертензии и сердечной недостаточности.
Если заболевание начинается в детском возрасте, то начинается пропорциональное увеличение скелета (рост достигает 250– 270 см) и всех внутренних органов (гигантизм). Если заболевание начинается в возрасте 20–25 лет, то начинается непропорциональное увеличение конечностей (акромегалия), лицо приобретает грубые черты (прогнатизм), кожа становится грубой, малоподвижной, внутренние органы увеличиваются (спланхномегалия).
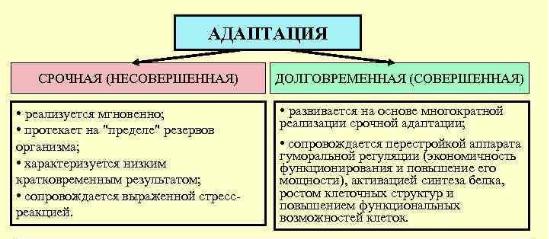
68. Значение и механизмы формирования срочной и долговременной адаптации.
Адаптация-универсальное свойство живых организмов поддерживать гомеостаз в условиях постоянно меняющихся воздействий внешней среды (повышение устойчивости к воздействию различных неблагоприятных факторов).
(по их методе) Адаптация - приспособление живого организма к постоянно изменяющимся условиям существования, выработанное в процессе эволюции, и направленное на поддержание постоянства внутренней среды (гомеостаза).
Значение формирования адаптаций:
-предупреждает развитие нарушений в организмах
-предотвращает смерть организма от воздействия неблагопр. факторов
Срочная-(неспецифич)
Возникает непосредственно после начала действия раздражителя на организм и может быть
реализован лишь на основе готовых, ранее сформировавшихся физиологических механизмов и программ.
Примерами проявления срочной адаптации являются: пассивное увеличение теплопродукции в ответ на холод, увеличение теплоотдачи в ответ на тепло, рост легочной вентиляции и минутного объема кровообращения в ответ на недостаток кислорода, приспособление органа зрения к темноте, бег человека, обусловленный социально значимой необходимостью и др.
На этом этапе адаптации функционирование органов и систем протекает на пределе физиологических возможностей организма, при почти полной мобилизации физиологических резервов, но, не обеспечивая наиболее оптимальный адаптивный эффект
Т.е. преобладают процессы катаболизма. (бегство-близко к максимальному МОС и легочной вентиляции,максимальная мобилизация гликогена из печени,но недостаточно быстро окисляется пируват, в мышцах возрастает лактат, развивается ацидоз и это лимитирут интенсивность нагрузки).
На уровне вегетативных систем обеспечения срочной адаптации к нагрузкам наблюдается максимальная мобилизация функциональных резервов органов дыхания и кровообращения, но реализующихся при этом неэкономным путем (увеличение МОК достигается ростом ЧСС при ограниченном возрастании ударного объема крови; увеличение легочной вентиляции осуществляется за счет возрастания ЧДД, но не глубины дыхания, при этом наблюдается несоответствие между частотой дыхания и движений =в итоге легочная вентиляция все же не избавляет от развития гипоксии и гиперкапнии).
В целом срочная адаптация характеризуется максимальной по уровню и неэкономной гиперфункцией, ответственной за адаптацию функциональной системы, резким снижением физиологических резервов данной системы, возможным повреждением органов и систем.
Т.е. по механизму:
1.пусковое звено - формирование отрицат эмоций(тревога,страх,неуверенность)
2.нейроэндокринное с включением стресс-реализующих систем - САС, РААС
Долговременная (специфическая)
Преобладание анаболических процессов. Такая адаптация обеспечивает осуществление организмом ранее не достижимой по своей интенсивности физической работы, развитие устойчивости организма. Принципиальной особенностью такой адаптации является то, что она возникает не на основе готовых физиологических механизмов, а на базе вновь сформированных программ регулирования. Долговременная адаптация, по существу, развивается на основе многократной реализации срочной адаптации и характеризуется тем, что в итоге постепенного количественного накопления каких-то изменений организм приобретает новое качество в определенном виде деятельности - из неадаптированного превращается в адаптированный.
Врезультате обеспечивается выносливости при нагрузках, развитие устойчивости организма к значительной гипоксии, способность организма к работе при существенно измененных показателях гомеостаза, развитие устойчивости к холоду, теплу и др.
При потенцирующем влиянии стресс реакции происходит гипертрофия и гиперфункция клеток функционирующей адаптивной системы, что может делать излишней стресс-реакцию.
Долговременная адаптация характеризуется возникновением в ЦНС новых временных связей, а также перестройкой аппарата гуморальной регуляции функциональной системы - экономичностью функционирования гуморального звена и повышением его мощности. В ответ на ту же самую нагрузку не возникает резких изменений в организме, и мышечная работа сопровождается меньшим увеличением легочной вентиляции, минутного объема крови, ферментов, гормонов, лактата, аммиака, отсутствием выраженных повреждений. В результате становится возможным длительное и стабильное выполнение физических нагрузок.
Переход от срочной к долговременной адаптации знаменует собой узловой момент адаптационных процессов. Этот момент определяется, прежде всего, тем, что возникает активация синтеза нуклеиновых кислот и белков, что приводит к избирательному развитию определенных структур, лимитирующих двигательную деятельность. Формируются устойчивые двигательные динамические стереотипы, развивается экстраполяция, повышающая возможность быстрой перестройки ответных реакций при изменениях среды, происходит умеренная гипертрофия в скелетных мышцах, сердце, дыхательных мышцах и других рабочих органах, увеличение массы митохондрий. Существенно увеличивается аэробная и анаэробная мощность организма, нормализуется гомеостаз организма, интенсивность и длительность мышечной работы возрастают.
При использовании специфической долговременной адаптивной системы для приспособления к постоянному неблагоприятному фактору стресс-реакция вообще не развивается. Итак, возбуждение нервной системы реализуется в 2 направлениях:
1. Активация специальной функциональной системы, специфически ответственной за приспособление к данному неблагоприятному воздействию и деятельность которой восстанавливает гомеостаз. Например: снижение кислорода в воздухе вызывает увеличение вентиляции и кровообращения, тем самым восстанавливается кислородная насыщенность крови, снижение температуры окружающей среды ограничивает теплоотдачу путем действия системы терморегуляции.
2. Включение неспецифической адаптивной системы (стресс-реакция), которая активируется на любое неблагоприятное воздействие независимо от его качества, в том числе на информативное, психическое, эмоциональное раздражение.
Регуляция гомеостаза находится под контролем нейро-эндокринной системы. Общая задача стрессреакции состоит в быстрой мобилизации энергетических и пластических резервов организма и эффективное согласование отдельных функциональных систем для восстановления гомеостаза, т.е. обеспечение работы специфических механизмов адаптации. Именно эти специфические механизмы
