
5 курс / Пульмонология и фтизиатрия / Учебник. Фтизиатрия
.pdfных артерий и хирургического лечения заболеваний легких. Транспортировать больного следует в сидячем или полусидячем положении. Поступающую в дыхательные пути кровь больной должен откашливать. Опасность кровопотери в таких случаях, как правило, значительно меньше опасности асфиксии.
Всегда важно установить характер основного патологического процесса и определить источник кровотечения. Такая диагностика нередко бывает весьма сложной даже при использовании современных рентгенологических и эндоскопических методов.
При выяснении анамнеза обращают внимание на болезни легких, сердца, крови. Получаемая от больного, его родственников или наблюдавших его врачей информация может иметь важное диагностическое значение. Так, при легочном кровотечении в отличие от кровотечения из пищевода или желудка кровь всегда выделяется с кашлем. Алый цвет крови свидетельствует о ее поступлении из бронхиальных артерий, а темный — из системы легочной артерии. Кровь из сосудов легкого имеет нейтральную или щелочную реакцию, а кровь из сосудов пищеварительного тракта — обычно кислую. Иногда в мокроте, выделяемой больным с легочным кровотечением, могут быть обнаружены кислотоустойчивые бактерии, что сразу же вызывает обоснованное подозрение на туберкулез. Сами больные редко чувствуют, из какого легкого или из какой его области выделяется кровь. Субъективные ощущения больного очень часто не соответствуют действительности и оценивать их следует с осторожностью.
Бронхоскопию при легочном кровотечении еще 20—25 лет назад считали противопоказанной. В настоящее время благодаря совершенствованию анестезиологического обеспечения и техники исследования бронхоскопия стала важнейшим методом диагностики и лечения легочных кровотечений. Пока это единственный способ, который позволяет осмотреть дыхательные пути и непосредственно увидеть источник кровотечения либо точно определить бронх, из которого выделяется кровь.
Важным методом диагностики легочного кровотечения является рентгенологическое исследование. Рентгенография в двух проекциях необходима во всех случаях. Дальнейшая диагностическая тактика индивидуальна. Она зависит от состояния больного, характера основного заболевания, продолжения или прекращения кровотечения и должна быть тесно связана с лечением.
Наиболее информативными методами рентгенологического исследования являются КТ и бронхиальная артериография. У больных с легочным кровотечением неясной этиологии оба этих метода и особенно бронхиальная атрериография часто
480

Рис. 24.1. Легочное кровотечение. Левое легкое. Катетер проведен в расширенную левую бронхиальную артерию. Ветви артерии деформированы, тромбированы. Выход контрастного раствора за пределы артериальных ветвей в легочную ткань. Бронхиальная артериограмма.
Рис. 24.2. Легочное кровотечение. Левое легкое. Катетер проведен в широкую левую бронхиальную артерию. Ее ветви расширены, деформированы, анастомозируют между собой и создают поле ги* перваскуляризации с выходом контрастного раствора за пределы сосудов. Бронхиальная артериограмма.
позволяют выявить источник кровотечения. На снимках обнаруживают его прямые или косвенные признаки. Прямым признаком является выход контрастного вещества за пределы сосудистой стенки при бронхиальной артериографии (рис. 24.1, 24.2). Косвенные признаки легочного кровотечения: расширение сети бронхиальных артерий (гиперваскуляризация) в отдельных участках легкого, аневризматические расширения сосудов, тромбоз периферических ветвей бронхиальных артерий, появление сети анастомозов между бронхиальными и легочными артериями (рис. 24.3).
Лечение. Консервативные, терапевтические мероприятия находят широкое применение при малых и средних легочных кровотечениях. Лечение состоит в назначении покоя, полусидячем положении больного, снижении кровяного давления в системе бронхиальных артерий или легочной артерии, повышении свертываемости крови. Снижение кровяного давления в бронхиальных артериях достигается капельным внутривенным введением 0,05—0,1 % раствора арфонада в 5 % растворе
481

глюкозы или в изотоническом растворе натрия хлорида (30—50 капель в 1 мин). Максимальное артериальное давление при этом не должно быть ниже 90 мм рт. ст. Давление в системе легочной артерии снижают наложением венозных жгутов на конечности, внутривенным введением эуфиллина (5—10 мл 2,4 % раствора эуфиллина разводят в 10—20 мл 40 % раствора глюкозы и вводят в вену в течение 4—6 мин). Для усиления свертываемости крови внутривенно вводят 10 % раствор хлорида или глюконата кальция (10—15 мл), ингибитор фибринолиза — 5 % раствор аминокапроновой кислоты в изотоническом растворе натрия хлорида капель* но до 100 мл.
У больных инфильтратив* ным и кавернозным туберкулезом легких для быстрой остановки малого или сред-
него кровотечения может быть использована коллапсотера* пия в виде наложения искусственного пневмоторакса и, реже, пневмоперитонеума.
При бронхоскопии иногда удается остановить кровотечение методом временной окклюзии бронха поролоновой или коллагеновой губкой. Такая окклюзия бронха позволяет предотвратить аспирацию крови в другие отделы бронхиальной системы и иногда окончательно остановить кровотечение. При необходимости последующей операции окклюзия бронха дает возможность увеличить время для подготовки к оперативному вмешательству и улучшить условия его выполнения. Кровотечение из опухоли бронха может быть остановлено через бронхоскоп посредством диатермокоагуляции или лазерной фото коагуляции. При массивных легочных кровотечениях бронхоскопию необходимо выполнять при полной готовности
кбольшой операции на легком.
Убольных с остановившимся кровотечением диагностическую бронхоскопию следует производить возможно раньше, лучше в первые 2—3 дня. При этом часто можно определить сегментарный бронх — источник кровотечения — по наличию
482
в нем остатков свернувшейся крови. Возобновление кровотечения бронхоскопия, как правило, не провоцирует.
Эффективным методом остановки легочного кровотечения является окклюзия кровоточащего сосуда. Лечебную окклюзию (закупорку) бронхиальной артерии можно произвести через катетер сразу же после бронхиальной артериографии и уточненной топической диагностики кровоизлияния. Для окклюзии артерии через катетер вводят кусочки тефлонового велюра, силиконовые шарики, фибринную губку, сгустки ау* токрови, а при наличии широкого сосуда — специальную металлическую спираль со шлейфом из тефлоновых нитей. Можно использовать и другие материалы, которые способствуют тромбозу и остановке кровотечения из бронхиальной артерии.
В случае кровотечения из системы легочной артерии для временного гемостаза можно осуществить катетеризацию и временную баллонную окклюзию артерии.
При профузном кровотечении может возникнуть необходимость в частичном замещении потерянной крови. С этой целью лучше использовать эритроцитную массу и свежезамороженную плазму. Для профилактики аспирационной пневмонии и обострения туберкулеза необходимо назначить антибиотики широкого спектра действия и противотуберкулезные препараты.
Дифференцированное применение перечисленных способов позволяет остановить легочное кровотечение у 80—90 % больных. При их неэффективности, а также при состояниях, непосредственно угрожающих жизни больного, необходимо обсудить показания к оперативному вмешательству.
Операции при легочных кровотечениях могут быть экстренными — во время кровотечения, срочными — после остановки кровотечения, и отсроченными или плановыми после остановки кровотечения, специального обследования и полноценной предоперационной подготовки. Бывают случаи, когда экстренное оперативное вмешательство абсолютно необходимо. Примерами могут быть аррозия легочной артерии ка* зеозно*некротическим лимфатическим узлом или возникновение аортобронхиального свища. Следует также обращать внимание на своевременность операции, если установлены показания к ней. Выжидательная тактика нередко приводит к повторным кровотечениям, аспирационной пневмонии, про* грессированию заболевания.
Основной операцией при легочном кровотечении является резекция легкого с удалением его пораженной части и источника кровотечения. Значительно реже, в особых случаях, могут быть показаны коллапсохирургические вмешательства (торакопластика, экстраплевральная пломбировка), окклюзия бронха, перевязка бронхиальных артерий.
483
Во время и после операции по поводу легочного кровотечения необходима бронхоскопия для санации бронхов, так как оставшаяся в них жидкая и свернувшаяся кровь способствует развитию аспирационной пневмонии.
Профилактика легочных кровотечений заключается в своевременном, возможно раннем и эффективном лечении туберкулеза и других бронхолегочных заболеваний.
24.2. Спонтанный пневмоторакс
Под спонтанным пневмотораксом понимают поступление воздуха в плевральную полость, которое возникает спонтанно, как бы самопроизвольно, без повреждения грудной стенки или легкого. Однако в большинстве случаев при спонтанном пневмотораксе вполне могут быть установлены как определенная форма патологии легких, так и факторы, которые способствовали его возникновению.
Оценить частоту спонтанного пневмоторакса сложно, так как он нередко возникает и ликвидируется без установленного диагноза. Мужчины среди больных со спонтанным пневмотораксом составляют 70—90 %, преимущественно в возрасте от 20 до 40 лет. Справа пневмоторакс наблюдается несколько чаще, чем слева.
Патогенез и патологическая анатомия. В прошлом считали, что спонтанный пневмоторакс чаще всего связан с туберкулезом легких. По*видимому, эта точка зрения была правильной. Она основывалась на большом распространении туберкулеза и многочисленных прорывах каверны в плевральную полость или возникновении бронхоплеврального свища при эмпиеме плевры. Однако еще в 1819 г. Лаэннек, основываясь на пато* логоанатомических наблюдениях, высказал мнение о возможной роли эмфизематозных пузырей, выступающих над поверхностью легкого, в происхождении спонтанного пневмоторакса. И действительно, уже с середины прошлого века стали все чаще наблюдать так называемый нетуберкулезный спонтанный пневмоторакс. В настоящее время чаще всего спонтанный пневмоторакс наблюдается не при туберкулезе легких, а при распространенной или локальной буллезной эмфиземе в результате прорыва воздушных пузырей — булл.
Распространенная буллезная эмфизема часто является генетически детерминированным заболеванием, в основе которого лежит недостаточность ингибитора эластазы α1*анти* трипсина. В этиологии распространенной эмфиземы имеют значение курение, вдыхание загрязненного воздуха. Локальная буллезная эмфизема, обычно в области верхушек легких, может развиться в результате перенесенного туберкулезного, а иногда и неспецифического воспалительного процесса.
484
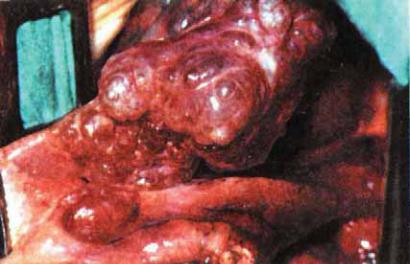
Рис. 24.4. Буллезная эмфизема. Большие тонкостенные буллы в верхушке легкого. Фото во время торакотомии.
В образовании булл при локальной эмфиземе важное значение имеет поражение мелких бронхов и бронхиол с формированием клапанного обструктивного механизма, который вызывает повышенное внутриальвеолярное давление в субплевральных отделах легкого и разрывы перерастянутых межальвеолярных перегородок. Буллы могут быть субплевральными и почти не выбухать над поверхностью легкого или представлять собой пузыри, связанные с легким широким основанием либо узкой ножкой. Бывают они одиночными и множественными, иногда в форме гроздьев винограда. Диаметр булл от булавочной головки до 10—15 см. Стенка булл, как правило, очень тонкая, прозрачная (рис. 24.4). Гистологически она состоит из скудного количества эластических волокон, покрытых изнутри слоем мезотелия.
Кроме буллезной распространенной или локальной эмфиземы, в этиологии спонтанного пневмоторакса могут иметь значение следующие факторы:
•перфорация в плевральную полость туберкулезной каверны;
•разрыв каверны у основания плеврального тяжа при наложении искусственного пневмоторакса;
•повреждение ткани легкого при трансторакальной диагностической и лечебной пункции;
•прорыв абсцесса или гангрена легкого;
485
•деструктивная пневмония;
•инфаркт легкого, редко — киста легкого, рак, метастазы злокачественных опухолей, саркоидоз, бериллиоз, гис* тиоцитоз X, грибковые поражения легких и даже бронхиальная астма.
Вмеханизме возникновения спонтанного пневмоторакса при буллезной эмфиземе ведущее место принадлежит повышению внутрилегочного давления в зоне тонкостенных булл. Среди причин повышения давления основное значение имеют физическое напряжение больного, подъем тяжести, толчок, кашель. При этом повышению давления в булле и разрыву ее стенки могут способствовать клапанный механизм у
ееузкого основания и ишемия стенки. Особый вид спонтанного пневмоторакса связан с менструальным циклом. Причиной такого пневмоторакса является разрыв локализованных эмфизематозных булл, которые образуются при внутри* легочной или субплевральной имплантации клеток эндометрия.
Унекоторых больных спонтанный пневмоторакс последовательно развивается с обеих сторон, но известны случаи одновременного двустороннего пневмоторакса.
Осложнением пневмоторакса является образование экссудата в плевральной полости — обычно серозного, иногда се* розно*геморрагического или фибринозного. У больных активным туберкулезом, раком, микозом, с абсцессом или гангреной легкого экссудат нередко инфицируется неспецифической микрофлорой и к пневмотораксу присоединяется гнойный плеврит {пиопневмоторакс). Редко при пневмотораксе наблюдаются проникновение воздуха в подкожную клетчатку, в клетчатку средостения (пневмомедиастинум) и воздушная эмболия.
Возможно сочетание спонтанного пневмоторакса с внутри* плевральным кровотечением (гемопневмоторакс). Источником кровотечения является либо место перфорации легкого, либо край разрыва плевральной спайки. Внутриплевральное кровотечение может быть значительным и вызывать симптомы ги* поволемии и анемии.
Клиническая картина и диагностика. Клинические симптомы спонтанного пневмоторакса обусловлены поступлением воздуха в плевральную полость и возникновением коллапса легкого. Иногда спонтанный пневмоторакс диагностируют только при рентгенологическом исследовании. Однако чаще клинические симптомы достаточно выражены. Заболевание, как правило, возникает внезапно, и больные могут точно указать время его начала. Основные жалобы: боль в соответствующей половине грудной клетки, сухой кашель, одышка, сердцебиение. Боль может локализоваться в верхнем отделе живота, а иногда концентрироваться в области сердца, ирра*
486
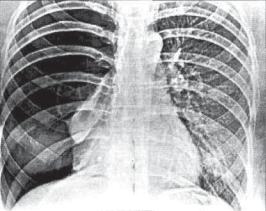
Рис. 24.5. Спонтанный пневмоторакс справа. Нижние отделы легкого частично коллабированы из*за плевральных сращений. Рентгенограмма в прямой проекции.
диировать в левую руку и лопатку, в подреберье. В некоторых случаях картина может быть похожа на острую недостаточность коронарного кровообращения, инфаркт миокарда, плеврит, прободную язву желудка или двенадцатиперстной кишки, холецистит, панкреатит. Постепенно боль может утихнуть. Происхождение боли не вполне ясно, так как она появляется и при отсутствии плевральных сращений. В то же время при наложении искусственного пневмоторакса значительных болевых ощущений обычно не бывает.
В тяжелых случаях спонтанного пневмоторакса характерны бледность кожных покровов, цианоз, холодный пот, тахикардия с повышением артериального давления. Могут быть выражены симптомы шокового состояния. Многое зависит от быстроты развития пневмоторакса, степени коллапса легкого, смещения органов средостения, возраста и функционального состояния больного.
Небольшой спонтанный пневмоторакс с помощью физи* кальных методов не всегда диагностируют. При значительном количестве воздуха в плевральной полости на стороне пневмоторакса определяется коробочный перкуторный звук, дыха* тельныве шумы резко ослаблены или отсутствуют. Проникновение воздуха в средостение иногда вызывает медиастиналь* ную эмфизему, которая клинически проявляется хриплым голосом.
Наиболее информативный метод диагностики всех вариантов спонтанного пневмоторакса — рентгенологическое исследование (рис. 24.5, 24.6). Снимки производят на вдохе и выдо*
487

Рис. 24.6. Спонтанный пневмоторакс справа. Коллапс легкого. Рентгенограмма в прямой проекции.
хе. В последнем случае лучше выявляется край коллабирован* ного легкого. Устанавливают степень коллапса легкого, локализацию плевральных сращений, положение средостения, наличие или отсутствие жидкости в плевральной полости. Всегда важно выявить легочную патологию, которая явилась причиной спонтанного пневмоторакса. К сожалению, обычное рентгенологическое исследование, даже после аспирации воздуха и расправления легкого, при этом часто неэффективно. Для распознавания локальной и распространенной буллезной эмфиземы необходима КТ (рис. 24.7). Она же часто оказывается незаменимой для отличения спонтанного пневмоторакса от кисты легкого или большой раздутой тонкостенной буллы.
Величину давления воздуха в плевральной полости и характер отверстия в легком можно оценить с помощью мано* метрии, для чего производят пункцию плевральной полости и подключают иглу к водяному манометру пневмотораксного аппарата. Обычно давление бывает отрицательным, т. е. ниже атмосферного, или приближается к нулю. По изменениям давления в процессе отсасывания воздуха можно судить об анатомических особенностях легочно*плеврального сообщения. От его особенностей во многом зависит клиническое течение пневмоторакса.
При перфорации небольшой буллы часто наблюдается только одномоментное поступление воздуха в плевральную полость. После спадения легкого маленькое отверстие в таких
488
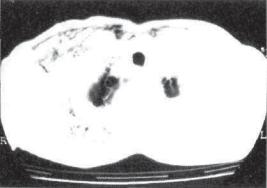
Рис. 24.7. Буллезная эмфизема в области верхушек обоих легких. КТ.
случаях закрывается самостоятельно, воздух рассасывается и пневмоторакс ликвидируется в течение нескольких дней без какого*либо лечения. Однако при продолжающемся, даже очень небольшом поступлении воздуха, пневмоторакс может существовать долгие месяцы и годы. Такой пневмоторакс при отсутствии тенденции к расправлению коллабированного легкого и запоздалом или неэффективном лечении постепенно становится хроническим («пневмотораксная болезнь» по старой терминологии). Легкое покрывается фибрином и соединительной тканью, которые образуют более или менее толстый фиброзный панцирь. Позже соединительная ткань со стороны висцеральной плевры прорастает в ригидное легкое и грубо нарушает его нормальную эластичность. Развивается плеврогенный цирроз легкого, при котором оно теряет способность к расправлению и восстановлению нормальной функции даже после хирургического удаления панциря с его поверхности. У больных часто прогрессирует дыхательная недостаточность, развивается гипертензия в малом круге кровообращения. Длительно существующий пневмоторакс может привести к эмпиеме плевры.
Особо тяжелую и опасную для жизни форму спонтанного пневмоторакса представляет напряженный, вентильный, клапанный или прогрессирующий пневмоторакс. Он возникает при образовании клапанного легочно*плеврального сообщения в месте перфорации висцеральной плевры (рис. 24.8). Во время вдоха воздух поступает через перфорационное отверстие в плевральную полость, а во время выдоха закрывающийся клапан препятствует его выходу из полости плевры. С каждым вдохом количество воздуха в плевральной полости увеличивается, нарастает внутриплевральное давление, легкое на стороне пневмоторакса полностью коллабируется. В отличие от
489
