
Клин рук-во по ЧМТ том 1
.PDFПатологическая анатомия черепно мозговой травмы
причиной гидроцефалии часто является массивное субарахноидальное кровоизлияние, нарушающее абсорбцию спинномозговой жидкости. В других случаях причиной гидроцефалии, наряду с нару¬ шением абсорбции ликвора, могут быть поврежде¬ ние пахионовых грануляций.
В поздней стадии травматической болезни го¬ ловного мозга, гидроцефалия может быть следст¬ вием фиброза мягкой мозговой оболочки, привед¬ шей к заращению субарахноидальных цистерн, т.е. к развитию арезорбтивной гидроцефалии. В этих случаях, на аутопсии обнаруживаются утолщенные мутные мягкие мозговые оболочки и расширенные желудочки.
Посттравматическое симметричное или асим¬ метричное расш ирение желудочков может быть следствием различных причин, таких как посттрав¬ матические рубцы, внутримозговые кисты, обра¬ зовавшиеся на месте гематом, ушибов, инфарктов и т.д. Кроме того, симметричная, реже асиммет¬ ричная вентрикуломегалия обнаруживаемая у па¬ циентов с ДАП, является результатом первичной посттравматической дегенерации белого вещества, со временем приводящей к уменьшением его объе¬ ма (рис. 5—76, 5—77).
5.11.6. Атрофия мозга
Одним из очевидных последствий Ч М Т является атрофия мозга, первые признаки которой могут быть выявлены уже через 2 месяца после травмы на КТ, или М Р Т головного мозга пациентов в виде диффузной или очаговой атрофии серого и белого вещества мозга (12). Диффузная атрофия мозга, как правило, является следствием диффузного повреж¬ дения мозга (148). Очаговая атрофия мозга, обыч¬ но, наблюдается на месте первичного очагового повреждения мозга, нередко в виде кист.
В о з н и к ш и е после первичн ого п овреж ден и я нервной клетки и нервного волокна дегенератив¬ ные процессы — уоллеровская, ретроградная, транснейрональная дегенерации распространяются по ходу проводящих путей в Ц Н С , что было хорошо известно классикам-нейрогистологам, и показано Л .И . Смирновым (25), а позже S. Strich (148) и последующими исследователями.
Аналогичные результаты были получены при изу¬ чении морфологии Ч М Т в эксперименте (146). Так, морфологическое исследование мозга крысы, про¬ изведенное через 100 дней после травмы плечевого сплетения и соответствующих этому уровню спин¬ номозговых корешков, выявило гибель нейронов в коре мозга, контрлатеральной стороне повреждения,
ипролиферацию астроцитов в этих участках (2). Вероятно, что скорость распространения дегене¬
рации по нервным волокнам, в каждом конкретном случае, может быть различной. Во всяком случае, в отдельных наблюдениях продолжающиеся деструк-
тивные процессы в головном мозге были обнаруже¬ ны через 9—15 лет после ранения головы (25).
Исследования последних лет показали, что в течение первых двух дней после эксперименталь¬ ной травмы, отмечается увеличение размера очага первичной травмы мозга. Но это временное увели¬ чение объема поврежденного участка, вероятнее всего вызванного отеком мозга, постепенно умень¬ шается в течение последующей недели (147). В ин¬ тервале от 1 до 2 недель после травмы мозга, начинается размягчение очага ушиба в коре мозга, уменьшение объема ткани и параллельно этому наблюдается увеличение просвета желудочков моз¬ га. Это уменьшение объема ткани мозга является результатом резорбции некротизированной ткани
ичерез 1 год после экспериментального ушиба, объем коры мозга крысы, в среднем, на 35—40% меньше контрольных данных (146).
Изучение экспериментальной модели ДАП (105, 125, 126) также помогло проследить динамику де¬ структивных процессов в течение нескольких ме¬ сяцев. В случаях ДАП было показано, что момент первичной травмы не всегда совпадает с началом микроскопически видимых деструктивных процес¬ сов. По крайней мере, вторичная аксотомия может наступить даже через 90 дней после травмы мозга, которая в свою очередь «запустит» дегенерацию нервного волокна.
Работами A. Rink с соавт. (131), D. Smith с соавт. (146) и других исследователей, уже в середине 90-х годов показано, что причиной атрофии мозга после Ч М Т может быть не только дегенерация нерв¬ ных волокон, распространяющаяся по проводящим путям Ц Н С от исходного участка первичного по¬ вреждения мозга. Гибель нейронов может насту¬ пить в результате апоптоза клеток, находящихся даже в противоположном полушарии. В первую очередь отмечают гибель нейронов гиппокампа.
Хорошо известно, что у многих пациентов пос¬ ле травмы мозга, достаточно полно восстанавлива¬ ются утраченные функции, несмотря на то, что при КТ, М Р Т головного мозга у многих из них выявля¬ ется атрофия участков мозга, ответственных за эти функции (91). Например, нарастающее улучшение зрения, после травмы зрительного нерва, может идти параллельно уменьш ению клеток ретины . Вероятно, что внутренние пластические адаптив¬ ные процессы в «выживших» нейронах и их от¬ ростках, могут перекрывать первичные поврежде¬ ния структуры.
Постепенное выяснение механизмов вторичных повреждений мозга и выявленный во многих случаях определенный интервал времени между первичным
ивторичным повреждением мозга, стимулирует ис¬ следователей к поиску путей, предупреждающих развитие вторичных повреждений или, по край¬ ней мере, уменьшающих их возможные последст¬ вия (77, 157).
203
Руководство по черепно мозговой травме
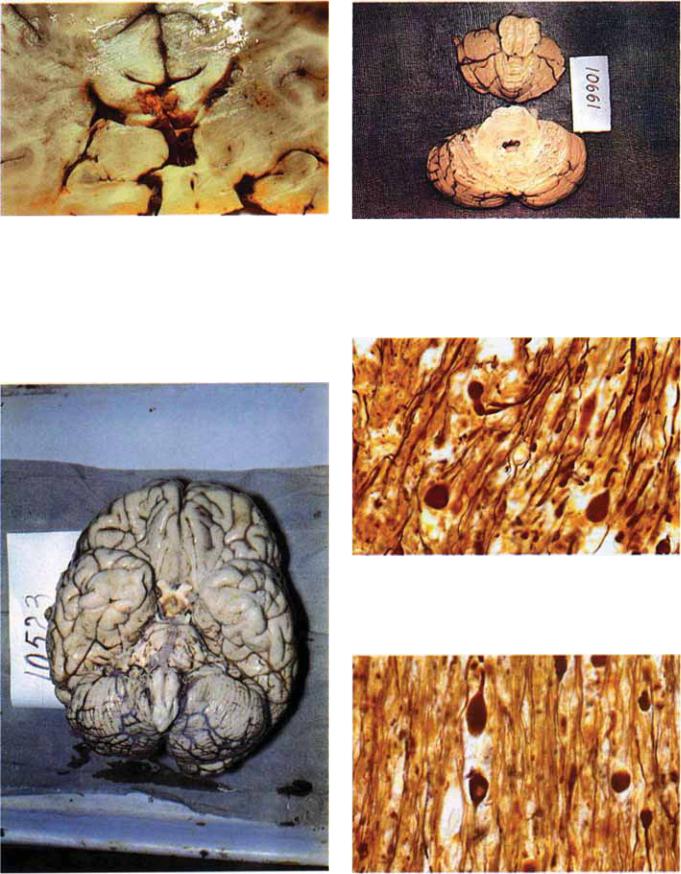
Рис. 5.7. Очаговый разрыв и кровоизлияние в мозолистом теле. |
Рис. 5.9. |
Фронтальные срезы ствола мозга и мозжечка в слу¬ |
Диффузное аксональное повреждение мозга. Смерть на 5 день |
чае ДАП |
(смерть на 9 день после травмы). Отсутствие макро¬ |
после дорожно-транспортного происшествия. |
скопически видимых повреждений в стволе мозга. |
|
Рис. 5.10. Участки неравномерного набухания аксонов, деструкция нервных волокон, аксональные шары. Импрегнация серебром по Билыповскому, *400.
Рис. 5.8. Отсутствие макроскопически видимых корковых по- |
|
ражений мозга в случае ДАП . Смерть на 15 день после автока- |
Рис. 5.11. Типичные аксональные шары. Импрегнация сереб- |
тастрфы. |
ром по Бильшовскому, х400. |
204
Патологическая анатомия черепно мозговой травмы
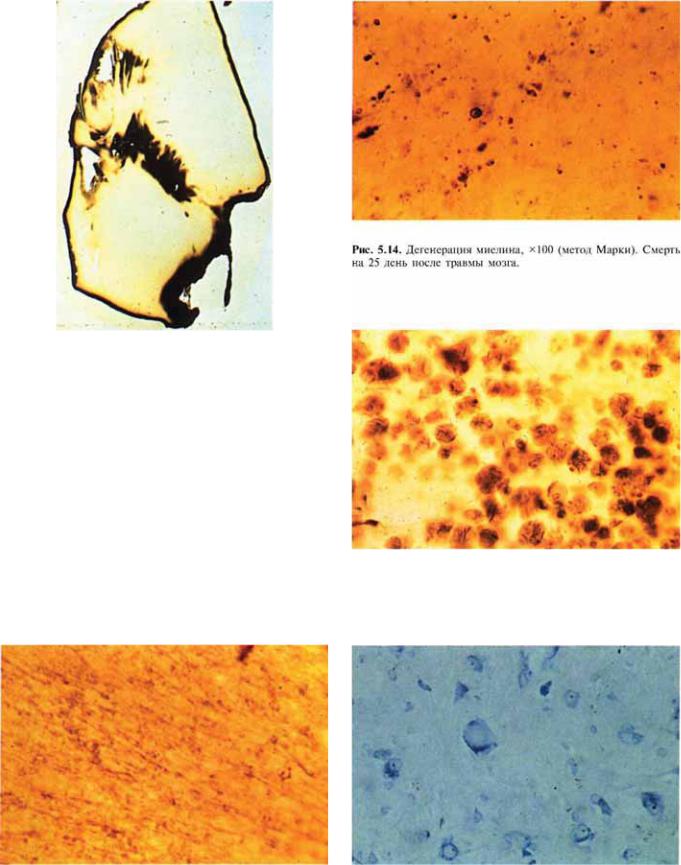
Рис. 5.12. Поперечный срез ствола мозга и мозжечка. Дегенерация миелина в ножках мозжечка (метод М арки). Смерть на 25 день после травмы мозга.
Рис. 5.15. М акрофаги, нагруженные фрагментами дегенерированного миелина, х400 (метод М арки).
Рис. 5.13. Миелиновые шары, расположенные по ходу нерв- |
Рис. 5.16. Аксональная реакция в нейроне в виде центрально- |
ных волокон, х100 (метод М арки). Смерть на 5 день после |
го хроматолиза, эксцентричного расположения ядра, х200 (ок- |
травмы мозга. |
раска по Нисслю). |
205
Руководство по черепно мозговой травме
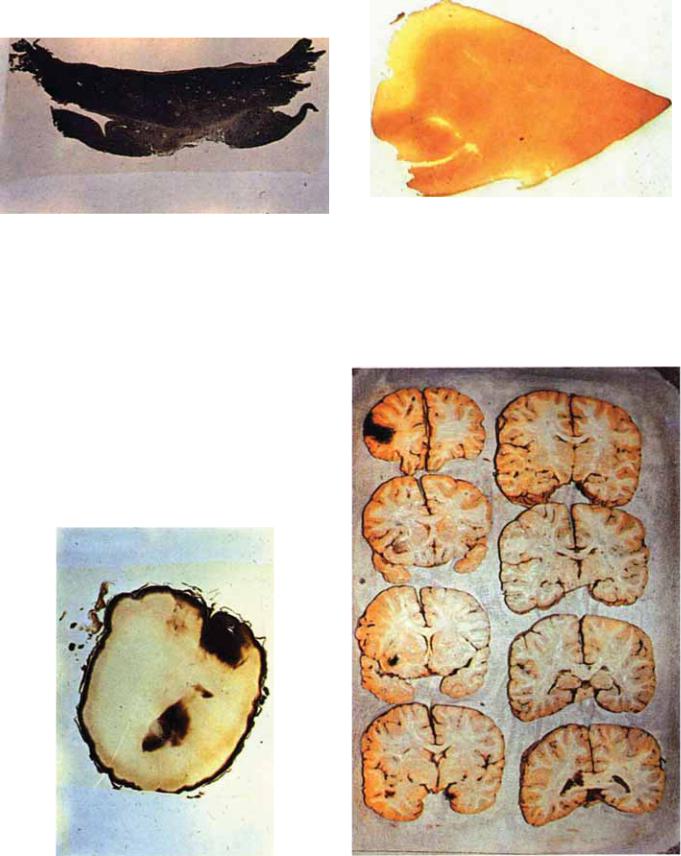
Рис. 5.17. Диффузное аксональное повреждение мозга. 101 день |
Рис. 5.19. Дегенерация миелина в субкортикальном белом ве- |
после травмы (окраска по Ш пильмайеру). М ножественные |
ществе (метод М арки). ДАП, 101 день после травмы. |
очажки демиелинизации, на месте формирования микрогли- |
|
альных узелков. |
|
Рис. 5.18. Дегенерация миелина в пирамидном тракте в про¬ |
Рис. 5.22. Сочетание ДАП и ушиба мозга. Фронтальные сре¬ |
долговатом мозге. ДАП, 101 день после травмы. |
зы, проведенные через оба полушария мозга. |
206
Патологическая анатомия черепно мозговой травмы
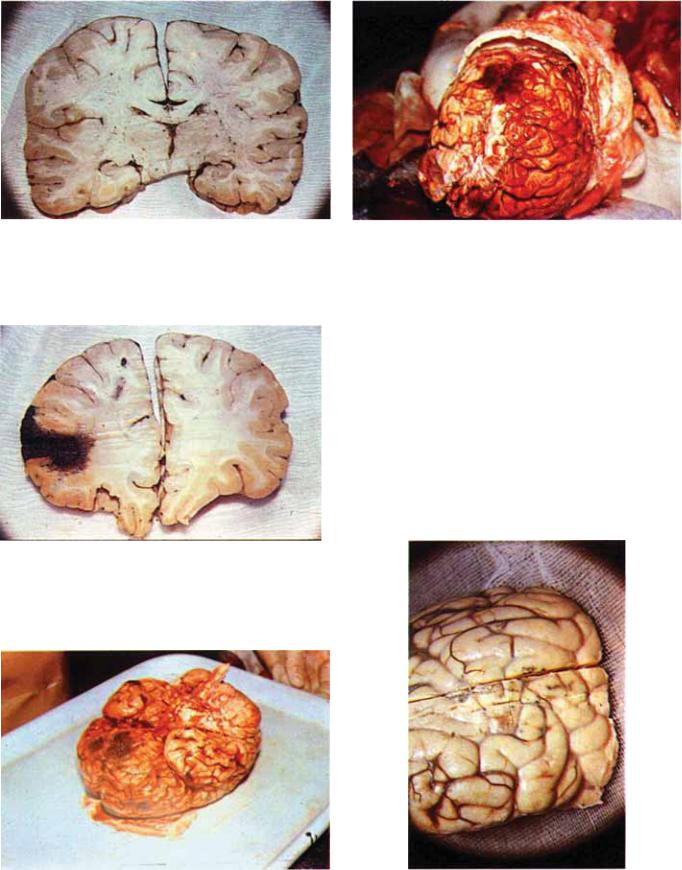
Рис. 5.23. Очаговый разрыв и кровоизлияние в мозолистом |
Рис. 5.26. Очаговое повреждение мозга. Ушиб конвекситаль- |
теле (фрагмент рис. 5.22). |
ной поверхности лобных долей. |
Рис. 5.24. Ушиб мозга в правой лобной доле (фрагмент рис. 5.22).
Рис. 5.25. Очаговое повреждение мозга. Ушиб орбитальной |
Рис. 5.27. Ушиб мозга легкой степени. Сгруппированные то¬ |
поверхности лобных долей. |
чечные кровоизлияния. |
207
Руководство по черепно мозговой травме
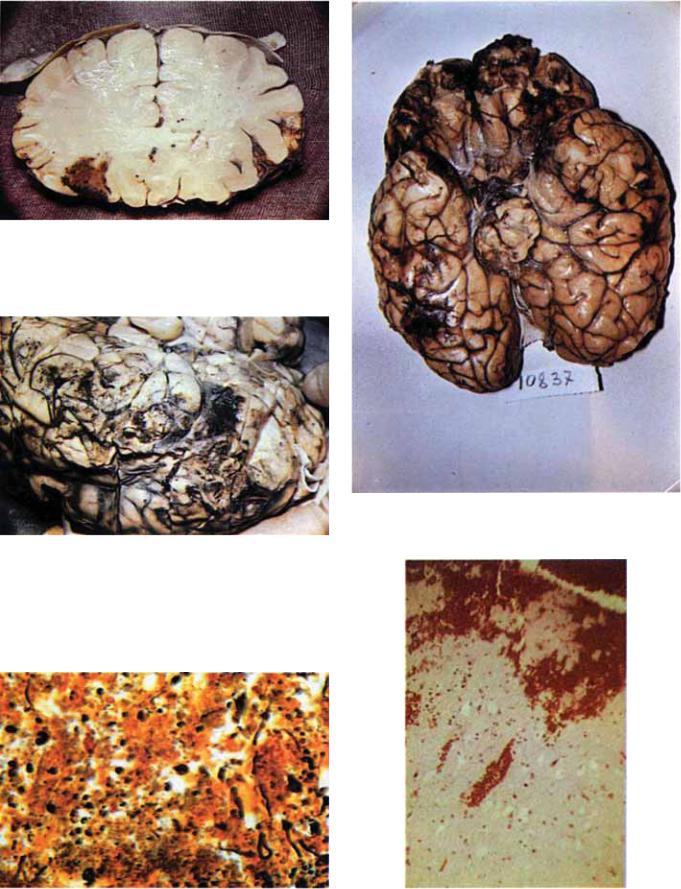
Рис. 5.28. Ушиб мозга средней степени. Ф ронтальный срез полушарий мозга, проведенный через клюв мозолистого тела. Контузионный очаг с кровоизлиянием на орбитальной поверх¬ ности левой лобной доли.
Рис. 5.29. Ушиб мозга тяжелой степени, захватывающий лоб¬ ную и височную доли. Разрыв мягких мозговых оболочек.
Рис. 5.31. Мозговой детрит в очаге ушиба, х200 (импрегнация серебром по Бильшовскому).
Рис. 5.30. Ушиб мозга тяжелой степени. Размозжение полю¬ сов лобных долей, субарахноидальное кровоизлияние, вторич¬ ное кровоизлияние в ствол мозга.
Рис. 5.32. Кровоизлияние в зоне ушиба мозга, х100 (гемато¬ ксилин - эозин).
208
Патологическая анатомия черепно мозговой травмы
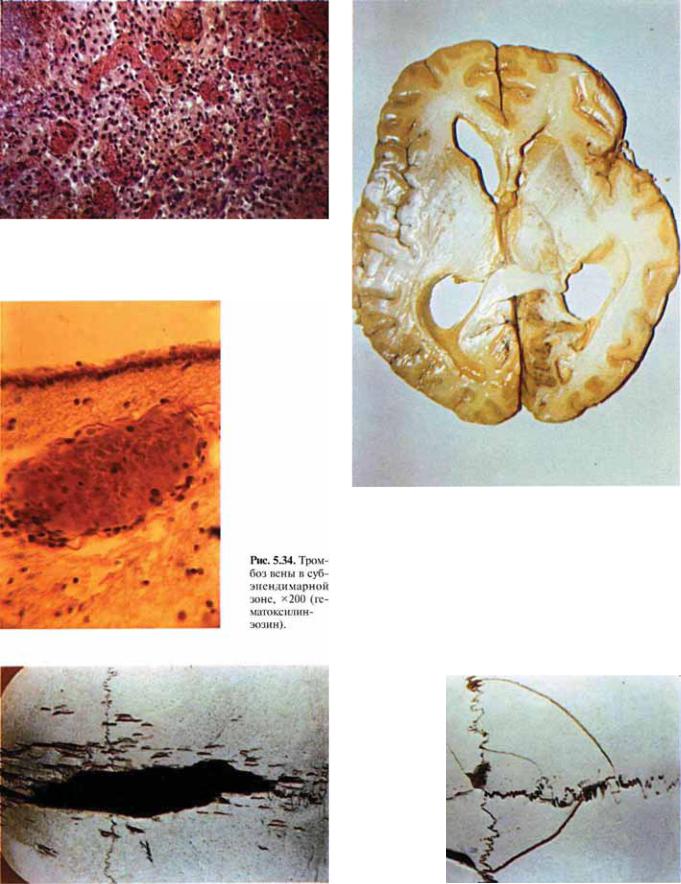
Рис. 5.33. Периконтузионная зона мозга: нарушение микроциркуляции, глиальная гиперплазия, х100 (гематоксилин-эо¬ зин).
Рис. 5.35. Горизонтальный срез полушарий мозга на уровне островка. Деформация переднего рога правого бокового желу¬ дочка мозга, вызванная сдавлением субдуральной гематомой, располагавшейся в правой лобно-височной области.
Рис. 5.36. |
Перелом костей свода ударом топора по голове (пре¬ |
Рис. 5.37. М ножественный перелом костей свода черепа (пре¬ |
парат П. |
О. Ромодановского) |
парат П. О. Ромодановского). |
209
Руководство по черепно мозговой травме
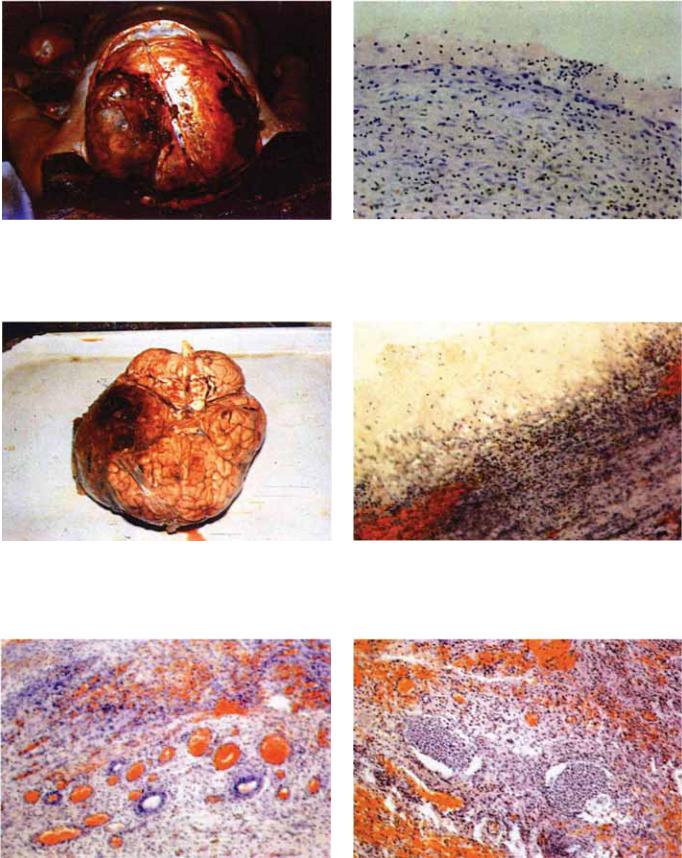
Рис. 5.38. Эпидуральная гематома в области нижней темен¬ ной дольки и правой височной доли. Субдуральная гематома в правой теменной височной области.
Рис. 5.39. Субдуральная гематома в сочетании с ушибом мозга тяжелой степени правой височно-теменной области.
Рис. 5.40. М акрокапилляры в наружной капсуле ХСГ, х100 (гематоксилин-эозин).
Рис. 5.41. Внутренняя выстилка капсулы ХСГ, представлен¬ ная вытянутыми веретиноформными клетками, х100 (гемато¬ ксилин - эозин).
Рис. 5.42. Врастание фибробластов из капсулы ХСГ в гемато¬ му, х100 (гематоксилин-эозин).
Рис. 5.43. Комплексы клеток арахноидэндотелия, расположен¬ ные в толще наружной капсулы ХСГ, х100 (гематоксилинэозин).
210
Патологическая анатомия черепно мозговой травмы
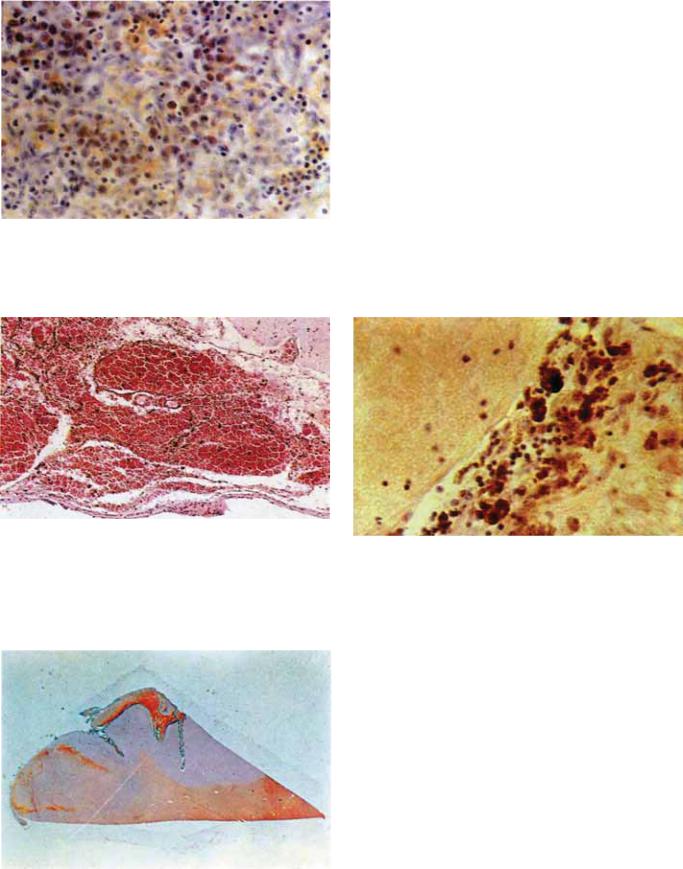
Рис. 5.44. Группы тучных клеток среди лимфо-плазмацитар- ного инфильтрата в капсуле ХСГ, х200 (гематоксилин-эозин).
Рис. 5.45. Субарахноидальное кровоизлияние, х100 (гемато¬ |
Рис. 5.47. Гемосидерофаги и свободно лежащие глыбки гемо- |
ксилин - эозин). |
сидерина в мягкой мозговой оболочке, х100 (гематоксилин- |
|
эозин). |
Рис. 5.46. Субарахноидальное кровоизлияние в зоне ушиба мозга. Макро-микропрепарат (окраска по Маллори).
211
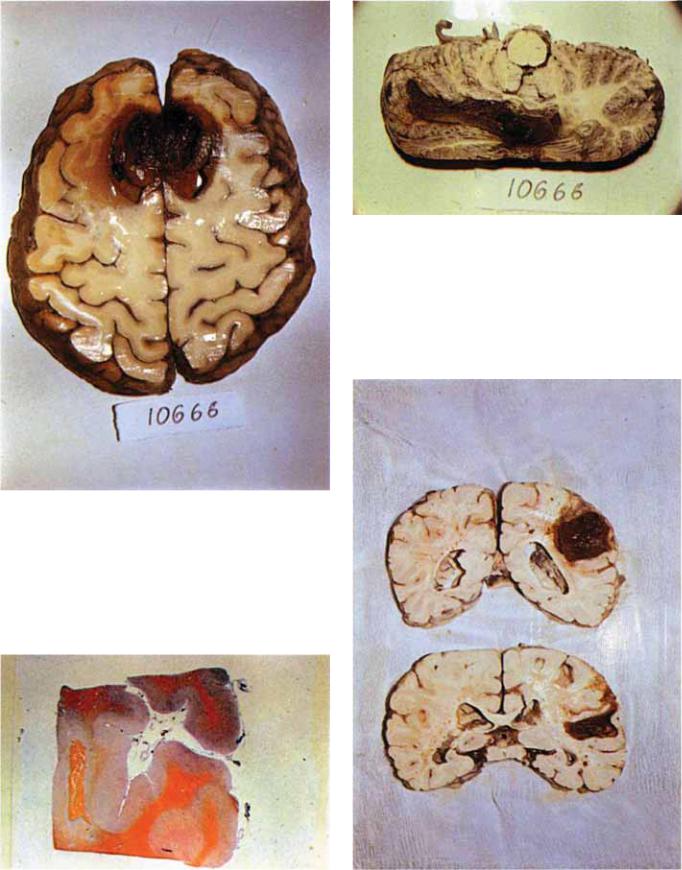
Руководство по черепно мозговой травме
Рис. 5.48. Горизонтальный срез полушарий мозга, проведен¬ ны й на уровне островка височной доли. Внутримозговая ме- дио-базальная гематома лобных долей.
Рис. 5.49. Внутримозговая гематома в субкортикальном белом веществе мозга. Макро-микропрепарат (окраска по Маллори).
Рис. 5.50. Фронтальный срез мозжечка и ствола мозга, прове¬ денный на уровне продолговатого мозга. Внутримозговая ге¬ матома в черве и полушарии мозжечка.
Рис. 5.51. Фронтальный срез полушарий мозга, проведенный на уровне колена мозолистого тела. Внутримозговая гематома в правой теменно-височной области.
212
