
3 курс / Топографическая анатомия и оперативная хирургия / Otvety_na_voprosy_Grudnaya_kletka
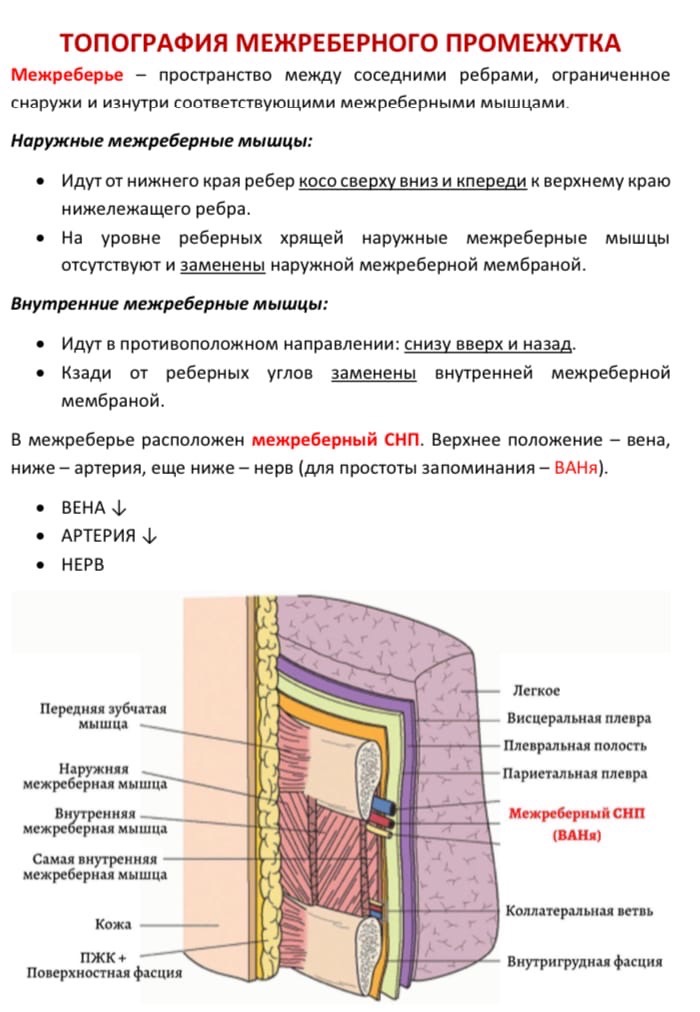
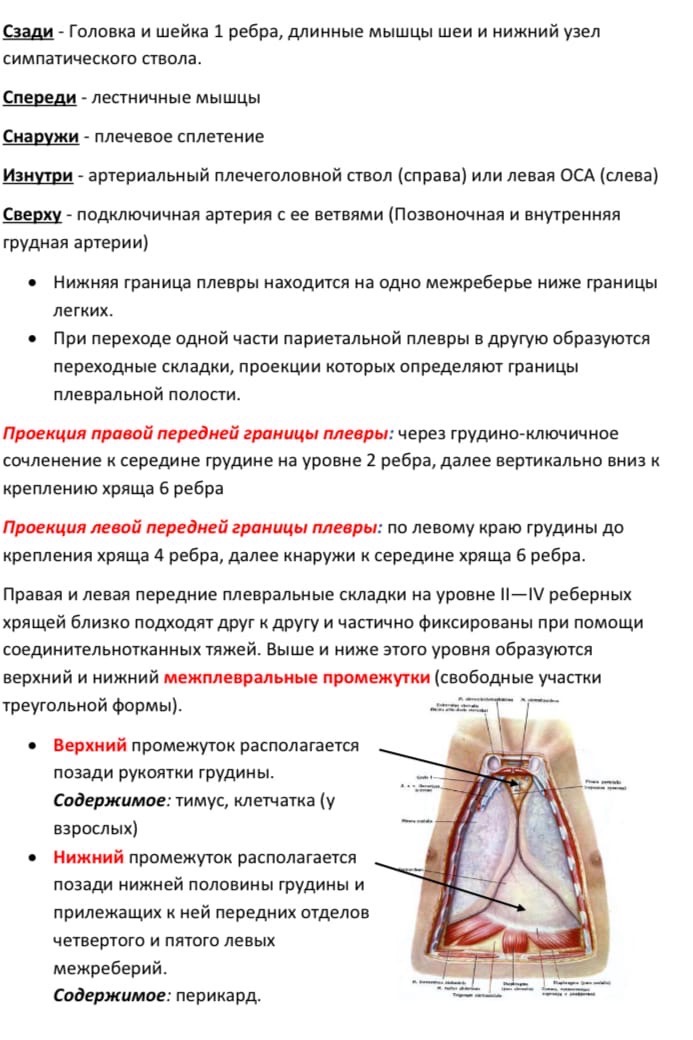
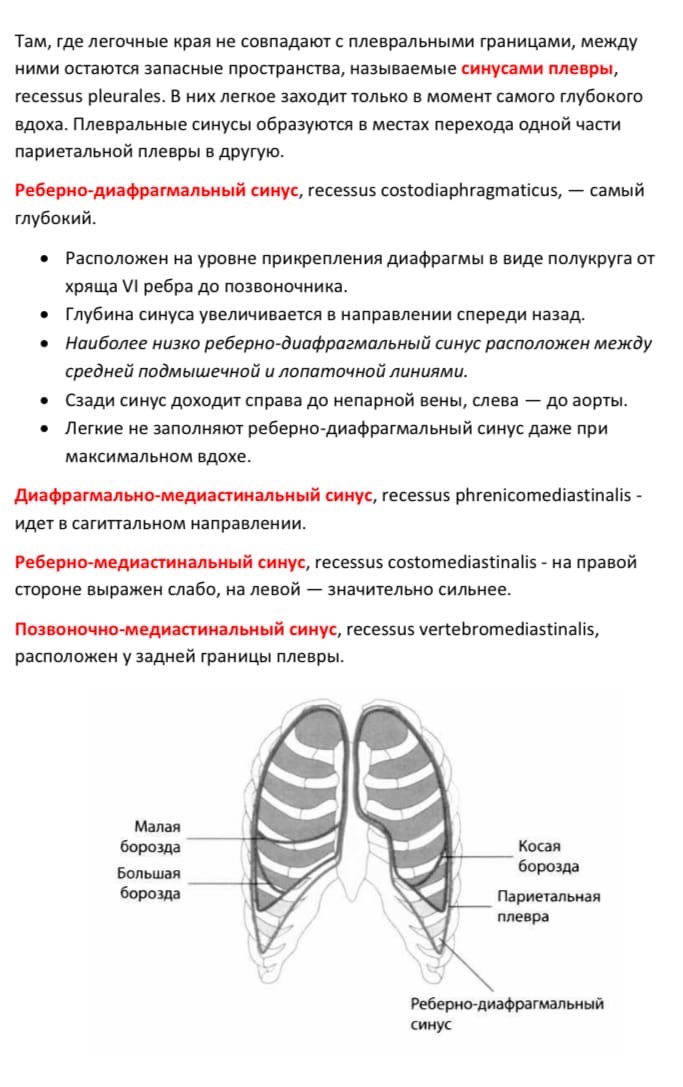
.docx1. Грудная клетка, мягкие ткани и костный остов. Топографическая анатомия межреберных промежутков, межреберный сосудисто-нервный пучок. Внутригрудная фасция, грудная полость, отделы грудной полости. Париетальная плевра, отделы купол, синусы. Переход париетальной плевры в висцеральную, легочная связка. Плевральная полость в норме и при патологии.








2. Топографическая анатомия молочной железы: положение, капсула дольки, подкожная клетчатка, околососковый круг, сосок. Поддерживающая связка, связки Купера. Лимфатические сети молочной железы. Симптомы втяжения кожи и «лимонной корочки» при раке. Пути лимфоотока и регионарные лимфоузлы. Итрамаммарная и ретромаммарная клетчатка. Источники возникновения маститов. Кровообращение молочной железы.











МАСТИТ И ЕГО ПРИЧИНЫ (ИСТОЧНИКИ)
Мастит — воспаление ткани молочной железы. Мастит возникает в результате инфицирования молочной железы бактериями. Проявляется набуханием железы, увеличением в размере, болезненности и повышении чувствительности, покраснением кожи и повышением температуры.
Причины мастита
Абсцессы молочной железыЧаще всего мастит вызывается стафилококковой инфекцией. Но при имеющемся в организме женщины источнике бактериальной флоры (инфекции дыхательной системы, ротовой полости, мочевыводящих путей, половых органов) мастит может вызываться ей. Иногда молочная железа инфицируется кишечной палочкой. Бактерии попадают в молочную железу с током крови и по млечным протокам.
Чаще всего мастит развивается как результат продолжительного патологического лактостаза (застоя молока в железе). При длительном отсутствии оттока молока из какой-либо области молочной железы там формируется благоприятная среда для размножения бактерий, развивающаяся инфекция провоцирует воспалительную реакцию, лихорадку, нагноение.
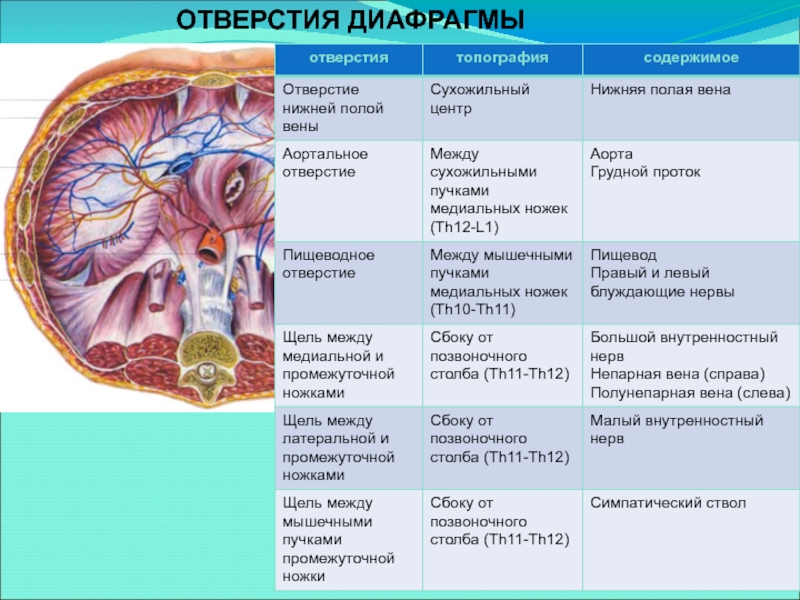
3. Топографическая анатомия диафрагмы: отделы, сухожильный центр, положение купола слева и справа, кровоснабжение. Грудинно-реберные и пояснично-реберные треугольники. Отверстия диафрагмы и их содержимое. Параэзофагеальные грыжи, возможные осложнения. Пороки развития диафрагмы.



ПАРАЭЗОФАГЕАЛЬНЫЕ ГРЫЖИ
Случаи параэзофагеальных грыж пищеводного отдела диафрагмы являются относительно редким явлением.
Их радикальное отличие от грыж скользящего типа состоит в том, что перемещение в область эпителиальной трахеопищеводной перегородки большой кривизны желудка, его дна, а также части петель тонкого или толстого кишечника происходит при фиксированном положении кардиального клапана: он продолжает оставаться под диафрагмой.
В результате перемещения вышеперечисленные органы оказываются ущемленными. Это нередко заканчивается серьезными механическими осложнениями.
В результате миграции перитонеального мешка, окружающего желудок, в грудную клетку происходит постепенное перемещение в нее сначала фундального отдела желудка, а затем и его большой кривизны. В процессе подъема большая кривизна обращается вверх, а малая кривизна, удерживаемая кардиальным клапаном, продолжает сохранять нижнее положение.
С течением времени в грудную полость может переместиться и весь желудок (вместе с тканями париетальной плевры). Вопреки перемещению желудка и ряда органов брюшной полости в область грудной клетки фиксация желудочно-пищеводного перехода продолжает сохранять нормальное поддиафрагмальное положение.
В очень редких случаях, когда наблюдается миграция желудочно-пищеводного перехода в грудную полость, говорят о наличии смешанной грыжи, нередко сопровождающейся недостаточностью кардиального жома (кардии).
Осложнения параэзофагеальных грыж очень часто заканчиваются летальным исходом, поэтому, несмотря на бессимптомность их протекания, больным рекомендуется оперативное лечение, предпринимаемое до развития осложнений. Показанием к немедленной операции является состояние, когда в область грудной клетки перемещается до 68% желудка.
Ввиду опасности увеличения грыжи и угрозы ущемления, параэзофагеальные грыжи подлежат оперативному вмешательству. Операция заключается в ушивании грыжевых ворот. Кроме того, при больших и комбинированных грыжах выполняют фундопликацию по Ниссену.
