
- •П роекция долей легкого на поверхность грудной клетки
- •Исследование голосового дрожания по передней поверхности грудной клетки
- •Для определения нижнего края легких используют тихую перкуссию.
- •С равнительная перкуссия лёгких по передней поверхности грудной клетки
- •15. Исследование артериального пульса: определение напряжения и наполнения. Определение дефицита пульса.
- •Наполнение пульса:
- •20. Определение левой границы относительной тупости сердца
- •33. Определение нижней границы абсолютной печеночной тупости
- •Нижняя граница - между верхней и средней третью расстояния между мечевидным отростком и пупком.
- •35. Пальпация селезёнки
20. Определение левой границы относительной тупости сердца
В норме левая граница относительной тупости сердца располагается в 5-м межреберье на 1-2 см кнутри от срединно-ключичной линии, совпадает с верхушечным толчком и образована левым желудочком.
Левая граница относительной тупости сердца определяется в том межреберье, где предварительно пальпаторно определен верхушечный толчок (в норме он располагается в 5 межреберье на 1-2 см кнутри от средне-ключичной линии, образуется левым желудочком и совпадает с левой границей относительной тупости сердца). При этом палец-плессиметр располагают вертикально и перемещают кнутри от передней подмышечной линии до перехода ясного легочного звука на притупленный. Используется тихая перкуссия. Если верхушечный толчок не пальпируется, перкуссию проводят в 5-м межреберье от передней подмышечной линии, передвигая палец плессиметр кнутри. Отметку ставят по наружному краю пальца-плессиметра, обращенному в сторону ясного легочного звука.
21. Определение правой границы абсолютной тупости сердца
Правую границу абсолютной тупости определяют после того, как определена правая граница относительной тупости сердца. Палец-плессиметр устанавливают вертикально в IV межреберье на границе относительной тупости и передвигают его влево от притупленного звука до появления тупого звука (используют тишайшую перкуссию). Перкуторный удар наносят по дистальной ногтевой фаланге пальца плессиметра.
Обратите внимание! В норме правая граница абсолютной тупости сердца расположена по левому краю грудины.
22. Определение левой границы абсолютной тупости сердца
Левая граница абсолютной тупости определяют после того, как определена левая граница относительной тупости сердца. Палец-плессиметр устанавливают в 5 межреберье на левой границе относительной тупости и перемещают его кнутри до появления тупого звука (используют тишайшую перкуссию).
Запомните! В норме левая граница абсолютной тупости расположена на 1-2 см. кнутри от границы относительной тупости.
2
 3.
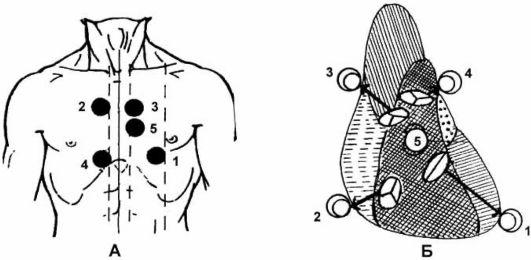
Точки аускультация сердца, порядок
аускультации
3.
Точки аускультация сердца, порядок
аускультации
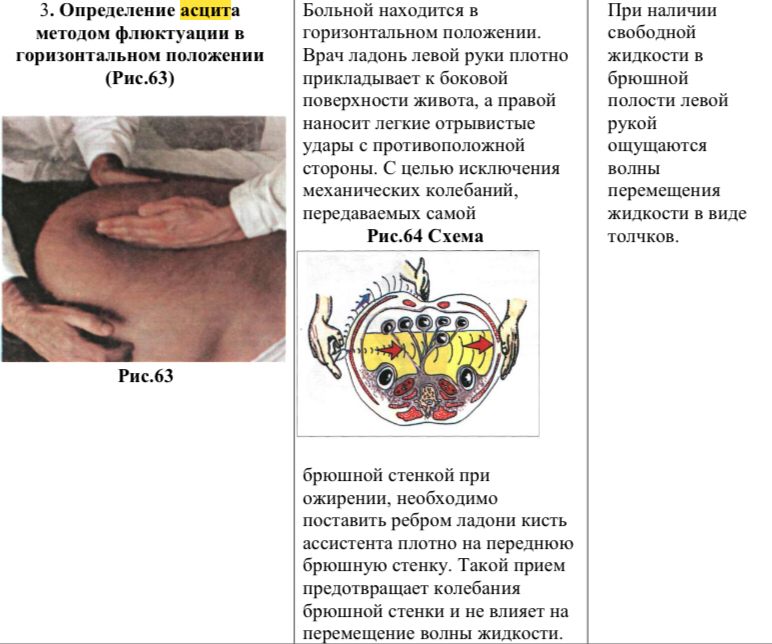
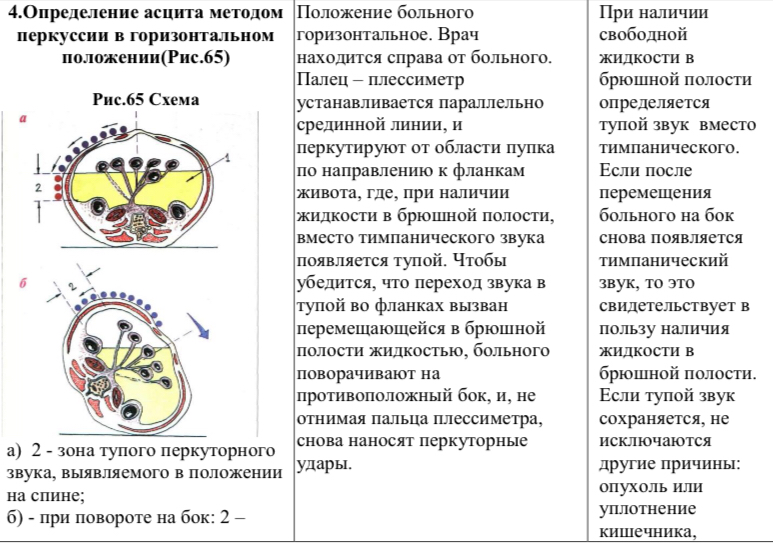
24. Определение асцита
Перкуссия живота применяется в основном для определения размеров печени, селезенки и для выявления асцита. В норме при перкуссии над всей поверхностью брюшной полости определяется тимпанический звук. При асците вместо тимпанита возникает тупой звук.

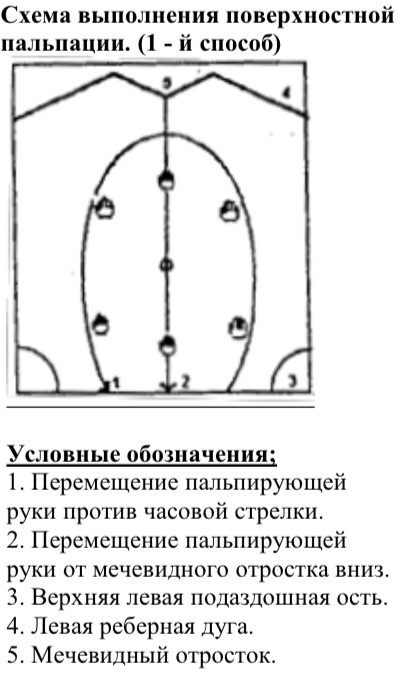
25. Поверхностная ориентировочная пальпация живота
Поверхностная пальпация осуществляется плавным нажимом кончиками пальцев 2,3,4,5 правой руки на переднюю брюшную стенку не более 2 - 3 см в глубину брюшной полости, при этом ладонь врач плашмя кладет на живот. Для определения степени расхождения прямых мышц живота и выявления грыж белой линии и пупочного кольца следует данные пальпации сочетать с осмотром передней брюшной стенки. Полусогнутые пальцы правой руки врач располагает по белой линии живота ниже мечевидного отростка и просит больного приподнять голову. При поднимании головы заметно выбухание в области белой линии живота, при этом прямые мышцы живота напрягаются, и при пальпации рука исследующего ощущает провал вглубь живота.
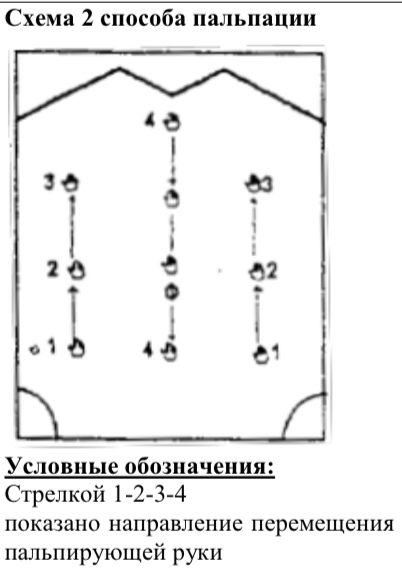
Выполнение пальпации проводить в определенном порядке против хода часовой стрелки.
а) Начинать пальпацию с левой подвздошной области, перемещая постепенно на 4-5 см. пальпирующую руку вверх по левому фланку до реберной дуги, затем к мечевидному отростку и далее вдоль правого подреберья, затем по правому фланку вниз до правой подвздошной области.
б
 )
Переместить пальпирующую руку в
эпигастральную (под мечевидный отросток)
область и провести пальпацию срединной
зоны сверху вниз до надлобковой области.
)
Переместить пальпирующую руку в
эпигастральную (под мечевидный отросток)
область и провести пальпацию срединной
зоны сверху вниз до надлобковой области.
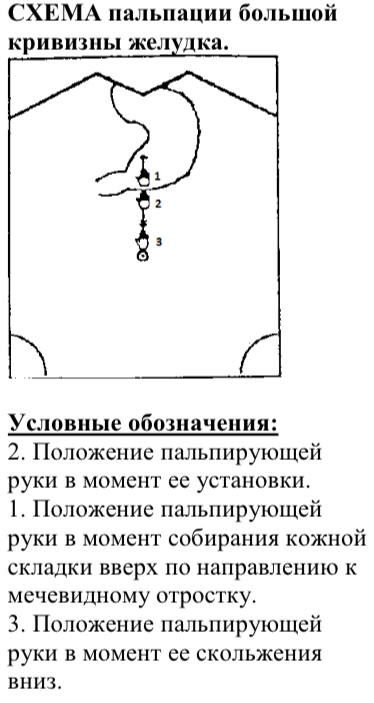
26. Методы определения большой кривизны желудка
3 см от мечевидного отростка, определять с помощью аускультации
Следовать рекомендациям по проведению пальпации большой кривизны желудка согласно схеме.
1) Установить пальцы пальпирующей руки на 3-4 см ниже мечевидного отростка по средней линии.
2) Собрать кожную складку вверх по направлению к мечевидному отростку.
3) Погрузить пальпирующие пальцы правой руки вовремя одного выдоха в брюшную полость.
4) Быстро скользить вниз по направлению к предполагаемой большой кривизне
Примечание: при безуспешности пальпации большой кривизны желудка на расстоянии 3-4 см ниже мечевидного отростка, следует установить пальцы пальпирующей руки ниже и попытаться пропальпировать большую кривизну в мезогастральной области.
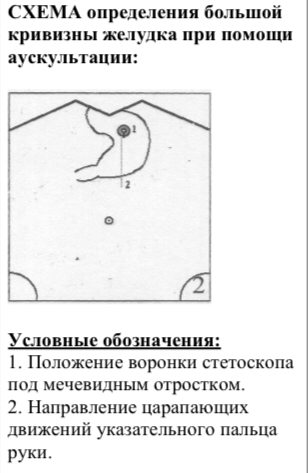
При невозможности определения большой кривизны желудка пальпаторным способом необходимо применить метод аускультативной аффрикции (рис. 54) или метод суккуссии (рис. 55, 56.) Необходимо следовать рекомендациям согласно схеме.
1. Установить воронку стетоскопа на область желудка под мечевидным отростком.
2. Производить царапающие движения пальцем ниже воронки стетоскопа сверху вниз.
3. Исчезновение шороха укажет место положения большой кривизны желудка
27. Пальпация сигмовидной кишки
1. Установить пальцы правой руки в согнутом положении на границе между наружной и средней третью линии, проведенной от пупка до передней верхней левой подвздошной ости. Основание ладони располагается
в направлении к пупку
2. Собрать кожную складку по направлению к пупку.
3. Следить за дыханием больного и погружать пальпирующую руку за несколько выдохов в брюшную полость.
4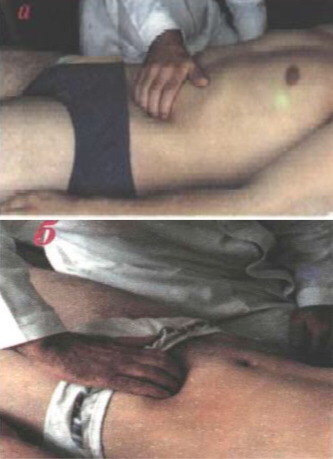 )
Скользить в направлении, противоположном
собиранию кожной складки к левой,
верхней, передней подвздошной ости.
)
Скользить в направлении, противоположном
собиранию кожной складки к левой,
верхней, передней подвздошной ости.

28. Пальпация слепой кишки
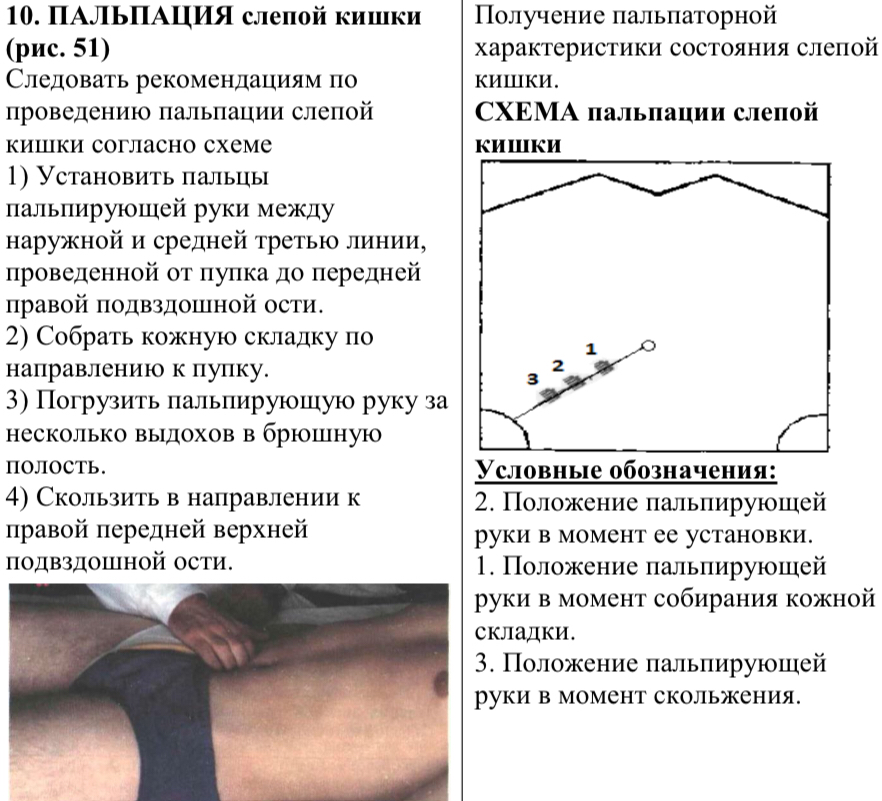
2 9.
Пальпация терминального отдела
подвздошной кишки
9.
Пальпация терминального отдела
подвздошной кишки
30. Пальпация восходящего отдела ободочной кишки
Следовать рекомендациям по проведению пальпации восходящей части ободочной кишки согласно схеме. Пальпация проводится бимануально.
1) Установить пальцы пальпирующей руки на 3-5 см выше проекции слепой кишки.Левая рука подводится под правый фланк.
2) Собрать кожную складку по направлению к пупку.
3) Погрузить пальпирующую руку в брюшную полость за несколько выдохов.
4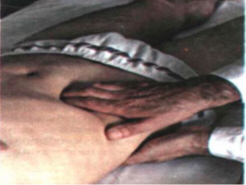
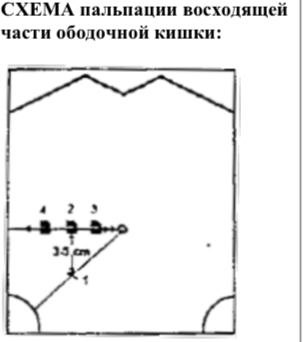 )
Скользить пальцами в направлении фланка.
)
Скользить пальцами в направлении фланка.
3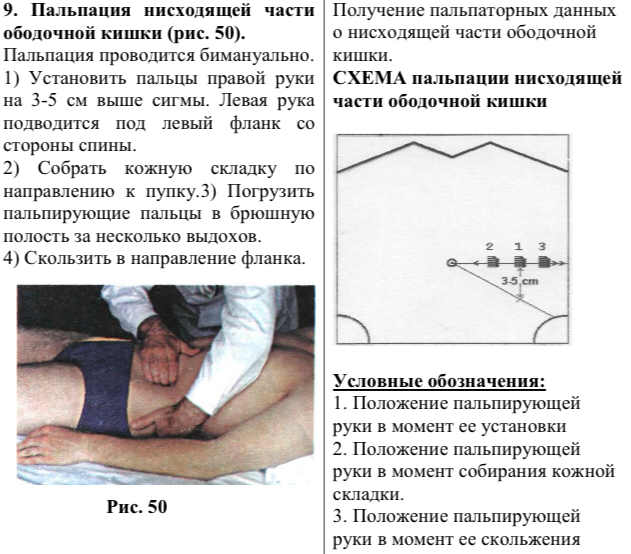 1.
Пальпация нисходящего отдела ободочной
кишки
1.
Пальпация нисходящего отдела ободочной
кишки
3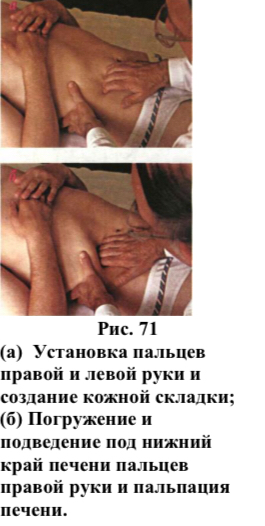
 2.
Пальпация печени (АХУЕТЬ)
2.
Пальпация печени (АХУЕТЬ)
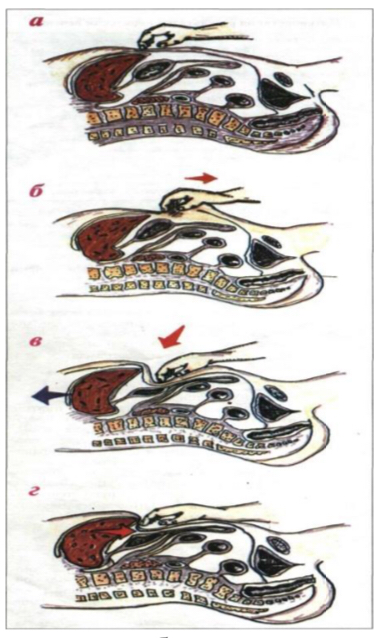
Необходимо усвоить два основных технических приема:
1) Установка пальцев рук. (Рис. 72. Схема.)
а) Правую руку располагают в области правого подреберья со слегка согнутыми пальцами, кончики которых должны быть на 1 - 2 см ниже перкуторно обнаруженной нижней границы печени. Ладонь левой руки охватывает нижний отдел правой половины грудной клетки, а большой палец находится спереди на передней поверхности реберной дуги, плотно охватывая ее. Этим приемом достигается ограничение подвижности грудной клетки во время вдоха в сторону и усиливается движение печени вниз навстречу пальпирующим пальцами правой руки. 2) Образование искусственного кармана.
б) Кончиками пальцев правой руки поверхностным движением собрать кожную складку вниз.
в) Погрузить кончики пальцев правой руки в глубину брюшной полости по направлению к правому подреберью во время выдоха и подвести их под нижний край печени.
г) Пальпация нижнего края печени во время медленного и глубокого вдоха кончиками пальцев правой руки в результате движения печени вниз в образованный карман и встречного движения пальцев вверх под давлением брюшной стенки. Для улучшения осязательного восприятия края печени рекомендуется продолжить скольжение пальцами вверх по поверхности печени во время вдоха. Примечание: для пальпации нижнего края левой доли печени, которая в норме пальпируется, полусогнутые пальцы правой руки устанавливают в правом подреберье по правой парастернальной линии ниже реберной дуги на 2 - 3 см.
