
3 курс / ПВБ Пропедевтика внутренних болезней / ПВБ Рейтинг 7 Весна 12
.pdf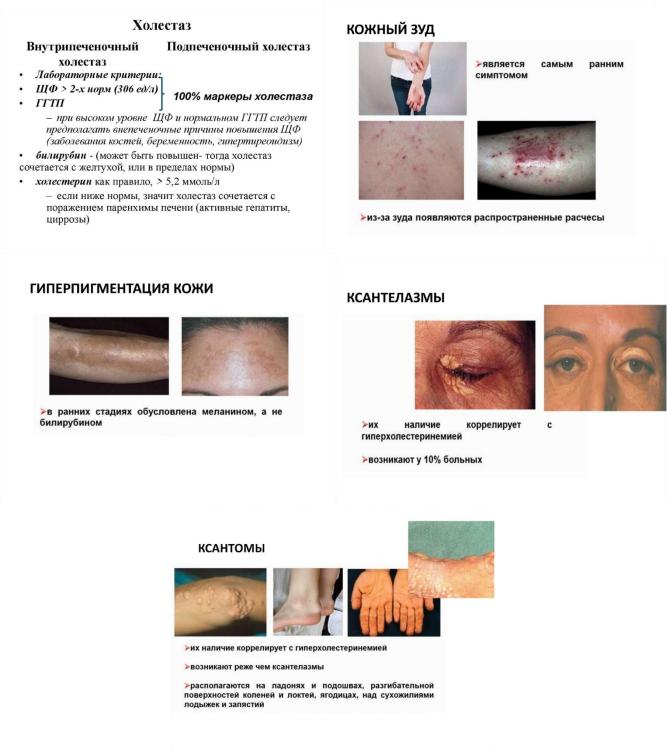

9. Геморрагический синдром при патологии печени и заболеваний крови.
10. Гепато-лиенальный синдром.
Гепатолиенальный синдром (греч. hēpar, hēpat[os] печень + лат. lien селезенка; синоним печеночно-селезеночный синдром) — сочетанное увеличение печени (гепатомегалия) и селезенки (спленомегалия), обусловленное вовлечением в патологический процесс обоих органов.
Встречается при заболеваниях, которые условно можно разделить на пять групп. К первой (самой большой) группе относят острые и хронические заболевания печени (диффузные и очаговые), заболевания, протекающие с расстройствами кровообращения в системах воротной и селезеночной вен (вследствие тромбоза или облитерации сосудов, врожденных и приобретенных дефектов, тромбофлебита), эндофлебит печеночных вен. Во вторую группу входят болезни накопления (гемохроматоз, гепато-церебральная дистрофия, болезнь Гоше и др.), амилоидоз. Третья группа объединяет инфекционные и паразитарные заболевания (инфекционный мононуклеоз, малярию, висцеральный лейшманиоз, альвеококкоз, затяжной септический эндокардит, сифилис, бруцеллез, абдоминальный туберкулез и др.). Четвертую группу составляют болезни крови и лимфоидной ткани (гемолитические анемии, лейкозы, парапротеинемический гемобластоз, лимфогранулематоз и др.). Пятая группа включает заболевания сердечно-сосудистой системы, протекающие с хронической недостаточностью кровообращения (пороки сердца, констриктивный перикардит, хроническую ишемическую болезнь сердца).
Сочетанное вовлечение в процесс печени и селезенки объясняется их тесной функциональной взаимосвязью с системой воротной вены, общностью их иннервации и путей лимфооттока, а также принадлежностью к единой системе мононуклеарных фагоцитов.
У детей Г. с. встречается чаще, чем у взрослых, что обусловлено анатомо-физиологическими особенностями растущего организма и своеобразной реакцией системы мононуклеарных фагоцитов на повреждающие факторы. Наиболее частой причиной Г. с. у детей являются наследственные заболевания обмена веществ, инфекционные болезни, гемолитическая болезнь новорожденных и врожденные гемолитические анемии, врожденные и приобретенные заболевания вен селезенки и воротной вены.
Степень увеличения печени и селезенки при Г. с. определяется характером основного заболевания и его стадией, но не всегда отражает тяжесть патологического процесса. Диагностическое значение имеет соотношение размеров печени и селезенки.
Распознавание Г. с. обычно не представляет трудностей и осуществляется путем пальпации и перкуссии. Наиболее сложная задача — определить причину Г. с. С целью выявления основного заболевания необходимо тщательно изучить характер жалоб, особенности анамнеза (в т.ч. семейного), провести детальное физикальное обследование. Так, Г. с. при заболеваниях первой группы может сопровождаться болью и чувством тяжести в правом подреберье, диспептическими расстройствами, астеническим синдромом, кожным зудом, желтухой. При заболеваниях печени, как правило, появляются так называемые печеночные знаки (телеангиэктазии на коже, гинекомастия, пальмарная эритема, «печеночный» язык, контрактура Дюпюитрена, пальцы в виде барабанных палочек, ногти в виде часовых стекол, выпадение волос); характерны признаки портальной гипертензии и геморрагического синдрома, раннее появление которых может указывать на поражение воротной вены и ее ветвей. При эндофлебите печеночных вен (см. Бадда — Киари болезнь) наблюдается стойкий асцит, гепатомегалия преобладает над спленомегалией. При тромбофлебите селезеночной вены, стенозе воротной и селезеночной вен спленомегалия преобладает над гепатомегалией, при этом желтуха и признаки печеночной недостаточности отсутствуют, иногда процесс протекает с лихорадкой, болями в левом подреберье, признаками периспленита, реже гаперспленизма (см. Селезенка). Нередко возникает кровотечение из варикозно-расширенных вен пищевода и желудка. В анамнезе могут быть указания на перенесенный вирусный гепатит или контакт с инфекционными больными, злоупотребление алкоголем, прием гепатотоксических препаратов, а также указания на острые приступы болей в животе или наличие лихорадки (при тромбозе или тромбофлебите селезеночных вен).
Во второй группе при гемохроматозе симптомы заболевания могут обнаруживаться у нескольких членов семьи, преимущественно у мужчин. Г. с. сочетается с гиперпигментацией кожи
ислизистых оболочек, признаками цирроза печени и сахарного диабета, гипогонадизмом; печеночные знаки встречаются редко; выраженные симптомы портальной гипертензии и печеночной недостаточности развиваются в терминальной стадии. При гепатоцеребральной дистрофии к жалобам «печеночного» характера позже присоединяются признаки поражения нервной системы (гиперкинезы, ригидность мышц, снижение интеллекта и др.); характерно кольцо Кайзера — Флейшера по периферии роговицы; отмечается семейный характер заболевания. При болезни Гоше (см. Липидозы) Г. е. синдром имеет прогрессирующий характер; у больных наблюдаются боли в костях, остеолиз большеберцовой и плечевой костей; отставание в физическом
ипсихическом развитии, поражение ц.н.с.; развивается гипохромная анемия, гиперспленизм. При амилоидозе гепатолиенальный синдром сочетается с сухой, бледной, «фарфоровой» кожей, макотороглоссией, реже — с желтухой холестатического характера (кожный зуд, ахоличный кал).
Гепатолиенальный синдром при заболеваниях третьей группы протекает на фоне повышенной температуры тела (от субфебрильных до фебрильных цифр) и других признаков интоксикации; отмечаются анемия, артралгии, миалгии. Четкая периодичность приступов, желтушность склер и герпетические высыпания характерны для малярии. Особое значение имеют анамнестические данные (проживание в эндемичной для данного заболевания местности, контакт с источником возбудителей инфекции, наличие у больного туберкулеза какой-либо локализации и др.)
Гепатилиенальный синдром при болезнях четвертой группы в зависимости от основного заболевания сочетается со слабостью, недомоганием, бледностью или желтушностью кожи, геморрагическим синдромом, лихорадкой, системным или регионарным увеличением лимфатических узлов, изменениями свойств эритроцитов и др. При острых лейкозах селезенка мало увеличена. При хроническом миелолейкозе она приобретает огромные размеры, причем спленомегалия предшествует увеличению печени. При хроническом лимфолейкозе печень увеличивается раньше, чем селезенка.
Гепатолиенальный синдром при заболеваниях пятой группы сопровождается выраженной одышкой, тахикардией, нарушением ритма сердца, периферическими отеками, накоплением жидкости в полости перикарда, плевральных полостях, асцитом; при пороках сердца, кардиомиопатии, ишемической болезни сердца отмечаются увеличение и изменение конфигурации
сердца, при констриктивном перикардите выраженные симптомы хронического венозного полнокровия сочетаются с нормальными или несколько уменьшенными размерами сердца.
Важную роль а диагностике играют тщательное исследование крови, в т.ч. биохимическое, позволяющее оценить состояние функции печени, определить содержание железа в сыворотке крови и др. показатели.
Для диагностики инфекционных и паразитарных заболеваний используют иммунологические, а также специальные, в т.ч. серологические, исследования. Инструментальные исследования, как правило, начинают с эхографии печени, желчного пузыря, селезенки, сосудов брюшной полости, внутри- и внепеченочных желчных протоков, проводят сканирование печени и селезенки, компьютерную томографию. Эти исследования позволяют уточнить истинные размеры печени и селезенки, дифференцировать очаговые и диффузные поражения печени. При необходимости осуществляют рентгенологическое исследование пищевода желудка, двенадцатиперстной кишки, используют лапароскопию и пункционную биопсию печени и селезенки (она имеет особенно большое значение в диагностике болезней накопления), исследуют пунктаты костного мозга, лимфатических узлов.
11. Лабораторные методы исследования и маркеры исследования функции печени, отражающие ее участие в пигментном, углеводном, белковом и жировом обмене.
Лабораторная диагностика болезней печени
Анализ биоматериала помогает определить, насколько печень справляется с каждой из своих функций. Сбой в одной или нескольких функциях формирует клиническую картину, на основании которой ставят диагноз. Для выявления патологий печени чаще всего используют следующие виды анализов:
•Исследование пигментного обмена
Выявление пигмента билирубина с помощью анализа крови позволяет проверить общие функции печени. Билирубин может быть конъюгированный (прямой) и неконъюгированный (непрямой), а также общий, включающий в себя оба показателя. Исследование назначают при симптомах желтухи и иных заболеваний печени.
•Билирубин мочи
Данный показатель проверяют в ходе общего анализа мочи, который терапевт назначает практически при любой симптоматике. В ходе анализа может быть обнаружен только прямой билирубин, поскольку неконъюгированный нерастворим.
•Определение концентрации желчных кислот в желчи
Исследование применяется для оценки состояния печени, желчного пузыря и желчных протоков, а также для контроля состояния больных гепатитом С. Повышенный показатель кислот может говорить о нарушении оттока желчи.
•Исследование белкового обмена
Анализ на содержание общего белка, альбуминов, глобулинов, фибриногена является индикатором выполнения печенью своей функции в белковом обмене.
•Исследование свертывающей системы
Основной анализ: определение протромбина — фермента, синтезирующегося в печени и определяющего свертываемость крови. Самый распространенный метод исследования — по Квику, сравнение свертываемости образца крови пациента с образцом-эталоном.
•Исследование экскреторной функции печени

Для оценки данной функции проводят специальный тест: в кровь пациента вводят раствор красящего вещества, через три минуты берут первичный анализ крови, а через 45 минут — повторный. В норме при втором анализе у человека должно оставаться не более 5% красителя. Если показатель выше 7%, говорят о нарушении экскреторной функции печени. Анализ актуален при застойных желтухах и переходе острого гепатита в хронический [2] .
•Определение холинэстеразы
Анализ уровня фермента, синтезируемого печенью, помогает оценить уровень синтетической активности органа. Эффективен в том числе для контроля выздоровления пациента.
•Исследование сывороточных ферментов
В эту группу входит определение аминотрансфераз и щелочной фосфатазы. Анализ на ферменты аланинаминотрансфераза (АлТ) и аспартатаминотрансфераза (АсТ) является одним из основных при выявлении патологий печени. Важно не только содержание этих веществ, но и соотношение АсТ/АлТ, в норме равное 1,33±0,42. Анализа показателя АлТ или АсТ (для маленьких детей — чаще второго) часто достаточно для первичного скрининга печени при отсутствии жалоб больного. Анализ щелочной фосфатазы помогает выявить метастатические опухоли и проблемы с желчными протоками.
•Определение углеводного обмена печени
Исследование проводят при подозрении на цирроз, гепатит и другие заболевания. Анализ схож с оценкой экскреторной функции: больному дают принять раствор галактозы или делают укол внутривенно. Затем через два часа берут анализ мочи и крови. Если нет проблем с углеводным обменом печени, галактоза в крови должна отсутствовать. В моче допустимо содержание не более 6 г/л вещества через два часа после приема и не более 1,5
г/л — через четыре. Повышенное содержание галактозы говорит об остром гепатите, а сохранение вещества в последующих пробах (через 10 и 24 часа) — о хроническом [4] .
Ниже мы приведем пример, какие показатели будут оценивать в лабораторных исследованиях. Разумеется, эта таблица не является полной: специалист может назначить и другие анализы. Проводить диагностику по результатам также должен врач. В таблице указаны лишь некоторые возможные причины отклонений, кроме того, данные нужно оценивать в совокупности.
|
|
|
|
|
|
|
Возможные |
|
|
Возможные |
|
|
|
|
|
|
|
|
|
|
|
||
|
Показатель |
|
|
Норма |
|
|
патологии при |
|
|
патологии при |
|
|
|
|
|
|
|
|
понижении |
|
|
повышении |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
встречается редко, |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
3,4–20,5 |
|
|
возможны |
|
|
гемолитическая, |
|
|
|
|
|
мкмоль/л [5] , |
|
|
искаженные |
|
|
паренхиматозная |
|
|
|
|
|
кроме |
|
|
результаты из-за |
|
|
или механическая |
|
|
|
|
|
новорожденных |
|
|
нарушения |
|
|
желтуха различной |
|
|
|
|
|
младше двух |
|
|
подготовки к |
|
|
этиологии: |
|
|
Билирубин общий |
|
|
недель (у них |
|
|
анализу или приема |
|
|
инфекционные |
|
|
|
|
|
показатель может |
|
|
лекарственных |
|
|
заболевания, |
|
|
|
|
|
быть выше, что |
|
|
препаратов. Также |
|
|
отравления, |
|
|
|
|
|
обычно не |
|
|
может быть |
|
|
онкология, резус- |
|
|
|
|
|
является |
|
|
симптомом |
|
|
конфликт, цирроз |
|
|
|
|
|
патологией) |
|
|
ишемической |
|
|
печени и др. |
|
|
|
|
|
|
|
|
болезни сердца |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
Билирубин прямой |
|
|
у взрослых с 19 |
|
|
|
|
|
острые и |
|
|
|
|
лет — менее 8,6 |
|
|
— |
|
|
хронические |
|
|
|
(конъюгированный) |
|
|
|
|
|
|
|
|||
|
|
|
мкмоль/л [6] |
|
|
|
|
|
гепатиты, |
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
отравления, |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
опухоли печени, |
|
|
|
|
|
|
|
|
|
|
|
наследственные |
|
|
|
|
|
|
|
|
|
|
|
заболевания и т.п. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
гемолитические |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Билирубин непрямой |
|
|
менее 19 |
|
|
— |
|
|
анемии, |
|
|
(неконъюгированный) |
|
|
мкмоль/л [7] |
|
|
|
|
инфекционные |
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
заболевания и др. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
механическая |
|
|
Билирубин мочи |
|
|
отсутствует [8] |
|
|
— |
|
|
желтуха, вирусный |
|
|
|
|
|
|
|
|
гепатит, метастазы |
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
в печени, цирроз |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
вирусные гепатиты, |
|
|
|
|
|
менее 10 |
|
|
|
|
|
алкогольные |
|
|
Желчные кислоты |
|
|
|
|
— |
|
|
поражения печени, |
|
|
|
|
|
мкмоль/л [9] |
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
цирроз, первичная |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
гепатома и др. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
непеченочные |
|
|
|
|
|
|
|
|
среди патологий |
|
|
патологии: |
|
|
|
|
|
С 14 до 60 лет — |
|
|
|
|
аутоиммунные, |
|
|
|
|
|
|
|
|
печени: цирроз, |
|
|
|
||
|
Общий белок |
|
|
64–83 г/л [10] , |
|
|
|
|
онкологические |
|
|
|
|
|
|
|
онкозаболевания, |
|
|
|
|||
|
|
|
|
далее — 62–81 г/л |
|
|
|
|
заболевания, |
|
|
|
|
|
|
|
|
гепатиты и др. |
|
|
|
||
|
|
|
|
|
|
|
|
|
обезвоживание и |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
др. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Протромбин |
|
|
78–142% (по |
|
|
гепатиты, цирроз |
|
|
— |
|
|
|
|
|
|
|
|
|
||||
|
|
|
Квику) [11] |
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
непеченочные |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
у мужчин: 5800– |
|
|
цирроз, гепатит, рак |
|
|
патологии: |
|
|
Холинэстераза |
|
|
14600 ед/л; у |
|
|
печени, а также ряд |
|
|
ожирение, |
|
|
|
|
женщин: 5860– |
|
|
заболеваний других |
|
|
психические |
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
11800 ед/л [12] |
|
|
органов |
|
|
заболевания, |
|
|
|
|
|
|
|
|
|
|
|
алкоголизм и др. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
у женщин старше |
|
|
|
|
|
некроз, цирроз, |
|
|
|
|
|
17 лет — менее |
|
|
|
|
|
|
|
|
Аланинаминотрансфераза |
|
|
|
|
обширный некроз, |
|
|
желтуха, |
|
|
|
|
|
31 ед/л; у мужчин |
|
|
|
|
|
|||
|
(АлТ) |
|
|
|
|
цирроз печени |
|
|
онкозаболевания |
|
|
|
|
|
– менее 41 |
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
печени и т.д. |
|
|
|
|
|
|
ед/л [13] |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
у женщин старше |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Аспартатаминотрансфераза |
|
|
17 лет — менее |
|
|
тяжелые формы |
|
|
онкозаболевания |
|
|
|
|
31 ед/л; у мужчин |
|
|
некроза, разрыв |
|
|
|
||
|
(АсТ) |
|
|
|
|
|
|
печени, гепатиты |
|
||
|
|
|
— менее 37 |
|
|
печени |
|
|
|
||
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
ед/л [14] |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|

|
|
|
|
40–150 ед/л у |
|
|
патологии, не |
|
|
цирроз, некроз |
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
связанные с |
|
|
|
||
|
|
|
|
женщин старше |
|
|
|
|
печени, |
|
|
|
Щелочная фосфатаза |
|
|
|
|
печенью: цинга, |
|
|
|
||
|
|
|
15 лет, у мужчин |
|
|
|
|
онкозаболевания, |
|
||
|
|
|
|
|
|
гипотериоз, |
|
|
|
||
|
|
|
|
старше 19 лет |
|
|
|
|
гепатиты и др. |
|
|
|
|
|
|
|
|
кретинизм и др. |
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
12. Хронический панкреатит. Определение. Симптоматология и лабораторноинструментальная диагностика. Принципы терапии.
Хронический панкреатит — длительное воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции.
Алкоголь является причиной 60-70% случаев ХП.
Курение
Риск развития ХП для курильщиков по сравнению с некурящими колеблется от 7,8 до 17,3, он повышается с увеличением числа выкуренных сигарет и длительностью курения. Курение — независимый фактор риска развития ХП.
Диета
Зависимость между белково-калорийной недостаточностью, присутствием в диете каких-либо определенных продуктов, а также гипертриглицеридемией, другими гиперлипидемиями и ХП не установлена.
Наследственные факторы
Мутации гена катионического трипсиногена приводят к развитию наследственного панкреатита. У больных НП симптомы обычно возникают гораздо раньше (в возрасте до 20 лет), заболевание быстро прогрессирует, на этом фоне повышается риск развития аденокарциномы поджелудочной железы.
Клинические проявления
Первичные клинические проявления ХП – боль в животе и недостаточность функции ПЖ, но у пациентов также могут проявляться последствия осложнений.
Боль в животе – основной симптом хронического панкреатита. Обычно боль локализуется в эпигастрии с иррадиацией в спину, усиливаясь после приема пищи и уменьшаясь в положении сидя или наклоне вперед. Боль наблюдается у 80-90% пациентов, у
10-20% отмечается "безболевой панкреатит". Приступы боли могут рецидивировать
(тип A: непродолжительные приступы боли с длительностью до 10 дней на фоне длительных безболевых периодов) иногда пациенты испытывают постоянную боль (тип B: более тяжелые и длительные эпизоды с безболевыми периодами длительностью 1-2-месяцев, чаще наблюдается при алкогольном хроническом панкреатите)
Существование феномена «выгорания поджелудочной железы» при панкреатите,
сопровождающегося спонтанным стиханием боли и развитием экзокринной недостаточности пока не доказано.
Клинически выраженная недостаточность внешнесекреторной функции ПЖ возникает только при снижении ее функциональной активности более чем на 90%. Клиническими
проявлениями нарушения всасывания жиров являются стеаторея и метеоризм, потеря массы тела (у 30—52% пациентов). У пациентов с алкогольным панкреатитом признаки мальдигестии возникают в среднем через 10 лет от появления первых клинических симптомов. Также может встречаться мальабсорбция жирорастворимых витаминов и витамина B12, но клинически гиповитаминозы проявляются редко.
Лабораторноинструментальная диагностика.
1.Общий анализ крови: ускоренное СОЭ, лейкоцитоз.
2.Общий анализ кала: стеаторея
3.Общий анализ мочи: амилаза (+)
4.Биохимический анализ крови: повышение уровня амилазы, глюкозы, холестерина, билирубина, щелочной фосфатазы, ГГТ, гамма-глобулина, белков острой фазы ; снижение уровня белка, кальция.
5.УЗИ органов брюшной полости: снижение эхогенности поджелудочной железы, наличие кисты, кальцификатов
6.Компьютерная томография, МРТ: изменение протоков железы
7.Радиоизотопное исследование
Консервативное лечение
Консервативное лечение пациентов с ХП направлено на купирование симптомов и предотвращение развитий осложнений, при этом выделяют 6 главных задач:
1.прекращение употребления алкоголя и отказ от курения;
2.определение причины боли в животе и попытка снижения ее интенсивности;
3.лечение недостаточности внешнесекреторной функции ПЖ;
4.выявление и лечение эндокринной недостаточности на ранних стадиях до развития осложнений; 5.нутритивная поддержка;
6.скрининг по поводу аденокарциномы ПЖ, особенно при наследственном панкреатите.

13. Функциональные заболевания желчевыделительной системы:
дискинезии желчевыводящих путей, дисфункция сфинктера Одди. Особенности симптоматологии, лабораторно-инструментальная диагностика. Принципы терапии
14. Хронический холецистит. Желчнокаменная болезнь. Симптоматология хронического холецистита и лабораторно-инструментальные методы диагностики. Принципы терапии
Желчнокаменная болезнь (жкб)— полиэтиологическое заболевание, характеризующееся образованием, камней в желчевыводящих путях: желчном пузыре (холецистолитиаз) и в протоках (холедохолитиаз).
Факторы риска:
•женский пол (соотношение мужчин и женщин 1: 2) горм. перестройка, прогестерон
•возраст (после 40 лет ЖКБ выявляют у каждой 5-й женщины и каждого 10-го мужчины)
•избыточная масса тела (индекс массы тела > 25кг/м2)
•беременность

Диагностика:
15. Хронический гепатит. Определение. Этиология вирусных гепатитов. Лекарственные и токсические поражения печени. Общая симптоматология и лабораторноинструментальная диагностика вирусных гепатитов. Принципы терапии.
