
3 курс / ПВБ Пропедевтика внутренних болезней / ПВБ Ответы Весна 9
.pdf
1. Синдром абдоминальной боли. Классификация. Этиопатогенез, характеристика, клиническое значение.

2. Основные методы исследования, общая семиотика при патологии пищевода.
ОБЩАЯ СИМПТОМАТИКА ЗАБОЛЕВАНИЙ ПИЩЕВОДА Заболевания пищевода характеризуются в основном симптомами, связанными с двумя видами патологического движения пищевого комка:
1)задержкой и/или замедлением антеградного движения и появлением ретроградного движения;
2)рефлюксом в пищевод содержимого желудка.
Поражения пищевода могут сопровождаться следующими жалобами: дисфагия, одинофагия
(болезненность во время глотания), изжога, регургитация, боли, кровотечение.
1.Самые распространённые методы исследования – это ph-метрия пищевода и манометрия - исследование двигательной функции пищевода.
2.Доп. Методы:
-эндоскопическое исследование,
-рентгенологическое исследование пищевода с барием - хронометрированный тест с проглатыванием воды
3. Синдром дисфагии. Виды дисфагии, классификация, клиническое значение.

Клинические симптомы:
-ощущение препятствия при прохождении пищи/жидкости по пищеводу, - чувство «застревания» пищи/жидкости,
-необходимость запивать пищу,
боль по ходу пищевода при глотании, - срыгивание, - потеря веса.
4. Основные методы исследования, общая семиотика при патологии желудка.
Инструментальные методы исследования
-Фиброэзофагогастроскопия (ФГС)
-Зондирование желудка тонким зондом
-Суточная рН-метрия желудка
К СИМПТОМАМ ЖЕЛУДОЧНОЙ ДИСПЕПСИИ ОТНОСЯТСЯ: а) тошнота б) рвота в) жидкий стул г) отрыжка д) изжога
5. Рвота. Механизм возникновения, виды рвоты, характеристика, клиническое значение.
Рвота — сложный рефлекторный акт, заключающийся в непроизвольном выбрасывании желудочного содержимого через пищевод, глотку, полость рта, который осуществляется за счет усиленной перистальтики нижних отделов желудка, расслаблении верхних отделов и пищевода при одновременном сокращении мышц диафрагмы и брюшной стенки.
Сложный механизм рвоты регулируется рвотным центром, расположенном в продолговатом мозге. Стимуляция этого центра происходит благодаря импульсам, которые передаются от рецепторов, расположенных в брюшине, почках и других органах. Стимуляция рвотного центра, в свою очередь, приводит к возникновению серии нервных импульсов, которые вызывают сокращения диафрагмы и мышц живота, а также расслабление мышц у входа в желудок, в результате чего происходит антиперистальтика и удаление содержимого желудка через рот.
В зависимости от механизмов возникновения рвоты, выделяют рвоту центрального происхождения, токсическую, связанную с отравлением организма тем или иным фактором, и висцеральную рвоту, т.е. рвоту, связанную с функциональными или органическими нарушениями деятельности внутренних органов.
Рвота центрального происхождения
Центральная рвота возникает без предшествующей тошноты, не связана с приемом пищи, сочетается не с болями в животе, а с головной болью, бывает скудной и не приносит значительного облегчения. данный тип рвоты может иметь рефлекторный механизм и возникать при неприятных впечатлениях, ощущении неприятных запахов. Центральная рвота может быть симптомом следующих заболеваний:
•Повышение внутричерепного давления.
•Мигрень.
•Опухоль головного мозга.
•Гипертонический криз.
•Менингит.
•Морская и воздушная болезнь.
Токсическая рвота
Токсическая рвота отмечается при различных интоксикациях и метаболических расстройствах:
•Отравление никотином, алкоголем, окисью углерода.
•Прием лекарственных препаратов (цитостатиков, НПВС, сердечных гликозидов).
•Хроническая почечная недостаточность.
•Диабетический кетоацидоз.
•Токсикоз беременных.
•Лучевая болезнь.
Висцеральная рвота
Висцеральная рвота связана с функциональными или органическими нарушениями деятельности внутренних органов. Обычно приводит к облегчению состояния больных, в связи с чем, они могут вызвать её искусственно с целью уменьшения болевых ощущений (например, при язвенной болезни).
Она может быть симптомом различных заболеваний желудочно-кишечного тракта, таких как:
•Гастрит, язва желудка, язва двенадцатиперстной кишки, рак желудка, рак пищевода.
•Острый и хронический холецистит, желчнокаменная болезнь.
•Острый и хронический панкреатит, рак поджелудочной железы.
•Острый перитонит, аппендицит, почечная колика.
•Кишечная непроходимость.
•Глистные инвазии.
С целью диагностики и определения причины возникновения рвоты, необходимо детально исследовать все особенности её проявления:
Рвота слизью, возникающая утром натощак, может отмечаться у больных хроническим алкоголизмом. Такая рвота может появляться и у больных хроническим бронхитом (особенно злостных курильщиков) во время изнурительного утреннего кашля.
Рвота, возникающая сразу после еды, наблюдается при остром гастрите, а также при локализации патологического процесса (язва, опухоль) в верхних отделах желудка. Рвота через 2,5-3 часа после еды наблюдается при поражении двенадцатиперстной кишки.
Рвота кислым желудочным содержимым может наблюдаться при обострении язвенной болезни, синдроме Золингера-Элиссона.
Желчь в рвотных массах обычно появляется при упорной и продолжительной рвоте. Кроме того, примесь желчи обнаруживают при желчнокаменной болезни. Рвота большим количеством

желчи может свидетельствовать о нарушении проходимости двенадцатиперстной кишки.
При распаде злокачественной опухоли пищевода или желудка рвотные массы приобретают гнилостный запах.
Каловая рвота свидетельствует о наличие кишечной непроходимости или свища между желудком и поперечной ободочной кишкой.
Кровавая рвота – основной симптом желудочно-кишечного кровотечения. При желудочном кровотечении рвотные массы имеют характерный вид кофейной гущи.
Врачи относят рвоту к рубрике R11 в Международной классификации болезней МКБ-10.
6. Синдром пищеводного, желудочного и кишечного кровотечения. Общая симптоматология кровотечений и основные клинические признаки кровотечений из верхних и нижних отделов желудочно-кишечного тракта.
Кровотечение - нередкий симптом и очень опасное осложнение заболеваний желудочнокишечного тракта, которое представляет угрозу жизни человека. Причины, которые вызывают кровотечения, разнообразны.
Чаще всего кровотечением сопровождаются следующие заболевания:
•гастродуоденальные язвы и эрозии;
•язва желудка;
•язва двенадцатиперстной кишки;
•воспалительные заболевания органов пищеварительного тракта;
•поражение сосудов;
•варикозное расширение вен пищевода;
•опухоли пищеварительного тракта;
•дивертикулы пищеварительного тракта;
•болезни крови.
Диагностика причин кровотечения
В первую очередь необходимо установить, в верхних или нижних отделах ЖКТ находится источник кровотечения. Для наглядности в таблице даны клинические проявления кровотечений и, исходя из них, локализация повреждений в пищеварительном тракте.

В зависимости от клинический проявлений желудочно-кишечные кровотечения могут быть скрытыми и явными, а тяжесть больного зависит от объема кровопотери.
Из инструментальных исследований наиболее результативна эндоскопия различных отделов пищеварительного тракта.
После остановки кровоточения, так называемого гемостаза, необходимо создать условия, чтобы образовавшийся тромб не рассосался. При рН>4 тромб не рассасывается, т.е. не подвергается лизису, а при рН>6 происходит нормальный процесс свёртывания крови.
Достижение таких величин кислотности в течение длительного времени достигается назначением ингибиторов протонной помпы, например, Контролока или Нексиума, под контролем суточного мониторинга рН.
Суточная рН-грамма больного К., 73 лет, с желудочно-кишечным кровотечением, полученная на приборе «Гастроскан-24»

7. Методы исследования кислотообразующей функции желудка. Диагностическое значение рНметрии.
Желудок представляет из себя сложную систему, содержащую как факторы агрессии, так и факторы защиты. Нарушение их взаимодействия и ведет к различным патологическим состояниям, которые можно назвать болезнями желудка. Именно в выяснении отношений между этими факторами и заключена цель внутрижелудочной pH-метрии. Ни один другой метод, из имеющихся сегодня, не в состоянии даже приблизиться к ней по степени проникновения в самые потаенные уголки физиологии и патофизиологии желудка.
Электрометрический метод измерения кислотности внутри желудка (внутрижелудочная pH-метрия), известный уже более 80 лет, благодаря созданию новых ацидогастрометров, переживает в наши дни второе рождение. Метод основан на возникновении разности потенциалов между двумя электродами, один из которых предназначен для сравнения, а второй – для окисления в агрессивной среде. Чем агрессивнее среда, то есть, чем выше активность ионов водорода, тем меньшую величину имеет разность потенциалов. Работу рН-зонда, несущего такие электроды, можно по аналогии сравнить с работой электрической батарейки. Подробности этого процесса Вы найдёте в разделе "Принципы рН-метрии".
В разделе "Показания к проведению рН-метрии" Вы найдёте перечень заболеваний, при которых рекомендуется проведение рН-метрии. Обращаем Ваше внимание, что есть разные виды рН-метрии, более подробное описание которых Вы найдёте в соответствующих разделах: длительная рН-метрия желудка и пищевода, кратковременная
внутрижелудочная рН-метрия и экспресс рН-метрия. Дальнейшее развитие метода привело к созданию нового направления - рН-импедансометрии.
Несколько особняком стоит эндоскопическая рН-метрия. Проводится она при проведении эндоскопического исследования. Такое исследование само по себе оказывает сильное раздражающее воздействие на желудок, поэтому результаты эндоскопической рН-метрии следует сравнивать с нормами, полученными при исследовании стимулированной секреции.
Проведение исследования состоит из нескольких этапов.
Во-первых, надо обратить внимание на пациента. Надо быть уверенным, что пациенту можно проводить зондовое исследование. Подробнее об этом смотрите разделы "Показания к проведению рН-метрии" и "Противопоказания к проведению рН-метрии".
Во-вторых, пациента к исследованию надо подготовить. Подробнее об этом в разделе "Подготовка пациента к исследованию".
В третьих, надо подготовить к работе соответствующий рН-зонд и регистрирующий прибор. Об этом в разделе "Аппаратура".
Далее надо подключить рН-зонд к регистрирующему блоку, установить рН-зонд пациенту под контролем показаний уровня рН на приборе (см. разделы "Трансназальное введение рНзонда", "Пероральное введение рН-зонда") и собственно провести само исследование.
По окончании исследования пациента освобождают от рН-зонда, который тут же отдают на соответствующую обработку, а результаты исследования обрабатывают и сохраняют в базе данных.
Сам процесс исследования сильно зависит от вида рН-метрии.
При кратковременной рН-метрии пациент находится в кресле под непосредственным наблюдением медицинского персонала, который и управляет всем процессом, включая проведение лекарственных тестов, установку соответствующих периодов исследования, выбор режимов.
При суточной рН-метрии (т.е. при рН-метрии продолжительностью до 48 часов) пациент ведёт

обычный образ жизни, быть может даже и вне лечебного учреждения. При этом пациент должен вести дневник, в котором он, по согласованию с врачом, отмечает свои действия и самочувствие. Если пациент может, то он ставит соответствующие метки с помощью клавиатуры регистрирующего блока.
Процесс исследования многогранен. Поэтому рекомендуем Вам ознакомиться с опытом других исследователей. Его Вы найдёте в разделе "Методические рекомендации".
8. Гастроэзофагеальная рефлюксная болезнь. Определение. Симптоматология. Дополнительные методы исследования. Принципы терапии
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – это хроническое рецидивирующее многосимптомное заболевание, обусловленное спонтанным, регулярно повторяющимся забросом в пищевод желудочного и/или дуоденального содержимого, приводящим к поражению нижнего отдела пищевода.
Такой заброс, т.е. продвижение содержимого желудка через нижний пищеводный сфинктер (НПС) в пищевод
называют гастроэзофагеальным рефлюксом (ГЭР). Это нормальное физиологическое явление, если возникает изредка после приема пищи и не сопровождается неприятными субъективными ощущениями. Но если таких забросов много и они сопровождаются воспалением или повреждением слизистой оболочки пищевода, внепищеводными симптомами, то это уже болезнь.
На развитие гастроэзофагеальной рефлюксной болезни также влияют и особенности образа жизни, такие как стресс, работа, связанная с наклонным положением
туловища, ожирение, беременность, курение, факторы питания (жирная пища, шоколад, кофе, фруктовые соки, алкоголь, острая пища).
Классификация ГЭРБ
Различают две формы ГЭРБ:
•Эндоскопически-негативная рефлюксная болезнь, или неэрозивная рефлюксная болезнь (НЭРБ). На её долю приходится около 70% случаев заболевания.
•Рефлюкс-эзофагит (РЭ) – около 30% случаев заболевания.
Причины развития ГЭРБ:
•Снижение тонуса нижнего пищеводного сфинктера (НПС).
•Снижение способности пищевода к самоочищению.
•Повреждающие свойства рефлюктата, то есть содержимого желудка и/или двенадцатиперстной кишки, забрасываемого в пищевод.
•Неспособность слизистой оболочки противостоять повреждающему действию забрасываемого рефлюктата.
•Нарушение опорожнения желудка.
•Повышение внутрибрюшного давления.
•Пептическая стриктура (сужение) пищевода около НПС, являющаяся осложнением хронической гастроэзофагеальной рефлюксной болезни.
Проявления ГЭРБ
•Проявляется ГЭРБ в первую очередь изжогой, кислой отрыжкой, которые чаще возникают после еды, при наклоне туловища вперед или в ночное время. Вторым по частоте проявлением данного заболевания является загрудинная боль, которая иррадиирует в
межлопаточную область, шею, нижнюю челюсть, левую половину грудной клетки.
К внепищеводным проявлениям заболевания относят легочные симптомы (кашель, одышка, чаще возникающие в положении лежа), отоларингологические симптомы (охриплость голоса, сухость в горле) и желудочные симптомы (быстрое насыщение, вздутие, тошнота, рвота).
Диагностика ГЭРБ
Методы диагностики ГЭРБ:
•Клинический по её проявлениям.
•Эндоскопическое исследование пищевода выявляет воспалительные изменения пищевода, эрозии, язвы, стриктуры пищевода, пищевод Барретта.
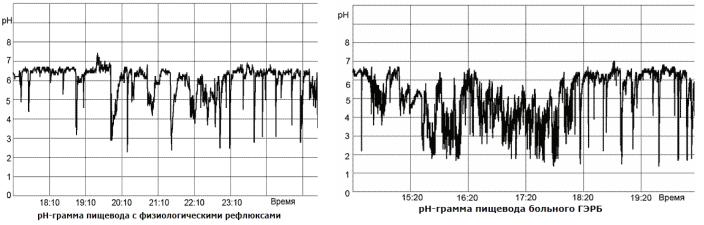
•Cуточное мониторирование рН в нижней трети пищевода определяет количество и продолжительность эпизодов заброса желудочного содержимого в пищевод, а также даёт возможность индивидуального подбора терапии и контроля эффективности действия препаратов. Например:
•Манометрическое исследование пищеводных сфинктеров позволяет выявить изменение тонуса пищеводных сфинктеров.
•Рентгенологическое исследование пищевода, которое выявляет грыжу пищеводного отверстия диафрагмы, эрозии, язвы, стриктуры пищевода.
•Желудочно-пищеводная сцинтиграфия позволяет оценить пищеводный клиренс.
•Совместная рН-импедансометрия пищевода исследует нормальную и ретроградную перистальтику пищевода и рефлюксы различного происхождения (кислые, щелочные, газовые).
•УЗИ.
Лечение ГЭРБ
•Основой лечения является изменение образа жизни - нормализация массы тела, исключение курения, уменьшение потребления алкоголя, жирной пищи, кофе, шоколада, газированных напитков, пищу следует принимать небольшими порциями, регулярно, ужин не позднее, чем за 2-3 часа до сна, необходимо исключить нагрузки, связанные с повышением внутрибрюшного давления, а также ношение тесных поясов, ремней и т.п. Спать рекомендуется с приподнятым положением (15-20 см) головного конца кровати. Подробнее об этом в разделе рекомендации при ГЭРБ.
В настоящее время разработано Гштадское руководство по лечению ГЭРБ, в котором выделено 3 этапа оказания помощи пациентам: самолечение, первичная медицинская помощь (терапевт) и специализированная медицинская помощь (гастроэнтеролог).
•Если изжога или регургитация возникают 1 раз/нед. и реже, предполагается возможность самостоятельного их купирования лекарственными препаратами, обычно рекомендуемыми фармацевтом в аптеке. На этом этапе наиболее приемлемыми средствами являются антациды, но при необходимости могут использоваться ИПП и блокаторы Н2-гистаминовых рецепторов.
•Если изжога или регургитация возникают 2 и более раз в неделю - требуется обращения к терапевту, который проводит общеклиническое обследование без применения без дополнительных исследований.
•Наличие симптомов «тревоги», или атипичных внепищеводных проявлений ГЭРБ, является показанием для консультации гастроэнтеролога.
Медикаментозная терапия ГЭРБ направлена, в основном, на лечение эзофагита, уменьшение количества эпизодов ГЭР, снижение повреждающих свойств рефлюктата, улучшение пищеводного клиренса и защиты слизистой оболочки пищевода и включает, как правило, три группы препаратов – антисекреторные средства (в основном это ингибиторы протонной помпы), прокинетики, антациды.
Наиболее эффективным препаратами для лечения ГЭРБ являются ингибиторы протонной помпы (ИПП)
– омепразол, панторазол, лансопразол, рабепразол, эзомепразол и декслансопразол. Препа раты эффективны и безопасны при длительном применении (месяцами).
При лечении ГЭРБ применяют невсасывающиеся антациды трёх поколений: I-е поколение
– фосфалюгель (алюминия фосфат в сочетании с антисептиком и агар-агаром), II-е поколение – алюминиево-магниевые антациды (маалокс, мегалак, алмагель и др.), III-е поколение – алюминиево-магниевые антациды в комплексе с альгинатами (топалкан, гевискон и др.).
Наиболее эффективны невсасывающиеся антациды II-ого поколения, прежде всего маалокс. Ориентировочно антациды назначаются в течение 4-6-8 недель. Они также могут назначаться симптоматически, когда изжога беспокоит редко.
В качестве прокинетика применяют мотилиум. Курс лечения при катаральном или эндоскопически негативном эзофагите длится около 4 недель, при эрозивном 6-8 недель, при отсутствии эффекта лечение может быть продолжено до 12 недель и более.
При щелочном (желчном) рефлюксе показан урсосан или урсофальк.
Критерием выздоровления является исчезновение клинических симптомов и данные эндоскопического исследования.
Врачи относят гастроэзофагеальную рефлюксную болезнь к рубрике K21 в Международной классификации болезней МКБ-10.
