
3 курс / ПВБ Пропедевтика внутренних болезней / Весенний семестр / 5 / МЕТОД.РЕКОМЕНДАЦИИ ревм, пор. сердца
.pdf
ФЕДЕРАЛЬНОЕ ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ОБРАЗОВАНИЯ «РОСТОВСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ» МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
Кафедра пропедевтики внутренних болезней
Ткачёв А.В., Веселова Е.Н., Асланов А.М.
РЕВМАТИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА ПРИОБРЕТЕННЫЕ ПОРОКИ СЕРДЦА
Методические рекомендации
Ростов-на-Дону
2021
ФЕДЕРАЛЬНОЕ ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ОБРАЗОВАНИЯ «РОСТОВСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ» МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
Кафедра пропедевтики внутренних болезней
Ткачёв А.В., Веселова Е.Н., Асланов А.М.
РЕВМАТИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА ПРИОБРЕТЕННЫЕ ПОРОКИ СЕРДЦА
Методические рекомендации
Ростов-на-Дону
2021
УДК: 616.72-002.77(075.8) ББК: 54.191я7
Т48
Ревматическая болезнь сердца. Приобретенные пороки сердца: Методические рекомендации / сост.: А.В. Ткачёв, Е.Н. Веселова, А.М. Асланов ; ФГБОУ ВО РостГМУ Минздрава России, кафедра пропедевтики внутренних болезней. - Ростов-на-Дону : Издво РостГМУ, 2021. - 24 с.
Методические рекомендации составлены в соответствии с требованиями федерального государственного образовательного стандарта высшего образования. Изложены основные клинические симптомы и синдромы ревматической болезни сердца и приобретенных пороков сердца. Основное внимание уделено результатам объективного исследования больных данной патологией.
Методические рекомендации подготовлены на кафедре пропедевтики внутренних болезней ФГБОУ ВО РостГМУ Минздрава России, предназначены для студентов всех факультетов медицинских высших учебных заведений.
Составители: Ткачёв А.В., Веселова Е.Н., Асланов А.М.
Рецензенты:
Заведующий кафедрой внутренних болезней № 1 ФГБОУ ВО РостГМУ Минздрава России, д.м.н., профессор Терентьев В.П.
Заведующий кафедрой внутренних болезней № 2 ФГБОУ ВО РостГМУ Минздрава России, д.м.н., профессор Кастанаян А.А.
Утверждено центральной методической комиссией ФГБОУ ВО РостГМУ Минздрава России.
Одобрено на заседании кафедры пропедевтики внутренних болезней ФГБОУ ВО РостГМУ Минздрава России.
©ФГБОУ ВО РостГМУ Минздрава России, 2021
©Ткачёв А.В., Веселова Е.Н., Асланов А.М., 2021
ОСТРАЯ РЕВМАТИЧЕСКАЯ ЛИХОРАДКА (ОРЛ)
ОРЛ (Историческое название - Ревматизм, болезнь СокольскогоБуйо) - токсико-иммунологическое системное воспалительное заболевание соединительной ткани с преимущественным поражением сердечнососудистой системы (кардит), суставов (мигрирующий полиартрит), головного мозга (хорея) и кожи (кольцевидная эритема, ревматические узелки), развивающееся в связи с острой инфекцией (постинфекционное осложнение тонзиллита или фарингита), вызванной b-гемолитическим стрептококком группы А у предрасположенных лиц, главным образом детей и подростков 7-15 лет.
Острая ревматическая лихорадка – расценивается как первая атака ревматизма на протяжении 6 месяцев от начала заболевания.
Хроническая ревматическая болезнь сердца - расценивается как ревматизм на протяжении всего периода жизни больного после 6 месяцев от начала заболевания.
Распространенность ревматизма в Российской Федерации составляет в среднем 0,3 на 1000 населения. По данным государственной статистики распространенность ревматизма среди популяции россиян составляет 3,25- 3,5 на 1000 жителей всех возрастов. Эти цифры подтверждают постулат J. Rotta о том, что ревматизм не исчезнет, пока циркулирует стрептококк группы А, а популяция нашей планеты не может быть избавлена от стрептококка этой группы в течение нескольких последующих десятилетий.
Патогенез: Следует полагать, что стрептококковая инфекция, особенно массивная оказывает прямое или опосредованное повреждающее действие на ткани большим количеством различных клеточных и внеклеточных антигенов и токсинов. Среди них основную роль играет М-протеин клеточной стенки, являющийся фактором вирулентности. Кроме того, стрептококки могут выделять широкий спектр соматических и внеклеточных веществ, обладающих токсическими и антигенными свойствами. К ним относятся стрептолизины О и S, стрептокиназа и гиалуронидаза, протеины и дезоксирибонуклеаза В и др. Эти вещества способны повреждать различные клетки и ткани организма. Косвенным подтверждением значения стрептококковой инфекции следует считать обнаружение при ревматизме различных противострептококковых антител – антистрептолизина - О, антистрептогиалуронидазы, антистрептокиназы, антидезоксирибонуклеазы в высоких титрах. Однако, одного стрептококкового воздействия недостаточно. Для возникновения заболевания нужна индивидуальная гипериммунная реакция организма на стрептококковые антигены и продолжительность этого ответа.
Так, ревматизм встречается только у 0,3-3% детей, перенесших острую стрептококковую инфекцию. Еще в начале 20-го столетия основоположник педиатрической школы А.А. Кисель указывал на роль семейной
3
предрасположенности в возникновении ревматической лихорадки, о чем свидетельствует семейная агрегация ревматизма, существенно превышающая распространенность заболевания в популяции. Установлено, что на частоту «семейного» ревматизма несомненное влияние оказывают средовые и генетические факторы (мультифакторная модель ревматизма). Роль генетической предрасположенности подтверждает более частое развитие ревматизма у родных братьев и сестер, родители которых страдают ревматизмом, а также большее распространение заболевания среди монозиготных близнецов, чем гетерозиготных. Исследование генетических маркеров выявило, что среди больных ревматизмом чаще встречаются лица со II и III группами крови.
Таким образом, различают:
1- прямое токсическое действие на миокард
2- аутоиммунное повреждающее действие на соединительнотканные структуры сердца.
Патоморфологическая картина:
Различают 4 стадии развития патологического процесса при ревматизме:
-мукоидное набухание;
-фибриноидные изменения (некроз);
-пролиферативные реакции (гранулематоз);
-стадия склероза.
Принципиально важным следует считать возможность обратного развития патологического процесса в стадии мукоидного набухания.
Фибриноидные изменения представляют необратимую фазу дезорганизации соединительной ткани. Пролиферативная стадия проявляется формированием ревматической, Ашофф-Талалаевской гранулемы. Типичные ревматические гранулемы имеют нозологическую специфику, возникая только в сердце. Они чаще располагаются в периваскулярной соединительной ткани или в интерстиции миокарда (чаще левого желудочка), сосочковой мышцы, перегородки, а также в эндокарде, реже - в наружной оболочке сосудов. Цикл формирования и рубцевания гранулемы- 3-4 месяца. Исходом является кардиосклероз.
Серозные оболочки постоянно вовлекаются в процесс, особенно при высокой активности ревматизма, обусловливая картину серозного, серознофибринозного воспаления.
Всуставных тканях наблюдаются проявления дезорганизации соединительной ткани, экссудативное воспаление, васкулит.
Воснове поражения нервной системы лежит вовлечение в процесс сосудов мозга (изменения клеток полосатого тела, субталамических ядер коры большого мозга и мозжечка).
Поражения кожи и подкожной клетчатки проявляются признаками васкулита, эндотелиоза и очаговой воспалительной инфильтрацией.
Внастоящее время общепринятой является классификация и номенклатура ревматизма, принятая пленумом Ассоциации ревматологов
4
России (Таблица 1). Она составлена с учетом: фазы болезни, клиникоанатомической характеристики поражения сердца и других органов, характера течения болезни и недостаточности кровообращения. Неактивная фаза заболевания включает последствия и остаточные проявления сердечных и внесердечных поражений.
|
Классификация ревматической лихорадки |
|
Таблица 1 |
|||
|
|
|
|
|||
|
(Классификация ревматологов России) |
|
|
|
||
Клинические |
Клинические проявления |
Исходы |
Стадии НК |
|||
формы |
|
|
|
|
|
|
Основные |
Дополнительные |
|
СВ |
|
ФК по |
|
|
|
|
|
|
|
NYHA |
Острая |
Кардит |
Лихорадка |
Выздоровление |
0 |
|
0 |
ревматическая |
Артрит |
Артралгия |
Хроническая |
I |
|
I |
лихорадка |
Хорея |
Серозиты |
ревматическая |
II A |
|
II |
|
Кольцевидная |
Абдоминальный |
болезнь сердца: |
II B |
|
III |
|
эритема |
синдром |
- без порока |
III |
|
IV |
|
Ревматические |
|
сердца |
|
|
|
|
узелки |
|
- с пороком |
|
|
|
Повторная |
|
|
сердца |
|
|
|
ревматическая |
|
|
|
|
|
|
лихорадка |
|
|
|
|
|
|
Клинические периоды:
1.латентный (общие симптомы)
2.гиперергических реакций (полиартрит, кардит)
3.возвратный ревматизм (повторные ревматические атаки с прогрессированием внутри и внесердечных поражений).
ОРЛ. Диагностические критерии Киселя - Джонса – Нестерова
Большие признаки (основные)
–Кардит
–Полиартрит
–Хорея
–Кольцевидная эритема
–Подкожные ревматические узелки
Малые признаки (дополнительные)
–Клинические: лихорадка, артралгия
–Лабораторные: Лейкоцитоз, увеличение СОЭ, повышение С- реактивного белка (СРБ)
–Инструментальные: Удлинение PQ на ЭКГ больше 0,20*, признаки митральной и/или аортальной регургитации при Допплер – ЭхоКГ.
5
Данные, подтверждающие А – стрептококковую инфекцию:
позитивная А- стрептококковая культура, выделенная из зева (посевы с миндалин) или положительный тест быстрого определения А – стрептококкового антигена. Повышенные или повышающие титры противострептококковых антител (АСЛ-0, анти-ДНК-аза В).
Заключение: наличие двух больших критериев или одного большого и двух малых в сочетании с данными, подтверждающими инфекцию стрептококками группы А верифицируют диагноз ОРЛ с высокой степенью вероятности.
Помимо прочих признаков ОРЛ, широко практикуют:
доказательство ex juvantibus (улучшение течения болезни под влиянием 3-5 дневного антиревматического лечения),
бледность кожных покровов,
потливость,
носовые кровотечения,
В диагностике ревматизма большое значение имеют такие специальные лабораторные показатели, как:
диспротеинемия (гиперфибриногенемия, повышение уровня a2 и y- глобулинов),
повышение сывороточных мукопротеидов, гликопротеидов;
Клинические признаки больших диагностических критериев
Острый ревматический кардит: Симптоматика определяется преимущественным поражением миокарда, эндокарда или перикарда. Жалобы на повышенную утомляемость, нарушение общего состояния. Повышение температуры. Потливость, боли в области сердца, сердцебиение, одышка.
Объективными признаками кардита являются:
изменения пульса
изменения границ относительной тупости сердца (расширение)
ослабление I и II тонов сердца
на верхушке систолический шум (функциональный)
ритм галопа
акцент II тона на а. Риlmonalis
нарушения ритма сердца
шум трения перикарда
ЭКГ - атриовентрикулярные блокады, нарушения ритма, процессов реполяризации
ФКГ - снижение амплитуды тонов, систолический шум, патологические III и IV тоны.
снижение сократительной функции и тонуса миокарда
6
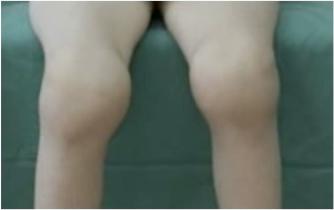
Полиартрит
Рисунок А
Проявляется в виде острого мигрирующего полиартрита, сопровождаемого симптомами лихорадочного состояния (Рисунок А). Наиболее часто поражаются крупные суставы конечностей. Возможно поражение суставов кистей и стоп. Иногда артриты сопровождаются суставным выпотом.
Особенности:
поражение крупных суставов
множественность поражения
симметричность поражения
летучесть болей
обратимость изменений
Острое начало, лихорадка, боли в суставах, припухлость, ограничение движений, повышение местной температуры, покраснение кожи над суставами. Быстрое (2-3 недели) обратное развитие воспалительных изменений в суставах. Особенностью современного течения является нередко редуцированный характер, и возможность пролонгированного артрита. Чаще всего сочетается с кардитом.
7

Малая хорея Сиденгама
Рисунок Б
(а - «пляска святого Витта»; б – изменение почерка при хорее)
Ревматическая хорея (малая хорея, хорея Сиденгама) – проявление острой ревматической лихорадки, связанное с вовлечением в патологический процесс различных структур мозга (полосатого тела, субталамических ядер и мозжечка). Встречается у 12-17% больных ревматизмом, преимущественно у детей. Чаще - это девочки от 6 до 12 лет. Латентный период может продолжаться до нескольких месяцев от предшествующей стрептококковой инфекции. Часто сочетается с симптомами кардита. Наблюдавшиеся в период Средневековья эпидемии «пляски святого Витта» современные учёные связывают с хореей Сиденгама (Рисунок Б).
Хорея характеризуется внезапными бесцельными беспорядочными движениями, мышечной слабостью, эмоциональной нестабильностью.
Начинается постепенно с появления неустойчивого настроения, плаксивости, раздражительности.
Затем присоединяется основной симптомокомплекс с гиперкинезами, дискоординацией движений, снижением мышечного тонуса.
Наблюдается нарушение почерка, невнятность речи, ребенку трудно самостоятельно есть, пить.
Гиперкинезы усиливаются при волнении, исчезают во время сна.
Чаще бывают двусторонними, реже - односторонними.
На фоне адекватной терапии проявления исчезают через 1-2 месяца.
Необходимо дифференцировать с нервными тиками.
«Ребенок с хореей будет трижды наказан прежде чем ему установят правильный диагноз: один раз за непоседливость, один раз за разбитую посуду и один раз за то, что он «строил рожи» бабушке»
А. К. Вильсон
8

Кольцевидная эритема (анулярная сыпь)
Рисунок В
Кольцевидная эритема (анулярная сыпь) – характеризуется бледнорозовыми кольцевидными высыпаниями диаметром от нескольких миллиметров до 5-10 см с преимущественной локализацией на туловище и проксимальных отделах конечностей (но не на лице). Наблюдается у 7-17 % больных на высоте атаки (Рисунок В).
Клинически проявляется:
не сопровождается зудом или другими субъективными ощущениями
не возвышается над уровнем кожи
не сопровождается уплотнением кожи
исчезает при надавливании
эритематозные области часто имеют четкие центры и круглые или звездчатые края
размеры их существенно варьируют
локализация - на туловище и проксимальных отделах конечностей
на лице практически не встречаются
эритема носит транзиторный, мигрирующий характер, может возникнуть под действием тепла.
9
