
3 курс / Общая хирургия и оперативная хирургия / Осенний семестр / Занятие 4. Кровотечение, кровопотеря
.pdf1
КРОВОТЕЧЕНИЕ, КРОВОПОТЕРЯ Кровотечение – излитие крови из кровеносных сосудов. Опасность кровотечения
заключается в том, что оно может привести к значительной кровопотере.
Кровопотеря – патологическое состояние организма, возникающее в ответ на значительную потерю крови из сосудов и характеризующееся развитием ряда компенсаторных и патологических реакций.
Тяжесть кровопотери определяется скоростью излития крови и продолжительностью кровотечения. Активация системы гемостаза способствует тому, что кровотечение из мелких сосудов часто останавливается самостоятельно. Кровотечения из крупных кровеносных сосудов, особенно артериальных, может привести к смертельной кровопотере через несколько минут.
Опасности и исходы кровотечений: кровотечение, приводящее к быстрому снижению систолического артериального давления до 80 мм рт. ст. чрезвычайно опасно, так как может развиться обескровливание мозга. Во время медленной, в течение нескольких недель, кровопотере организм приспосабливается к хроническому малокровию и может существовать длительное время с очень низким содержанием гемоглобина. Излившаяся в замкнутую полость кровь может сдавить мозг, сердце, легкое и др., нарушить их деятельность и создать прямую угрозу для жизни. Кровоизлияния, сжимая сосуды, питающие ткани, иногда приводят к омертвению конечности. Кровь, циркулирующая в сосуде, является в значительной мере бактерицидной, в то время как излившаяся в ткани и полости она становится хорошей питательной средой для микробов. Поэтому при внутренних или внутритканевых скоплениях крови всегда существует вероятность инфекции. Без медицинской помощи кровотечение может закончиться самопроизвольной остановкой или обескровливанием и смертью от анемии мозга и нарушения сердечно-сосудистой деятельности.
Классификация кровотечений.
1.По анатомическому субстрату:
-артериальные
-венозные
-капиллярные
-паренхиматозные
-смешанные
2.По природе возникновения:
-механической природы
-аррозивные
-в результате нарушения свертываемости крови
-в результате нарушения проницаемости сосудистой стенки
3.По клиническим проявлениям:
-наружные
-внутренние (внутриполостные, внутритканевые: кровоизлияние, гематома)
-явные
-скрытые
4.По времени возникновения:
-первичные
-вторичные (ранние, поздние)
Артериальное кровотечение. Кровь выбрасывается струей, часто толчкообразно соответственно пульсу (пульсирует), цвет ее ярко-красный. Артериальное наружное кровотечение наиболее значительное и быстро приводит к острому малокровию.
Венозное кровотечение. Кровь имеет темно-вишневую окраску, вытекает равномерной струей. При ранении крупных вен может наблюдаться пульсирование струи крови, однако соответственно не пульсу, а дыханию. В редких случаях возможна легкая пульсация, обусловленная передачей пульсовой волны с артерии, проходящей рядом с поврежденной веной. Ранение крупных вен опасно развитием воздушной эмболии мозговых сосудов или
2
сосудов сердца: в момент вдоха в этих венах возникает отрицательное давление. Капиллярное кровотечение. Отдельных кровоточащих сосудов не видно, кровь со-
чится, как из губки. По окраске стоит на грани между артериальной и венозной. Капиллярное кровотечение быстро останавливается самостоятельно и имеет значение лишь при пониженной свертываемости крови.
Паренхиматозное кровотечение. Особенно опасно, его остановить бывает очень трудно. Кровоточит вся раневая поверхность паренхиматозных органов (печень, селезенка, легкие, почки) вследствие обилия кровеносных сосудов.
Кровотечения механической природы возникают вследствие травмы сосудистой стенки.
Аррозивные кровотечения возникают при разрушении сосудистой стенки опухолью или при гнойном расплавлении стенки сосуда.
Кровотечения вследствие нарушения свертываемости крови наблюдаются при наследственном заболевании – гемофилии, а также при желтухе, скарлатине, сепсисе, цинге и других заболеваниях, нарушающих функционирование системы гемостаза.
Кровотечения вследствие нарушения проницаемости сосудистой стенки возни-
кают под влиянием токсико-аллергических и инфекционных агентов (геморрагический васкулит, цинга, сепсис и др.).
Наружные кровотечения возникают при повреждении кожных покровов и слизистых оболочек полых органов, сообщающихся через естественные отверстия с окружающей внешней средой (просвет желудочно-кишечного тракта, мочевыделительной системы, полость матки).
Внутренние кровотечения в естественные замкнутые полости тела (брюшинная полость, плевральная полость, полость сердечной сорочки, полость черепа, полость желудочков мозга, полость сустава) называются внутриполостными и возникают главным образом в результате повреждения внутренних органов (печени, легкого и других). При повреждении мелких сосудов, изливающаяся из них кровь диффузно пропитывает окружающие поврежденный сосуд ткани, что приводит к развитию внутритканевого кровотечения – кровоизлияния. При закрытом повреждении крупных магистральных сосудов, изливающаяся из них под большим давлением кровь не пропитывает окружающие ткани, а раздвигает их. В результате этого образуется полость, заполненная жидкой кровью и сгустками, сообщающаяся с просветом поврежденного сосуда – гематома.
При явных кровотечениях источник кровотечения виден невооруженным глазом (повреждения кожи, слизистой оболочки рта и т.д.). При скрытых кровотечениях для обнаружения источника используют инструментальные, чаще всего инвазивные, методы исследования (эндоскопия, лапароскопия, торакоскопия, ангиография и т.д.).
Первичные кровотечения возникают в момент травмы сосудистой стенки.
Ранние вторичные кровотечения, возникают в первые трое суток после остановки первичного кровотечения (спонтанной или лечебной). Чаще бывают от выталкивания тромба током крови при повышении внутрисосудистого давления, при снятии спазма сосуда, при соскальзывании лигатуры с сосуда и т.д.
Поздние вторичные кровотечения возникают позже 3-х суток от момента остановки первичного кровотечения и связаны с гнойным расплавлением тромба в поврежденном сосуде или его стенки.
Клиника кровотечения.
Общие клинические симптомы кровотечения отмечаются у всех больных вне зависимости от локализации источника кровотечения:
1.Резкая слабость, головокружение, шум в голове, звон в ушах, головная боль, тошнота, мелькание мушек перед глазами, боли в области сердца связаны с нарушением кровоснабжения внутренних органов и в первую очередь головного мозга.
2.Бледность кожных покровов и слизистых, холодный липкий пот связаны с гиповолемией и активацией симпато-адреналовой системы, приводящей к спазму периферических сосудов, снижению кожной температуры и изменению окраски.

3
3.Снижение артериального давления.
4.Тахикардия вследствие активации симпато-адреналовой системы.
Это не единственные общие симптомы кровопотери и кровотечения. Учитываются показатели центрального венозного давления, почасовой диурез, содержание фибриногена, эритроцитов, гемоглобина в крови. Но эти показатели помогают скорее оценить степень кровопотери, чем подтвердить диагноз кровотечения.
Местные клинические симптомы кровотечения зависят от локализации источника кровотечения в организме.
При кровотечении в полость черепа развиваются симптомы сдавления мозга, что появляется нарушением сознания, расстройствами дыхания, параличами и другими неврологическими симптомами.
Кровотечение в плевральную полость (гемоторакс) сопровождается болями в грудной клетке, сдавлением легкого пораженной стороны, что вызывает одышку; отмечается также ограничение дыхательных экскурсий грудной клетки, ослабление дрожания и дыхательных шумов на стороне скопления крови, притупление перкуторного звука.
При кровотечении в полость перикарда (гемоперикардиум) нарастают явления тампонады сердца (падение сердечной деятельности, цианоз, повышение венозного давления и др.).
При накоплении крови в брюшинной полости (гемоперитонеум) боли в животе носят умеренный характер, живот мягкий болезненный во всех отделах, но больше в области повреждения. Определяется положительный симптом Куленкампфа - усиление болезненности при резком отнятии руки при пальпации. Определяется симптом «ваньки-встаньки» - усиление болей при перемене положения тела в связи с перемещением крови и раздражением брюшины. Перкуторно определяется смещаемая тупость, при ректальном исследовании - нависание передней стенки ампулы прямой кишки.
Внутрисуставное (гемартроз) кровотечение дает увеличение объема сустава, резкую болезненность при движениях и пальпации, ограничение подвижности, симптом флюктуации, определяемый в суставах, не покрытых мышцами. Для кровоизлияния в коленный сустав характерно баллотирование надколенника. Диагноз подтверждается пункцией полости сустава и получением при ней крови.
Симптоматика внутритканевой гематомы зависит от ее локализации, размера, состояния излившейся в ткани крови (жидкая, сгустки). Обычно отмечается нарастающая припухлость, исчезновение пульса на сосудах, дистальнее гематомы, цианоз или резкая бледность кожи, которая становится холодной, т.е. явления ишемии (вследствие сдавления гематомой сосуда). Больные жалуются на сильные боли. При ощупывании наблюдается симптом зыбления, если кровь в гематоме жидкая, и пульсация припухлости, если ее полость сообщается с просветом крупной артерии. Чаще внутритканевые гематомы бывают при повреждении магистральных сосудов конечностей. Образовавшаяся гематома сдаливает вены и неповрежденные артериальные стволы, что иногда ведет к развитию ишемической гангрены конечности. Гематомы шеи нередко сдавливают верхние дыхательные пути и вызывают асфиксию. Гематомы, не сообщающиеся с просветом сосуда, могут нагноиться или постепенно рассосаться. Часто пульсирующая гематома превращается в артериальную или артерио-венозную аневризму.
Рис. 1. Гематома.

4
Наличие крови в моче говорит о кровотечении из почек, мочеточников, мочевого пузыря. В этих случаях для установления правильного диагноза большое значение имеет вид и состояние выделяющейся крови.
Кровохаркание - выделение пенистой алой крови из дыхательных путей. Причины кровохаркания разнообразны. Нередко оно обусловлено поражением легких при туберкулезе и абсцессе легкого, бронхоэктазах, инфаркте легкого, пневмонии, эхинококкозе, сифилисе и других заболеваниях, а также застоем крови в легких вследствие порока сердца. Непосредственная причина кровохаркания – нарушение целости либо повышение проницаемости стенок сосудов легких. Иногда возникает так называемое ложное кровохаркание, обусловлено затеканием крови в дыхательные пути при носовых кровотечения или кровоточивости десен. При кровохаркании выделяется либо мокрота с прожилками крови, или «ржавая мокрота», либо «плевки чистой кровью». При выделении крови в больших количествах говорят о легочном кровотечении.
Основной местный клинический симптом кровотечения в просвет ЖКТ - выделение крови с рвотными массами и калом. По окраске кала и рвотных масс можно примерно судить о локализации источника кровотечения. При пищеводном кровотечении и кровотечении из верхних отделов желудка обычно выделяется малоизмененная алая или темная кровь. При кровотечении из 12-перстной кишки отмечается рвота цвета «кофейной гущи» и дегтеобразный стул. Такую окраску приобретает гемоглобин при соединении с соляной кислотой желудка, переходя в солянокислый гематин. При кровотечении из толстого кишечника каловые массы имеют темно-вишневый цвет. При прямокишечном кровотечении выделяется алая кровь. Желудочно-кишечные кровотечения часто возникают на почве язвенной болезни желудка и двенадцатиперстной кишки, острого гастрита, опухолей желудка, цирроза печени, приводящего к расширению и разрыву венозных сосудов пищевода и желудка.
Инструментальная диагностика.
Ультразвуковое исследование органов брюшной полости, грудной клетки, сердца и магистральных сосудов позволяет выявить косвенные признаки кровотечения (наличие свободной жидкости в брюшинной, плевральной и перикардиальной полости, что в сочетании с общими и местными симптомами кровотечения подтверждает этот диагноз), а также признаки повреждения внутренних органов и магистральных сосудов (разрывы печени, почек, селезенки и т.д.).
Рентгенологические методы исследования, такие как обзорная рентгенография орга-
нов грудной клетки позволяет обнаружить свободную жидкость в плевральной полости, изменение размеров сердца, что в сочетании с общими и местными симптомами кровотечения подтверждает этот диагноз.
Рис. 2. Гемопневмоторакс.
Более сложные рентгенологические методы исследования, такие как селективная ангиография позволяют обнаружить выход контраста за пределы сосудистого русла и локализовать источник кровотечения.
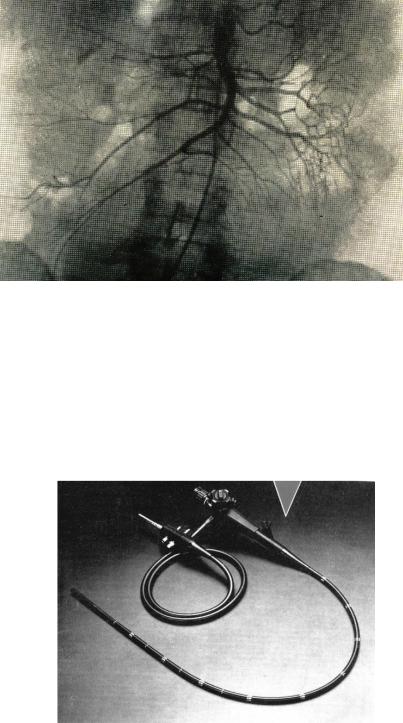
5
Рис.3. Ангиография.
Компьютерная томография обнаруживает скопления жидкости (крови) в полостях, органах и тканях человеческого организма.
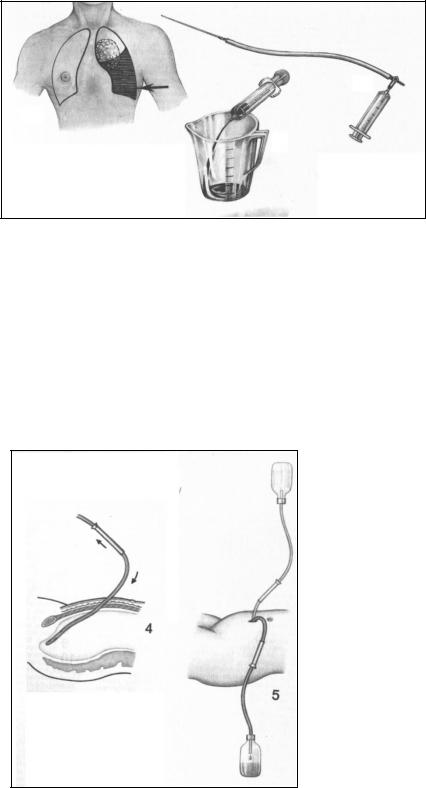
Для диагностики кровотечения в просвет полых органов широко используются эндоскопические методы: бронхоскопия, эзофагоскопия, гастроскопия, дуоденоскопия, колоноскопия, цистоскопия, гистероскопия – осмотр слизистой полых органов с помощью жестких или гибких оптических аппаратов, при помощи которых можно не только установить источник кровотечения, но и выполнить лечебные мероприятия по остановке кровотечения.
Рис. 4. Фиброэзофагогастроскоп.
Для диагностики кровотечений может быть использован радиоизотопный метод. Радионуклид вводится внутривенно и вместе с изливающейся кровью обнаруживается в тканях или в полости.
Пункционные методы диагностики кровотечения (плевральная пункция, пункция перикарда, пункция сустава, пункция гематомы) позволяют подтвердить диагноз кровотечения. Плевральная полость пунктируется в 7-8 межреберье по задней подмышечной линии под местной анестезией с соблюдением правил асептики и антисептики. При аспирации в шприц крови проводится проба Ривилуа-Грегуара, позволяющая установить продолжается кровотечение в настоящий момент времени или оно уже спонтанно остановилось. Для этого
6
аспирированную кровь переливают в пробирку и оставляют на 5-10 мин. Если кровь в пробирке сворачивается, то считают, что кровотечение продолжается. Если кровь не образует сгустка, то считают, что кровотечение спонтанно и довольно давно остановилось. Кровь при длительном нахождении в серозных полостях дефибринируется, т.е. теряет способность к
свертыванию. Если в плевральную полость поступает свежая кровь (кровотечение продолжается), то в ней присутствует фибриноген и такая кровь образует сгусток.
Рис. 5. Плевральная пункция.
При подозрении на внутрибрюшное кровотечение проводится лапароцентез с использованием шарящего катетера – троакарная пункция брюшинной полости под местной анестезией с введением стерильного катетера в разные этажи и отделы брюшинной полости. При поступлении по катетеру крови диагноз внутрибрюшного кровотечения подтвержден. При отсутствии поступления крови в брюшинную полость через катетер вводится 1 л физиологического раствора и катетер оставляется на 24 ч в брюшинной полости для контроля за отделяемым (введенный раствор может размыть сгусток крови и привести к изменению окраски отделяемого).
Рис. 6. Лапароцентез.
Для диагностики внутриплевральных и внутрибрюшных кровотечений широко используются эндовидеохирургические методы диагностики (торакоскопия, лапароскопия) –

7
осмотр содержимого полостей с помощью жестких оптических аппаратов, совмещенных с цифровой видеокамерой, позволяющие не только установить диагноз кровотечения, но и выполнить его остановку.
Рис. 7. Эндовидеохирургическая стойка. Эндовидеохирургическая операция.
Остановка кровотечения (гемостаз).
Самопроизвольная (спонтанная) остановка кровотечения происходит в результате спазма кровеносного сосуда и образования тромба в его просвете, чему способствует понижение артериального давления при кровотечении. Если затем в полости (плевральная, брюшная и др.) не разовьется гнойная инфекция, то кровь подвергается разрушению и всасыванию. При внутритканевой гематоме на конечностях в результате закрытия поврежденного сосуда тромбом кровообращение обычно восстанавливается через коллатеральные сосуды, а гематома может постепенно рассосаться. Из-за реактивного воспаления вокруг скопления крови нередко образуется соединительнотканная капсула, т.е. появляется кровяная киста. Обычно вокруг нее возникают рубцы и спайки, а в самой капсуле откладываются соли кальция.
Временные способы остановки кровотечения применяются обычно в условиях оказания первой медицинской помощи. Временная остановка кровотечения предотвращает опасную кровопотерю и позволяет выиграть время до окончательной остановки наружного кровотечения. К способам временной остановки кровотечения относятся:
-возвышенное (приподнятое) положение конечности
-наложение давящей повязки
-пальцевое прижатие сосуда на протяжении
-максимальное сгибание конечности в суставе
-наложение кровоостанавливающего жгута
-тугая тампонада раны
-наложение кровеостанавливающего зажима
-временное шунтирование сосуда
Возвышенное положение конечности – высоко поднимая конечность, можно остановить кровотечение при повреждении вен, поскольку затрудняется артериальный приток, ускоряется венозный отток, что приводит к запустеванию вен и созданию благоприятных условий для тромбообразования. Этот метод чаще применяют в комбинации с давящей повязкой.
Наложение давящей повязки для временной остановки наружного кровотечения

8
применяют преимущественно при небольших кровотечениях таких, как венозные, капиллярные и кровотечения из небольших артерий. Давящую повязку накладывают следующим способом: после смазывания краев раны йодной настойкой на рану накладывают несколько стерильных марлевых салфеток, поверх которых кладут довольно толстый слой ваты, а затем туго бинтуют круговыми ходами бинта. Вместо ваты можно использовать не размотанный стерильный бинт. Наложение давящей повязки является единственным методом временной остановки кровотечения из ран, расположенных на туловище, на волосистой части головы. Недостаток давящей повязки в том, что она не обеспечивает остановку кровотечения из крупных артерий и, сдавливая ткани, приводит к нарушению кровообращения в периферических отделах конечностей.
Рис. 8. Наложение давящей повязки.
Пальцевое прижатие сосуда на протяжении состоит в том, что кровоточащий сосуд прижимают не в области самой раны, а выше нее (при ранении артерий) или ниже (при ранении вен), т. е. на протяжении поврежденного сосуда. Способ этот применяют, как правило, при сильном артериальном или венозном кровотечении. Прижимают кровеносный сосуд обычно в тех местах, где он расположен относительно поверхностно и где удается пальцами прижать его к подлежащей кости, т. е. сдавить его и закрыть просвет. Прижимать сосуд к кости следует не одним, а несколькими пальцами. Пальцевое прижатие артерии дает возможность остановить кровотечение почти моментально. Но даже сильный человек не может продолжать прижатие более 10-15 минут; затем руки утомляются и давление ослабевает. В связи с этим такой прием важен главным образом постольку, поскольку он позволяет выиграть время для других способов временной остановки кровотечения.
Для каждого крупного артериального сосуда имеются определенные анатомические точки, где целесообразнее всего производить его прижатие. Височную артерию прижимают впереди мочки уха к поперечному отростку скуловой кости. Прижатие плечевой артерии применяется при кровотечениях из ран средней и нижней трети плеча, предплечья и кисти. Придавливание производится указательным, средним и безымянным пальцами, которые располагаются на внутренней поверхности плеча у внутреннего края двуглавой мышцы. Плечевая артерия придавливается к плечевой кости. Прижатие бедренной артерии предпринимается при сильных кровотечениях из ран нижних конечностей. Его осуществляют большим пальцем руки либо кулаком. Бедренную артерию легче всего сдавить, прижав ее к горизонтальной ветви лобковой кости в точке, располагающейся тотчас ниже пупартовой связки (в паховой области) на середине расстояния между передней верхней подвздошной осью и симфизом. Прижатие общей сонной артерии производится при сильных кровотечениях из ран верхней и средней части шеи, подчелюстной области и лица. Оказывающий помощь прижимает сонную артерию у внутреннего края грудино-ключичной мышцы, близ ее середины на стороне ранения большим или указательным и безымянным пальцами руки, прижимая ее к поперечному отростку VI шейного позвонка. Прижатие подключичной артерии производится при сильных кровотечениях из ран в области плечевого сустава, подключичной и подмышечной областей и верхней трети плеча. Прижатие осуществляют большим или указательным и безымянным пальцами в надключичной ямке. Для

9
усиления давления на придавливающий палец можно нажимать большим пальцем другой руки. Давление производится выше ключицы по направлению сверху вниз, при этом придавливается артерия к первому ребру. Подкрыльцовую (подмышечную) артерию можно
сдавить, прижав ее к головке |
подмышечной впадине (рис.9). |
1 |
2 |
4 |
3 |
|
|
|
5 |
Рис. 9. Схема мест прижатия основных артерий при остановке кровотечения: 1- общей сонной; 2- подключичной; 3- подкрыльцовой; 4 – плечевой; 5 – бедренной.
Максимальное сгибание конечности в суставе (рис. 10) как способ временной оста-
новки кровотечения применимо для верхней и, в меньшей степени, для нижней конечности. При форсированном сгибании конечности кровотечение останавливается за счет перегиба артерии. При кровотечении из ран предплечья и кисти остановка кровотечения достигается сгибанием до отказа в локтевом суставе и фиксацией согнутого предплечья с помощью бинта, притягивающего его к плечу. При кровотечениях из ран верхней части плеча и подключичной области производится форсированное заведение верхней конечности за спину со сгибанием в локтевом суставе; конечность фиксируется с помощью бинта. Другим способом является заведение обеих рук назад с согнутыми локтевыми суставами и притягивание их друг к другу бинтом. В этом случае сдавливаются артерии с обеих сторон. При кровотечениях из артерий нижних конечностей следует до отказа согнуть ногу в коленном или тазобедренном суставах и фиксировать ее в этом положении. Все эти способы не всегда приводят к цели и невозможны при наличии перелома.
А |
Б |
|
В |
|
Г |
|
|
|
Рис. 10. Временная остановка кровотечения из артерий путём максимального сгибания в суставах. А - из подмышечной и подключичной артерий; Б - из бедренной артерии;
10
В – из плечевой и локтевой; Г – из подколенной.
Наложение кровоостанавливающего жгута – основной способ временной оста-
новки кровотечений при повреждении крупных артериальных сосудов конечностей. Резиновый жгут состоит из толстой резиновой трубки или ленты длиной в 1-1,5 метра, к одному концу которой прикреплен крючок, а к другому – металлическая цепочка. Резиновый жгут растягивают, в растянутом виде прикладывают к конечности, предварительно наложив подкладку (одежда, бинт и другие предметы), и, не ослабляя натяжения, обертывают вокруг нее несколько раз так, чтобы витки ложились вплотную один к другому и чтобы между ними не попали складки кожи. Концы жгута скрепляют с помощью цепочки и крючка (рис.
11).
Рис. 11. Наложение жгута при ранении бедренной артерии в средней трети бедра
При отсутствии резинового жгута можно использовать подручные материалы, например поясной ремень, галстук, веревку, бинт, носовой платок. При этом перетягивают конечность, как жгутом, или делают закрутку с помощью палочки (рис. 12).
Рис. 12. Временная остановка кровотечения наложением жгута-закрутки.
Жгут накладывают выше раны и как можно ближе к ней. Чтобы не повредить кожу, жгут накладывают поверх одежды или место наложения жгута несколько раз обертывают бинтом, полотенцем и тому подобное. При неумелом наложении жгута конечность может быть сдавлена слишком сильно или слишком слабо. Если жгут наложен слабо, артерия оказывается пережатой не полностью и кровотечение продолжается; так как при этом вены пережаты жгутом, то конечность наливается кровью, повышается давление в сосудах и кровотечение может даже усилиться, кожа конечности из-за переполнения вен кровью приобретает синюшную окраску. При слишком сильном сдавливании конечности жгутом повреждаются подлежащие ткани, в том числе нервы, в результате чего может наступить паралич конечности. Жгут нужно затягивать только с такой силой, чтобы остановить кровотечение, но не более. При правильном наложении жгута кровотечение сразу же прекращается, а кожа конечности бледнеет. Степень сдавливания конечности жгутом можно определить по пульсу на какойлибо артерии ниже наложенного жгута – исчезновение пульса указывает
