
Холестерол - функции, синтез, регуляция, транспорт. Желчные кислоты - роль, синтез, нарушения
.pdfТема: «Холестерол: функции, синтез, регуляция, транспорт. Желчные
кислоты: роль, синтез, нарушения.»
Вопросы:
1.Холеестерол: биологическая роль, баланс.
2.Синтез холестерола: локализация, субстраты, этапы, последовательность реакций, ферменты.
3.Регуляция синтеза холестерола.
4.Желчные кислоты: структура, синтез, регуляция, нарушение.
5.Эйкозаноиды: строение, номенклатура, пути синтеза, биологическая роль.
Лекарственные препараты как ингибиторы синтеза эйказоноидов.
6.ЛПНП и ДПВП: образование, роль в транспорте холестерола.
7.Строение и синтез рецепторов ЛПНП. Роль фермента ЛХАТ в обмене холестерола.
Баланс холестерина в организме человека и пути его использования. Биологическая роль холестерина. Холестерол - стероид,
характерный только для животных организмов, содержится только в жирах животного происхождения в свободном виде и в виде эфиров. В растительных маслах его нет. У взрослого человека содержание холестерола составляет 140– 150 г. Около 93% стероида входит в состав мембран и 7% находится в жидкостях организма. Концентрация холестерола в сыворотке крови взрослого человека в норме равна ~ 200 мг/дл или 5,2 ммоль/л, что соответствует холестериновому равновесию, когда количество холестерола, поступающего в организм, равно количеству холестерола выводимому из организма. Холестериновое равновесие (баланс холестерина) поддерживается благодаря тому, что с одной стороны: - холестерол поступает с пищей (~ 0,3
— 0,5 г ⁄ с ) и - синтезируется в организме (~ 1 г ⁄с ), а с другой: - окисляется в желчные кислоты с последующей экскрецией желчных кислот с калом (0,5 г/сутки). Холестерол - выводится с калом в виде холестерола желчи, продуктов катаболизма стероидных гормонов, с кожным салом и в составе мембран слущенного эпителия.

Ежесуточный расход холестерина (экскреция, использование для синтеза других стероидов) равен примерно 1,3 г. В стационарном состоянии суммарное количество холестерина, поступающего в кишечник с пищей, и холестерина, синтезированного в тканях, равно суммарному количеству экскретируемых холестерина и желчных кислот. У здоровых людей при обычном питании баланс равен нулю. При переходе на бесхолестериновую диеты баланс в первые дни становится отрицательным, затем, через несколько дней, устанавливается новое стационарное равновесие за счет увеличения синтеза холестерина (максимальный синтез – 1,5 г) и уменьшения его экскреции. При обратном переходе с бесхолестериновой диеты на обычное питание, в первые дни холестериновый баланс будет положительным, пока вновь не установится стационарное равновесие. Чем больше поступление холестерина, тем меньше его синтезируется в тканях.
Фонд холестерола в организме, пути его использования и выведения.

Холестерин – является:
- структурным компонентом мембран клеток
-предшественником: стероидных гормонов (половых, коры надпочечников, кальцитриола)
-желчных кислот
-витамина Д3
Схема биосинтеза холестерина в организме человека: локализация, субстраты, ферменты, этапы.
Исходным субстратом для синтеза холестерина, как и ВЖК, является ацетилСоА

Последовательность реакций I этапа сходна с начальными этапами синтеза кетоновых тел. Однако синтез кетоновых тел протекает в матриксе митохондрий гепатоцитов, а синтез холестерола - в цитозоле клеток.

Реакция, лимитирующая скорость биосинтеза холестерина, регуляция активности ГМГ-КоА-редуктазы.
Синтез холестерина требует больших затрат энергии, поэтому организму выгодно иметь механизм регуляции холестерина, который пополняет его количество в дополнение к тому, что поступает с пищей. Синтез холестерина в организме регулируется:
-внутриклеточной концентрацией холестерина и
-гормонально: глюкагоном и инсулином.
Реакция, лимитирующая скорость биосинтеза холестерина - превращение β-гидрооксиметилглутарил-КоА в мевалонат, которую катализирует регуляторный фермент гидрооксиметилглутарил-КоА-редуктаза
(ГМГ-КоА-редуктаза или HMG-СоА-редуктаза).
-Регуляция в ответ на изменение концентрации холестерина – это регуляция по типу экспрессии гена. Избыток стероидов, холестерола и желчных кислот подавляют транскрипцию гена ГМГ-КоА-редуктазы и синтез этого фермента. Когда концентрация холестерола снижается, белки расщепляются при частии протеазы, ген активируется и индуцируется синтез ГМГ-КоА-редуктазы.
-Гормональный контроль опосредуется ковалентной модификацией по типу
фосфорилирования-дефосфорилирования. Глюкагон (гормон постабсорбтивного состояния) взаимодействуют с мембранными рецепторами аденилатциклазной системы и активируют протеинкиназу А (ПКА), которая фосфорилирует фермент-посредник – киназу ГМГ -КоА редуктазы, а та – ГМГ-КоА редуктазу, переводя ее в неактивное фосфорилированное состояние. Поэтому в постабсорбтивный период или при голодании более суток скорость синтеза холестерола в печени снижена.
Инсулин, активируя протеинфосфатазу, вызывает каскадное дефосфорилирование: киназы ГМГ-КоА редуктазы-> ГМГ-КоА редуктазы,

дефосфорилированная форма которой является активной. В абсорбтивный период ГМГ-КоАредуктаза дефосфорилирована и активна, поэтому в печени синтез холестерола идет с высокой скоростью.
Регуляция синтеза холестерола. Обозначения: + активация; -/х ингибирование ГМГ-КоА- редуктазы.
Высокие внутриклеточные концентрации холестерина активируют процессы:
-этерификации холестерина и его депонировании в виде эфиров за счет активации фермента АХАТ
-снижение синтеза рецепторов ЛПНП за счет подавление транскрипции гена, кодирующего их синтез, и захват холестерина из крови уменьшается.
Формирование в печени транспортной формы холестерола для доставки его в ткани.
Впечени пул холестерина составляется из холестерина:
-синтезированного самими клетками и
-поступившего из остаточных хиломикронов.
Этот пул холестерина существует не только для собственных нужд печени, но и для снабжения других тканей. Большая часть синтезированного холестерола и его эфиров вместе с жирами, синтезированными из глюкозы,
удаляется из печени в составе ЛПОНП незрелых. В кровеносном русле ЛПВП передают на ЛПОНП апобелки С-II и Е, и ЛОНП переходят в ЛОНПзрелые.

Эти частицы содержат 55% ТАГ, фосфолипиды и апобелки, основным из которых является апопротеин В-100, в меньшей степени содержатся белки:
апоС-I, ароС-II, ароС-III и аро Е.
Транспорт эндогенного холестерина в ткани
ЛПОНП переносятся кровью от печени в мышечную и жировую ткани,
где после активации липопротеин липазы белком аро-CII, происходит высвобождение свободных жирных кислот из триацилглицеринов.
Адипоциты захватывают жирные кислоты и вновь переводят их в жиры, а
миоциты сразу же окисляют жирные кислоты с целью получения энергии. При потере триацилглицеринов часть ЛПОНП превращается в остаточные ЛПОНП, называемые липопротеинами промежуточной плотности (ЛППП),
при дальнейшем удалении триацилглицеролов из состава ЛПОНП образуются липопротеины низкой плотности (ЛПНП), которые содержат много холестерина и его эфиров. Поступление холестерина в клетку. Каждая частица ЛПНП в кровяном русле содержит ароВ-100, который распознается рецепторами на мембране клеток, которым требуется холестерин. После связывания ЛПНП с рецептором инициируется эндоцитоз, ЛПНП перемещаются в клетку внутри эндосомы, которая далее сливается с лизосомой. Ферменты лизосомы гидролизуют эфиры холестерина до холестерина и жирных кислот, которые далее попадают в цитозоль. АпоВ-100
из ЛПНП также распадается с образованием аминокислот, а рецептор ЛПНП избегает деградации и вновь попадает цитозоль. Количество рецепторов к ЛПНП (апоВ-100-рецепторов) в мембране клеток регулируется холестеролом:

чем выше содержание холестерола в клетке, тем меньше рецепторов в мембране У здоровых людей период полураспада ЛПНП в крови составляет от
21 /2 до 5 сут.
Рецептор-зависимый эндоцитоз ЛПНП клетками тканей
Высвободившийся из лизосом холестерол способен:
•идти на построение мембран, использоваться, для синтеза других стероидов;
•подавлять синтез холестерола в клетке, выступая в роли регуляторного фактора экспрессии гена ГМГ-КоА-редуктазы, а также активировать деградацию этого фермента;
•уменьшать количество апоВ-100-рецепторов в плазматической мембране,
снижая экспрессию гена этого рецептора;
• частично этерифицироваться под действием фермента АХАТ и в форме эфиров сохраняться в липидных каплях цитоплазмы:

Липопротеины высокой плотности незрелые (ЛВПнезрелые)
синтезируются в печени и тонком кишечнике (незначительно) в виде маленьких частиц, богатых белком и фосфолипидами. Они содержат мало холестерина и совсем не содержат эфиров холестерина и имеют дисковидную форму. В состав ЛПВП входят апобелки (апоА-I, апоС-I, апоС-II, апоЕ и др.)
ифермент лецитин-холестерин-ацилтрансфераза (ЛХАТ или LCAT),
катализирующий образование эфиров холестерина из лецитина
(фосфатидилхолина) и холестерина, входящих в состав хиломикронов и ЛПОНП (остаточных):
Образовавшиеся эфиры холестерина погружаются в гидрофобное ядро ЛПВП(нез), превращая их из дисковидных частиц и сферические. На освободившиеся места путем простой диффузии перемещаются новые молекулы холестерола из клеточных мембран и ЛПНП. Гидрофобное ядро пополняется эфирами холестерола, пока дисковидная частица не превратится в сферическую
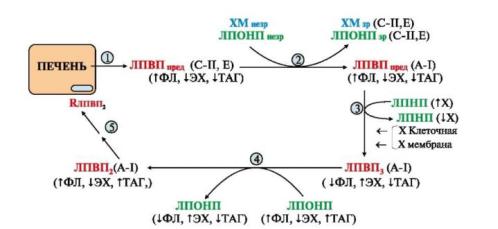
Образованный лизолецитин связывается с альбумином и уносится с поверхности ЛПВП3 током крови. Недостаток фосфатидилхолина в наружном слое ЛПВП3 устраняют липид-переносящие белки, которые восполняют убыль этого фосфолипида, а также частично освобождают гидрофобное ядро от эфиров холестерола, перенося его на ЛПОНП. Изменения в составе частиц восстанавливают их антиатерогенные свойства, т.е. способность «собирать» холестерол из ЛПНП и мембран клеток, такие липопротеины называются ЛПВП2. Таким образом, ЛПВП освобождают от избытка холестерола клеточные мембраны ЛПНП и снижают вероятность развития гиперхолестеролемии и атеросклероза. При недостатке фосфатидилхолина может замедляться формирование в печени ЛПВП, что приведет к повышению содержания в крови ЛПНП, перегруженных холестеролом, и
гиперхолестеролемии.
Метаболизм ЛПВП
1 - в печени формируются ЛПВПпред; 2 - в крови они отдают апобелки С-II и
Е ХМ и ЛПОНП; 3 - ЛПВП забирают холестерол с поверхностного слоя ЛПНП и клеточных мембран. Фермент АХАТ превращает холестерол в ацилхолестерол. Частицы приобретают сферическую форму за счет пополнения гидрофобного ядра эфирами холестерола и называются ЛПВП3; 4
- с помощью липид-переносящих белков идет обмен фосфолипидами (ФЛ),
эфирами холестерола (ЭХ) и ТАГ между ЛПВП3 и ЛПОНП. Пополнив содержание фосфатидилхолина (лецитина), ЛПВП2 могут продолжить сбор
