
Тема 3. ОСНОВНЫЕ ЭТИЧЕСКИЕ ДОКУМЕНТЫ МЕЖДУНАРОДНЫХ, ОТЕЧЕСТВЕННЫХ ПРАВИТЕЛЬСТВЕННЫХ И НЕПРАВИТЕЛЬСТВЕННЫХ ОРГАНИЗАЦИЙ
.pdfОСНОВНЫЕ ЭТИЧЕСКИЕ ДОКУМЕНТЫ МЕЖДУНАРОДНЫХ,
ОТЕЧЕСТВЕННЫХ ПРАВИТЕЛЬСТВЕННЫХ И
НЕПРАВИТЕЛЬСТВЕННЫХ ОРГАНИЗАЦИЙ
3.1. Основные международные документы
Вторая половина XX в. и начало XXI в. свидетельствуют о большом внимании международных и российских правительственных и непра-
вительственных организаций к формулированию принципов медицинской этики и биоэтики.
Особое значение в связи с этим имеют документы Организации Объединенных наций. Так, в принципах медицинской этики (а именно в принципе 2), сформулированных в Резолюции 37/194 от 18 декабря 1982 г.,
принятой на 37-й сессии Генеральной Ассамблеи Организации Объединенных наций, провозглашено: «Работники здравоохранения, в особенности врачи,
совершают грубое нарушение медицинской этики, а также преступление в соответствии с действующими международными документами, если они занимаются активно или пассивно действиями, которые представляют собой участие или соучастие в пытках или других жестоких, бесчеловечных или унижающих достоинство видах обращения и наказания, или подстрекательство
ких совершению, или попытки совершить их».
Вст. 2 Всеобщей декларации о геноме человека и правах человека (далее
– Декларация), принятой 11 ноября 1997 г. Генеральной конференцией
Организации объединенных наций по вопросам образования, науки и культуры,
установлено:
–каждый человек имеет право на уважение его достоинства и его прав,
вне зависимости от его генетических характеристик;
– такое достоинство непреложно означает, что личность человека не может сводиться к его генетическим характеристикам, и требует уважения его уникальности и неповторимости.
Особое место занимает уже упоминавшаяся Всеобщая декларация о биоэтике и правах человека (2005), в которой сформулированы 15 принципов биоэтики.
В таком важном документе, как Декларация о политике в области обеспечения прав пациента в Европе, принятая Европейским консультативным совещанием Всемирной организации здравоохранения по правам пациента
(Амстердам, март 1994 г.), в разделе «Права пациентов» в п. 1 «Права человека и человеческие ценности в здравоохранении» определено:
«Никакие ограничения прав пациентов не должны нарушать права человека, и каждое ограничение должно иметь под собой правовую базу в виде законодательства той или иной страны. Осуществление нижеперечисленных прав должно происходить не в ущерб здоровью других членов общества и не нарушать их человеческих прав.
1.1.Каждый человек имеет право на уважение собственной личности.
1.2.Каждый человек имеет право на самоопределение.
1.3.Каждый человек имеет право на сохранение своей физической и психической целостности, а также на безопасность своей личности.
1.4.Каждый человек имеет право на уважение его тайн.
1.5.Каждый человек имеет право иметь собственные моральные и культурные ценности, религиозные и философские убеждения.
1.6.Каждый человек имеет право на защиту собственного здоровья в той мере, в которой это позволяют существующие меры профилактики и лечения болезней и должен иметь возможность достичь наивысшего для себя уровня здоровья».
Одним из основополагающих документов, в котором изложены принципы европейской биоэтики, стала принятая Советом Европы Конвенция о защите прав и достоинства человека в связи с применением достижений биологии и медицины – «Конвенция о правах человека и биомедицине» (ETS N 164) (Овьедо, 4 апреля 1997 г.).
Так, согласно ст. 1 стороны настоящей Конвенции: государства – члены Совета Европы, прочие государства и Европейское сообщество – защищают достоинство и индивидуальную целостность человека и гарантируют каждому без исключения соблюдение неприкосновенности личности и других прав и основных свобод в связи с применением достижений биологии и медицины.
Большим авторитетом у международной общественности пользуются нормы медицинской этики, сформулированные Всемирной Медицинской Ассоциацией.
В 1963 г. Всемирной Медицинской Ассоциацией приняты «Двенадцать принципов предоставления медицинской помощи в любой национальной системе здравоохранения». Внимания заслуживает следующее: «Любая система здравоохранения должна обеспечивать пациенту право выбора врача, а врачу – право выбора пациента, не ущемляя при этом прав ни врача, ни пациента.
Принцип свободного выбора должен соблюдаться и в тех случаях, когда медицинская помощь полностью или частично оказывается в медицинских центрах. Непременная профессиональная и этическая обязанность врача – оказывать любому человеку неотложную медицинскую помощь без каких-либо исключений».
В преамбуле Лиссабонской декларации о правах пациента, принятой Всемирной Медицинской Ассоциацией (Лиссабон, сентябрь-октябрь 1981 г.),
сказано, что врач, без сомнения, должен действовать в интересах больного сообразно своей совести, однако необходимы также соответствующие гарантии автономии пациента и справедливого отношения к нему.
В п. 3 Лиссабонской декларации определено:
–пациент имеет право на самоопределение и на принятие независимых решений относительно своего здоровья. Врач обязан сообщить пациенту о последствиях его решения;
–умственно полноценный совершеннолетний пациент имеет право соглашаться на любую диагностическую процедуру или терапию, а также отказываться от них. Пациент имеет право на получение информации,
необходимой для принятия им решений. Пациент должен иметь четкое представление о целях и возможных результатах любого теста или лечения, а
также о последствиях своего отказа;
–пациент имеет право отказаться от участия в каком-либо исследовании или медицинской практике».
В п. 10 Лиссабонской декларации указано:
–следует всегда уважать человеческое достоинство и право пациентов на неприкосновенность частной жизни, а также их культурные и моральные ценности при оказании медицинской помощи и в ходе практического медицинского обучения;
–пациент имеет право на облегчение своих страданий с использо-
ванием существующих знаний в области медицины;
–пациент имеет право на гуманный уход в случае неизлечимой болезни
ипредоставление возможностей для достойного и наименее болезненного ухода из жизни.
В Международном кодексе медицинской этики, принятом 3-й Генеральной Ассамблеей Всемирной Медицинской Ассоциации (Лондон, октябрь 1949 г.),
названы общие обязанности врачей. Врач должен всегда поддерживать наивысшие профессиональные стандарты. Врач не должен позволять по соображениям личной выгоды ограничивать свободу и независимость профессионального решения, которое должно приниматься исключительно в интересах пациента.
Врач должен ставить во главу угла сострадание и уважение к человеческому достоинству пациента и полностью отвечать за все аспекты медицинской помощи вне зависимости от собственной профессиональной специализации.
На основании п. 3 Хельсинкской декларации «Этические принципы медицинских исследований с привлечением человека», принятой 18-й
Генеральной Ассамблеей Всемирной Медицинской Ассоциации (Хельсинки,
Финляндия, июнь 1964 г.), долг врача состоит в укреплении и охране здоровья
пациентов, включая участников медицинских исследований. Знания и совесть
врача должны быть полностью подчинены выполнению этого долга.
Всилу п. 9 Хельсинкской декларации медицинские исследования следует проводить в соответствии с этическими нормами, обеспечивающими уважение каждого человека, защиту его прав и охрану здоровья. Некоторые категории (лица, не способные самостоятельно дать согласие на участие в исследовании или отказаться от него, а также лица, подверженные принуждению или недолжному влиянию) участников исследований особенно уязвимы и нуждаются в специальной защите.
Васпекте реализации биоэтических принципов важно обратить внимание на отдельные статьи Конституции РФ. Согласно ст. 2 человек, его права и свободы выступают высшей ценностью. Признание, соблюдение и защита прав
исвобод человека и гражданина – обязанность государства.
Вст. 21 Конституции РФ указано:
–достоинство личности охраняется государством. Ничто не может быть основанием для его умаления;
–никто не должен подвергаться пыткам, насилию, другому жестокому или унижающему человеческое достоинство обращению или наказанию. Никто не может быть без добровольного согласия подвергнут медицинским, научным или иным опытам.
В соответствии с ч. 1 ст. 41 Конституции РФ каждый имеет право на охрану здоровья и медицинскую помощь. Медицинская помощь в государственных и муниципальных учреждениях здравоохранения оказывается гражданам бесплатно за счет средств соответствующего бюджета, страховых взносов, других поступлений.
В соответствии с п. 1 ч. 1 ст. 6 Федерального закона № 323-ФЗ приоритет интересов пациента при оказании медицинской помощи реализуется путем соблюдения этических и моральных норм, а также уважительного и гуманного отношения к нему со стороны медицинских и иных работников медицинской организации.

3.2. Кодексы профессиональной этики CODEX (лат. «книга»):
−ствол дерева;
−колодка в ногах преступника;
−брёвна, служившие основанием плавучего моста;
−книга, как соединение деревянных дощечек, предназначенных для письма в отличие от свитка.
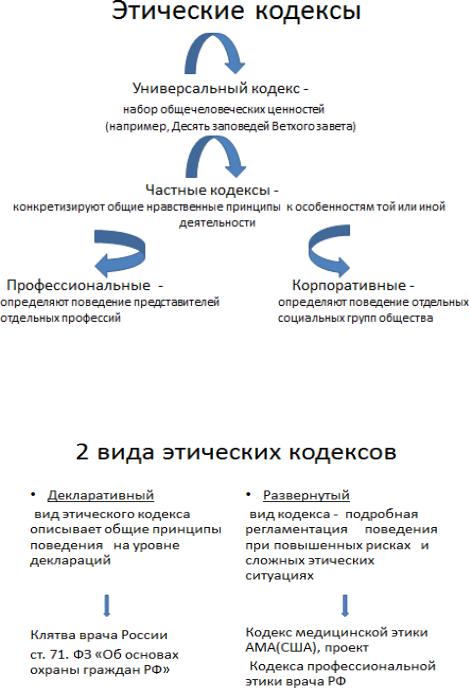
Схема 2. Виды этических кодексов.
Схема 3. Этические кодексы.
Этический Кодекс выполняет три основных функции:
−репутационная – заключается в формировании доверия к профессиональному сообществу со стороны общества;
−управленческая – заключается в повышении эффективности
деятельности путем указания на неприемлемые формы поведения;
− образовательная – заключается в сохранении ценностей и базовых этических норм профессии в развитии нравственной культуры.
В странах мира разрабатываются свои кодексы профессиональной этики врача.
Французский Кодекс профессиональной этики относит медицину к некоммерческой деятельности, и врачу запрещаются любые прямые или косвенные действия рекламного характера. Врач не должен распространять информацию рекламного характера относительно себя, организаций, в которых он работает или с которыми сотрудничает. Кроме предусмотренных законом исключений медицинским работникам запрещается распространение в целях извлечения прибыли медицинских препаратов и других товаров. Врачу также запрещаются действия, дающие возможность пациенту получить необоснованные материальные льготы. Находясь на службе охраны здоровья людей, врач исполняет свои функции с уважением к человеческой жизни, к
человеку и его достоинству. Уважение к человеку должно быть и после его смерти.
В любых условиях врач должен соблюдать обязательные для медицинской практики принципы морали, порядочности и преданности своей профессии.
Каждый врач обязан соблюдать установленную в интересах пациентов профессиональную врачебную тайну в соответствии с нормами законодательства. Врач должен быть объективен и не может отказаться от своей профессиональной независимости в какой-то ни было форме.
Профессиональный кодекс для врачей, работающих в Германии (MBO-
Ä 1997), сформулированный на основании решения 114-го съезда врачей в г.
Киль, 2011. Для каждого врача считается обязательным следующее торжественное обещание.
«При моем принятии в медицинский круг профессионалов я обещаю поставить свою жизнь на службу идеалам человечности. Я буду работать по
моей профессии добросовестно и честно. Сохранение и восстановление здоровья моих пациентов должно быть высшим императивом моих действий.
Я обязуюсь сохранять все доверенные мне тайны даже после смерти пациента. Я поддержу всеми моими силами честь и благородное предание медицинской профессии и при исполнении моих медицинских обязанностей обязуюсь не допускать никаких вариантов дискриминации на основании:
возможной отсрочки, религии, национальности, расовой принадлежности,
принадлежности к партии, а также на основании социального положения пациентов.
Я буду относиться с почтением к зачатию каждой человеческой жизни и даже в случае угрозы не применять свое медицинское искусство, если ситуация противоречит императивам человечности и гуманизма.
Врачи выполняют свои профессиональные обязанности согласно совести,
заповедям медицинской этики и человечности. Они не должны руководствоваться принципами, указаниями или распоряжениями, которые не согласуются с основными задачами или препятствуют их выполнению.
Врачи должны работать по своей профессии добросовестно и соответствовать доверию, оказанному им в ходе исполнения профессиональных обязанностей.
Врачам запрещается наряду с выполнением профессиональных обязанностей заниматься какой-либо другой деятельностью, если она не согласуется с этическими принципами медицинской профессии. Врачи,
работающие по своей профессии, обязаны повышать квалификацию. Врачи обязаны принимать участие в мероприятиях, введенных врачебной палатой, для обеспечения качества медицинской деятельности и к тому же предоставлять во врачебную палату необходимые справки. Врачи должны принимать во внимание право пациентов свободно выбирать или менять врача.
В интересах пациентов врачи могут сотрудничать с другими врачами, а
также представителями других отраслевых профессий системы здравоохранения. Для лечения врачу требуется согласие пациента. Врач обязан
