
диссертации / 123
.pdf31
2.3.Методы исследования
2.3.1.Клинико-лабораторные и инструментальные методы исследования
Обследование пациентов проводилось в соответствии с клиническими рекомендациями для больных РА, в том числе с определением активности РА по Disease Activity Score 28 (DAS 28), функционального класса [80].
При исследовании сердечно-сосудистой системы оценивались факторы кардиоваскулярного риска и поражение органов-мишеней, проводилась стратификация дополнительного риска сердечно-сосудистых осложнений [84].
Абсолютный кардиоваскулярный риск (10-летний риск смерти от сер- дечно-сосудистых заболеваний) для больных РА рассчитывался по шкале SCORE (для России) c поправкой Европейской антиревматической лиги (EULAR), учитывающей длительность РА более 10 лет, положительный результат тестирования на ревматоидный фактор или антитела к циклическому цитруллинированному пептиду, а также наличие внесуставных проявлений [141].
Диагноз фибромиалгии устанавливали по критериям ACR, основанным на оценке чувствительности и болезненности в области 11 из 18 точек [119].
Больные РА консультированы неврологом и психотерапевтом по показаниям.
Лабораторные методы исследования
Лабораторное исследование осуществлялось на базе клинической и биохимической лаборатории ОБУЗ ГКБ № 4 в соответствии с клиническими рекомендациями [80] и включало клинический развернутый анализ крови, клинический анализ мочи, биохимический анализ крови с определением концентрации С-реактивного белка (СРБ) полуколичественным методом, ревматоидного фактора с помощью латексного экспресс-теста.
32
Инструментальные методы исследования
Оценивалась рентгенограмма кистей рук и лучезапястных суставов,
а также дистальных отделов стоп в прямой проекции; рентгенологическая стадия РА определялась по классификации Steinbroker (1949) [80].
Всем пациентам проводилось электрокардиография (ЭКГ) в 12 стан-
дартных отведениях на трехканальном электрокардиографе «SCHILLER» (Швейцария).
Эхокардиография (эхоКГ) выполнялось на аппарате «Sim 5000 Plus Operator Manual» (Россия — Италия, 1991) согласно рекомендациям Американ-
ского общества по эхокардиографии (ASE, 2005) [85]: определялся индекс массы миокарда левого желудочка по формуле D. Dubois и изучалась диасто-
лическая функция левого желудочка. ГЛЖ диагностировали при индексе массы миокарда левого желудочка у мужчин более 115 г/м2 и у женщин — более 95 г/м2 [84, 85].
2.3.2.Специальные методы исследования
2.3.2.1.Опросники для оценки хронического болевого синдрома
Для оценки выраженности ХБС применялись следующие методы:
1. Визуальная аналоговая шкала (ВАШ) [28, 80, 81] — отрезок прямой длиной 100 мм, где начало отрезка «0» означает отсутствие боли, а
невыносимой боли (максимальная боль, испытанная человеком в жизни) со-
ответствует конец отрезка — «100». Пациенту предлагалось сделать на нем отметку, которая соответствует его ощущениям в настоящий момент. Рас-
стояние между нулевым концом отрезка и сделанной отметкой соотносилось с миллиметровой разметкой линейки, полученная цифра отражала интенсив-
ность испытываемой им боли.
33
2. Анкета Ван Корффа [28] — цифровая рейтинговая шкала, оцени-
вающая интенсивность болевого синдрома, а также степень и уровень соци-
альной дезадаптации, класс ХБ. Оценка интенсивности боли производится с помощью цифровых рейтинговых субшкал, которые ранжируются от 0 («нет боли») до 10 («невыносимая боль») и отражают, какую по интенсивности боль пациент испытывал в момент заполнения анкеты; в течение 6 месяцев и среднюю интенсивность боли за последние полгода. Оценка степени деза-
даптации также производится с помощью цифровых рейтинговых субшкал,
которые ранжируются от 0 («без изменений») до 10 («не могу ничего де-
лать») и отражают, насколько человек был ограничен в повседневной актив-
ности, общественных и семейных делах, трудовой деятельности из-за боли в течение 6 месяцев.
Кроме того, для уточнения уровня дезадаптации у пациента спрашива-
ли примерное количество дней за полгода, когда он был не способен выпол-
нять привычные дела (на учебе, работе, дома) из-за боли.
С учетом интенсивности боли и степени социальной дезадаптации ХБС делится на 5 классов нетрудоспособности, определяющих степень инвалиди-
зации пациентов: 0 класс — боль отсутствует в течение 6 месяцев, 1 класс характеризуется лёгкой нетрудоспособностью, низкой интенсивностью боли; 2 класс представлен лёгкой нетрудоспособностью, высокой интенсивностью боли; 3 класс обозначает высокую нетрудоспособность, средний уровень де-
задаптации; 4 класс отражает высокую нетрудоспособность, высокий уровень дезадаптации.
3. Болевой опросник Мак-Гилла [28, 157, 158] — словесная рейтинго-
вая шкала, состоящая из нескольких подклассов, включающих 78 дескрип-
торов (слов), позволяющих охарактеризовать не только интенсивность боли,
но и ее компоненты: сенсорный и эмоциональный. Слова в каждом подклассе сходны своим смысловым значением, но различаются выраженностью боле-
вого ощущения. После суммирования подклассов образовываются три основ-
34
ных класса: сенсорная шкала (выражает боль терминами механического воз-
действия), аффективная шкала (отражает эмоциональную сторону боли) и
эвалюативная шкала (вербальная ранговая шкала (ВРШ), где каждое слово соответствует определенному рангу боли). Пациенту предлагается выбрать слова, описывающие его ощущения в настоящий момент. Каждому слову присвоен числовой показатель — порядковый номер слова в подклассе. Рас-
считывают два показателя: (1) индекс числа выбранных дескрипторов, пред-
ставляющий собой сумму выбранных слов и (2) ранговый индекс боли — сумму порядковых номеров дескрипторов в подклассах.
4. Дать количественную оценку степени выраженности нейропатиче-
ской боли возможно с помощью диагностического опросника DN4, состоя-
щего из двух блоков вопросов с градацией от 0 до 10 баллов [59]. Заполнение первого блока основывается на опросе пациента и позволяет оценить соот-
ветствие боли ощущению жжения, болезненному ощущению холода, ощу-
щению как от удара током (спонтанная боль), ощущению ползания мурашек,
покалыванию, онемению, зуду (парестезия и дизестезия). Второй блок бази-
руется на данных клинического осмотра и позволяет врачу выявить cнижение чувствительности к прикосновению и покалыванию, усиление боли на воз-
действия раздражителя, ее не вызывающего (негативные сенсорные симпто-
мы и аллодиния). Количество положительных ответов на сумму 4 и более баллов означает наличие у пациента нейропатической боли.
2.3.2.2. Опросники по оценке качества жизни
Для оценки качества качества жизни применялись следующие методы: 1. Анкета оценки здоровья Health Assessment Questionnare (HAQ)
[80], включающая подсчет индекса нарушения жизнедеятельности HAQ и
35
оценку боли по ВАШ за период прошлой недели. Короткая (стандартная)
версия HAQ состоит из 20 вопросов, которые объединены в 8 шкал, позво-
ляющих оценить ежедневную активность больного, уточнить, как он вы-
полняет будничные действия: самостоятельно или пользуется для этого вспомогательными средствами/приспособлениями, посторонней помощью.
Индекс нарушения жизнедеятельности от 0 до 0,5 баллов считается «нор-
мальным» и соответствует популяционным значениям. Значения от 0 до 1,0
соответствуют «минимальным», «умеренным» — от 1,1 до 2,0, «выра-
женным» нарушениям жизнедеятельности — от 2,1 до 3,0. Эффективность применения различных терапевтических и реабилитационных программ при РА оценивалась по разнице значений индекса HAQ: эффект от терапии отсутствовал при ΔHAQ < -0,22 баллов; умеренное клиническое улучшение наблюдалось, если различия составили 0,22 ≤ ΔHAQ ≤ -0,36 (20% улучше-
ние по критериям ACR); значительный эффект достигался при изменениях
-0,36 ≤ ΔHAQ ≤ -0,8 (50% эффект от терапии); выраженное клиническое улучшение соответствовало показателям: ΔHAQ ≥ -0,80 баллов (70% улуч-
шение по критериям ACR).
2. Общий опросник для определения качества жизни (Short Form — 36 Item Health Survey — SF-36) [80] состоит 36 вопросов, объединенных в
8 шкал, которые суммируются в 2 компонента: уровень физического здоро-
вья, состоящего из физического функционирования, ролевого физического функционирования, шкалы боли, общего состояния здоровья; уровень психи-
ческого здоровья, представленный психологическим здоровьем, ролевым эмоциональным функционированием, социальным функционированием,
шкалой жизнеспособности. Чем выше показатель по каждой шкале, тем луч-
ше КЖ по этому параметру за последний месяц; максимальное значение рав-
но 100. Оценку по шкалам рассчитывают при помощи компьютерных про-
грамм после перекодировки данных по определенному алгоритму, который защищен авторскими правами.
36
2.3.2.3. Опросники пооценке тревоги и депрессии
Для оценки тревожно-депрессивных расстройств применялись:
1.Госпитальная шкала тревоги и депрессии HADS [1, 9, 195] со-
держит 14 утверждений, поделенных на подшкалы: «тревога» и «депрессия».
Больному предлагается выбрать ответ, характеризующий его психоэмоцио-
нальное состояние за последнюю неделю. При интерпретации результатов учитывается суммарный показатель по каждой подшкале, где значения соот-
ветствуют: от 0 до 7 баллов — отсутствию достоверно выраженных симпто-
мов; от 8 до 10 баллов — субклинически выраженной тревоге или депрессии; 11 баллов и более — клинически выраженной тревоге или депрессии.
2.Тест депрессии Бека [9] состоит из 21 вопроса-утверждения са-
мых часто встречаемых симптомов и жалоб, описывающих специфические проявления депрессии. Пациента просят внимательно прочитать каждую группу утверждений и выделить галочкой одно из них, которое больше всего соответствует тому, как он себя чувствовал на этой неделе и сегодня. Ответы переводятся в баллы и суммируются. Полученные результаты имеют града-
цию: отсутствие депрессии — 0–9 баллов, мягкая депрессия — 10–15 баллов,
мягко-умеренная — 16–19 баллов, умеренно-сильная — 20–29 баллов и, на-
конец, сильная — 30–63 балла.
3.Опросник (шкала) депрессий Центра эпидемиологических ис-
следований CES-D [1] включает в себя 20 пунктов, затрагивающих эмоцио-
нальный фон пациента за последний месяц. Ответы ранжируются от 0 (симптом обнаруживается очень редко или вообще никогда — 0 бал-
лов) до 3 (симптом присутствует постоянно — 3 балла). Если пациент наби-
рает более 17 баллов, то он страдает: 18—26 баллов — легкой депрессией; 27—30 баллов — депрессией средней тяжести; 31 балл и выше — тяжелой депрессией.
37
2.3.2.4. Оценка эластических свойств сосудов
Эластические свойства сосудов оценивали методом определения СРПВ при помощи сфигмографической приставки аппаратно-программного ком-
плекса «Полиспектр — 12» (ОАО «Нейрософт», Иваново).
Для обследования СРПВ по сосудам эластического типа (СРПВэ) про-
изводили синхронную запись сфигмограмм сонной и бедренной артерии, для СРПВ по сосудам мышечного типа (СРПВм) — сонной и лучевой в течение
10 секунд с использованием датчиков, расположенных в точках пульсации артерий. Расстояние между этими точками определяли путем прямого изме-
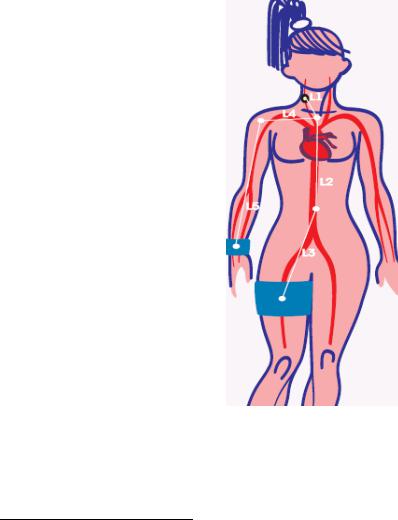
рения на поверхности тела между ориентирами, указанными на рисунке 2.
Рис. 2. Схема наложения датчиков и измерения дистанции между ними при определении скорости распространения пульсовой волны по артериям эластического и мышечного типов1
1 URL: http://www.neurosoft.ru.
38
СРПВэ и СРПВм рассчитывали как отношение расстояния между точ-
ками расположения датчиков ко времени прохождения пульсовой волны на соответствующем сегменте сосудистого русла по формулам:
СРПВэ = Lэ / Δtэ,
где СРПВэ — СРПВ по сосудам эластического типа, Lэ = L2 + L3 − L1 (м) (рис. 3),
Δtэ — время запаздывания пульсовой волны на каротидно-феморальном сег-
менте, с,
СРПВм = Lм / Δtм,
где СРПВм — СРПВ по сосудам мышечного типа, Lм = L4 + L5 − L1 (м) (рис. 3),
Δtм — время запаздывания пульсовой волны на каротидно-радиальном сег-
менте, с.
Кроме того, учитывали соотношение скоростей по артериям мышеч-
ного и эластического типов (СРПВм/СРПВэ).
Также определяли дополнительные показатели:
модуль упругости сосудов эластического типа (Еэ, дин/см2) по формуле:
Еэ = СПРВэ / 74,
модуль упругости сосудов мышечного типа (Ем, дин/см2) по формуле:
Ем = СПРВм / 112,
общее упругое сопротивление артериальной системы по формуле:
|
СРПВэ × ρ |
|
Ео = 200× |
|
, |
|
||
|
Q × S |
|
где Ео — общее упругое сопротивление артериальной системы, дин/см2; ρ — удельный вес крови (в норме равен 1,06 г/см3);
Q — площадь сечения аорты, рассчитывающийся в программе в автома-
тическом режиме, см2;
S — продолжительность периода изгнания, определяющаяся по каро-
тидной сфигмограмме, с.
39
2.3.2.5. Анализ вариабельности ритма сердца
Нейрогуморальную регуляцию сердечно-сосудистой системы оцени-
вали путем анализа ВРС, который проводился всем больным в положении лежа (фоновая проба) и в условиях активной ортостатической пробы (АОП)
продолжительностью по 5 минут, с учетом стационарных участков кардио-
ритмограмм в соответствии со стандартом Европейского общества кардиоло-
гов и Североамериканского общества кардиостимуляции и электрофизиоло-
гии «Вариабельность ритма сердца. Стандарт измерения, физиологической интерпретации и клинического использования» (1996) [184] на аппарате ВНС-спектр (ОАО «Нейрософт», Иваново).
Фиксировали показатели спектрального анализа ВРС, позволяющие вы-
делить периодические составляющие в колебаниях сердечного ритма и оце-
нить количественно их вклад в общую динамику ритма. Спектры изменяемо-
сти интервалов R-R были получены при помощи преобразования Фурье.
Учитывали следующие характеристики:
TP — total power — общая мощность спектра нейрогуморальной регуляции, характеризующая суммарное воздействие всех спектральных компонентов на синусовый ритм;
HF — high frequency — высокочастотные колебания при частоте
0,15—0,4 Гц, отражающие активность парасимпатического отдела вегета-
тивной нервной системы (ВНС);
LF — low frequency — низкочастотные колебания при частоте 0,04— 0,15 Гц, отражающие преимущественно активность симпатического отдела ВНС;
VLF — very low frequency — очень низкочастотные колебания при частоте 0,003—0,04 Гц, представляющие собой часть спектра нейрогумо-
ральной регуляции, в состав которой входит комплекс различных факторов,
40
влияющих на сердечный ритм (церебральные эрготропные, гуморально-
метаболические влияния и др.);
HF norm — мощность в диапазоне высоких частот, выраженная в нормализованных (относительных) единицах, что позволяет исключить вли-
яние VLF-компонента:
HF norm = HF / (TP − VLF) × 100%,
LF norm — мощность в диапазоне низких частот, выраженная в нормализованных единицах:
LF norm = LF / (TP − VLF) × 100%,
LF/HF — показатель, отражающий баланс симпатических и парасимпа-
тических влияний, измеренных в нормализованных единицах (при LF/HF
менее 0,5 констатировалась относительная ваготония, при LF/HF более 1,5 —
относительная симпатикотония, в остальных случаях симпато-парасимпати-
ческий баланс считали уравновешенным);
VLF%, HF%, LF% — относительные показатели, отражающие вклад каждого спектрального компонента в спектр нейрогуморальной регуляции.
Вышеуказанные параметры фиксировались как в покое, так и при активной ортостатической пробе. При проведении АОП оценивались также показа-
тели, характеризующие реактивность отделов ВНС.
Для оценки парасимпатической активности в ответ на АОП исполь-
зовался коэффициент 30/15 (К30/15) — отношение продолжительности самого длинного интервала R-R в районе тридцатого удара сердца от начала пробы к продолжительности самого короткого в районе пятнадцатого. При К30/15 более 1,3 парасимпатическая активность считалась нормальной, от 1,2
до 1,3 — в пределах условной нормы, менее 1,2 — сниженной.
Симпатическую реактивность оценивали по показателю, равному приросту соотношения LF/HF при АОП. За норму принимался прирост
LF/HF при АОП в 3—6 раз от уровня покоя, при отклонении от указанных пределов симпатическая реактивность расценивалась как пониженная или повышенная.
