
диссертации / 119
.pdf
46 детей
11 |
12 |
 до 3 лет
до 3 лет
 от 3 до 7 лет
от 3 до 7 лет
 старше 7 лет
старше 7 лет
23
Диаграмма 2. Распределение больных по возрастам.
Распределение по полу
35%
65%
 мальчики
мальчики
 девочки
девочки
Диаграмма 3. Распределение больных по половому признаку.
21

I группа больных ( один магнит).
Мы наблюдали 18 пациентов с единственным магнитом ЖКТ. Возраст детей был от 8 месяцев до 9 лет (диаграмма 4). У 13 пациентов инородное тело вышло естественным путем, у 4 детей извлечено при ФЭГДС и один ребенок оперирован.
6 |
|
|
|
|
|
|
|
|
5 |
|
|
|
|
|
|
|
|
4 |
|
|
|
|
|
|
|
|
3 |
|
|
|
|
|
|
|
|
2 |
|
|
|
|
|
|
|
количество детей |
|
|
|
|
|
|
|
|
|
1 |
|
|
|
|
|
|
|
|
0 |
|
|
|
|
|
|
|
|
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
|
|
|
|
возраст детей |
|
|
||
Диаграмма 4. Распределение детей с одним инородным магнитным телам по возрасту и количеству пациентов.
II группа больных (множественные инородные тела).
У 28 пациентов мы наблюдали множественные магнитные тела ЖКТ.
Возраст детей был от 1 года 1 месяца до 11 лет (диаграмма 5). Двое детей (8 и 11 лет) имели задержку психомоторного развития. У 7 детей инородные тела вышли самостоятельно, 4 детям магнитыне тела извлечены при фиброгастрододеноскопии (ФЭГДС), 17 детей оперировано.
22

7 |
|
|
|
|
|
|
|
|
|
|
6 |
|
|
|
|
|
|
|
|
|
|
5 |
|
|
|
|
|
|
|
|
|
|
4 |
|
|
|
|
|
|
|
|
|
|
3 |
|
|
|
|
|
|
|
|
|
|
2 |
|
|
|
|
|
|
|
|
|
количество детей |
|
|
|
|
|
|
|
|
|
|
|
1 |
|
|
|
|
|
|
|
|
|
|
0 |
|
|
|
|
|
|
|
|
|
|
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
10 |
11 |
|
|
|
|
возраст детей |
|
|
|
|||
Диаграмма 5. Распределение детей с множественными инородными телами по возрасту и количеству пациентов.
2.2. Методы исследования.
Все пациенты, не нуждающиеся в экстренном оперативном лечении,
проходили перед операцией стандартное комплексное обследование.
Диагностическая программа включала в себя сбор анамнеза, оценку клинических проявлений заболевания, физикальное обследование пациента,
общеклинические (лабораторные) и инструментальные методы исследования не инвазивного (рентгенологические, УЗИ, КТ) и инвазивного характера (ФЭГДС,
лапароскопия).
Для оценки состояния больного и при необходимости его коррекции в связи с наличием сопутствующих заболеваний осуществлялись консультации смежных специалистов – невролога, педиатра.
23
2.2.1. Анамнестические данные.
При поступлении детей с ИМТ ЖКТ выяснялось наличие жалоб или изменение самочувствия ребенка. Сбор анамнеза был направлен на установление факта проглатывания магнита, их количество и форму, давность попадания в желудочно-кишечный тракт. При определении множественных инородных тел был ли временной промежуток между приемом магнитов. Из анамнеза жизни важна информация о сопутствующих заболеваниях ребенка,
перенесенных ранее оперативных вмешательствах на органах брюшной полости.
2.2.2. Клинические методы исследования.
После сбора анамнеза производился стандартный первичный осмотр пациентов по всем органам и системам. Особое внимание при осмотре уделялось внешнему виду передней брюшной стенки. Вздутие или напряжение живота, резкая болезненность при пальпации расценивались как явление развившихся осложнений со стороны ЖКТ, которые требовали экстренного оперативного вмешательства, после предоперационной подготовки.
Степень риска операции определяли по классификации, принятой Американским обществом анестезиологов (ASA) и основанной на состоянии больного, объеме и характере хирургического вмешательства.
2.2.3. Рентгенологические методы исследования.
Рентгенологические методы исследования выполнялись на стационарных рентгеновских аппаратах (Villa Sistemi Medicali) и компьютерном томографе
(SIEMENS Somaton Emotion 16).
Обзорная рентгенография органов брюшной полости осуществлялась всем детям с ИМТ ЖКТ. После обзорного снимка при наличии инородного тела или тел в проекции желудка и отсутствии клиники «острого живота" мы не выполняли ФЭГДС ввиду инвазивности метода и возможности естественного
24
выхода ИМТ. Детям давалась бариевая взвесь для улучшения пассажа магнитных тел с обязательным контролем их отхождения со стулом.
Так как через 12 часов контрастное вещество заполняет левые отделы толстой кишки и возможен выход инородного тела естественным путем, мы выполняли рентгенографию брюшной полости с целью оценки пассажа ИМТ при их отсутствии в стуле. Если инородное тело или тела оставались на прежнем уровне, то выполнялось ФГДС с попыткой извлечения. При неэффективности эндоскопического метода удаления ИМТ осуществлялась лапароскопия.
При наличии инородных тел вне проекции желудка, давалась бариевая взвесь, осуществлялся контроль возможного отхождения ИМТ естественным путем. Через 12 часов выполнялась рентгенография брюшной полости, если инородные тела оставались на прежнем уровне, то выполнялось лапароскопия.
При визуализации на обзорной рентгенографии множественных уровней жидкости осуществлялось экстренное оперативное лечение.
2.2.4. Ультразвуковые методы исследования.
Исследование проведено на аппарате General Electric Logiq 3 Expert (3,0-
9,0 МГц). У всех больных с ИМТ в обязательном порядке выполнялась трансабдоминальная ультрасонография органов брюшной полости, малого таза и забрюшинного пространства. Данное исследование позволяло осмотреть все органы брюшной полости, выявить сопутствующие заболевания, в некоторых случаях уточнить локализацию патологического процесса и инородных тел.
2.2.5. Фиброгастродуоденоскопия.
Исследование проведено с использованием фиброскопов фирмы Olympus
и Сооk. Для извлечения инородных тел использовались эндоскопические инструменты – захватывающие щипцы по типу «корзина», «петля».
25

а |
б |
в |
г |
Рисунок 1. Вид эндоскопических инструментов, использовавшихся для извлечения ИМТ желудка (а, б, в, г).
2.2.6. Патоморфологические методы исследования.
Патологоморфологические исследования выполнены на материале,
полученном при оперативных вмешательствах. Резецированные участки тонкой кишки или межкишечное сращение (между петлями тонкой кишки – 2,
сращения между тонкой и толстой кишкой - 1) направлялись на исследование с использованием световой микроскопии (увеличение 4х) и стандартных методов обработки и окраски препаратов (формалин, парафин, гематоксилин-эозин).
2.3. Использованное оборудование.
Для выполнения видеоассистированных операций на кишечнике у детей использовался эндохирургический комплекс (стойка Karl Storz Smart Cart) с
комплектом оборудования, включающим в себя видеокамеру с оптическим кабелем и лапароскопом 3мм и 5мм, источник света со световодом (xenon 300),
монитор (LED), инсуфлятор (electronic endoflator) с плавно регулируемыми режимами подачи CO2, электрохирургический блок (autocon 200), систему для аспирации содержимого из брюшной полости, набор троакаров диаметром 3
мм, 5 мм, 10мм и инструментов 3 и 5 мм.
2.4. Статистические методы.
Все полученные цифровые данные обработаны методом вариационной статистики и корреляционно-регрессионного анализа с помощью стандартных компьютерных программ. Рассчитывали средние арифметические величины
26
(М) и стандартные отклонения от средних арифметических значений (m).
Различия между группами считались статистически значимыми при значении р<0,05. Статистический анализ проведен с использованием программ Microsoft Excel 2007 и Statistica 8.0.
27
Глава 3. РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ ДЕТЕЙ С ИНОРОДНЫМИ МАГНИТНЫМИ ТЕЛАМИ.
3.1. Анамнез и клиническая картина детей с ИМТ.
При сборе анамнеза определялось количество магнитов, их форма,
давность попадания в ЖКТ ребенка и временной промежуток между приемом инородных тел. Также важным моментом являлось изменение поведения ребенка и появление жалоб.
Форма магнита у детей с единственным инородным телом была округлой плоской или шаровидной размером от 3мм до 2,5см в диаметре. У одного ребенка магнит был цилиндрической формы длинной до 2см.
У детей с множественными инородными телами, магниты были из игрушечных наборов (NeoСube, Magnastix). В одном случае магниты имели вид цилиндров размером до 2,5см, в остальных шаровидную форму от 3 до 10мм в диаметре.
Только один ребенок с единственным магнитом жаловался на боли в области пупка, рвоту, жидкий стул, при его осмотре определялись положительные перитонеальные симптомы, остальные 17 детей с наличием одного магнита в ЖКТ жалоб не предъявляли и ни какой клинической картины заболевания не имели.
При сборе анамнеза у 6 детей с множественными инородными телами и у
1 ребенка с единственным инородным магнитным телом не удалось установить факт проглатывания. ИМТ диагностированы интраоперационно или на обзорной рентгенографии, выполненной в связи с клинической картиной кишечной непроходимости.
После определения факта проглатывания множественных магнитов временной интервал определен только в 3 случаях и установил о 4, 7 и 12 часах межу приемом инородных тел. В остальных случаях о временном промежутке не было известно.
28
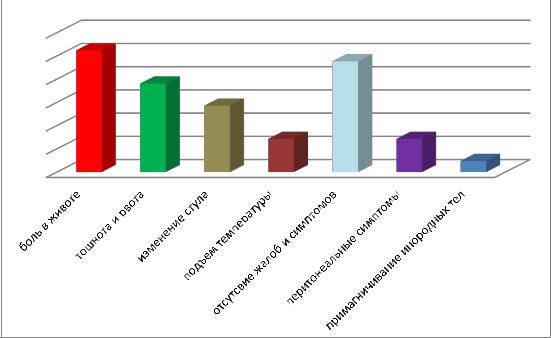
У 10 детей при наличии множественных инородных тел отсутствовали жалобы и какие-либо симптомы, указывающие на поражение ЖКТ. У 18 детей с множественными магнитными телами клиническая картина и симптомы были неспецифичными: боли в животе отмечались у 11 детей, у 8 детей была тошнота и рвота, изменение характера стула было у 6 детей (3 детей имели задержку стула, 2 детей изменение окраски и у одного ребенка разжижение стула), подъем температуры тела был у 3 детей, перитонеальные симптомы имели 3 детей, повышение уровня лейкоцитов экспресс-анализе крови определен у 8 детей. При сборе анамнеза в одном случае родители заметили примагничивание внешних магнитных тел к передней брюшной стенки ребенка
(диаграмма 6).
Диаграмма 6. Распределение детей с множественными инородным
магнитным телам по выявленному изменению состояния ребенка.
29
3.2. Инструментальные методы диагностики.
3.2.1 Результаты рентгенографии брюшной полости.
38 детям при поступлении с известным фактом проглатывания магнита
(17 пациентов с одним магнитом и 22 детей с множественными инородными телами) выполнялся данный вид исследования. У всех детей на обзорной рентгенографии визуализированы инородное тело или тела металлической плотности.
После выполнения обзорной рентгенографии брюшной полости ребенку с одним магнитом давалась бариевая взвесь для улучшения прохождения инородного тела по ЖКТ. Через 12 часов с момента дачи бария вновь осуществлялась рентгенография, на которой оценивался уровень нахождения инородного тела ЖКТ и пассаж бария. При удовлетворительном пассаже инородного тела, т.е. смещение относительно первого местонахождения,
осуществлялся контроль стула.
Клинический пример.
Мальчик А., 9 лет, за два дня до поступления проглотил один магнит,
состояние ребенка не менялось. Ввиду отсутствия инородного тела в стуле,
родители ребенка обратились в приемное отделение. При осмотре состояние ребенка удовлетворительное. Жалоб нет. Живот мягкий, безболезненный,
физиологические отправления в норме. Выполнена обзорная рентгенография брюшной полости. Визуализировано инородное тело металлической плотности на уровне третьего-четвертого поясничного позвонка (рисунок 2а). Ребенку дана бариевая взвесь, назначены очистительные клизмы, касторовое масло через рот. Инородное тело в стуле не получено, однако стул окрашен барием.
Через 12 часов с момента дачи бариевой взвеси, выполнена рентгенография брюшной полости – инородное тело металлической плотности достоверно не определяется, визуализируются удовлетворительной пассаж бариевой взвеси по ЖКТ (рисунок 2б). Через 20 часов с момента госпитализации инородное тело получено в стуле. Ребенок выписан в удовлетворительном состоянии.
30
