
диссертации / 58
.pdf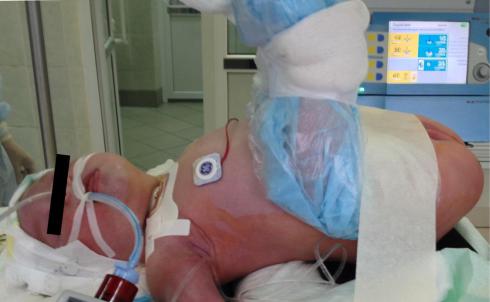
Больной находится в положении на спине. Определяют и маркируют наружный сфинктер. Его выявление основывается на нескольких признаках. В основном наружный сфинктер локализуется в области пересечения срединной линии промежности и линии проведенной через седалищные бугры, однако у детей с атрезией ануса наружный сфинктер чаще эктопирован кпереди. Вторым признаком считается радиальное расположение кожных складок над сфинктером. Достоверным считается способ определения сфинктера при помощи электромиографии, однако при гипоплазии сфинктера или высоком импедансе кожи до начала операции определить его этим способом может быть затруднительно. После маркировки сфинктера ребенка укладывают на валик с запрокинутыми ногами (Рисунок №3-36).
Рисунок №3-36. Укладка пациента на операционном столе.
При атрезии ануса без фистулы операцию начинают с циркулярного иссечения кожной анальной мембраны в проекции сфинктера в пределах собственно дермы, в отличие от операции Dieffenbach, при которой кожа рассекается Z-образным или крестообразным разрезом (Рисунок №3-37).
71
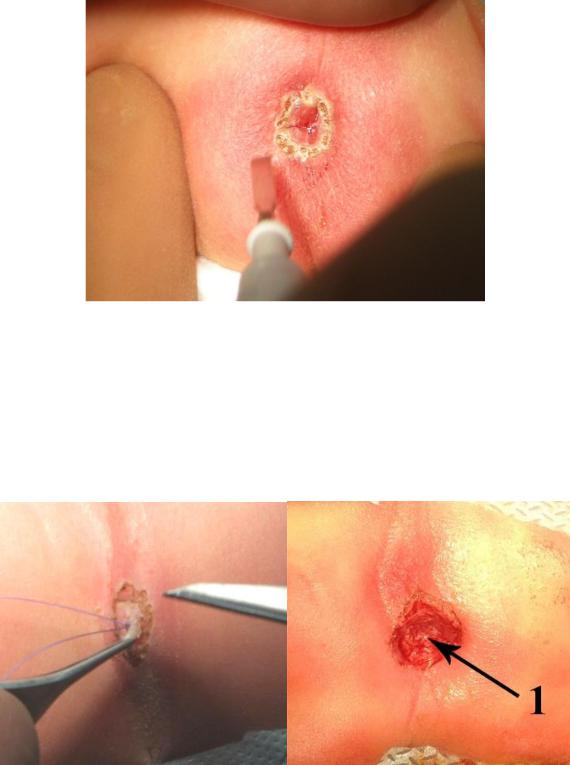
Рисунок №3-37. Интраоперационная фотография: маркировка линии разреза кожи.
Намечая электрокоагулятором в режиме контактной коагуляции (1215Вт - 100Ом, Крест-фактор 3,3) место будущего разреза, дополнительно удостоверяются в локализации сфинктера, после чего отсераровывают кожную мембрану от подлежащих тканей при помощи скальпеля (Рисунок №3-38).
Рисунок №3-38. Интраоперационная фотография: А - иссечение кожной мембраны, Б –
после иссечения мембраны в центре сфинктера визуализируем воронкообразное
углубление (1).
Визуализируют наружный сфинктер, в центре его имеется небольшое воронкообразное углубление, через которое внутри сфинктерно, без повреждения окружающих тканей, при помощи москита
72
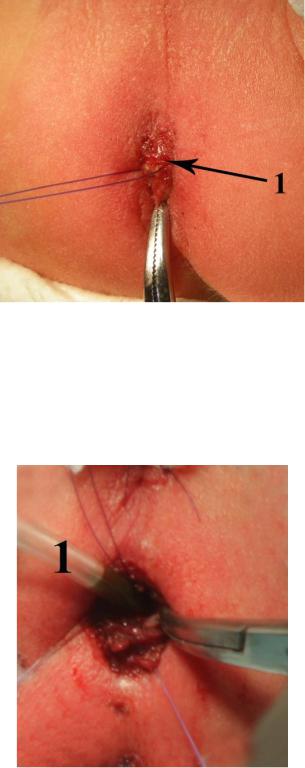
тупым способом по направлению перпендикулярно коже формируют анальный канал до атрезированного конца кишки без затрагивания других структур, визуализируют атрезированный конец кишки (Рисунок №3-39).
Рисунок №3-39. Интраоперационная фотография: выделен атрезированный конец
кишки (1).
Затем накладывают два шва-держалки на атрезированный конец, после чего межу ними в сагиттальном направлении разрезом около 0,5 см вскрывают кишку, проводят лаваж, эвакуируя меконий (Рисунок №3-40).
Рисунок №3-40. Интраоперационная фотография: в толстую кишку заведен катетер (1)
для проведения лаважа.
73
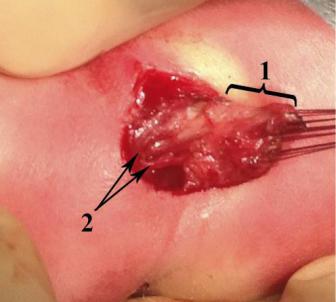
Затем накладывают дополнительные 8 швов-держалок через все слои на стенку кишки. Производят дессекцию кишки тупым способом и при помощи электрокоагулятора, проводя тракцию за швы-держалки. Мобилизуют кишку прецизионно вдоль стенки. В проксимальном направлении кишку мобилизуют экономно. Основными критериями мобилизации мы считаем визуализацию полноценной стенки прямой кишки с наличием кровеносных сосудов, питающих ее и свободное низведение кишки на промежность (Рисунок №3-41).
Рисунок №3-41. Интраоперационная фотография: экономно мобилизован дистальный
конец прямой кишки: 1 – безсосудистая зона, 2 – кровеносные сосуды.
Кишку рассекают по передней и задней стенкам, после чего осматривают слизистую кишки. В том месте, где имеется неполноценная стенка кишки, несформировавшаяся фистула складки слизистой располагаются по дуге, в том месте, где кишка сформирована правильно, складки приобретают линейный ход (Рисунок №3-42).
74
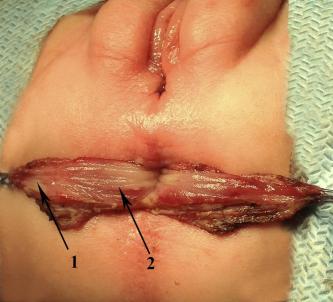
Рисунок №3-42. Интраоперационная фотография: рассечена кишка: 1 – фистула, 2 –
правильно сформированная кишка.
Избыток кишки экономно отсекают на уровне кожи и выполняют анопластику в условиях умеренного натяжения, используя монофиламентную биодеградируемую нить 5/0. Вкол в кожу производят на расстоянии 2 мм от края выкалываются в дерму, затем вкол между подслизистым и мышечным слоем, выкалываются в слизистую прямой кишки на расстоянии около 2 мм от края, узел затягивают до сопоставления краев слизистой и кожи. Таким образом, сначала накладывают два шва на 6 и 12 часах условного циферблата, затем два шва на 3 и 9 часов, затем швы накладывают по четвертям на расстоянии около 2 мм от предыдущего шва. Описанным образом накладывают 16-20 швов (Рисунок №3-43).
75
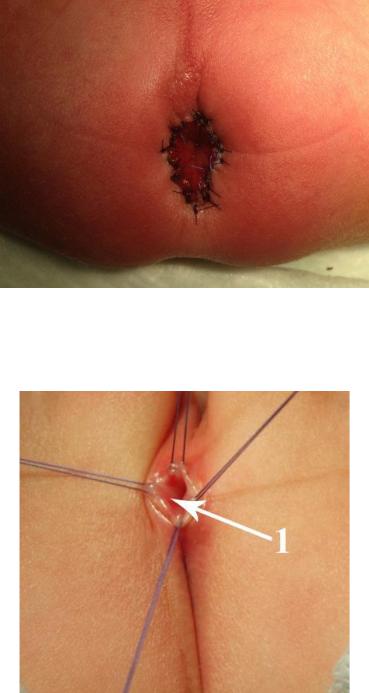
Рисунок №3-43. Окончательный вид промежности после операции.
При наличии наружной фистулы сначала на слизисто-кожный
переход циркулярно накладывают 8 швов-держалок (Рисунок №3-44).
Рисунок №3-44. Интраоперационная фотография: на слизисто-кожный переход
фистулы (1) наложены швы держалки.
Выполняют окаймляющий разрез на границе слизистой; вдоль серозной оболочки, без повреждения окружающих тканей мобилизуют фистулу до атрезированного конца кишки.
Далее у девочек мобилизуют переднюю стенку прямой кишки от стенки влагалища, задняя стенка не вызывает ретракции кишки, поэтому остается интактной. В отличие от операции, предложенной Stone, мы
76
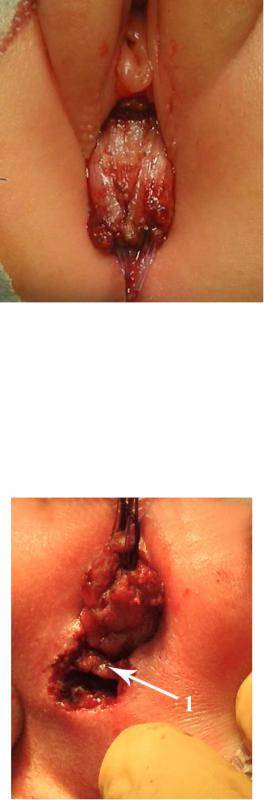
считаем, что мобилизация должна быть только на расстояние, соответствующее длине общей стенки кишки и влагалища (Рисунок №3- 45).
Рисунок №3-45. Интраоперационная фотография: передняя стенка прямой кишки
мобилизована от задней стенки влагалища.
У мальчиков же мобилизация кишки проходит по тому же принципу, что и при отсутствии фистулы. Кожную мембрану иссекают таким образом, чтобы сохранить интактными мышечные волокна передней порции наружного сфинктера (Рисунок №3-46).
Рисунок №3-46. Интраоперационная фотография: иссечена кожная мембрана,
сохранена целостность волокон передней порции наружного сфинктера (1).
77
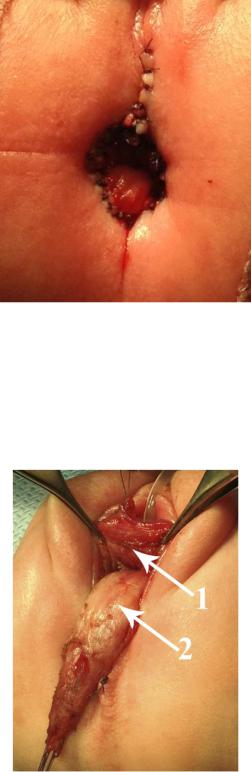
Перемещают мобилизованную кишку в сформированный канал, выполняли экономную резекцию. Рану, после иссечения фистулы,
ушивают отдельными узловыми швами. Завершающим этапом производят анопластику (Рисунок №3-47).
Рисунок №3-47. Окончательный вид промежности после операции.
Особенностью оперативного вмешательства при ректо-
вестибулярной фистуле является полная мобилизация кишки от задней стенки влагалища, с целью предотвратить ретракцию кишки (Рисунок №3- 48).
Рисунок №3-48. Интраоперационная фотография: прямая кишка (2) мобилизована от
задней стенки влагалища (1).
78
Длина влагалища у новорожденного и ребенка первых месяцев жизни достигает 3 см, но, несмотря на столь протяженную мобилизацию,
резекцию кишки проводят крайне экономно, на уровне полнослойной кишки и визуализации ректальных сосудов. Дистальная часть,
представленная плотной тканью, не полнослойной стенкой, без наличия сосудов по нашему мнению будет приводить к стенозированию в области неоануса. Что подтверждено нами при гистологическом исследовании резецированного участка.
3.2.5. Гистологическое обоснование протяженности резекции
атрезированной кишки
Гистологическое исследование резецированного участка кишки выполнено 42 пациентам вне зависимости от формы порока. Окраска:
гематоксилин и эозин. Увеличение х100 и х250.
Рисунок №3-49. Микроскопия. Резецированный участок кишки у ребенка с атрезией ануса без фистулы. 1 – протяженность фистулы.
Рисунок №3-50. Микроскопия. Резецированный участок кишки у ребенка с атрезией ануса с ректо-перинеальной фистулой. 1 – протяженность фистулы.
79
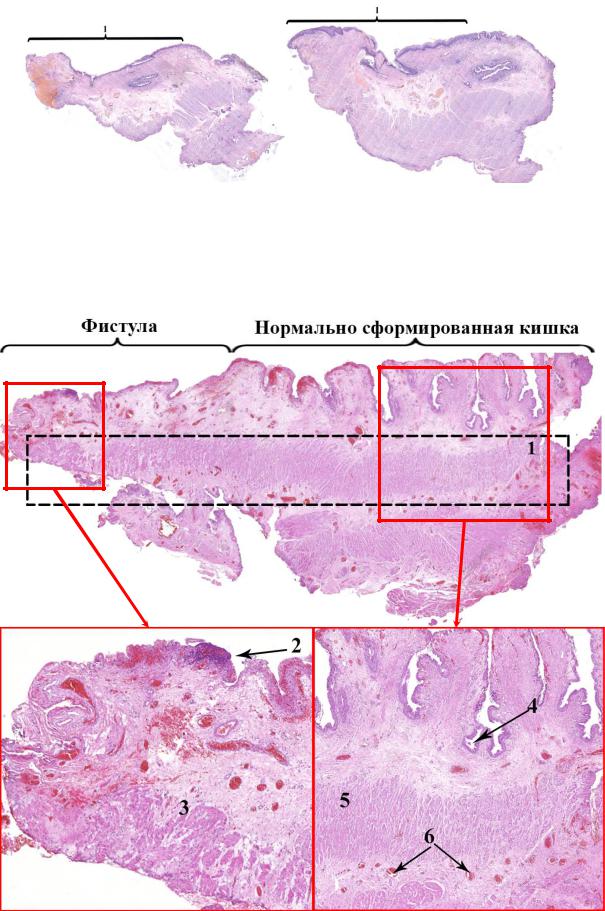
Рисунок №3-51. Микроскопия. Резецированный участок кишки у ребенка с атрезией
ануса с ректо-вестибулярной фистулой. 1 – протяженность фистулы.
При микроскопическом исследовании были выявлены характерные
для фистулы гистологические признаки (Рисунок №3-52).
80
