
диссертации / 58
.pdf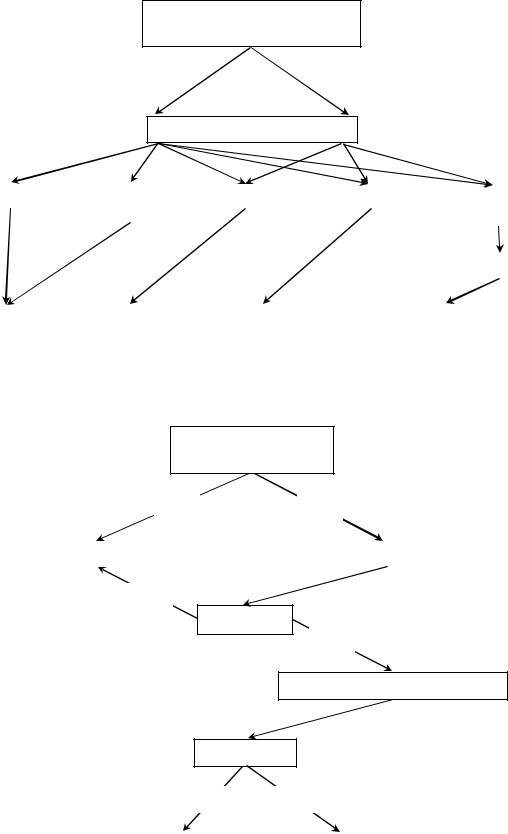
Отхождение мекония из наружной фистулы
Есть |
|
Нет |
|
|
|
Локализация фистулы
Передняя спайка |
|
В пределах |
|
Мошонка |
|
|
|
|
|
|
|
|
|
Половой член |
|
|
В центре |
||||
|
|
анальной ямки |
|
|
|
|
|
|
|
анальной ямки |
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Фистулография |
||
|
|
|
|
|
|
|
|
|
|
|
Перинеальная |
|
Скротальная |
|
Пениальная |
|
Ректальный/анальный стеноз |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Рисунок №3-26. Диагностический протокол обследования мальчиков с АРП с
наружной фистулой.
Отхождение мекония из уретры
Есть Нет
Сообщение кишечного и мочевого трактов |
|
Микционная ретроградная цистоуретрография |
|
|
|
Есть
Фистула
Нет
УЗИ структур тазового дна
Диастаз
> 1 см ≤ 1 см
Атрезия/агенезия |
|
Без фистулы |
прямой кишки |
|
|
|
|
|
Рисунок №3-27. Диагностический протокол обследования мальчиков с АРП без
наружной фистулой.
61
Отверстие влагалища
Есть |
Нет (единственное отверстие на промежности) |
|
Локализация фистулы
Передняя спайка |
|
В пределах |
|
Преддверие |
|
В центре |
|
В месте |
|
В центре |
|
|
анальной ямки |
|
влагалища |
|
анальной |
|
уретры |
|
анальной |
|
|
|
|
ямки |
|
ямки |
||||
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
Фистулография
Перинеальная |
|
Вестибулярная |
|
Ректальный/анальный |
|
Персистирующая |
|
Задняя |
|
|
|
|
стеноз |
|
клоака |
|
клоака |
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
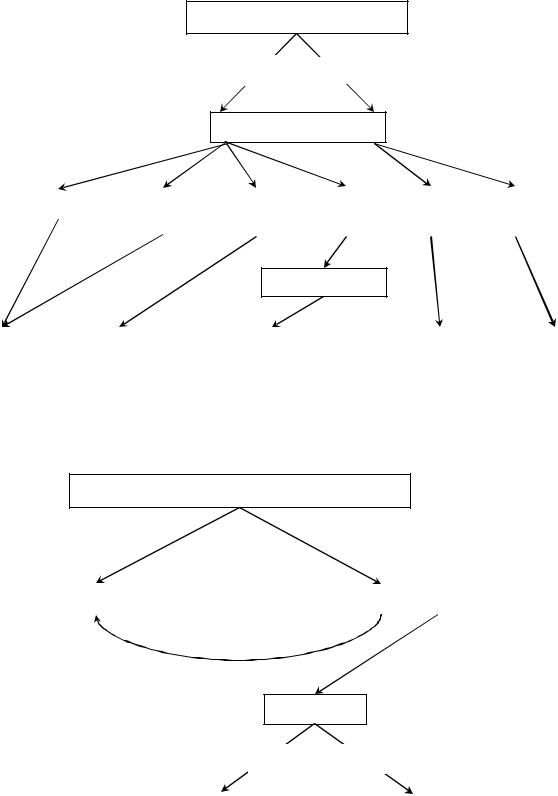
Рисунок №3-28. Диагностический протокол обследования девочек с АРП с наружной
фистулой.
Отхождение мекония из влагалища
|
|
Есть |
|
|
|
Нет |
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Вагинальная |
|
|
|
|
|
УЗИ структур тазового дна |
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Есть фистула |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Нет фистулы |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Диастаз
> 1 см ≤ 1 см
Атрезия/агенезия |
|
|
|
Без фистулы |
|
прямой кишки |
|
|
|
|
|
|
|
|
Рисунок №3-29. Диагностический протокол обследования девочек с АРП без наружной
фистулой.
62
Данный алгоритм включает в себя все формы аноректальных мальформаций по Крикенбекской классификации. С 2008 года согласно этому протоколу обследованы все дети с аноректальными пороками, поступившие в отделение хирургии новорожденных и недоношенных детей нашей клиники. В зависимости от типа порока определяли хирургическую тактику в неонатальном периоде. Во вторую группу нашего исследования отнесены дети, пороки которых представлены в таблице №3-6.
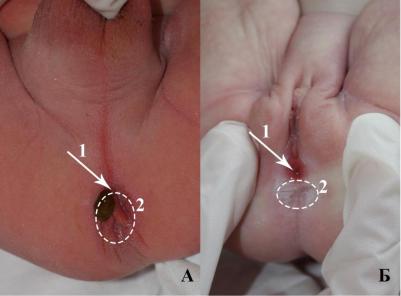
При осмотре промежности у 27 детей (15 мальчиков, 12 девочек) была выявлена перинеальная фистула, из которой к концу первых суток жизни стал отходить меконий (Рисунок №3-30).
Рисунок № 3-30. Внешний вид промежности у а) мальчика с ректо-перинеальной
фистулой и б) девочки с ректо-перинеальной. 1 – фистула, 2 – место долженствующего
ануса.
Нами отмечено, что у мальчиков фистула открывалась в проекции анальной ямки, и имела диаметр не более 1,5 мм. Газы через фистулу не отходили, а вязкий и густой меконий появлялся скудными порциями. У девочек перинеальные фистулы с равной частотой выявлены в проекции анальной ямки и передней спайки. При этом диаметр фистулы был 3-4 мм, что позволяло выполнять очистительные клизмы, для полноценного опорожнения атрезированной кишки на дооперационном этапе.
63
Таким образом, наличие перинеальной фистулы у мальчиков считали показанием к проведению радикальной коррекции в экстренном порядке. Девочкам проводили отсроченную радикальную коррекцию в зависимости от общего соматического состояния ребенка. Поскольку более половины из них требовало дообследования по поводу врожденных пороков сердца, либо реабилитационного лечения в связи с низким весом при рождении.
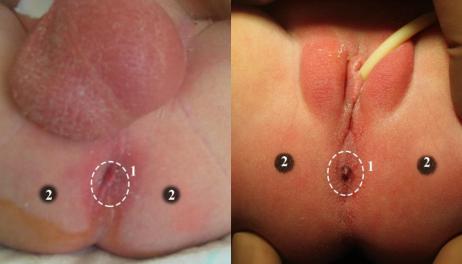
При осмотре промежности у 18 пациентов (17 мальчиков и 1 девочки) наружная фистула выявлена не была (Рисунок №3-31).
Рисунок №3-31. Внешний вид промежности у детей без фистулы: а) мальчик, б)
девочка. 1 – место долженствующего ануса, 2 – проекция седалищных бугров.
Следующим методом диагностики в возрасте 18-24 часа жизни была выполнена инвертограмма у 13 детей и цистография 17 мальчикам. При цистографии ни в одном случае не было выявлено сообщения кишки с мочевым трактом.
По данным инвертограммы у 4 детей диастаз был от 0,4 до 0,7 см, у остальных 9 пациентов расстояние было от 1,5 до 2,5 см. Согласно разработанному протоколу всем детям в этом же возрасте было выполнено УЗИ структур тазового дна промежностным доступом. Диастаз по данным УЗИ составил от 0,35 до 0,85 см (Таблица №3-7), при этом сообщения с урогенитальным трактом также выявлено не было (Рисунок №3-32).
64
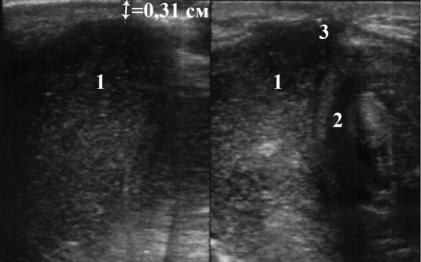
Рисунок №3-32. УЗИ структур тазового дна промежностным доступом у ребенка с низкой формой атрезии ануса без фистулы. 1 – прямая кишка, 2 – уретра, 3
несформировавшаяся фистула, ↕ - расстояние между кожей и атрезированной кишкой.
Таблица №3-7. Сравнительный анализ данных инвертограммы и УЗИ структур тазового дна.
|
Инвертограмма (n=13) |
УЗИ тазового дна (n=13) |
|
||||
Показатель |
|
|
|
|
|
|
p |
|
M |
SD |
SEM |
M |
SD |
SEM |
|
|
|
|
|
|
|
|
|
Диастаз |
1,6 |
0,66 |
0,19 |
0,6 |
0,13 |
0,04 |
<0,001 |
|
|
|
|
|
|
|
|
*n- число наблюдений, M – показатель среднего значения, SD –
стандартное квадратичное отклонение, SEM – ошибка репрезентативности, p – уровень доверительной значимости.
Сравнив результаты инвертограммы и УЗИ тазового дна можно утверждать, что рентгенологический метод достоверен лишь в 30% наблюдений, что позволило нам отказаться от проведения инвертограммы, в виду ее низкой информативности, которая приводит к ложной трактовке формы порока, что в свою очередь не позволяет выбрать оптимальный способ оперативной коррекции.
При осмотре 13 девочек наружную фистулу визуализировали на слизистой преддверия влагалища. Данный признак был принципиальным при верификации перинеальной и вестибулярной фистулы, поскольку это определяет особенности оперативной тактики (Рисунок №3-33).
65
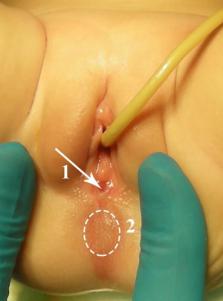
Рисунок № 3-33. Внешний вид промежности у девочки с ректо-вестибулярной
фистулой. 1 – фистула, 2 – место долженствующего ануса.
В остальном протокол диагностики не отличался от детей с перинеальной фистулой. Возраст оперативной коррекции у этих пациентов также определялся общим соматическим состоянием и наличием сопутствующих пороков развития.
3.2.3. Дополнительные исследования
Поскольку сопутствующие аномалии развития при низких формах атрезии ануса по данным литературы встречаются у 30-60% пациентов при обследовании нами использованы дополнительные методы, позволяющие выявить и уточнить характер сопутствующей патологии.
При диагностике сопутствующих пороков развития мы строго придерживались следующего протокола. Всем детям в качестве скринингового обследования выполняли:
1)Нейросонографию (НСГ)
2)УЗИ почек и мочевыделительных путей
3)Электрокардиографию (ЭКГ).
Если при выявляли отклонения от нормы, проводили углубленное обследование.
66
При диагностике пороков развития мочевыделительной системы по
показаниям выполняли:
1)Микционную цистографию (у детей, с наружными фистулами)
2)Внутривенную экскреторную урографию
3)Радиоизотопную сцинтиграфию (РИИ)
4)Исследование функции нижних мочевых путей
По результатам обследования проводили коррекцию выявленных пороков.
При подозрении на врожденный порок сердца выполняли эхокардиографию (ЭхоКГ). У 8 детей были выявлены врожденные пороки сердца, не требующие экстренной кардиохирургической помощи. Дети консультированы и находятся под наблюдением кардиолога. Одной девочке, коррекция аноректальной мальформации, выполнена после проведения кардиохирургической операции.
Особое внимание у детей II группы было уделено обследованию каудальных отделов спинного мозга и крестцово-копчикового отдела позвоночника. По данным литературы значение SI менее 0,74 является косвенным признаком недоразвития мышц леваторного комплекса. Фиксированный спинной мозг (tethra cord) считается неблагоприятным прогностическим критерием для континенции.
УЗИ структур спинномозгового канала было выполнено 29 пациентам. У 7 детей были выявлены признаки миелодисплазии каудальных отделов спинного мозга, в виде нарушения дифференцировки дорзальных элементов конского хвоста с фиксацией их к стенкам дурального мешка (Рисунок №3-34).
67
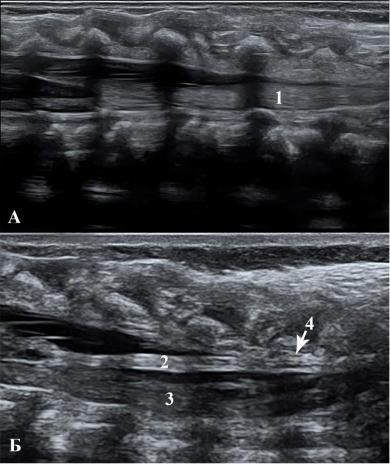
Рисунок №3-34. УЗИ структур позвоночного канала: а) в норме, б) при наличии миелодисплазии. 1 – элементы конского хвоста, 2 – нарушенная дифференцировка дорзальных элементов конского хвоста, 3 – дифференцированные вентральные элементы конского хвоста, 4 – место фиксации дорзальных элементов к стенке дурального мешка.
Данная патология отмечалась у 1 мальчика с ректо-перинеальной фистулой, 5 девочек с ректо-перинеальной и у 3 с ректо-вестибулярной фистулами.
44 детям выполнялась рентгенограмма костей таза. Разница при подсчете SI в прямой проекции и боковой достигала 18% у большинства детей (Рисунок №3-35).
68
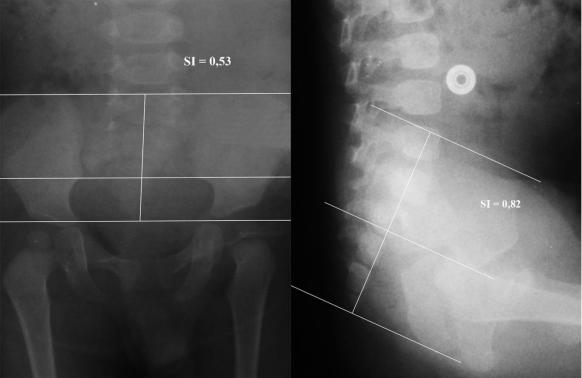 Ри
Ри
сунок №3-35. Рентгенограмма таза: а) в прямой проекции, SI = 0,53, б) в правой
боковой проекции, SI = 0,82.
Данный факт можно объяснить нарушением укладки пациента,
поскольку даже незначительный подъем или поворот таза значительно изменяет соотношение размеров таза. Наиболее достоверным считается боковая проекция, поскольку при этой укладке произвольное смещение таза за счет движений пациента не происходит.
При оценке SI среднее значение в нашем исследовании составил
0,8±0,08 (от 0,53 до 0,91) рентгенологическое обследование выявило агенезию копчика в 2 случаях (1,8%) У этих детей SI составил 0,52 и 0,71.
При сравнении SI у детей с нормально сформированным спинным мозгом и у детей с признаками миелодисплазии, нами отмечено достоверное снижение индекса у последних относительно среднего уровня (r = 0,997).
Данный факт говорит о том, что необходимо большее количество наблюдений для определения нормального значения SI у детей с низкими формами атрезии ануса, и формирования критериев группы риска.
Значение SI ниже среднестатистического выявлен только у 1
ребенка, таким образом, прогностические факторы при низких нормах
69
аноректальных пороков благоприятны у 95% пациентов у 3 девочек (2 – ректо-перинеальная, 1 – ректо-вестибулярная фистула) индекс составил от 0,53 до 0,73, что было расценено как низкий, который может говорить о недоразвитии мышц тазового дна и по данным большинства авторов может приводить к недержанию кала. У остальных детей SI составил от 0,74 до
0,91, что считается нормой в данном возрасте.
В то же время при данном исследовании у 4 детей был выявлен порок развития позвоночника: у 3 пациентов имелся добавочный клиновидный поясничный позвонок, у 1 ребенка spina bifida 2 сакрального позвонка, а у 2 девочек был выявлен подвывих тазобедренного сустава.
3.2.4. Оперативное лечение
Средний возраст мальчиков на момент операции составил 6,2±7,77
дня. Средний возраст девочек на момент операции составил 82,83±34,57 дней.
У 3 мальчиков с ректо-перинеальной фистулой оперативное вмешательство было отложено, в связи с тяжелым соматическим состояние, 2 ребенка были оперированы в 1 месяц и 1 в 2 месяца жизни. в основном оперативное вмешательство выполнялось в возрасте 1-5 месяцев, кроме девочки с атрезии ануса без фистулы, которым оперативное вмешательство было выполнено в возрасте 1 суток жизни.
Нами была поставлена задача: разработать радикальный, одномоментный малотравматичный способ хирургического лечения низких форм аноректальных пороков у новорожденных.
Всем детям с низкой формой аноректальных пороков с 2008 года в нашем отделении выполняли радикальную одномоментную коррекцию порока по методике, разработанной в нашей клинике – заявка на изобретение №2013105644.
Предложенные оперативные вмешательства являются, по сути, модификацией операции Dieffenbach у детей с без фистулы и операции
Stone-Benson при наружной фистуле.
70
