
диссертации / 58
.pdf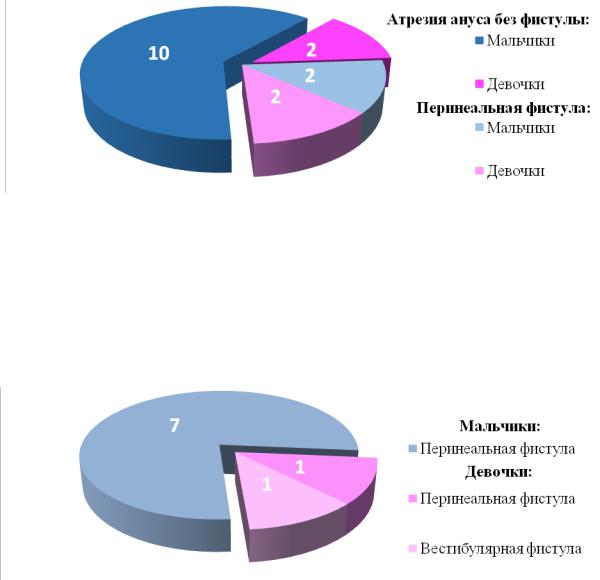
детей (2 мальчика, 2 девочки) выявлено наличие ректо-перинеальной
фистулы (Рисунок №3-2).
Рисунок №3-2. Распределение по форме АРП детей, госпитализированных в 1-2 сутки
жизни.
9 детей были госпитализированы в клинику в первые 2 недели жизни. Эти дети не были осмотрены хирургом, и поводом для обращения было нарушение опорожнения кишки при увеличении объема кормления. Распределение по форме порока представлено в рисунке №3-3.
Рисунок №3-3. Распределение по форме АРП детей, госпитализированных до 1 месяца
жизни.
29 детей поступили в клинику в возрасте старше 1 месяца для коррекции порока. Эти дети первично были осмотрены амбулаторно после выписки из роддома. После бужирования фистулы, заводили в кишку зонд
Ch10. Им было рекомендовано проведение очистительной клизмы 2 раза в день с последующей госпитализацией для радикальной коррекции в возрасте 2 месяцев жизни. Соотношение по форме порока представлено на рисунке №3-4.
41
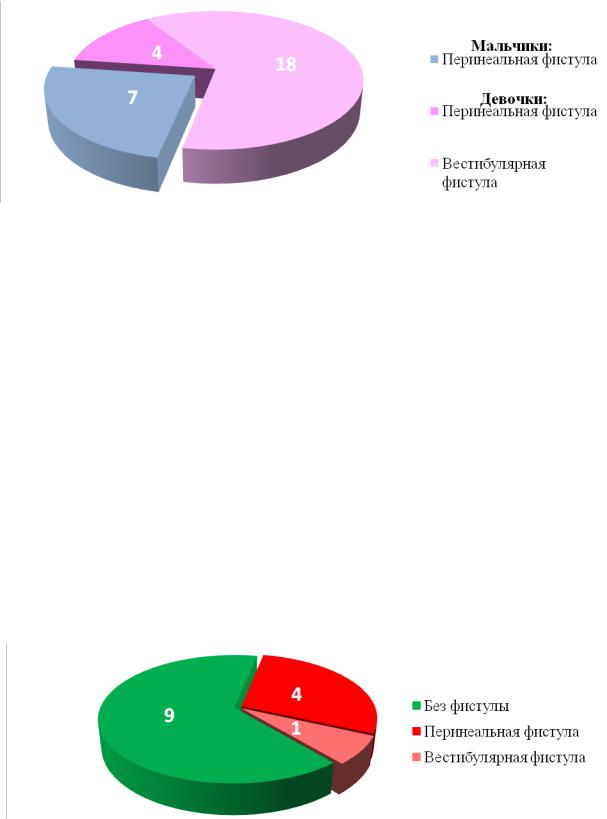
Рисунок №3-4. Распределение по форме АРП детей, госпитализированных старше 1
месяца жизни.
В I группе первичную консультацию хирурга получили 45 детей (40,2%). Тем детям, которые не были осмотрены в раннем неонатальном периоде, потребовалась экстренная госпитализация в связи с нарушением опорожнения кишки.
3.1.2. Диагностика порока
Для диагностики формы аноректального порока всем детям при поступлении в клинику проводили осмотр промежности, при котором у 12 детей фистула выявлена не была, у 23 детей была обнаружена фистула на коже промежности, а у 19 девочек – в преддверии влагалища.
Следующим этапом 14 детям была выполнена инвертограмма (Рисунок №3-5).
Рисунок №3-5. Спектр форм АРП, при которых применялась инвертограмма.
По данным проведенного исследования расстояние между кожей и слепым концом кишки у детей без фистулы составило 2,8±0,34 мм. Применение инвертограммы у 5 детей с наружной фистулой носило
42
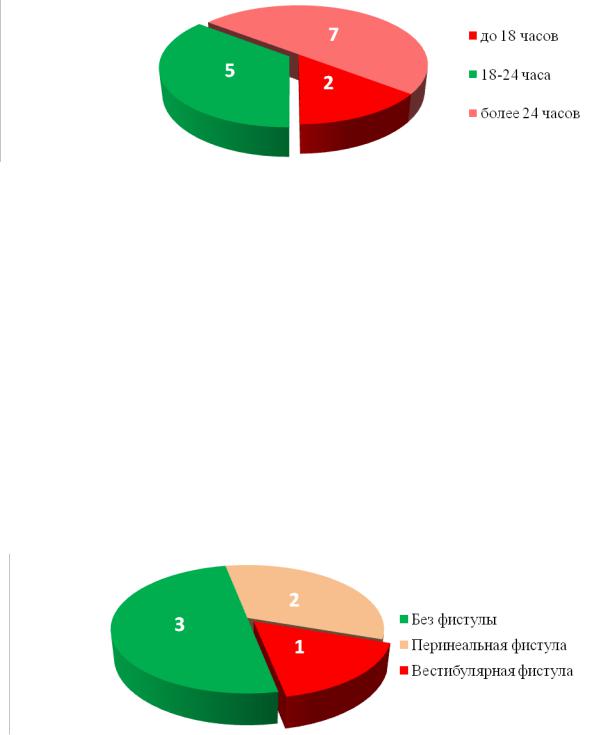
спонтанный характер, и не имело практической значимости, поскольку по данным некоторых авторов при наличии даже ректо-уретральной фистулы высока вероятность утечки газа из прямой кишки через фистулу, что может приводить к ошибочному определению высоты атрезии. Сроки выполнения инвертограммы от момента рождения представлены на рисунке №3-6.
Рисунок №3-6. Сроки выполнения инвертограммы.
Инвертограмма пациентам без фистулы была выполнена в рекомендуемые сроки только 5 детям. Достоверность данных полученных при выполнении исследования раньше 18 часов жизни крайне низкая, поскольку может приводить к ложно отрицательным результатам. В возрасте более 24 часов жизни инвертограмма была выполнена 5 детям с наружными фистулами, целесообразность исследования, как было сказано выше, сомнительна.
Следующим диагностическим методом у 6 детей, для исключения сообщений между кишечным и урогенитальными трактами, была выполнена микционная цистография. Пороки, при которых данное исследование имело место, представлены на рисунке №3-7.
43
Рисунок №3-7. Формы аноректальных пороков, при которых выполняли микционную
цистографию.
У детей без фистулы сообщения между урогенитальным и кишечным трактами, пороков развития мочевыделительной системы выявлено не было. По данным УЗИ органов мочевыделительной системы только у одной девочки была выявлена агенезия правой почки, у
остальных детей почки были нормально сформированы и расположены, их размеры соответствовали возрастному, расширения коллекторной системы и мочеточников не было. По данным цистографии двухсторонний пузырно-мочеточниковый рефлюкс был выявлен у мальчика с ректо-
перинеальной фистулой.
С одной стороны, применение данного метода отвечало поставленной цели только у 3 детей, с другой стороны, при ретроспективно анализе, обоснованным исследование было у 4 детей, а
информативным у 5 детей.
Для оценки протяженности фистулы и наличия сообщения между кишечным и урогенитальным трактами 3 детям с наружной фистулой выполнили фистулографию. При этом исследовании через катетер,
заведенный в фистулу заполняли толстую кишку водорастворимым рентген-контрастным веществом, установив в месте долженствующего ануса рентген-контрастную метку. Выполняли рентгенограмму в боковой проекции горизонтальном положении, после чего оценивали расстояние между расширенным участком кишки и меткой, которое составило 4,3±1,8
мм, соустья с урогенитальным трактом обнаружено не было.
Необоснованность цели данного исследования с точки зрения эмбриологии порока и отсутствие влияния полученных результатов на выбор тактики лечения, вызывают сомнения в необходимости проведения фистулографии у данной категории больных.
УЗИ структур тазового дна у этих детей не проводилось.
44
Таким образом, на основании ретроспективного анализа в I группе применение инструментальных методов исследования носило спорадичный характер, не были определены сроки проведения диагностических методов, что в ряде случаев приводило к необоснованной лучевой нагрузке, а результаты исследований не влияли на выбор тактики лечения.
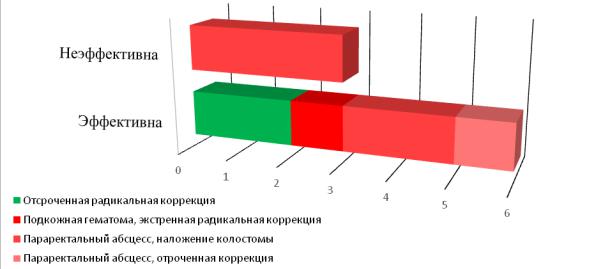
В качестве диагностического метода 9 детям с атрезией ануса без фистулы была выполнена попытка перфорации атрезированной кишки по методике предложенной Pellerin и Stevenson. Диастаз между атрезированной кишкой и кожей, определяемый по данным инвертограммы не влиял на попытку проведения этой манипуляции.
Под местной анестезией в месте предполагаемого ануса выполняли продольный разрез кожи, протяженностью около 0,5 см, после чего тупым способом при помощи москита выполнялась попытка перфорации атрезированного конца кишки. При получении мекония, по сформированному каналу устанавливали силиконовую трубку, через которую выполняли очистительную клизму до момента радикальной операции.
Рисунок №3-8. Результаты проведения попытки перфорации атрезированной кишки.
У 3 пациентов данная манипуляция не имела эффекта, после чего
этим детям была наложена колостома, во всех случаях в последующем
45
развились инфекционные осложнения, по купированию которых дети были выписаны домой на медицинскую паузу.
У 6 детей при попытке перфорации был получен меконий, однако у 1
ребенка сформировалась обширная подкожная гематома, что заставило выполнить радикальную коррекцию в экстренном порядке. В 2 случаях в связи с невозможностью разрешить тяжелый гнойно-воспалительный процесс в области ануса, потребовалось наложение защитной колостомы.
У 1 ребенку потребовалась длительная госпитализация в связи с рецидивирующим инфекционным процессом анальной области,
радикальная коррекция была выполнена в возрасте 3 месяцев. У 2
мальчиков перфорация атрезированной кишки позволила отложить радикальную коррекцию до 17 дней в одном случае и 3 месяцев в другом.
По данным проведенного анализа в этой группе не существовало протокола обследования. Применение диагностических методов носило спонтанный характер, а некоторые исследования, не имели диагностической ценности. Микционная цистография у детей этой группы оправдана с позиции выявления пороков развития мочевыделительной системы, поскольку в 31% они сочетаются с низкими формами атрезии ануса, но отсутствие системного обоснованного проведения этого метода также говорит об отсутствии алгоритма его применения.
При анализе диагностики и лечения детей I группы до проведения радикальной коррекции были выявлены следующие закономерности.
Тактика при атрезии ануса без фистулы
Эту группу составили 12 детей (10 мальчиков, 2 девочки). 2 детям, у
которых меконий просвечивал через неперфорированную анальную мембрану была выполнена радикальная коррекция в 1 сутки жизни. 1
ребенку было выполнено наложение защитной колостомы. Остальным 9
детям была предпринята попытка перфорации атрезированной кишки,
46
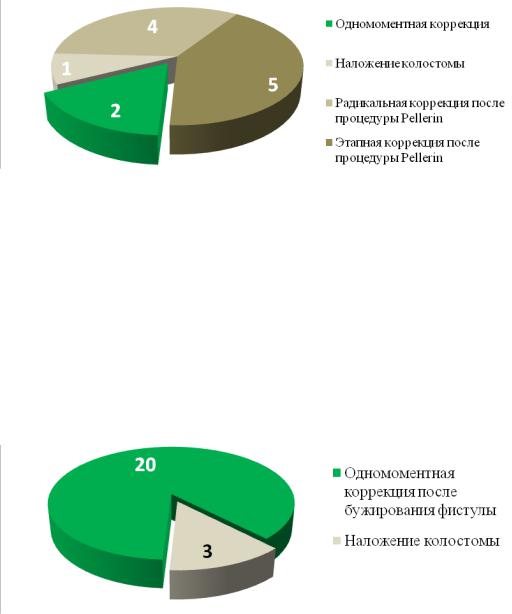
после этой манипуляции 4 детям была выполнена одномоментная
радикальная операция, а 3 детям – этапная коррекция (Рисунок №3-9).
Рисунок №3-9. Тактика лечения детей без фистулы до радикальной коррекции порока.
Тактика при атрезии ануса, ректо-перинеальной фистуле
Из 23 пациентов с ректо-перинеальной фистулой 3 мальчикам первым этапом была наложена защитная колостома, а 20 детям проводили бужирование фистулы расширителями Гегара, устанавливали постоянный интубатор в просвет прямой кишки, подшивали. После этой манипуляции дети выписывались домой на медицинскую паузу до проведения радикальной коррекции (Рисунок №3-10).
Рисунок №3-10. Тактика лечения детей с ректо-перинеальной фистулой до
радикальной коррекции порока.
Тактика при атрезии ануса, ректо-вестибулярной фистуле
При этой форме порока из 19 девочек 1 ребенку в возрасте 1 месяца первым этапом была наложена колостома. 18 детям было выполнено бужирование фистулы в неонатальном периоде, после чего до радикальной коррекции в возрасте 2 месяцев дети находились на очистительных клизмах (Рисунок №3-11).
47
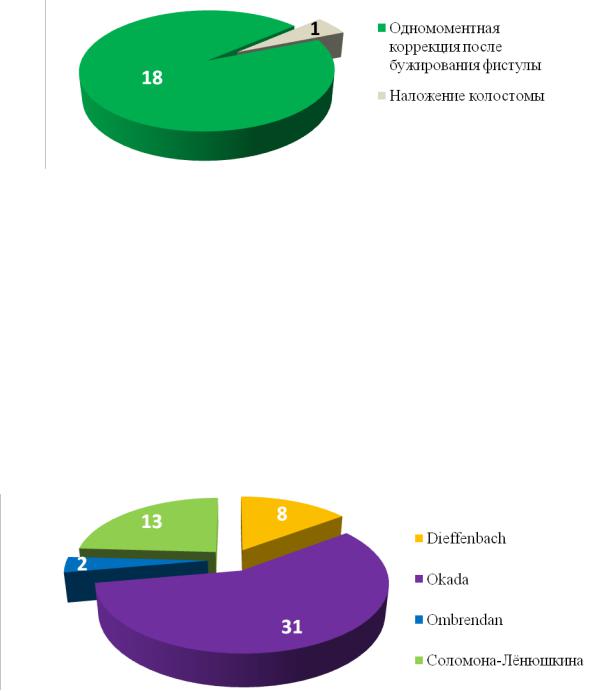
Рисунок №3-11. Тактика лечения детей с ректо-вестибулярной фистулой до
радикальной коррекции порока.
3.1.3. Анализ оперативных вмешательств при радикальной
коррекции порока
Радикальная коррекция была выполнена 54 пациентам, вошедшим в I
группу. Поскольку названия операций в большинстве случаев не соотносились с их протоколами, то на основании анализа протоколов оперативного вмешательства для более удобной их классификации мы разделили их по группам, соответствующие мировым аналогам проводимых оперативных вмешательств (Рисунок №3-12).
Рисунок №3-12. Варианты радикальных оперативных вмешательств.
Операция Dieffenbach
Операция у детей с атрезии ануса без фистулы, применяемая в период с 1995 по 2007 гг. наиболее схожа с операцией Dieffenbach. В положении на спине в месте долженствующего ануса крестообразным разрезом или продольной перинеотомией рассекали кожу, визуализировали наружный сфинктер (Рисунок №3-13).
48
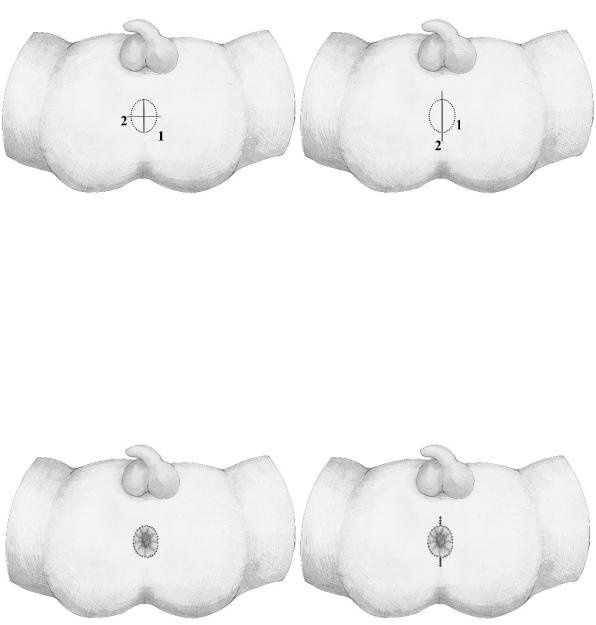
Рисунок №3-13. Схема разреза при операции Dieffenbach: 1 – место долженствующего
ануса, 2 – линия разреза.
В центре сфинктера формировали тоннель тупым способом до атрезированного конца прямой кишки. Затем кишку вскрывали, стенки кишки брали на зажим, мобилизовали кишку тупым способом, иссекали края кишки и подшивали узловыми швами к сфинктеру и к коже (Рисунок №3-14. В просвете кишки оставляли турунду.
Рисунок №3-14. Схема анопластики при операции Dieffenbach.
У одного ребенка с неперфорированной анальной мембраной было выполнено иссечение мембраны с наложением швов между слизистой и кожей.
Данное оперативное вмешательство было выполнено у 8 детям. Возраст детей на момент операции составил 38,5±30,4 дня (от 1 до 95 дней). Лишь у 2 детей с этой формой эта операция была выполнена на 1 сутки жизни (Рисунок №3-15).
49
Рисунок №3-15. Распределение детей по возрасту проведения операции Dieffenbach.
Операция Okada
Наиболее распространенным методом коррекции была операция, схожая с операцией Okada. В нашей клинике данное оперативное вмешательство было выполнено 31 ребенку (Рисунок №3-15).
Рисунок №3-15. Распределение детей по форме порока при операции Okada.
Возраст оперативного вмешательства у этих детей значительно
варьировал и в среднем составил 49,37±19,67 дней (Рисунок №3-16).
50
