
диссертации / 50
.pdfобострения и достоверно значимое снижение в 2 раза в периоде ремиссии
(p<0,001).
Таблица 15
Динамика параметров бронхофонографии у детей с муковисцидозом в периоде ремиссии и обострения (М m)
Показатели |
Ремиссия |
Обострение (n=42) |
р< |
|
(n=18) |
|
|
|
|
|
|
АРД (0,2-1,2 кГц) |
5,2±1,3 |
2,4±0,8** |
0,01 |
|
|
|
|
АРД (1,2-5 кГц) |
5,5±0,9 |
0,2±0,7** |
0,01 |
|
|
|
|
АРД (5-12,6 кГц) |
5,5±0,03 |
0,04±0,01** |
0,01 |
|
|
|
|
АРД (1,2-12,6 кГц) |
1,1±0,4 |
0,2±0,3** |
0,01 |
|
|
|
|
К1 |
22,4±2,1 |
43,04±1,9** |
0,01 |
|
|
|
|
К2 |
7,9±1,7 |
10,02±0,9 |
- |
|
|
|
|
К3 |
17,03±4,6 |
33,2±2,3** |
0,01 |
|
|
|
|
Примечание: достоверность различий (* - р<0,05; ** - р<0,01) при сравнении показателей в периоде ремиссии и обострения
При лѐгком течении динамики показателей БФГ после проведѐнной терапии выявлено не было (таблица 16 и рис. 22). Положительная динамика показателей БФГ отмечалась при лечении детей с МВ средней тяжести, что свидетельствовало о купировании бронхообструктивного синдрома. После проведѐнной терапии у детей этой группы показатели «акустической» работы дыхания приближалась к показателям нормы. Аускультативная картина в легких при этом улучшалась в среднем к 10 дню терапии (уменьшалась одышка, нормализовалась ЧДД, хрипы в легких уменьшались или исчезали).
Также при тяжѐлом течении МВ динамика показателей бронхофонографии была положительной после проведенной терапии (в течение 21).
81
Таблица 16
Динамика показателей бронхофонографии у детей с муковисцидозом до и после лечения (Х m)
Показатели |
Лѐгкое течение |
Среднетяжѐлое |
р< |
Тяжѐлое течение |
р< |
|||
|
(n=7) |
течение |
|
|
(n=21) |
|
||
|
|
|
(n=32) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
до |
после |
до |
после |
|
до |
после |
|
|
|
|
|
|
|
|
|
|
АРД |
2,5 |
2,28 |
2,3 |
5,36 |
0,05 |
2,8 |
1,95 |
0,05 |
(0,2 |
±1,2 |
±0,9 |
±0,6 |
±0,2 |
|
±0,8 |
±0,5 |
|
-1,2 кГц) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
АРД |
0,2 |
0,22 |
0,2 |
0,28 |
- |
0,3 |
0,19 |
0,05 |
|
||||||||
(1,2 |
±0,1 |
±0,2 |
±0,07 |
±0,3 |
|
±0,08 |
±0,02 |
|
-5 кГц) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
АРД |
0,1 |
0,1 |
0,1 |
0,06 |
0,05 |
0,03 |
0,04 |
- |
|
||||||||
(5 |
±0,06 |
±0,02 |
±0,03 |
±0,02* |
|
±0,01 |
±0,01 |
|
-12,6 кГц) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
АРД |
0,7 |
0,67 |
0,7 |
0,55 |
0,05 |
0,3 |
0,17 |
0,05 |
(1,2 |
±0,4 |
±0,2 |
±0,3 |
±0,2 |
|
±0,07 |
±0,03 |
|
-12,6 кГц) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
15,2 |
14,53 |
36,4 |
21,97 |
0,05 |
40,7 |
51,74 |
0,05 |
К1 |
±2,7 |
±1,9 |
±7,3 |
±2,3 |
|
±11,5 |
±6,7 |
|
|
|
|
|
|
|
|
|
|
|
2,7 |
2,31 |
9,8 |
3,11 |
0,05 |
4,3 |
6,64 |
0,05 |
К2 |
±1,7 |
±2,3 |
±4,2 |
±1,8 |
|
±1,1 |
±0,7 |
|
|
|
|
|
|
|
|
|
|
|
11,9 |
11,43 |
26,05 |
17,72 |
0,05 |
34,2 |
42,47 |
0 |
К3 |
±1,4 |
±0,6 |
±4,3 |
±2,9 |
|
±10,8 |
±4,7 |
,05 |
|
|
|
|
|
|
|
|
|
82
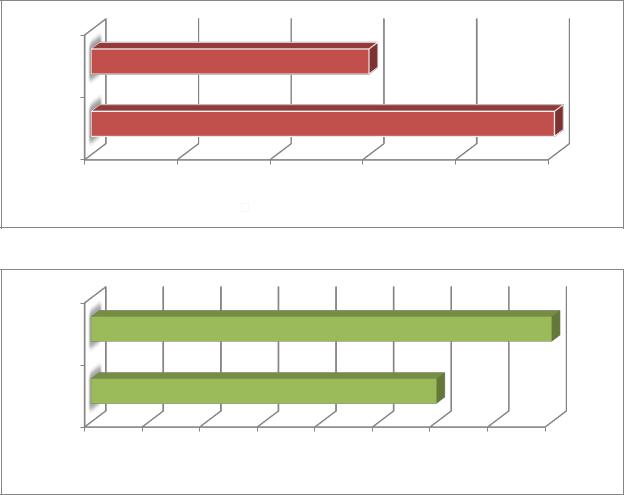
после
до
0 |
0,02 |
0,04 |
0,06 |
0,08 |
0,1 |
|
|
|
|
среднетяжёлое течение |
|
|
|
|
|
|
|
|
||
|
|
|
|
|
||
а
после
до
0 |
0,005 |
0,01 |
0,015 |
0,02 |
0,025 |
0,03 |
0,035 |
0,04 |
||
|
|
|
|
|
тяжёлое течение |
|
|
|
||
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|||
b
Рис. 22. Динамика показателей «акустической» работы дыхания в диапазоне 5–12, 6 Гц до и после проведѐнной терапии в зависимости от степени тяжести у детей, больных муковисцидозом: а – среднетяжѐлое течение, b – тяжѐлое течение
Анализ динамики показателей ФВД после комплексного лечения показал стабильность параметров при лѐгком течении МВ. Оказались более информативными относительные показатели (коэффициенты) БФГ. Их изменения были разнонаправленными: если при средне-тяжѐлом течении АРД2 и К2 снижались, то при тяжѐлом течении – увеличивались. Это объясняется «гашением» звуковых феноменов, но после лечения (усиление отхождения мокроты, ликвидации воспаления) происходит восстановление бронхиальной проходимости. Однако динамика показателей БФГ
83
рассматривалась нами как положительная, т.к. она свидетельствовала о
восстановлении проходимости и вентиляционной функции лѐгких.
Клинический пример №1
Под наблюдением находилась девочка (П.А.), 4 года. Поступила в отделение пульмонологии и аллергологии НЦЗД РАМН впервые в феврале 2008 года для уточнения диагноза и выработки тактики дальнейшего ведения с направляющим диагнозом: Муковисцидоз (генотип: гомозигота по мутации del F 508), преимущественно легочная форма, тяжелое течение. Дыхательная недостаточность I – II cтепени. Хроническая синегнойная инфекция. Формирование легочного сердца.
Анамнез: ребенок от 1-й беременности, протекавшей с угрозой прерывания во II
половине, маловодием. Родилась с массой тела - 3200 гр. и длиной – 52 см. До 3-х месяцев находилась на грудном вскармливании. Впервые в возрасте 6 месяцев через 2 недели после вакцинации АКДС появилась одышка, влажный кашель. Неоднократно госпитализировалась по месту жительства с рецидивирующими пневмониями, состояние улучшалось незначительно. В декабре 2004 года поступила в ГУЗ ОДКБ №1 г. Воронежа с жалобами на одышку, влажный кашель с обильной гнойной мокротой, незначительную прибавку веса (в возрасте 1,5 лет вес - 8 кг, рост – 80 см). После проведения потового теста (троекратно), подтвержденного генетическим исследованием, был поставлен диагноз: Муковисцидоз (генотип: гомозигота по мутации del F 508), преимущественно легочная форма, тяжелое течение. Дыхательная недостаточность I – II cтепени. Хроническая синегнойная инфекция. Формирование легочного сердца. Была назначена базисная терапия. На фоне проводимой терапии состояние девочки незначительно улучшилось.
84
При поступлении в нашу клинику состояние девочки расценивалось как тяжѐлое.
При осмотре обращала на себя внимание выраженная слабость, вялость. Находилась в сознании. Температура тела - 36,60 С. Вес - 14 кг 900 гр. (10 перцентиль). Рост - 106 см (10
перцентиль). Физическое развитие расценивалось как дисгармоничное, ниже среднего.
Кожные покровы бледно-розовые, чистые, с периорбитальным цианозом.
Микрополиадения. Отмечалась выраженная деформация фаланг пальцев и ногтевых пластин в виде «барабанных палочек» и «часовых стекол» на верхних и нижних конечностях (+4). Зев не гиперемирован. Одышка в покое. Кашель выраженный, влажный с обилием слизисто – гнойной мокроты. Дыхание через нос затруднено, отделяемое скудное. ЧДД - 34 в мин. Грудная клетка деформирована, бочкообразной формы.
Перкуторно: участки коробочного легочного звука чередуются с участками укорочения.
Аускультативно: в легких выслушивается жесткое дыхание, проводится во все отделы, но фон дыхания – ослабленный, хрипы в момент осмотра не отмечалось. Область сердца визуально не изменена. Видимой пульсации нет. Тоны сердца звучные, ритмичные. ЧСС -
122 уд/мин. При пальпации: печень +2 см из-под края реберной дуги, край печени безболезненный, плотно-эластической консистенции, гладкий. Мочеиспускание свободное, безболезненное. Стул 1 раз в день, оформленный (на ферментах).
Данные обследования:
В общем анализе крови лейкоцитоз: 17,8 х 10*9\л (норма: 5,8 – 9,2)
Гипергаммаглобулинемия: Ig G - 1620 мг% при норме: 1035 – 1100, Ig А - 207 мг%
при норме: 134 – 149, Ig М - 132 мг% при норме: 90 – 111, Ig Е - 63 МЕ\мл при норме: до 60.
Биохимический анализ крови: СРБ (8 мг\мл (норма: 1 – 5)), ЦИК (1475 мВ (норма:
109-352))
При исследовании функции внешнего дыхания было выявлено (таблица 17):
85
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Таблица 17 |
|
|
Показатели ФВД и газового состава артериализированной крови |
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
показатель |
ФЖЕЛ |
|
ОФВ1 |
|
|
ИТ |
|
ПСВ |
|
МОС25 |
|
МОС50 |
МОС75 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
при |
54 |
|
62 |
|
78 |
|
116 |
|
56 |
|
53 |
|
42 |
|
|
поступлени |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
и |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Заключение: |
значительное |
|
снижение |
ФЖЕЛ. |
Умеренно |
выраженные |
|
||||||||
генерализованные НБП |
|
|
|
|
|
|
|
|
|
|
|
|
|||
после |
84 |
|
91 |
|
110 |
|
98 |
|
105 |
|
95 |
|
61 |
|
|
лечения |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
Заключение: незначительные НБП периферических бронхов. |
|
|
|
|
|
||||||||||
|
Газовый состав артериализированной крови |
|
|
|
|||||||||||
показатель |
|
рО2 |
|
|
|
|
рСО2 |
|
|
|
НвО2 |
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
при |
|
63,5 |
|
|
|
|
28,0 |
|
|
|
93,0 |
|
|
|
|
поступлени |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
и |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||
Заключение: умеренная гипоксемия. Респираторный алкалоз |
|
|
|
|
|
||||||||||
после |
|
71,5 |
|
|
|
|
35,7 |
|
|
|
92,6 |
|
|
|
|
лечения |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||
Заключение: небольшая гипоксемия. Дыхательный ацидоз. |
|
|
|
|
|
||||||||||
|
|
|
|
Бронхофонография |
|
|
|
|
|
|
|||||
показатель |
АРД0 |
|
АРД3 |
|
|
АРД2 |
|
АРД1 |
|
К1 |
К2 |
|
К3 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
при |
0,24 |
|
0,44 |
|
0,02 |
|
0,46 |
|
40,8 |
3,2 |
|
26,3 |
|
||
поступлени |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
и |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
Заключение: |
выявлены бронхообструктивные изменения. |
|
|
|
|
|
|||||||||
после |
0,21 |
|
0,34 |
|
0,04 |
|
0,32 |
|
46,3 |
4,6 |
|
31,5 |
|
||
лечения |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
Заключение: бронхообструктивных изменений не выявлено |
|
|
|
|
|
||||||||||
86

а
b
Рис. 23. Бронхофонограмма при поступлении (бронхообструктивные изменения) (a) и
после лечения (отсутствие бронхообструкции) (b).
87

после
до
0 |
0,005 |
0,01 |
0,015 |
0,02 |
0,025 |
0,03 |
0,035 |
0,04 |
 АРД2
АРД2
Рис. 24. Показатели бронхофонографии в диапазоне (5 – 12,6 кГц) до и после лечения.
В посеве мокроты на бактериальную флору найдены Pseudomonas aeruginosa 10-5 + Pseudomonas fluorescencens 10-5 + грибы рода Candida albicans.
В копрологическом исследовании – незначительное количество нейтрального жира в поле зрения, много растительной клетчатки, жирных кислот и крахмала внеклеточно.
На ЭХО – КГ - расширение полости правого желудочка, повышение давления в легочной артерии - P\R = 0,36 (норма до 0,26).
На КТ органов грудной полости – неравномерность пневматизации легочной ткани с участками клапанного вздутия, на этом фоне определяется значительная деформация легочного рисунка с наличием распространенных бронхоэктазов различной формы и величины, преимущественно в верхних и средних отделах легких. Большая часть расширенных бронхов заполнена бронхиальным секретом.
Перибронховаскулярный и внутридольковый интерстиций утолщен, уплотнен.
Сосудистый рисунок усилен. В парамедиастинальных отделах правой доли левого легкого локальный участок уплотнения легочной ткани (формирование
пневмофиброза).
88
КТ придаточных пазух носа: определяется тотальное снижение воздушности обеих верхнечелюстных пазух, за счет небольшого количества жидкостного содержимого
и мягкотканного компонента (до 80 ед. Н), распространяющегося справа в средний носовой ход и правую хоану. Костные стенки пазух без деструктивных изменений.
Кроме того, отмечается тотальное снижение пневматизации лобной и основной пазухи, воздушность клеток решетчатого лабиринта значительно снижена.
Носовые ходы сужены, преимущественно слева, за счет утолщения слизистой оболочки и пролабирования медиальной стенки левой верхнечелюстной пазухи в область среднего носового хода. Передние носовые раковины четко не визуализируются. Заключение: КТ – признаки хронического риносинусита,
антрохоанальный полип справа.
Была назначена терапия: креон «10.000» - 6,5капсул в сутки, затем «10.000» -
10капсул в сутки; были введены ингаляции через небулайзер (компрессионный ингалятор)
Пульмозим 2,5 мл\1раз в день + ингаляции через небулайзер беродуал 6кап\2раза в день,
В\в Меронем 350мг\2раза в день + бруломицин 150мг\2раза в день, АЦЦ 200мг\2раза в день, урсосан «250 мг» 1капсулы на ночь, вит. Д3 500ед.\1\раз в день, вит Е 100 МЕ х 1 раз
всутки, викасол 1/2 таб .х 1раз в сутки, кудесан 3 капли х2р/день, сана-сол 5мл.\1\раз в день, ринофлоимуцил 2инг\3раза в день, називин 2кап\3раза в день, нутридринк 1фл\2раза
вдень, кинезитерапия.
На фоне проводимой терапии отмечалась положительная динамика: кашель практически исчез, мокроты нет. ЧДД во сне: 24 в мин. В легких дыхание стало проводиться лучше, хрипов нет. Стул нормализовался. Прибавила в весе 1, 5 кг.
Самочувствие позитивное, стала активна. Положительная динамика функциональных показателей: при спирометрии остаются незначительные НБП периферических бронхов и при бронхофонографии – отсутствие бронхообструкции (таблица 17, рис. 23 и 24).
89
4.5. Оценка функции внешнего дыхания методом
бодиплетизмографии у детей, больных муковисцидозом
С целью характеристики изменения структуры общей ѐмкости лѐгких мы проводили у больных исследование функции внешнего дыхания методом бодиплетизмографии. Поскольку этот метод не позволяет обследовать детей младше 5 лет и ослабленных тяжѐлых пациентов, количество обследованных детей составило 28 в возрасте от 5 до 18 лет. Из них 15 детей составили девочки (53,6%) и 13 – мальчики (46,4%). Легкое течение МВ было у 5 (17,8%), средней тяжести – 12 (42,8%), тяжелое – 11 (39,3%) (рис 23). 12
детей (42,8%) обследованы в фазе ремиссии заболевания, 16 – в обострении
(57,2%).
Средние значения показателей бодиплетизмографии (при сравнении со здоровыми детьми [О.Ф Лукина, 2006]) у 28 наблюдаемых пациентов в зависимости от тяжести течения муковисцидоза представлены в таблице 18 и
рис. 25 [64].
В целом по группе бронхиальное сопротивление нарастает от степени тяжести, становится более выраженным при тяжѐлом течении. Показатели ООЛ и ВГО практически одинаковые при лѐгком и среднетяжѐлом течении,
повышаются при тяжѐлом течении. Увеличивается доля остаточного объѐма лѐгких от лѐгкого к тяжѐлому течению. И наоборот, обратное соотношение ЖЕЛ: снижение от степени тяжѐсти, что является неблагоприятным критерием прогноза заболевания. Также было выявлено нарастание бронхиального сопротивления от лѐгкой к тяжѐлой степени.
При лѐгком течении показатели оставались в пределах нормальных значений, но у 2-х детей отмечалось умеренное повышение бронхиального сопротивления и у 1 ребѐнка на фоне деформации грудной клетки была выявлена гиперинфляция лѐгких и обструктивные нарушения II степени.
90
