
Vse_bilety_akusherstvo
.pdf
Из анамнеза: Б- 4, А-2, Р-2. Первые роды 10 лет назад, при беременности – нефропатия на фоне пиелонефрита. Течение настоящей беременности: повышение АД с 30 недель, белок в моче с 34 недель. От стационарного лечения оказывалась.
При поступлении: беременность 36 недель. Схватки через 3-4 минуты по 30 секунд. Головка плода прижата ко входу в малый таз. Сердцебиение плода 120-130 ударов в минуту. В моче 2% белка. Отеки. АД 180/100. Через час роженица внезапно побледнела, появилась рвота и сильные распирающие боли внизу живота. Пульс 100 ударов в минуту. Матка приняла ассиметричную форму за счет выпячивания ее левого угла, пальпация матки болезненна. Сердцебиение плода глухое, 90 ударов в минуту, ритмичное. Наружного кровотечения нет.
Диагноз: 1-й период родов, головное предлежание, преждевременное отслойка нормальнорасположенной плаценты, начавшаяся гипоксия плода, преэкламсия
1.Осложнение беременности?
2.Оцените своевременность родов?
3.Патологи развившаяся в родах?
4.Что делать? Кесарево
5.В чем опасность для матери и плода? ДВС-синдром, кровопотеря для матери. Гипоксия и смерть для плода
Задача №3
Роды вторые срочные. В анамнезе: первые роды протекали без осложнений. Затем 2 медицинских аборта, последний осложнился эндометритом.
1 период – 7часов, 2 период – 30 минут, родилась живая доношенная девочка с оценкой по шкале Апгар 7-8 баллов. 3период – 20 минут. При осмотре последа возникло сомнение в его целостности. Общее состояние роженицы удовлетворительное. Пульс 74 уд. в минуту, ритмичный, удовлетворительного наполнения, АД 120/70. Дно матки на 1 палец ниже пупка, незначительные кровянистые выделения из влагалища.
1.Оцените длительность родов по периодам. Нормальные
2.Из чего складывается оценка по шкале Апгар?
3.Возможная причина дефекта плаценты? Частичное плотное предлежание плаценты, вследствие отягощ ак-ген. Анамнеза (эндометрит, аборт)
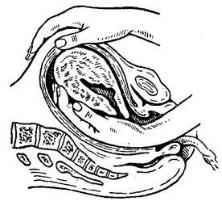
4.Что делать? Проверить остался ли остаток плаценты, с помощью ручного обследования стенок послеродовой матки
5.В чем опасность для матери? Кровотечение, эндометрит
Ручное отделение плаценты и выдение плаценты
Определение срока родов
1)1 день последней менструации+9мес+7дней
2)1 день последней менструации – 3 мес +7дней
3)1 день ожидаемой, но не наступившей менструации – 14-16дней + 273-274 дней
4)по первому шевелению + 5 мес для первородящей; +5,5 для повторнородящей
5)по данным женской консультации
6)по высоте стояния дна матки 16 нед – 6-7 см выше лобка 20 нед – 12 см выше лобка 24 нед – на уровне пупка 28 нед – на 24-26см выше лобка 32 нед – 32 см , середина между пупком и мечевидным отростом 36 нед – под мечевидным отростком 40 нед – между пупком и мечевидным отростком
Билет 9
Задача №1
Роженица 29 лет, 2-е роды. Первые роды 3 года назад – без патологии. Затем 2 медицинских аборта. Таз: 25-28-31-20. ОЖ – 92см, ВДМ – 37см. Роды срочные. Поступила с кровянистыми выделениями из половых путей. Пульс 88 ударов в минуту, среднего наполнения. АД 110/70. Кожные покровы и слизистые оболочки нормальной окраски. Схватки средней силы по 30-40 секунд через 3-4 минуты. Предлежит головка над входом в таз. Сердцебиение плода ясное, слева от средней линии, 132 удара в минуту.
При влагалищном исследовании: открытие акушерского зева 5-6см, сбоку пальпируется рыхлая ткань, на остальных участках определяются плодные оболочки. Во влагалище 70-80 мл сгустков крови.
Диагноз: 1-й период родов, головное предлежание, неполное предлежание плаценты (сбоку пальпируется рыхлая ткань), кровотечение
1.Оцените таз рожениницы. нормальный
2.Какова предполагаемая масса плода? 3100
3.Какая акушерская патология у данной роженицы?
4.Причина этой патологии? Отягощенный акушерско-гинекологический анамнез-аборт
5.Последовательность действий акушера. Амниотомия, головка головка прижимает сосуды, поэтому может остановиться кровотечение, если неткесарево сечение
Задача №2
Первородящая 23 лет. Роды срочные, продолжались 6 часов. 1 период – 5 часов 30 минут, 2 период – 20 минут, 3 период – 10 минут. Родился живой, доношенный мальчик массой – 4200,0, рост – 52см, с оценкой по шкале Апгар 7-8 баллов. Сразу же после рождения ребенка началось кровотечение в виде струи алой крови. Послед отделился и выделился самостоятельно. При осмотре – плацента цела, оболочки все. Матка хорошо сократилась, однако кровотечение не прекратилось.
1.Оцените длительность родов. нормальные
2.Что означает оценка по шкале Апгар? Удовлетворительное состояние
3.Патология, вызвавшая кровотечение? Разрыв шейки матки
4.Как уточнить диагноз? Осмотр шейки в зеркало
5.Как остановить кровотечение? Найти источник, далее остановить его, гемостаз
Задача №3
Повторнородящая 35 лет поступила в родильный дом со схватками средней силы. Первая беременность закончилась срочными родами без осложнений, вес ребенка 3000г. последующие 2 беременности прерваны в ранние сроки, осложнений не было. 4-я беременность – срочные роды, вес ребенка 4500г. Настоящая беременность 5, протекала без осложнений. В ж/к наблюдалась регулярно.
Общее состояние удовлетворительное. Вес 66,5кг, рост 153 см, температура тела 37,2*. Небольшая пастозность голеней. АД 120/70 мм.рт.ст. ОЖ – 103см, ВДМ – 36см. положение плода продольное. Предлежит тазовый конец, подвижный над входом в малый таз. Сердцебиение плода 140 уд/мин, ясное ритмичное слева ниже пупка. Размеры таза 25-28-32-20 см. схватки через 4-5 мин, по 35-40 сек.
Влагалищное исследование: шейка сглажена, края тонкие, открытие маточного зева 5- 6 см, плодного пузыря нет, во влагалище определяется пульсирующая петля пуповины и стопа ножки, вторую стопу определить не удается, ягодицы высоко над входом в малый таз. Мыс не достигается.
1.Определите положение, предлежание, позицию плода: Продольное положение неполное ножное предлежание плода, 1-я позиция
2.Поставьте полный акушерский диагноз? 1-й период родов , неполное ножное предлежание ( тазовое), выпадение петель пуповины
3.Какова предполагаемая масса плода? 3600
4.Акушерская тактика? Кесарево сечение
Способ выделения отделившегося последа по Креде– Лазаревичу. (имитация схватки) может быть травматичным при несоблюдении основных условий выполнения данной манипуляции. Необходимые условия проведения выделения последа по Креде–Лазаровичу: предварительное опорожнение мочевого пузыря, приведение матки в срединное положение, лёгкое поглаживание матки для того, чтобы стимулировать её сокращения. Техника данного метода: акушер обхватывает дно матки кистью правой руки. При этом
ладонные поверхности четырёх пальцев расположены на задней стенке матки, ладонь
— на её дне, а большой палец — на передней стенке матки. Одновременно всей кистью надавливают на матку в сторону лонного сочленения до тех пор, пока не произойдёт рождение последа (рис. 12.)
Операция ручного контрольного обследования стенок послеродовой матки.
Ручное обследование матки — акушерская операция, заключающаяся в ревизии стенок матки рукой, введённой в её полость. Контрольное ручное обследование послеродовой матки проводят при: задержке частей последа в матке, подозрении на разрыв матки кровотечение в послеродовом периоде; наличии миомы матки; антенатальной или интранатальной гибели плода; пороков развития матки (двурогая матка, седловидная матка); наличии рубца на матке. Обезболивание: внутривенная, ингаляционная или продленная регионарная анестезия. Последовательно осматривают все стенки матки, уделяя особенное внимание маточным углам. Ручное обследование стенок послеродовой матки преследует две задачи: диагностическую и лечебную. Диагностическая задача заключается в ревизии стенок матки с определением их целостности и выявлением задержавшейся дольки плаценты. Лечебная задача состоит в стимуляции нервномышечного аппарата матки путём проведения бережного наружновнутреннего массажа матки. Половые органы обрабатывают антисептиком, как и руки врача. Для того, чтобы матка хорошо сократилась, предварительно опорожняется мочевой пузырь с помощью катетера. При проведении ручного обследования, врач вводит свою правую руку со сложенными пальцами во влагалище
женщины, проникает в полость детородного органа и рукой исследует её стенки, отделяя плотно прикрепляющийся послед и определяя целостность её стенок. Процесс обследования вручную вызывает ответную реакцию матки, сильное её сокращение. Если она плохо сокращается и при этой процедуре, выполняется массаж матки на кулаке, акушер сжимает руку в кулак и массирует её через переднюю брюшную стенку родильницы. В процессе выполнения наружновнутреннего массажа внутривенно одномоментно вводят 1 мл 0,02% раствора метилэргометрина или 1 мл окситоцина, проводя пробу на сократимость.
Билет 10
Задача №1
В родильное отделение поступила роженица 28 лет.
Б – 4, А – 2, Р – 1. Беременность доношенная, протекала без осложнений. ПМТ – 15кг. Видимых отеков нет. Схватки регулярные в течении 4 часов. ОЖ – 110см., ВДМ – 33см. Сердцебиение плода ясное, слева на уровне пупка 130 ударов в минуту. Воды не изливались. Схватки по 40-50 секунд, через 3-4 минуты.
При влагалищном исследовании: шейка матки сглажена, открытие акушерского зева 5см. Плодный пузырь цел, напряжен. Через передний свод влагалища пальпировать предлежащую часть не удается. Мыс не достигнут. Деформаций костей таза нет.
1.Оценить характер родовой деятельности? нормальный
2.Выявить акушерскую патологию? поперечное положение
3.Предполагаемая масса плода? 3300
4.Какой период родов? 1-й период родов
5.Акушерская тактика? Кесарево сечение
Задача №
В родильный дом доставлена беременная 38 лет с жалобами на слабость, головокружение, боли внизу живота.
Беременность 5-я, 38 недель. 4 беременности закончились срочными нормальными родами. 4-е роды закончены операцией кесарево сечение 2 года тому назад по поводу предлежания плаценты в срок беременности 37-38 недель. Послеоперационный период осложнился эндометритом. Выписана на 21 день после операции с живым ребенком.
Во время данной беременности беспокоили боли внизу живота. Сегодня днем после поднятия тяжести почувствовала резкие боли внизу живота, на короткое время потеряла сознание, вследствие чего была вызвана машина скорой помощи.
При поступлении: пульс 100 ударов в минуту, ритмичный, слабого наполнения. АД 90/60. Кожные покровы и слизистые бледные. Родовой деятельности нет. Сердцебиение плода выслушать не удалось. Предлежащая часть не определяется.
Контуры матки не определяются. Хорошо прощупываются под передней брюшной стенкой мелкие части плода.
1.Оцените состояние беременной? тяжелое
2.Что с плодом? Антенатальная гибель плода
3.Что случилось с беременной? Разрыв матки (подняла тяжесть-боли внизу живота, в анамнезе кесарево сечение)
4.Поставьте полный акушерский диагноз? Беременность 38 неделя.
Антенатальная гибель плода, разрыв матки, геморрагический шок
5.Что делать?Кесарево сечени-экстерпация мтки с ушитием разрыва, при продолжении кровотечения-ушить сосуды(+экстерпация)
6.Можно ли было предотвратить данное осложнение?
Задача №3
Первобеременная 34 лет поступила в родильный дом с излившимися водами.
Из анамнеза: менструации с 17 лет, установились через полгода по 5-7 дней, были обильными и болезненными. Брак – 1, 10 лет, беременность первая.
Данные роды срочные, продолжались около 28 часов, родилась живая доношенная девочка массой 3800,0. Через 20 минут появились кровянистые выделения, достигшие
150-200 мл.
При осмотре: матка отклонена вправо, дно её на уровне пупка. Признаки отделения плаценты имеются. Общее состояние роженицы удовлетворительное. Пульс 86 ударов
вминуту, АД 115/70.
1.Какой период родов? 3-й период родов
2.Причины кровянистых выделений? Частичное плотное предлежание плаценты
3.Что определяет акушерскую тактику в 3 периоде родов? Наличие признаков опускания плаценты, обьем кровопотери, длительный 3-й период
4.Что делать? Выделение плаценты наружным приемом
5.Возможные причины возникшего осложнения?
Выделение последа по способу Абуладзе (усиление брюшного пресса): переднюю брюшную стенку захватывают обеими руками так, чтобы прямые мышцы живота были плотно охвачены пальцами. Происходит уменьшение объёма брюшной полости и устранение расхождения мышц. Роженице предлагают потужиться, происходит отделение последа с последующим его рождением.
Диагностика положения плода в матке (указать положение, предлежание, вид, позицию).
Членорасположение плода (habitus) - отношение его конечностей и головки к туловищу. При нормальном членорасположении туловище согнуто, головка наклонена к грудной клетке, ножки согнуты в тазобедренных и коленных суставах и прижаты к животу, ручки скрещены на грудной клетке. Плод имеет форму овоида, длина которого при доношенной беременности составляет в среднем 25-26 см. Широкая часть овоида (тазовый конец плода) располагается в дне матки, узкая часть (затылок) обращена ко входу в малый таз. Движения плода приводят к кратковременному изменению положения конечностей, но не нарушают типичного членорасположения. Нарушение типичного членорасположения (разгибание головки) встречается в 1-2% родов и затрудняет их течение. Положение плода (situs) - отношение продольной оси плода к продольной оси (длиннику) матки. Различают следующие положения плода: - продольное - продольная ось плода (линия, проходящая от затылка до ягодиц) и продольная ось матки совпадают; - поперечное - продольная ось плода пересекает продольную ось матки под углом, близким к прямому; - косое (situs obliquus) - продольная ось плода образует с продольной осью матки острый угол. Позиция плода (positio) - отношение спинки плода к правой или левой стороне матки. Различают первую и вторую позиции. При первой позиции спинка плода обращена к левой стороне матки, при второй - к правой. Вид позиции (visus) - отношение спинки плода к передней или задней стенке матки. Если спинка обращена кпереди, говорят о переднем виде позиции, если кзади - о заднем виде. Предлежание плода (рrаesentatio) - отношение крупной части плода (головки или ягодиц) ко входу в малый таз. Если над входом в таз матери находится головка плода - предлежание головное, если тазовый конец, то предлежание тазовое. При поперечном и косом положениях плода позиция определяется не по спинке, а по головке: головка слева - первая позиция, справа - вторая позиция. Предлежащей частью (pars praevia) называется наиболее низко расположенная часть плода, которая первой проходит через родовые пути. Головное предлежание бывает затылочным, переднеголовным, лобным, лицевым. Типичным является затылочное предлежание (сгибательный тип). При переднеголовном, лобном и лицевом предлежаниях головка находится в разгибании различной степени. Тазовое предлежание включает в себя чисто ягодичное (неполное), смешанное ягодичноножное (полное) и ножное. Приемы Леопольда. Первый прием наружного акушерского обследования . Цель - определить высоту стояния дна матки и часть плода, находящуюся в ее дне. Ладони на дно, пальцы друг к другу. Чаще всего в конце беременности в дне матки определяются ягодицы. Обычно отличить их от головки нетрудно, так как тазовый конец менее плотный и не имеет четкой сферичности. Первый наружный прием акушерского обследования дает возможность судить о сроке беременности (по высоте стояния дна матки), о положении плода (если одна из его крупных частей определяется в дне матки, значит, имеется продольное положение) и о предлежании (если в дне матки определяются ягодицы, то предлежащей частью
является головка). Второй прием наружного акушерского обследования . Цель - определить позицию плода, о которой судят по месту нахождения спинки и мелких частей плода (ручек, ножек). Руки сдвигают со дна матки на правую и левую ее стороны до уровня пупка и ниже. Спинка при этом распознается как широкая и изогнутая поверхность. Мелкие части плода определяются с противоположной стороны в виде мелких подвижных бугров. По тому, в какую сторону обращена спинка плода, распознается его позиция: спинка влево - первая позиция, спинка вправо - вторая позиция. В процессе проведения второго приема наружного акушерского обследования можно определить возбудимость матки. Возбудимость повышена, если в ответ на пальпацию матка напрягается. Можно определить повышенное количество околоплодных вод по симптому флюктуации - одна рука воспринимает толчок противоположной. Третий прием наружного акушерского обследования . Цель - определить предлежащую часть и ее отношение к малому тазу. Одной, обычно правой, рукой охватывают предлежащую часть, после чего осторожно производят движения этой рукой вправо и влево. Этот прием позволяет определить предлежащую часть (головка или ягодицы), отношение предлежащей части ко входу в малый таз (если она подвижна, то находится над входом в таз, если неподвижна, то стоит во входе в таз или в более глубоких отделах малого таза). Отношение головки к плоскости входа: над входом, прижата ко входу, малым сегментом(1/3), большим сегментом ( 2/3 и более), в полости малого таза, на тазовом дне. Четвертый прием наружного акушерского обследования. Цель -определить предлежащую часть (головка или ягодицы), место нахождения предлежащей части (над входом в малый таз, во входе или глубже, где именно), в каком положении находится предлежащая головка (в согнутом или разогнутом). Врач становится лицом к ногам беременной или роженицы и кладет ладони по обе стороны нижнего отдела матки. Пальцами обеих рук, обращенными ко входу в таз, осторожно и медленно проникают между предлежащей частью и боковыми отделами входа в таз и пальпируют доступные участки предлежащей части. Если предлежащая часть подвижна над входом в таз, пальцы обеих рук удается почти целиком подвести под нее, особенно у многорожавших женщин. При этом определяется также наличие или отсутствие симптома баллотирования, характерного для головки. Для этого ладони обеих рук плотно прижимают к боковым отделам головки плода, затем правой рукой производят толчок в области правой половины головки. При этом головка отталкивается влево и передает толчок левой руке.
Билет 11
Задача №1
Роженица 24 лет поступила на роды в родильный дом в 10 часов. Последняя менструация 2 апреля. Первая беременность закончилась срочными родами, без осложнений, вес ребенка 3700г. Вторая и третья беременность закончились искусственными абортами на ранних сроках. Осложнений не было. Данная беременность 4-я. Протекала без осложнений. Ж/к посещала регулярно.
Дома в 21 час отошли воды в умеренном количестве, а с 22 часов началась регулярная родовая деятельность.
Состояние при поступлении удовлетворительное. Пульс 80 уд/мин, АД 120/65 мм.рт.ст. Рост 147см, вес 55кг. Отеков нет. ОЖ – 90 см, ВДМ – 30 см. предлежащей части над входов нет. Справа определяется головка, слева ягодицы. Сердцебиение плода 150 уд/мин, ясное, ритмичное на уровне пупка. Схватки через 4-5 мин. по 30-35 сек. Размеры таза 25-28-30-20см.
Влагалищное исследование: шейка сглажена, открытие полное, плодного пузыря нет, во влагалище определяется левая ручка, достигается локоть, подмышечная впадина; близко к ручке предлежит петля пульсирующей пуповины. Диагональная конъюгата
11см.
1.Оцените состояние плода? удовлетворительное
2.Какова предполагаемая масса плода? 2500
3.Поставьте полный акушерский диагноз? 2-й период родов, поперечное положение плода ( предлежащей части нет), выпадение петель пуповины, мелких частей плода
4.Акушерская тактика и ее обоснование? кесарево
Задача №2
Первобеременная 24 лет, 15 мая поступила в родильное отделение с регулярной родовой деятельностью. Беременность первая доношенная. Протекала без осложнений. Схватки появились час тому назад.
Состояние роженицы при поступлении удовлетворительное. Пульс 76 уд/мин ритмичный, АД 120/80 мм.рт.ст. отеков нет. Положение плода продольное, предлежит головка, сердцебиение плода 140 уд/мин. Размеры таза 24-27-30-20 см. родовая деятельность развивалась удовлетворительно. Длительность 1 периода родов – 19часов 30 мин., 2 периода – 1 час 40 мин. 16 мая в 5 часов 10 мин родился живой мальчик весом 4300г., длиной 53 см. Через 10 мин самостоятельно отделился и выделился послед. Плацента цела, оболочки все. Кровопотеря 150 мл, матка сократилась хорошо.
Через 10 мин кровотечение возобновилось, и общая кровопотеря составила 500 мл. Общее состояние родильницы удовлетворительное, пульс 90 уд/мин, АД 100/60
мм.рт.ст. матка мягковатая, дно ее на уровне пупка. Кровяные выделения со сгустками продолжаются.
1.Какова причина кровотечения? Гипотония матки
2.Какова общая продолжительность родов? Длительные роды
3.Поставьте диагноз? Ранний послеродовой период, гипотоническое кровотечение
4.Что определяет тактику в 3 периоде родов? Обьем кровопотери (
продолжительное или нет), длительность 3-го периода, наличие или присутствие признаков отделения плаценты
5.Последовательность ваших действий? 500млручное обследование стенок послеродовой матки, далее полная утеротомическая катетеризация 2-х периферических вен+ мочевой пузырь, если же матка не сократилась-ручное обследование+наружный массаж на кулаке
Задача №3
Первородящая 28 лет, (в анамнезе Б-3, А-2) 39-40 недель поступила в родильное отделение через 8 часов после начала регулярной родовой деятельности и через 1 час после излития околоплодных вод. Размеры таза 26-29-31-18,5 см. Окружность живота на уровне пупка - 90 см, высота стояния дна матки - 32 см над лоном. Схватки через 3,5-4 мин., по 45-50 сек. Положение плода продольное, предлежит головка - прижата ко входу в малый таз, между головкой и спинкой определяется угол. Сердцебиение плода ясное, прослушивается со стороны мелких частей плода. По КТГ: БЧСС - 140 в мин, стрессовый тест отрицательный.
Влагалищное исследование: шейка матки сглажена, раскрытие маточного зева 6 см, края средней толщины, податливые. Плодного пузыря нет. Предлежит головка, прижата ко входу в малый таз. Определяются надбровные дуги, нос, рот, подбородок, который расположен у симфиза справа. Диагональная коньюгата12 см. Экзостозов нет.
1.Определите положение, предлежание, вид, позицию плода? Продольное положение, лицевое предлежание, подбородок у симфиза, вид: разгибательноепередний, 1 позиция
2.Оцените форму и степень сужения таза? Простой плоский таз 1 степени сужения
3.Оцените состояние плода и его предполагаемую массу? удовлетворительное
4.Акушерская тактика и ее обоснование? Кесарево сечение
!!!При лицевом, позицию и вид определяют по подбородку, который направлен в противоположную сторону спинке симфиза, справа и сзади-1 позиция, передний вид
