
- •VI. Топографическая анатомия и оперативная хирургия живота
- •78. Топографическая анатомия переднебоковой брюшной стенки. Области, проекция органов, кровоснабжение, иннервация, лимфоотток. Топография слоев боковой области живота.
- •81. Топография брюшины верхнего этажа брюшной полости. Сумки, связки, малый сальник и его содержимое. Особенности сообщений с нижним этажом и их клиническое значение.
- •86. Клиническая анатомия поджелудочной железы. Скелетотопия, синтопия, отделы, отношение к брюшине, особенности взаимоотношений с крупными сосудами. Кровоснабжение, иннервация, лимфоотток.
- •87. Клиническая анатомия тонкой кишки. Отделы, отношение к брюшине, синтопия, брыжейка и ее содержимое, отличия от толстой кишки. Кровоснабжение, иннервация, региональные лимфоузлы.
- •92. Хирургическая анатомия брюшных грыж. Классификация, виды, анатомические части грыжи, их характеристика, общие принципы и этапы грыжесечения.
- •93. Операции при паховых грыжах. Способы пластики пахового канала. Особенности операции при ущемленных, скользящих и врожденных грыжах.
- •94. Лапаротомия. Виды, этапы и техника операций, анатомическое обоснование, требования к лапаротомным разрезам, сравнительная оценка. Пункция живота (лапароцентез).
- •1. Срединная лапаротомия
- •2. Продольные разрезы через влагалище прямой мышцы живота
- •95. Кишечный шов. Анатомо-функциональное обоснование, виды, способы, техника.
- •96. Операции при ранениях живота. Доступы, ревизия брюшной полости, техника ушивания ран желудка, кишки, печени.
- •1. Туалет операционного поля:
- •2. Обезболивание раны:
- •3. Ход операции:
- •2. Остановка кровотечения.
- •3. Реинфузия крови.
- •4. Ревизия брюшной полости.
- •97. Операции на желудке. Гастротомия, резекция, гастрэктомия, гастроэнтеростомия, пилоропластика, пластика желудка. Понятие об операциях и их сущность.
- •98. Гастростомия. Показания, виды и способы, их сущность, техника гастростомии по Витцелю.
- •99. Операции при язвенной болезни желудка и двенадцатиперстной кишки. Резекция желудка, селективная ваготомия, дренирующие операции, ушивание перфоративной язвы. Сущность и основные этапы операций.
- •100. Холецистэктомия, холецистостомия. Показания, доступы, способы, их сущность и техника, анатомическое обоснование.
- •101. Операции на печени и желчных путях. Резекция печени, холецисто-, холедохотомия, билиодигестивные анастомозы. Виды и сущность операций. Понятие о папиллосфинктеротомии.
- •102. Операции на поджелудочной железе. Топографо-анатомическое обоснование, оперативные доступы, виды и сущность операций.
- •103. Резекция тонкой кишки. Показания, этапы, техника операции, анатомическое обоснование, виды и техника энтероанастомозов.
- •104. Аппендэктомия. Показания, доступы, различия в положении червеобразного отростка, этапы и техника операции, анатомо-хирургическое обоснование.
- •105. Операции при портальной гипертензии. Показания, виды, сущность, анатомо-функциональное обоснование. Понятие о спленопортографии и трансумбиликальной портогепатографии.
- •106. Операции на почках. Оперативные доступы. Нефротомия, нефростомия, резекция, нефрэктомия, нефропексия, трансплантация. Сущность операций.
- •Гемостаз почки проводят путем тампонады раны мышечным лоскутом на ножке.
- •Рану почки ушивают узловыми швами вместе с фиброзной капсулой.
- •107. Операции на толстой кишке. Резекция, колостомия, наложение искусственного заднего прохода. Понятие об операциях и их сущность, анатомическое обоснование.
81. Топография брюшины верхнего этажа брюшной полости. Сумки, связки, малый сальник и его содержимое. Особенности сообщений с нижним этажом и их клиническое значение.
Ответ.
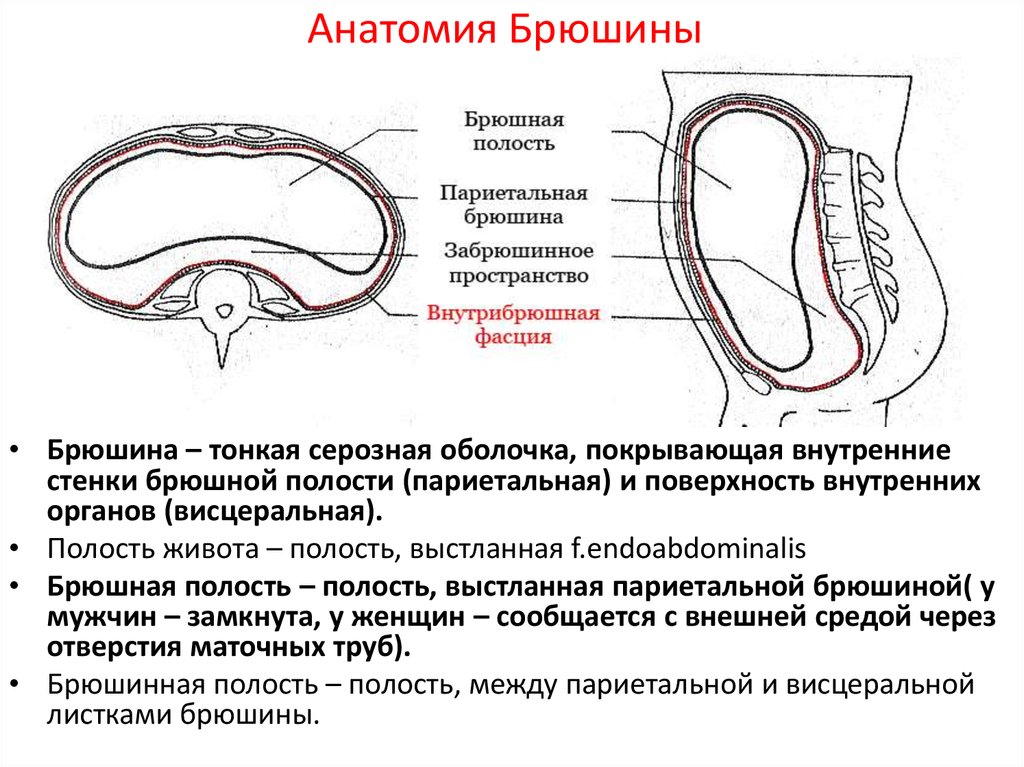
Полость живота – пространство, выстланное изнутри внутрибрюшной фасцией.
Границы
сверху – диафрагма,
снизу – пограничная линия,
спереди – переднебоковая стенка,
сзади – задняя стенка живота.
Отделы:
- брюшная (брюшинная) полость – пространство, ограни-ченное париетальным листком брюшины;
- забрюшинное пространство – пространство, находящееся между париетальной брюшиной и внутрибрюшной фасци-ей, выстилающей изнутри заднюю стенку живота.
Брюшина
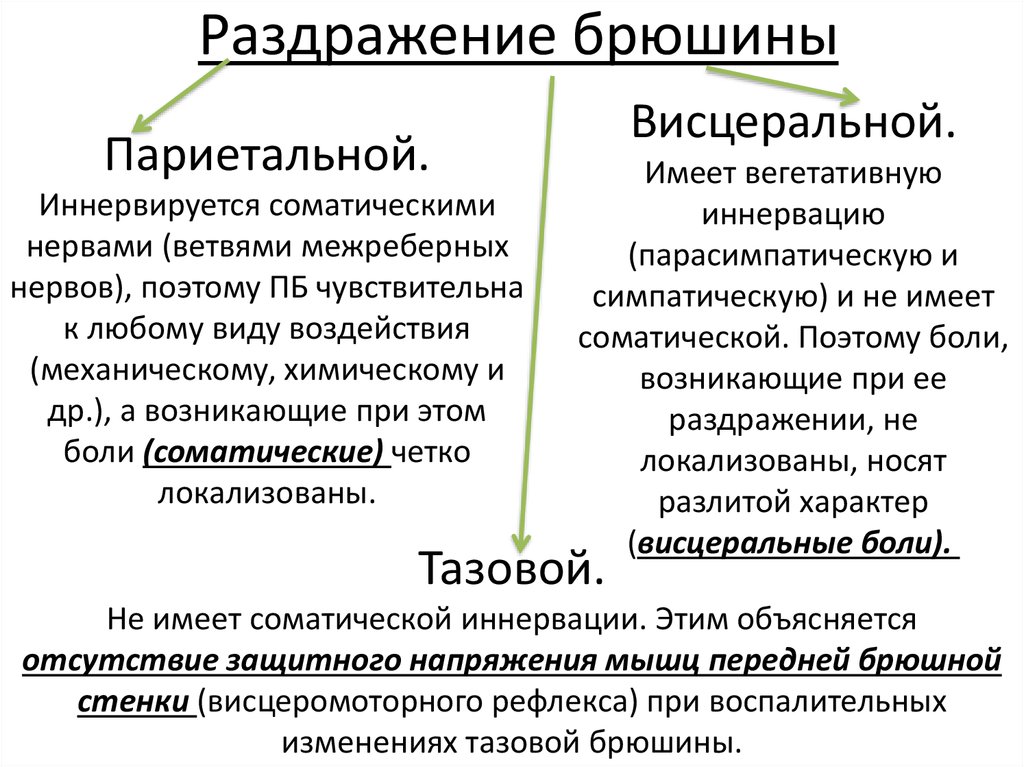
Брюшина – серозная оболочка, изнутри выстилающая стенки живота и покрывающая большинство его органов.
Отделы:
Париетальная (пристеночная) брюшина – выстилает стенки живота.
Висцеральная брюшина – покрывает органы брюшной полости.
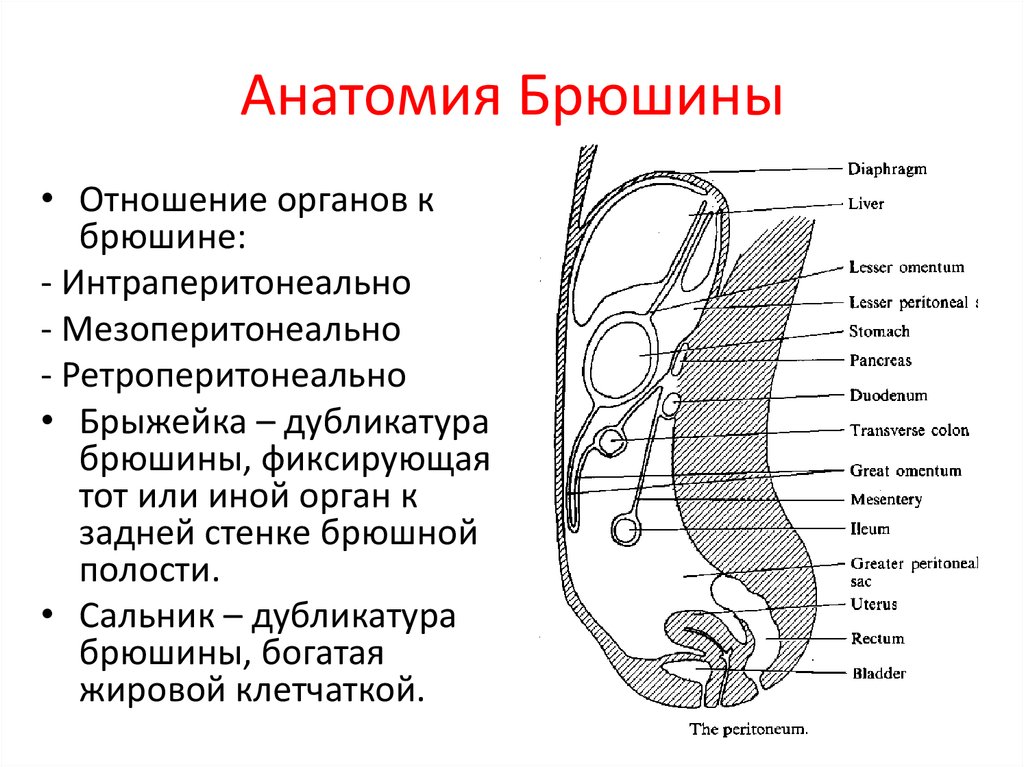
Варианты покрытия органов брюшиной:
- интраперитонеальное – со всех сторон;
- мезоперитонеальное – с трёх сторон (одна сторона не покрыта);
- экстраперитонеальное – с одной стороны.
Свойства брюшины: влажность, гладкость, блеск, эластичность, бактерицидность, склеиваемость.
Функции брюшины: фиксирующая, защитная, выделительная, всасывающая, рецепторная, проводниковая, депонирующая (кровь).


Ход брюшины
С передней брюшной стенки брюшина переходит на нижнюю вогнутую поверхность диафрагмы, далее – на верхнюю поверхность печени и образует две связки: одну в сагиттальной плоскости – серповидную, вторую во фронтальной плоскости – коронарную связки печени. С верхней поверхности печени брюшина переходит на нижнюю ее поверхность и, подойдя к воротам печени, встречается с листком брюшины, который идет к печени с задней брюшной стенки. Оба листка идут к малой кривизне желудка и верхней части двенадцатиперстной кишки, образуя малый сальник.
Покрывая желудок со всех сторон, листки брюшины с большой его кривизны спускаются вниз и, заворачиваясь, возвращаются и подходят впереди поперечно-ободочной кишки к телу поджелудочной железы, образуя большой сальник. В области тела поджелудочной железы один листок поднимается вверх, образуя заднюю стенку брюшной полости. Второй листок идет к поперечно-ободочной кишке, покрывает ее со всех сторон, возвращается назад, формируя брыжейку кишки. Затем листок спускается вниз, покрывает тонкую кишку со всех сторон, формирует ее брыжейку и брыжейку сигмовидной кишки и спускается в полость малого таза.
Этажи брюшной полости
Полость брюшины поперечной ободочной кишкой и её брыжейкой делится на два этажа:
Верхний этаж – расположен выше поперечной ободочной кишки и её брыжейки.
Содержимое: печень, селезёнка, желудок, частично двенадцатиперстная кишка; правая и левая печёночные, подпечёночная, преджелудочная и сальниковая сумки.
Нижний этаж – расположен ниже поперечной ободочной кишки и её брыжейки. Содержимое: петли тощей и подвздошной кишок; слепая кишка и червеобразный отросток; ободочная кишка; боковые каналы и брыжеечные синусы. Корень брыжейки поперечной ободочной кишки идет справа налево от правой почки, несколько ниже ее середины, к середине левой. На своем пути он пересекает: середину нисходящей части двенадцатиперстной кишки; головку поджелудочной железы и идет по верхнему краю тела железы.
В верхнем этаже находятся следующие пространства, образованные органами, связками и складками брюшины: правое и левое поддиафрагмальные пространства, подпеченочное пространство и сальниковая сумка.
Правое поддиафрагмальное пространство, или правая печеночная сумка, представляет собой межбрюшинную щель между диафрагмальной поверхностью правой доли печени и диафрагмой, слева это пространство ограничено серповидной связкой, а сзади – правой частью венечной и треугольной связками печени. В пределах этого пространства могут образовываться так называемые поддиафрагмальные абсцессы, развивающиеся как осложнения гнойного аппендицита, холецистита, прободных язв желудка, двенадцатиперстной кишки и др.

Через правый боковой канал это пространство сообщается с правой подвздошной ямкой, по наружному краю печени – с подпеченочным пространством, а спереди – впереди большого сальника, минуя нижний этаж брюшной полости, с малым тазом. Этими факторами, объясняется возможность распространения выпота из правой подвздошной ямки в поддиафрагмальное пространство и наоборот.


Левое поддиафрагмальное пространство включает в себя широко сообщающиеся между собой преджелудочную и левую печеночную сумки.

Левая печеночная сумка расположена между диафрагмальной поверхностью левой доли печени и диафрагмой, справа она ограничена серповидной связкой, сзади – левой частью венечной связки и левой треугольной связкой печени.
Преджелудочная сумка ограничена сзади малым сальником и желудком, спереди и сверху – диафрагмой, левой долей печени и передней брюшной стенкой, справа – серповидной и круглой связками печени.

Левое поддиафрагмальное пространство, в отличие от правого, не имеет свободного сообщения с левым боковым каналом в связи с наличием хорошо выраженной левой диафрагмальноободочной связки.
Латеральный отдел левого поддиафрагмального пространства, расположенный кнаружи от большой кривизны желудка и заключающий в себе селезенку, носит название слепого мешка селезенки. Он ограничен слева и сзади диафрагмально-селезеночной связкой, сверху – желудочно-селезеночной связкой и диафрагмой, внизу – диафрагмально-ободочной связкой. При повреждении селезенки именно диафрагмально-ободочная связка может играть роль своеобразной заслонки, задерживающей поступление крови в левый боковой канал. Поэтому при ревизии (осмотре) брюшной полости для выявления источника кровотечения необходимо обязательно осмотреть пространство выше диафрагмально-ободочной связки.
Возникающие в левом поддиафрагмальном пространстве абсцессы могут распространяться в нижний этаж брюшной полости или в малый таз через щель впереди большого сальника, а также слева – в слепой мешок селезенки.

Подпеченочное пространство расположено справа от ворот печени между висцеральной поверхностью правой доли печени и поперечной ободочной кишкой с ее брыжейкой.
По направлению вправо подпеченочное пространство сообщается с правым поддиафрагмальным пространством и правым боковым каналом брюшной полости, книзу через предсальниковую щель с малым тазом. Здесь обычно располагаются абсцессы, возникающие при гнойном холецистите и прободных язвах желудка и двенадцатиперстной кишки.
В передний отдел подпеченочного пространства обращены почти вся брюшинная поверхность желчного пузыря и верхненаружная поверхность двенадцатиперстной кишки; задний отдел этого пространства, расположенный справа от позвоночника, менее доступен; сюда может распространяться периаппендикулярный абсцесс.
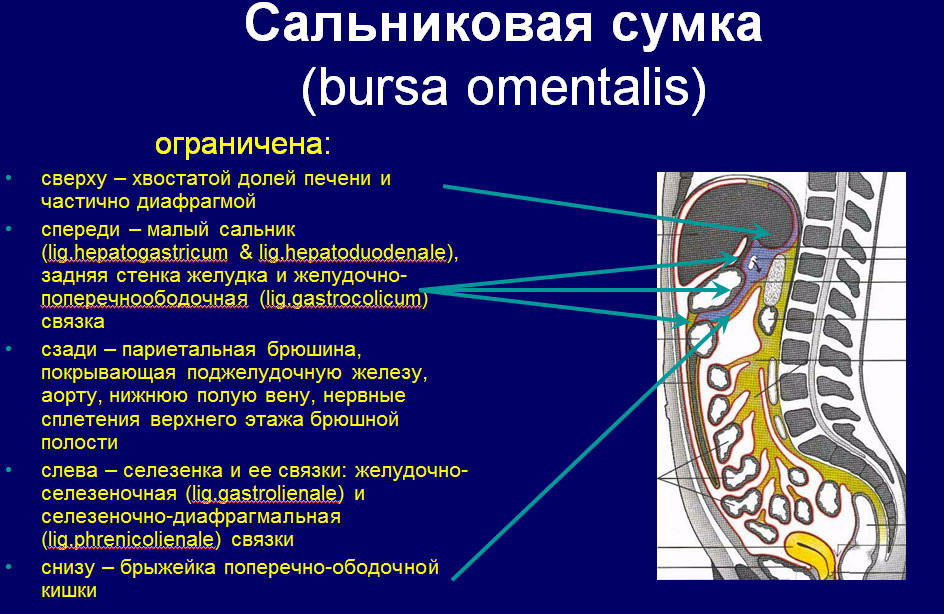
Сальниковая сумка представляет собой часть общей полости брюшины, лежащую позади желудка и малого сальника, и является наиболее изолированным пространством верхнего этажа брюшной полости. Передняя стенка сальниковой сумки образована (сверху вниз) малым сальником, задней поверхностью желудка и желудочно-ободочной связкой; задняя стенка – париетальным листком брюшины, покрывающим поджелудочную железу, брюшную аорту, нижнюю полую вену; верхняя стенка – хвостатой долей печени; нижняя стенка – брыжейкой поперечной ободочной кишки; левая – селезенкой с ее связками.

В состав малого сальника входят три связки, непосредственно переходящие одна в другую (диафрагмально-желудочная, печеночно-желудочная и печеночно-двенадцатиперстная). Различие между этими связками состоит в содержимом, заключенном между их листками.
Диафрагмально-желудочная ничего, кроме клетчатки, не содержит.
В печеночно-желудочной находится левая желудочная артерия, артериальная дуга – анастомоз правой и левой желудочных артерий, а также ветви блуждающих нервов.
Между листками печеночнодвенадцатиперстной связки проходят общий желчный проток (справа), собственно печеночная артерия (слева) и воротная вена (кзади от протока и артерии).
Полость сальниковой сумки сообщается с общей полостью брюшины посредством сальникового отверстия. Сальниковое отверстие (Винслово) ограничено спереди печеночно-двенадцатиперстной связкой, сзади – печеночно-почечной связкой и проходящей вблизи нее нижней полой веной, снизу - двенадцатиперстно-почечной связкой (BNA), сверху – хвостатой долей печени.


Размеры сальникового отверстия различны. Винслово отверстие пропускает чаще один, реже – два пальца. При наличии спаек оно может быть закрыто. Для быстрой остановки кровотечения из сосудов, проходящих в печеночно-двенадцатиперстной связке, или из раны печени при операциях на печени и желчных путях следует пользоваться приемом пережатия этой связки пальцами левой руки: сверху связку сдавливают большим пальцем, со стороны винслова отверстия – указательным.
Сальниковое отверстие может быть закрыто спайками, тогда сальниковая сумка будет изолирована от остальных отделов брюшной полости. Это следует учитывать при прободных язвах желудка, локализующихся на задней стенке, и геморрагическом некротическом панкреатите.
Излившееся содержимое желудка и геморрагический выпот при панкреатитах будут скапливаться только в сальниковой сумке, что затрудняет постановку диагноза. Поэтому при перитоните, источник которого неизвестен, обязательна ревизия задней стенки желудка.
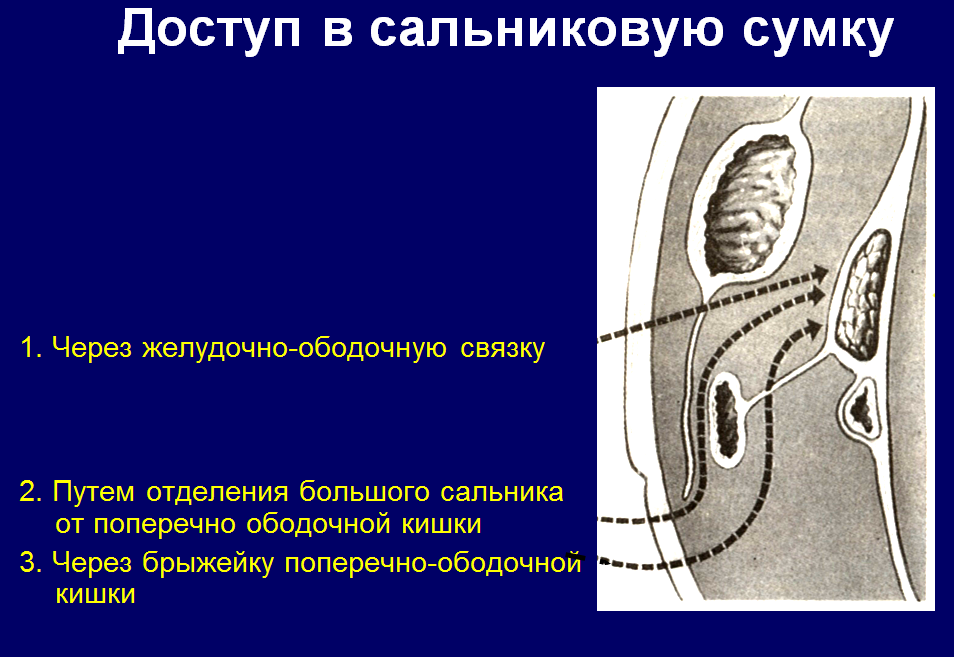
Сальниковую сумку следует обнажать путем пересечения желудочноободочной связки. Этот доступ прост, нетравматичен, а главное, дает возможность обследовать все органы, лежащие позади желудка. Реже сальниковую сумку вскрывают путем рассечения малого сальника или брыжейки поперечной ободочной кишки.

82. ТОПОГРАФИЯ БРЮШИНЫ НИЖНЕГО ЭТАЖА БРЮШНОЙ ПОЛОСТИ. Каналы, синусы, карманы, большой сальник. Особенности сообщений с верхним этажом брюшной полости и углублениями малого таза, их клиническое значение.
Ответ.
В нижнем этаже брюшной полости, в местах перехода с брюшной стенки на органы и с органов на брюшную стенку, брюшина образует различной формы углубления:
каналы,
синусы,
карманы.
Правый и левый боковые каналы представляют собой углубления брюшины между боковыми стенками живота и восходящим и нисходящим отделами ободочной кишки, лежащими мезоперитонеально.
Правый боковой канал вверху переходит в задний отдел правого поддиафрагмального пространства, и внизу продолжается в правую подвздошную ямку. При горизонтальном положении тела человека наиболее глубокая часть правого бокового канала – его верхний отдел, при вертикальном положении человека жидкость из канала может распространяться в малый таз. Таким образом, после выполнения оперативного вмешательства в нижнем этаже брюшной полости необходимо, с целью предупреждения восходящего распространения воспалительного процесса придать больному полусидячее положение. При возникновении гнойного процесса в верхнем этаже брюшной полости или перфорации стенки желудка (желчного пузыря), необходимо учитывать возможность распространения гнойного процесса или содержимого полого органа по правому боковому каналу на органы нижнего этажа.

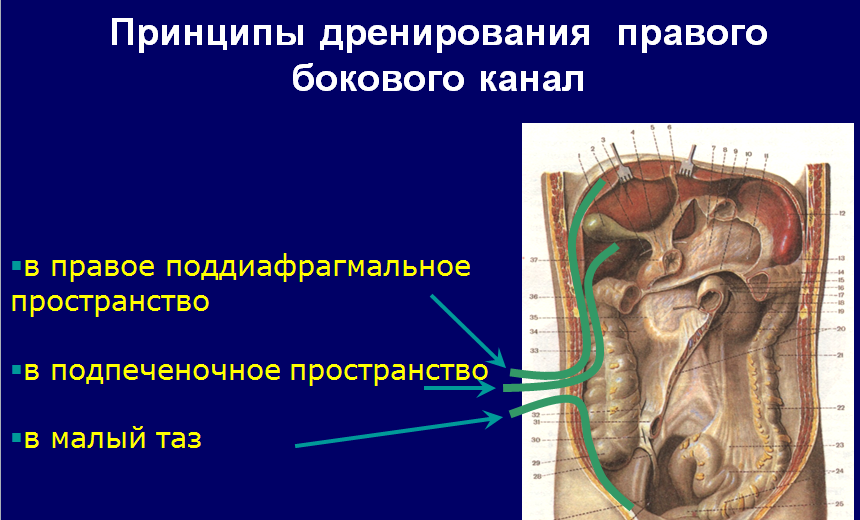
Левый боковой канал внизу свободно переходит в левую подвздошную ямку и затем в малый таз. Вверху левая диафрагмально-ободочная связка отделяет канал от ложа селезенки и левого поддиафрагмального пространства.
Эти особенности скопления и распространения патологических жидкостей по правому и левому каналам должны учитываться при ревизии брюшной полости и выборе мест введения отграничивающих тампонов.

Отдел брюшной полости, ограниченный по периферии ободочной кишкой, корнем брыжейки тонкой кишки делится на правый и левый брыжеечные синусы.
Правый брыжеечный синус ограничен сверху брыжейкой поперечной ободочной кишки, справа – восходящей ободочной кишкой, слева и внизу – брыжейкой тонкой кишки и терминальным отделом подвздошной кишки. Правый синус замкнут со всех сторон и открыт только спереди. Скопление в нем экссудата может остаться ограниченным. Наличие крови в правом синусе чаще наблюдается при ранении ветвей верхней брыжеечной артерии.


Левый брыжеечный синус расположен слева и книзу от корня брыжейки тонкой кишки. По размерам он БОЛЬШЕ ПРАВОГО. Слева он ограничен нисходящей ободочной кишкой и брыжейкой сигмовидной кишки, справа – брыжейкой тонкой кишки, сверху – брыжейкой поперечной ободочной кишки. Левый брыжеечный синус снизу не замкнут и свободно сообщается с полостью малого таза. Вследствие этого выпоты из левого синуса могут беспрепятственно спускаться в малый таз. Он так же, как и правый, выполнен петлями тонкой кишки.


Оба брыжеечных синуса сообщаются между собой посредством узкой щели над двенадцатиперстно-тощим изгибом под брыжейкой поперечной ободочной кишки.
Скопление крови в левом брыжеечном синусе чаще обусловлено повреждением ветвей нижней брыжеечной артерии.
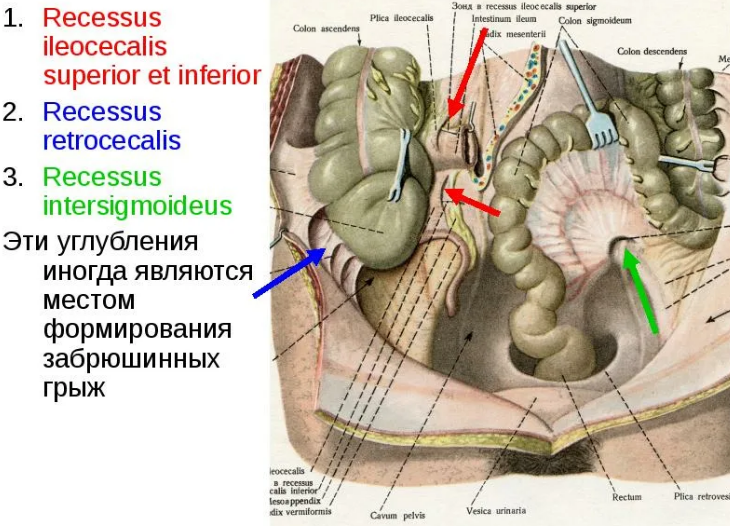
Кроме того, в нижнем этаже брюшной полости выделяют пять карманов (углублений), которые могут быть местами возникновения внутренних грыж.
Двенадцатиперстно-тощее углубление ограничено спереди двенадцатиперстно-тощей складкой, сзади – париетальным листком брюшины, сверху – брыжейкой поперечной ободочной кишки и снизу – верхним краем двенадцатиперстно-тощего изгиба. Отверстие этого кармана обращено влево, глубина его колеблется в пределах нескольких сантиметров. В этот карман могут проникать петли тонкой кишки, образуя истинную внутреннюю грыжу (грыжа Трейтца).
Три кармана (углубления) брюшины находятся в области илеоцекального угла.
Верхнее илеоцекальное углубление расположено между верхним краем терминального отдела подвздошной кишки и внутренней поверхностью восходящей ободочной кишки.
Нижнее илеоцекальное углубление находится между нижним краем терминального отдела подвздошной кишки и стенкой слепой кишки. Его значение в клинической анатомии состоит в том, что в этом углублении располагается основание червеобразного отростка.
Позади слепой кишки выявляется позадислепокишечное углубление, ограниченное спереди висцеральной брюшиной, покрывающей кишку, сзади - париетальной брюшиной.
Еще один карман брюшины располагается в виде углубления в петле сигмовидной кишки. Межсигмовидное углубление ограничено спереди брыжейкой сигмовидной кишки, а сзади париетальной брюшиной. Здесь также возникают условия для образования внутренних грыж.

Большой сальник (omentum majus) в системной анатомии — это связ-ки, переходящие с диафрагмы на дно, большую кривизну желудка и попе-речную ободочную кишку (передний листок), на почку и селезенку, перед-нюю поверхность поджелудочной железы и поперечную ободочную кишку (задний листок), от которой соединившиеся здесь листки продолжаются вниз, в нижний этаж брюшной полости.
В клинической анатомии большим сальником считают лишь желудочно-ободочную связку (верхний отдел сальника) и свободный свисающий вниз нижний отдел.
Lig. gastrocolicum содержит между своими листками vasa gastroomentalis (gastroepiploica) dextra et sinistra и лимфатические узлы.
83. КЛИНИЧЕСКАЯ АНАТОМИЯ ЖЕЛУДКА. Скелетотопия, синтопия, отделы и части, форма и положение, связки. Кровоснабжение, иннервация, региональные лимфатические узлы и пути метастазирования рака. Оперативные доступы к желудку.
Ответ.
Желудок большей частью располагается в левом подреберье (3/4), меньшей — в надчревной области.
Начальная часть желудка из-за близкого расположения к сердцу называется кардией, cardia (pars cardiaca), самая верхняя часть тела желудка, находящаяся вверху и слева от кардии, — дном желудка, fundus gastricus, или его сводом, fornix.
Большая часть желудка, в которую переходит кардиальная часть, называется телом желудка, corpus gastricum, тело переходит в пилорическую часть, pars pylorica. В ней, в свою очередь, выделяют привратниковую пещеру, antrum pyloricum, и канал привратника, canalis pyloricum. В клинике пилорическую часть часто называют пилороантральной. Привратник, pylorus, переходит в двенадцатиперстную кишку. Кардиальная и пилорическая части разделяются линией, идущей от угловой вырезки, incisura angularis (место на малой кривизне, где ее вогнутая кардиальная часть переходит в выпуклую пилорическую) до такой же точки на большой кривизне.
Передняя стенка желудка, paries anterior, всегда более выпуклая, чем задняя, paries posterior. Верхний край, более короткий и слегка вогнутый, называется малой кривизной желудка, curvatura minor; нижний край, более выпуклый и длинный, называется большой кривизной желудка, curvatura major.
Форма желудка непостоянна и меняется в зависимости от наполнения, положения тела, функционального состояния, состояния окружающих органов, а также при патологии органа.
При вертикальном положении тела на рентгенограммах выявляются два основных типа: желудок в форме крючка и желудок в форме бычьего рога. Желудок в форме рога чаще встречается у брахиморфных, желудок в форме крючка или чулка — у долихоморфных. Вместимость желудка чрезвычайно индивидуальна; средней можно считать 1,5—2,5 л.
Проекции. При умеренном наполнении желудок проецируется на переднюю стенку живота в эпигастральной области и большей частью в левом подреберье.
Кардия. cardia, проецируется на переднюю стенку живота на расстоянии 2,5 см влево от края грудины на уровне прикрепления к ней левых VI—VII ребер. Сзади проекция входа соответствует XI грудному позвонку. Cardia, будучи непосредственно связана с пищеводом, располагается ближе к задней стенке брюшной полости, чем к передней.
Дно желудка достигает нижнего края V ребра по левой среднеключичной линии.
Привратник, pylorus, проецируется на 2,0—2,5 см вправо от срединной линии на уровне хряща VIII ребра или I поясничного позвонка. При наполненном желудке pylorus смещается вправо от средней линии на 3—5 см.
Малая кривизна желудка на передней брюшной стенке соответствует дугообразной линии, окружающей мечевидный отросток слева и снизу.
Большая кривизна желудка проецируется в виде пологой дуги, идущей сверху вниз от нижнего края V ребра по левой среднеключичной линии. Далее она продолжается до пересечения с латеральным краем левой прямой мышцы живота и затем срединной линии тела на уровне чуть выше пупка. Отсюда она идет вправо и на уровне восьмого межреберья скрывается под нижней границей печени.
Из частей желудка наиболее постоянно положение кардии и малой кривизны. Привратник и большая кривизна могут смещаться довольно резко.

Синтопия. Передняя стенка желудка прикрыта справа печенью, слева — реберной частью диафрагмы и левой долей печени; часть передней стенки желудка примыкает непосредственно к передней брюшной стенке.
К задней стенке желудка прилегают органы, отделенные от нее париетальной брюшиной задней стенки сальниковой сумки: поджелудочная железа, верхний полюс левой почки, левый надпочечник. Слева и сзади к желудку прилегает селезенка. Малая кривизна прикрыта левой долей печени. Большая кривизна граничит с поперечной ободочной кишкой.
Отношение к брюшине. Желудок расположен по отношению к брюшине интраперитонеалъно, не покрыты брюшиной лишь узкие полоски на большой и малой кривизне в месте перехода на них брюшинных листков малого сальника и желудочно-ободочной связки, считающейся в клинической анатомии началом большого сальника. Через них к желудку, как и к другим органам живота, подходят сосуды и нервы.
Фиксация желудка происходит за счет пищеводно-желудочного перехода в пищеводном отверстии диафрагмы, связок желудка и тонуса передней брюшной стенки.
Связки желудка
Брюшинные связки со стороны малой кривизны относятся к малому сальнику.
Печеночно-желудочная связка, lig. hepatogastricum, являющаяся продолжением влево печеночно-дуоденальной связки, подходит к пилорической части и малой кривизне желудка со стороны ворот печени. Здесь ее передний и задний листки переходят на соответствующие стенки желудка. Между листками связки вдоль малой кривизны желудка располагается клетчатка, в которой проходят анастомозирующие между собой левая и правая желудочные артерии, а также лимфатические сосуды и левые желудочные лимфатические узлы.
Со стороны большой кривизны желудка располагаются связки, входящие в состав большого сальника.
Желудочно-диафрагмальная связка, lig. gastrophrenicum, переходит с диафрагмы на дно желудка.
Желудочно-селезеночная связка, lig. gastrosplenicum (gastrolienale), от верхней части большой кривизны подходит к воротам селезенки. В толще связки проходят a. et vv. gastricae breves.
Желудочно-ободочная связка, lig. gastrocolicum, связывает большую кривизну желудка с поперечной ободочной кишкой на протяжении от привратника до нижнего полюса селезенки. С передней стенкой поперечной ободочной кишки она связана рыхло, что позволяет бескровно отделять большую кривизну желудка вместе с большим сальником от поперечной ободочной кишки при резекции желудка по поводу рака.
Между листками связки вдоль большой кривизны желудка идут навстречу друг другу и анастомозируют между собой справа — правая желудочно-сальниковая артерия, a. gastroomentalis (gastroepiploica) dextra, слева — левая желудочно-сальниковая артерия, а. gastroomentalis (gastroepiploica) sinistra.
Перечисленные связки часто называют поверхностными.
На париетальной брюшине позади желудка выделяются две складки: гастропанкреатическая, plica gastropancreatica, и печеночно-панкреатическая, plica hepatopancreatica (их называют также глубокими связками желудка, хотя это не дупликатуры брюшины, как остальные связки). Они становятся видны после доступа в сальниковую сумку через lig. gastrocolicum и отведения желудка вверх.
Под гастропанкреатической складкой, тянущейся от верхнего края поджелудочной железы до малой кривизны желудка, проходят левые желудочные сосуды, a. et v. gastricae sinistrae, и чревная ветвь п. vagus.
Печеночно-панкреатическая складка идет от правой части тела поджелудочной железы в направлении к привратнику и далее к печени. Она треугольной формы и содержит между листками жировую клетчатку и лимфатические узлы. Иногда в ее верхнем отделе располагается начальная часть общей печеночной артерии.
Кровоснабжение желудка
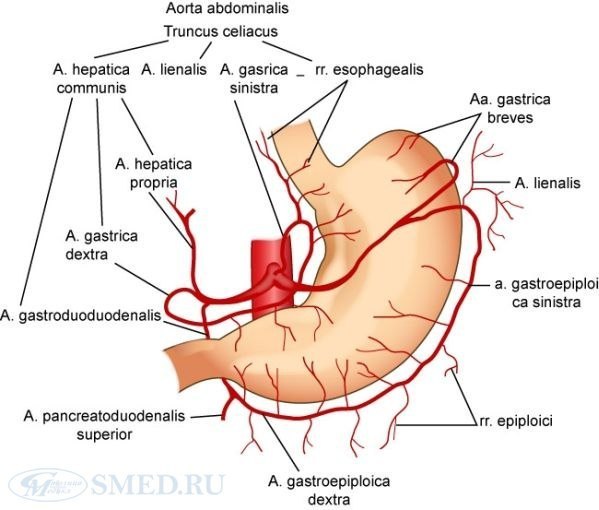
Основным источником кровоснабжения желудка является отходящий от аорты на уровне XII грудного или I поясничного позвонка у верхнего края поджелудочной железы чревный ствол, truncus coeliacus (треножник, или тройник, Галлера), и его ветви: a. gastrica sinistra, a. hepatica communis, a. splenica (lienalis).
Малую кривизну желудка кровоснабжают левая и правая желудочные артерии.
Левая желудочная артерия, a. gastrica sinistra, отходит в забрюшинном пространстве от чревного ствола, идет под гастропанкреатической складкой и через нее достигает малой кривизны желудка у кардии. Здесь она отдает пищеводные ветви, rr. oesophageales, и проходит далее слева направо между листками малого сальника (печеночно-желудочная связка) по малой кривизне. Ее диаметр достигает 3—5 мм. К стенкам желудка от нее отходят передние и задние ветви. Конечные ветви артерии анастомозируют с правой желудочной артерией, образуя анастомотическую дугу по малой кривизне.
Правая желудочная артерия, a. gastrica dextra, менее крупная, чаще отходит от собственной печеночной артерии, реже — от гастродуоденальной артерии или общей печеночной между листками печеночно-дуоденальной связки. Она идет справа налево и между листками печеночно-желудочной связки анастомозирует с левой желудочной артерией.
Вдоль большой кривизны желудка идут левая и правая желудочно-сальниковые артерии, которые также образуют анастомотическую дугу.
Левая желудочно-сальниковая артерия, a. gastroomentalis (gastroepiploica) sinistra, отходит от селезеночной артерии между листками селезеночно-желудочной связки и идет слева направо вдоль большой кривизны желудка в желудочно-ободочной связке. Кроме ветвей к желудку, она отдает сальниковые ветви и заднюю желудочную артерию, a. gastrica posterior.
Правая желудочно-сальниковая артерия, a. gastroomentalis (gastroepiploica) dextra, начинается обычно от гастродуоденальной артерии позади двенадцатиперстной кишки и идет справа налево в желудочно-ободочной связке вдоль большой кривизны желудка. Так же, как и левая, она отдает передние и задние ветви к желудку и несколько сальниковых ветвей.
Дно желудка кровоснабжают короткие артерии желудка, аа. gastricae breyes (от 1 до 6 ветвей), отходящие от селезеночной артерии. Они располагаются в селезеночно-желудочной связке и у стенок желудка анастомозируют с другими артериями желудка.
В стенке желудка артерии образуют подсерозную, межмышечную, подслизистую и внутрислизистую сети, самой выраженной из которых является под слизистая.
Венозный отток начинается от венозных сплетений в слоях стенки желудка (самое выраженное — подслизистое сплетение) и продолжается по венам малой и большой кривизны, сопровождающим одноименные артерии. Все вены желудка несут кровь в систему воротной вены.
Левая желудочная вена, v. gastrica sinistra, чаще всего впадает непосредственно в воротную вену за головкой поджелудочной железы.
Правая желудочная вена, v. gastrica dextra, впадает в воротную вену или ее левую ветвь в печеночно-дуоденальной связке.
Правая желудочно-сальниковая вена, v. gastroomentalis (gastroepiploica) dextra, как правило, впадает в верхнюю брыжеечную вену вблизи места формирования воротной вены. На передней поверхности привратника, у его перехода в двенадцатиперстную кишку, проходит v. prepylorica, или вена Мейо, впадающая в правую желудочную вену. Она часто анастомозирует с правой желудочно-сальниковой веной.
Во время оперативных вмешательств v. prepylorica служит внутренним ориентиром для нахождения границы между привратником и двенадцатиперстной кишкой.
Левая желудочно-сальниковая вена, v. gastroomentalis (gastroepiploica) sinistra, как и короткие вены желудка, впадает в селезеночную вену.
Клинически очень важны анастомозы пищеводных ветвей левой желудочной вены с пищеводными венами, впадающими в непарную вену, у пищеводно-желудочного соустья. Благодаря этим анастомозам осуществляется связь между системами воротной и верхней полой вен (портокавальные анастомозы). При нарушениях оттока в системе воротной вены и развитии портальной гипертензии эти анастомозы варикозно расширяются, что нередко приводит к очень опасным кровотечениям.
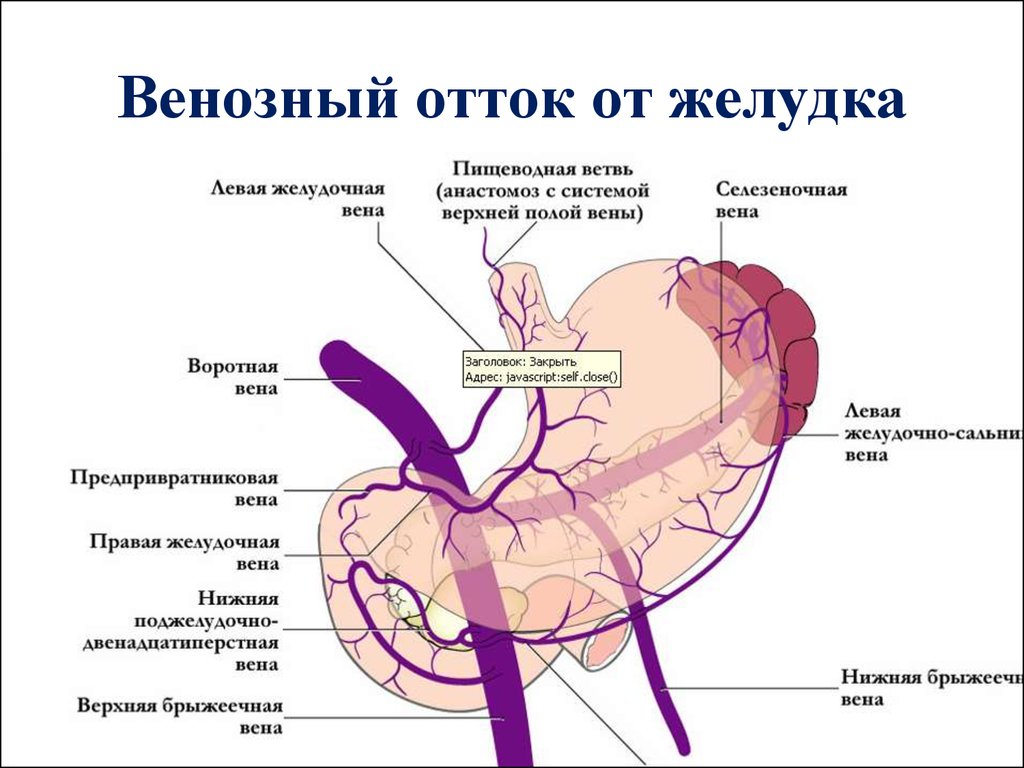
Лимфоотгок. От малой кривизны и прилегающих отделов кардии и тела лимфатические сосуды желудка несут лимфу в левые и правые желудочные узлы, расположенные по ходу левой и правой желудочных артерий.
От дна желуцка лимфа оттекает по ходу коротких артерий желудка в селезеночные узлы. В них же попадает лимфа, идущая от большой кривизны в левые желудочно-сальниковые узлы. Через правые желудочно-сальниковые лимфатические узлы лимфа попадает в пилорические узлы. Все перечисленные узлы являются региональными узлами первого этапа лимфооттока. Их них лимфа попадает в главные лимфатические узлы второго этапа — чревные узлы, nodi coeliaci. В них также впадает лимфа из печеночных, селезеночных и панкреатических узлов. Из чревных узлов лимфа оттекает в аортальные и кавальные лимфатические узлы, а затем в грудной проток.
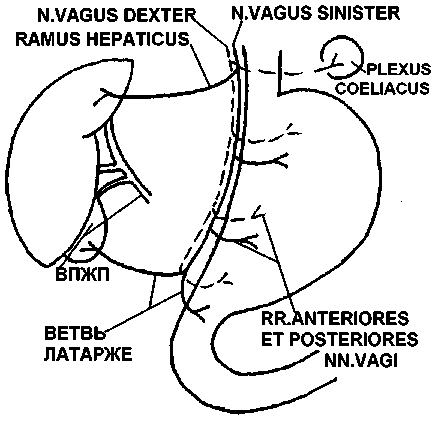
Иннервация желудка осуществляется симпатическими и парасимпатическими волокнами. Симпатические волокна подходят к желудку от чревного сплетения через верхнее и нижнее желудочные, печеночное, селезеночное и верхнее брыжеечное сплетения. Парасимпатические волокна идут в составе левого и правого блуждающих стволов.
Передний (левый) блуждающий ствол, tractus vagalis anterior, лежит на передней поверхности брюшного отдела пищевода. У желудка он отдает передние желудочные ветви, среди которых самой значительной является передняя ветвь малой кривизны, или передний нерв Латарже, идущий к пилороантральному отделу желудка. Кроме нее от переднего ствола отходят печеночные и привратниковые ветви.
Задний (правый) блуждающий ствол, tractus vagalis posterior, после выхода из пищеводного отверстия диафрагмы лежит между задней поверхностью пищевода и брюшной аортой. Он отдает задние желудочные ветви, в том числе задний нерв малой кривизны, задний нерв Латаржё, и крупную ветвь к чревному сплетению, идущую в plica gastropancreatica слева от a. gastrica sinistra.

Требования к оперативным доступам для операций на органах живота
1. Малая травматичность
- минимальное повреждение мышечно-апоневротических слоев брюшной стенки;
- сохранение, по возможности, сосудисто-нервных пучков;
- аккуратное обращение с тканями;
- бережное отношение к рефлексогенным зонам и др.
2.Обеспечение максимальной (оптимальной) доступности объекта операции (хороший обзор органа живота - объекта операции)
- разрез соответственно проекции органа
- разрез достаточной длины - широта доступа («длина разреза настолько большая, насколько необходимо, и настолько малая, насколько возможно»)
3. Простота и быстрота разреза
4. Возможность (при необходимости) продления разреза в нужном направлении (расширение доступа)
5. Возможность надежного закрытия и хорошего срастания краев операционной раны.

84. КЛИНИЧЕСКАЯ АНАТОМИЯ ПЕЧЕНИ. Скелетотопия, синтопия, отношение к брюшине, форма и положение, связки, внешнее строение (доли, борозды и их содержимое), сегментарное строение печени. Кровоснабжение печени и его особенности, иннервация, лимфоотток.
Ответ.
Голотопия. Печень занимает правое подреберье, собственную надчревную и своей левой долей частично левую подреберную область.
Синтопия. Сверху печень покрывает купол диафрагмы. На диафрагмальной поверхности правой доли имеются реберные вдавления (impressiones costalis), на диафрагмальной поверхности левой доли — сердечное вдавление (impressio cardiaca). К висцеральной поверхности печени прилежит ряд органов, оставляющих на ней вдавления.
На правой доле спереди назад имеются ободочно-кишечное (impressio colica), почечное вдавление (impressio renalis), надпочечниковое вдавление (impressio suprarenalis).
Спереди на левой доле имеется желудочное вдавление (impressio gas-trica), а позади него — пищеводное вдавление (impressio oesophagea).
На квадратной доле вблизи ворот печени имеется дуоденальное вдавление (impressio duodenalis). На границе правой и квадратной долей имеется ямка желчного пузыря (fossa vesicae felleae).
Паренхима печени снаружи покрыта плотной фиброзной оболочкой, которая вместе с сосудами и желчными протоками вступает в ворота печени, где образует околососудистую фиброзную капсулу (capsula fibrosa perivascularis, Glissoni), покрывающую все более мелкие разветвления печеночной артерии, воротной вены, желчных протоков и лимфатических сосудов.
В практической хирургии используется схема деления печени по Куино. Эта схема позволяет выделить участки печени, имеющие независимое от соседних участков кровоснабжение, желче- и лимфоотток, к каждому из которых, в зависимости от размеров участка (сегмент, сектор, доля), подходит глиссонова ножка, состоящая из ветвей воротной вены, печеночной артерии, лимфатического сосуда и желчного протока. По схеме Куино в печени выделяют 2 доли, 5 секторов и 8 сегментов. В долях печени разветвляются соответствующие ветви воротной вены («воротный принцип»).
В левой доле выделяют 3 сектора и 4 сегмента, в правой — 2 сектора и также 4 сегмента. Каждый сектор представляет собой участок печени, в который входят ветвь воротной вены 2-го порядка и соответствующая ей ветвь печеночной артерии, а также нервы и выходит секторальный желчный проток. Под печеночным сегментом понимают участок печеночной паренхимы, окружающий ветвь воротной вены 3-го порядка, соответствующие ей ветвь печеночной артерии и желчный проток.
Границы секторов и сегментов могут быть уточнены в ходе операции путем пережатия соответствующей сосудисто-секреторной ножки, что сопровождается изменением цвета ишемизированной части органа.

Отношение к брюшине
Печень располагается мезоперитонеально. Верхняя поверхность ее полностью покрыта брюшиной; на нижней поверхности брюшинный покров отсутствует только в области расположения борозд; задняя поверхность лишена брюшинного покрова на значительном протяжении (внебрюшинное поле печени).
Брюшина, покрывающая печень, переходит на соседние органы и в местах перехода образует связки.
Различают следующие связки печени:
— Венечная связка печени (lig. coronarium hepatis) направляется от нижней поверхности диафрагмы к выпуклой поверхности печени и располагается во фронтальной плоскости на границе перехода верхней поверх-ности печени в заднюю.
— Серповидная связка (lig. falciforme hepatis) натянута в сагиттальной плоскости между диафрагмой и выпуклой поверхностью печени.
В свободном переднем крае серповидной связки проходит круглая связка печени, которая направляется от пупка к левой ветви воротной вены и залегает в передней части левой продольной борозды. В период внутриутробного развития плода в ней располагаются 2 пупочные артерии и вена, принимающая артериальную кровь от плаценты. После рождения эта вена постепенно редуцируется и превращается в плотный соединительнотканный тяж.
— Левая треугольная связка (lig. triangulare sinistrum) натянута между нижней поверхностью диафрагмы и выпуклой поверхностью левой доли печени. Она хорошо видна в том случае, если левую долю печени оттянуть книзу и вправо, а реберную дугу несколько приподнять кверху.
— Правая треугольная связка (lig. triangulare dextrum) располагается справа между диафрагмой и правой долей печени. Она менее развита, чем левая треугольная связка, и иногда совершенно отсутствует.
Кроме этого, выделяют печеночно-почечную связку (lig. hepatorenale), печеночно-желудочную связку (lig. hepatogastricum), печеночно-12-перстную связку (lig. hepatoduodenale), см. выше.
Фиксация печени осуществляется за счет сращения ее задней поверхности с диафрагмой и нижней полой веной, поддерживающего связочного аппарата и внутрибрюшного давления.
Кровоснабжение
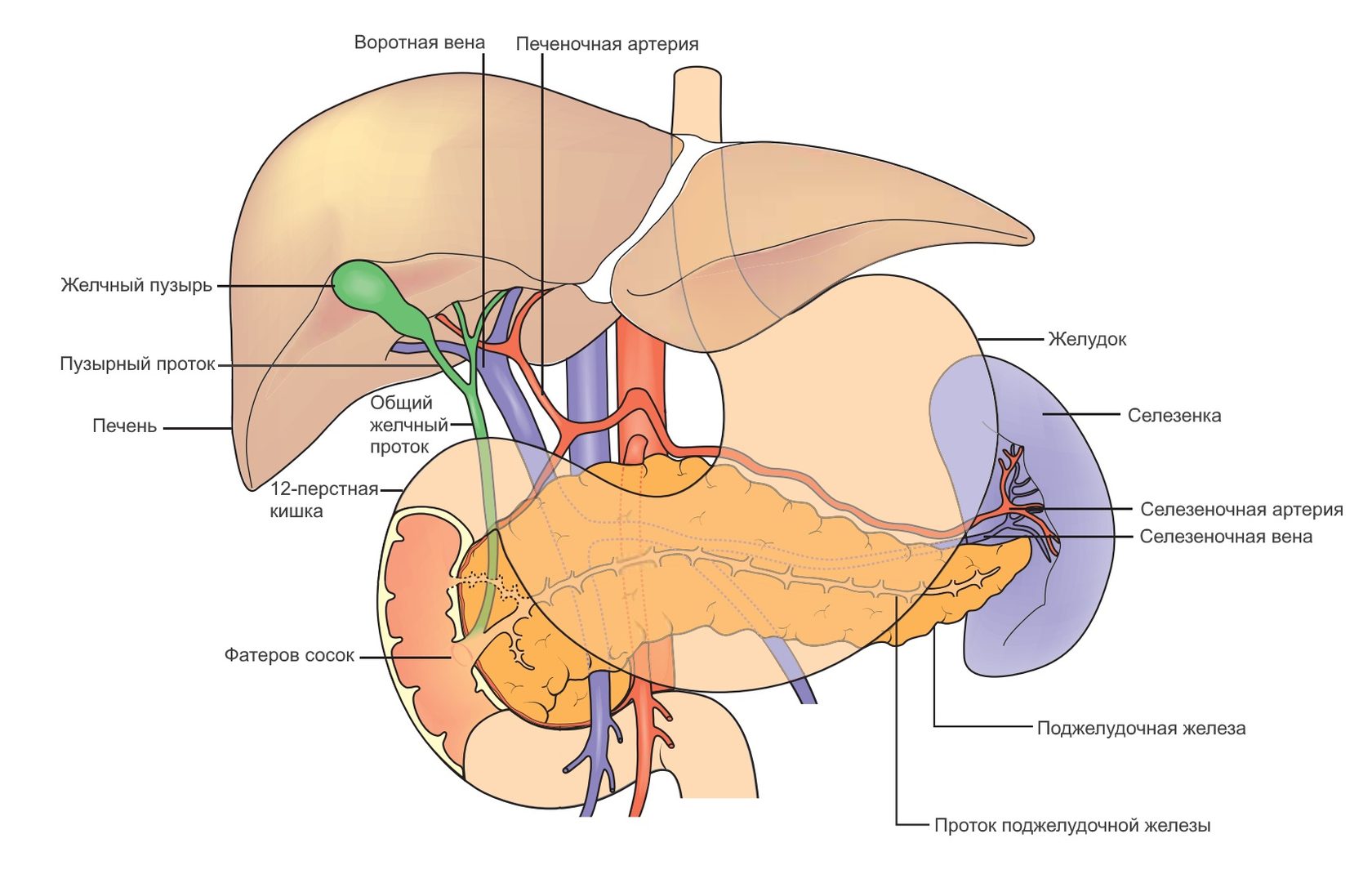
Кровь к печени поступает из 2-х источников: печеночной артерии и воротной вены.
Артериальное кровоснабжение осуществляется, главным образом, из общей печеночной артерии (a. hepatica communis), которая обычно отходит от чревной артерии и располагается в забрюшинном пространстве вдоль верхнего края поджелудочной железы. По мере приближения к печеночно-12-перстной связке общая печеночная артерия отклоняется кпереди и на уровне верхней полуокружности привратника или несколько вправо от него (1–2 см) делится на 2 ветви: собственную печеночную и желудочно-12-перстную артерии.
Нередко в артериальном кровоснабжении печени принимают участие добавочные печеночные артерии. Такие артерии встречаются в 30 % случаев.
Добавочные печеночные артерии отходят от чревной, левой желудочной, верхней брыжеечной и желудочно-12-перстной артерий. В редких случаях они отходят от диафрагмальной артерии, а также непосредственно от аорты.
Если добавочная печеночная артерия отходит от левой желудочной артерии (19 %), то она располагается в толще левой части печеночно-желудочной связки вблизи кардии и, приближаясь к нижней поверхности печени, вступает в паренхиму печени спереди или сзади от левой ветви воротной вены, кровоснабжая левую, квадратную и хвостатую доли. Диаметр этой артерии непостоянен и колеблется в пределах 0,1–0,5 см. При мобилизации желудка по малой кривизне в случае резекции его следует помнить, что пересечение этой артерии может осложниться некрозом печени.
Воротная вена (v. portae), несущая венозную кровь из полых и непарных органов брюшной полости, формируется позади поджелудочной железы, на границе перехода головки в тело железы, соответственно I поясничному позвонку. Количество корней воротной вены колеблется от 2-х до 4-х. Корнями ее наиболее часто являются верхняя брыжеечная и селезеночная вены (72 %). Гораздо реже принимают участие в образовании воротной вены нижняя брыжеечная, левая желудочная и средняя ободочная вены.
Венозный отток осуществляется печеночными венами (vv. hepaticae) (чаще их бывает 3, реже 2, 4 или 5), которые впадают в нижнюю полую вену вблизи прохождения ее через отверстие диафрагмы. Довольно редко наблюдается самостоятельное впадение печеночных вен в правое предсердие (М. А. Тихомиров).
Лимфоотток
Лимфатические сосуды печени подразделяются на поверхностные и глубокие.
Глубокие сосуды, в свою очередь, делятся на восходящие и нисходящие.
Поверхностные лимфатические сосуды направляются вдоль печеночных вен к задней поверхности печени; вместе с поверхностными сосудами, собирающими лимфу от верхней поверхности печени, они идут к лимфатическим узлам грудной полости. На своем пути эти сосуды прободают диафрагму или проходят через щели и отверстия в ней (hiatus aorticus, foramen v. cavae и др.). В грудной полости лимфатические сосуды печени впадают в межреберные, диафрагмальные (околоперикардиальные) и задние средостенные (околопищеводные) лимфатические узлы (Д.А. Жданов).
Нисходящие лимфатические сосуды идут вдоль разветвлений воротной вены, печеночной артерии и желчных протоков. Они вместе с поверхностными лимфатическими сосудами нижней поверхности печени направляются к печеночным лимфатическим узлам, расположенным по ходу собственной и общей печеночной артерии, левой желудочной артерии, а также к узлам, окружающим аорту и нижнюю полую вену. Выносящие лимфатические сосуды этих узлов направляются к чревным узлам, окружающим одноименную артерию (Д. А. Жданов).
Иннервация
Иннервация печени осуществляется блуждающими нервами, чревным сплетением и правым диафрагмальным нервом.
85. КЛИНИЧЕСКАЯ АНАТОМИЯ ЖЕЛЧНОГО ПУЗЫРЯ И ВНЕПЕЧЕНОЧНЫХ ЖЕЛЧНЫХ ПУТЕЙ. Отношение к брюшине желчного пузыря, его проекция, части, синтопия. Топография внепеченочных желчных протоков. Варианты взаимоотношений общего желчного и панкреатического протоков. Кровоснабжение, иннервация, лимфатические региональные узлы.
Ответ.
ЖЕЛЧНЫЙ ПУЗЫРЬ (vesica fellea) располагается в fossa vesicae felleae печени, проецируется у пересечения правой реберной дуги с латеральным краем прямой мышцы живота. Желчный пузырь состоит из дна (fundus), тела (corpus) и шейки (collum), переходящей в пузырный проток.
Желчный пузырь, чаще всего, лежит мезоперитонеально, но иногда наблюдают интраперитонеальное положение (с образованием брыжейки), и исключительно редко он может лежать экстраперитонеально.
Тело и шейка пузыря снизу, а также с боков соприкасаются с верхней частью 12-перстной кишки. Иногда (14% случаев) к желчному пузырю прилежит привратник, чаще же (86% случаев) он располагается на 1–7 см влево от желчного пузыря. Справа к дну и телу желчного пузыря прилежит правый изгиб ободочной кишки.

Кровоснабжение желчного пузыря осуществляется из пузырной артерии (a. cystica), которая чаще всего отходит от правой ветви печеночной артерии. Иногда пузырная артерия отходит от собственной печеночной, добавочной печеночной, левой печеночной, желудочно-12-перстной, под-желудочно-12-перстной артерий.
Для ориентировки во взаимоотношениях между пузырным протоком и пузырной артерией можно руководствоваться треугольником Кало (Calot), сторонами которого являются: пузырная артерия, пузырный проток и общий печеночной проток.
Взаимоотношения пузырной артерии с желчными протоками следует учитывать при холецистэктомии, т. к. при перевязке a. cystica возникает опасность захвата в лигатуру общего печеночного протока, правого печеночного протока или правой ветви печеночной артерии.
Венозный отток крови осуществляется по v. cystica, которая сопровождает одноименную артерию и впадает в воротную вену или в правую ветвь ее.
Лимфатические сосуды желчного пузыря идут к отводящим лимфатическим сосудам печени, расположенным в печеночно-12-перстной связке.
Иннервация желчного пузыря, а также желчных протоков осуществляется ветвями блуждающего нерва, чревного и печеночных сплетений.

ВНЕПЕЧЕНОЧНЫЕ ЖЕЛЧНЫЕ ПРОТОКИ
К внепеченочным желчным протокам относятся: правый и левый печеночный, общий печеночный, пузырный и общий желчный протоки. В воротах печени из паренхимы ее выходят правый и левый печеночные протоки (ductus hepaticus dexter et ductus hepaticus sinister). Левый печеночный проток в паренхиме печени образуется при слиянии передних и задних ветвей. Передние ветви собирают желчь из квадратной доли и из переднего отдела левой доли, а задние — из хвостатой доли и из заднего отдела левой доли. Правый печеночный проток также образуется из передних и задних ветвей, которые собирают желчь из соответствующих отделов правой доли печени.
Общий печеночный проток (ductus hepaticus communis) образуется путем слияния правого и левого печеночных протоков. Длина общего печеночного протока колеблется от 1,5 до 4 см, диаметр — от 0,5 до 1 см.
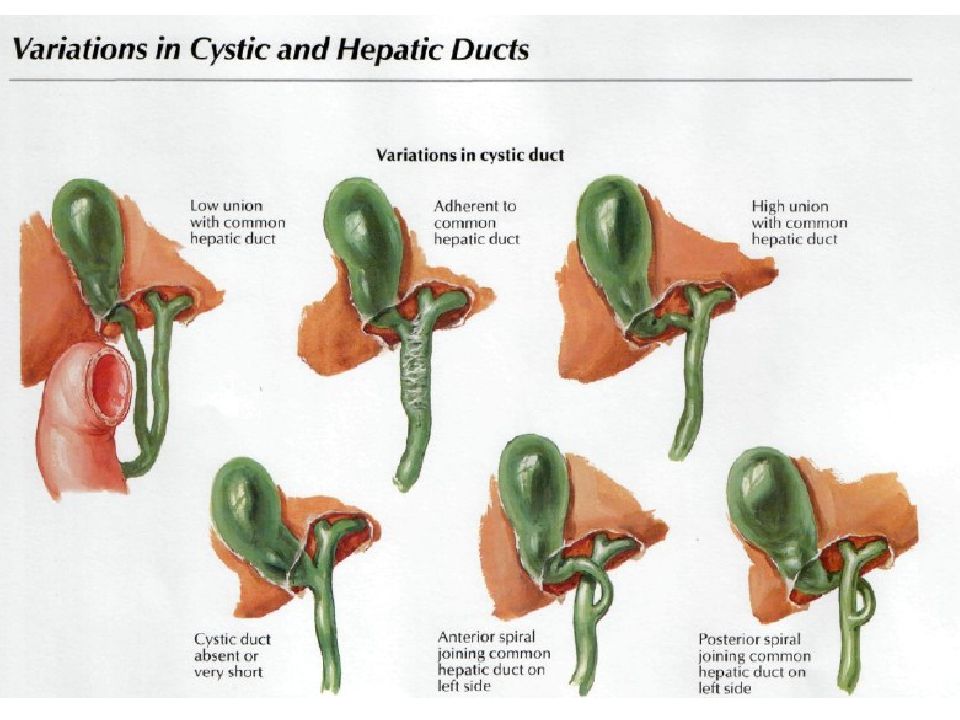
Позади общего печеночного протока располагается правая ветвь печеночной артерии; в редких случаях она проходит кпереди от протока. Пузырный проток (ductus cysticus) имеет длину 1–5 см, в среднем — 2–3 см, диаметр — 0,3–0,5 см. Он проходит в свободном крае печеночно-12-перстной связки и сливается с общим печеночным протоком, образуя общий желчный проток.
В редких случаях пузырный проток отсутствует, и желчный пузырь непосредственно сообщается с правым печеночным, общим печеночным или общим желчным протоком.
Общий желчный проток (ductus choledochus) имеет длину 5–8 см, диаметр — до 7 мм. Внемразличают 4 части: pars supraduodenalis, pars retroduodenalis, pars pancreatica, pars intramuralis.
Первая часть протока располагается в свободном крае печеночно-12-перстной связки.
Вторая часть протока проходит забрюшинно, позади верхней горизонтальной части двенадцатиперстной кишки.
Третья часть протока, чаще всего, лежит в толще головки поджелудочной железы ближе к задней ее поверхности, реже она располагается в борозде между головкой железы и нисходящей частью 12-перстной кишки или на задней поверхности головки железы.
Тесные топографо-анатомические взаимоотношения общего желчного протока с головкой поджелудочной железы объясняют тот факт, что при патологических процессах в pancreas (отек головки поджелудочной железы при панкреатитах, злокачественные опухоли и т. д.) наблюдаются нарушения функции желчеотделения в связи со сдавлением общего желчного протока головкой поджелудочной железы и стенкой 12-перстной кишки.
Четвертая часть протока проходит в стенке нисходящего отдела 12-перстной кишки. На слизистой оболочке 12-перстной кишки этой части протока соответствует продольная складка (plica longitudinalis duodeni).
Общий желчный проток открывается, как правило, совместно с протоком поджелудочной железы на большом сосочке двенадцатиперстной кишки (papilla duodeni major, фатеров сосочек).
Протоки, чаще всего, сливаются и образуют печеночно-поджелудочную ампулу (ampulla hepatopancreatica) длиной 0,5–1 см. В редких случаях протоки открываются в 12-перстную кишку раздельно.
Место расположения большого сосочка очень вариабильно, поэтому его иногда трудно обнаружить при рассечении 12-перстной кишки, особенно в тех случаях, когда кишка деформирована вследствие патологического процесса (периодуоденит и др.). Чаще всего, большой сосочек располагается на уровне средней или нижней трети нисходящей части 12-перстной кишки, редко — в верхней трети ее.


Кровоснабжение
Общий печеночный проток и наддвенадцатиперстную часть общего желчного протока кровоснабжают ветви собственной и правой печеночных артерий. Ретродуоденальную и панкреатическую части кровоснабжают ветви задней верхней панкреатодуоденальной артерии.
Венозный отток от наддвенадцатиперстной части общего желчного протока происходит по желчно-пузырной вене в воротную вену. Венозный отток от ретродуоденальной и панкреатической частей осуществляется по панкреатодуоденальным венам в верхнюю брыжеечную вену.
Лимфоотток происходит в печеночные лимфатические узлы, расположенные в печеночно-дуоденальной связке, и далее в чревные лимфатические узлы.
Иннервируются внепеченочные желчные пути ветвями блуждающего нерва, чревного и печеночного сплетений.
