
- •III. Топографическая анатомия и оперативная хирургия головы
- •39. Топографическая анатомия лобно-теменно-затылочной области. Границы, слои, клетчаточные пространства, сосуды и нервы, топографо-анатомическое обоснование скальпированных ран на голове.
- •41. Топографическая анатомия сосцевидной области. Трепанационный треугольник Шипо, сущность и основные этапы трепанации сосцевидного отростка (антротомия) и возможные осложнения.
- •42. Топографическая анатомия внутреннего основания черепа. Черепные ямки, отверстия и их содержимое. Типичные места переломов основания черепа и их клинико-анатомическая характеристика.
- •48. Трепанация черепа. Показания, основные виды и способы, основные этапы операций, способы закрытия дефектов костей свода черепа.
42. Топографическая анатомия внутреннего основания черепа. Черепные ямки, отверстия и их содержимое. Типичные места переломов основания черепа и их клинико-анатомическая характеристика.
Ответ.
Во внутреннем основании черепа (basis cranii interna) различают три черепные ямки —
переднюю,
среднюю,
заднюю.
(fossae cranii anterior, media et posterior).
Средняя черепная ямка — парное образование, передняя и задняя — непарные.
Иногда ясно выражено ступенеобразное расположение этих ямок: передняя черепная ямка находится выше, средняя — ниже, а задняя — ещё ниже.
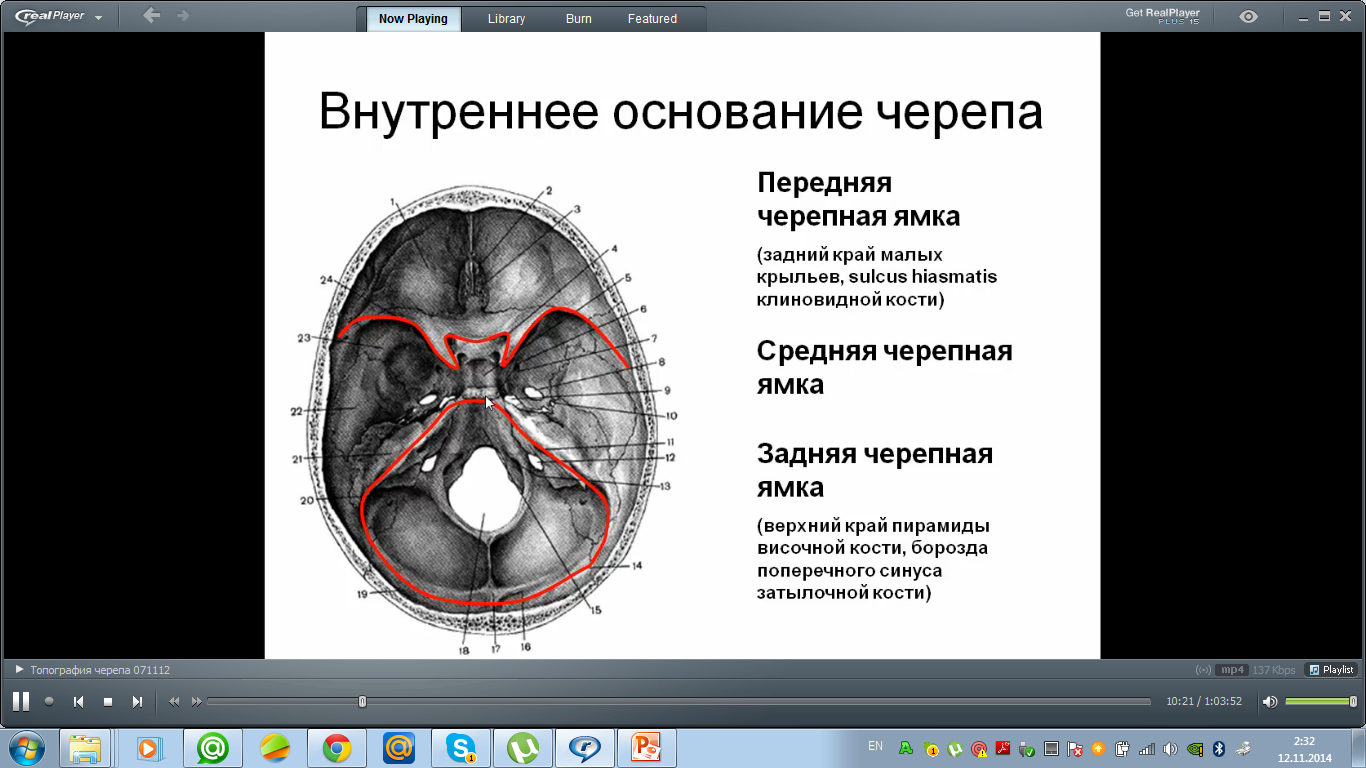
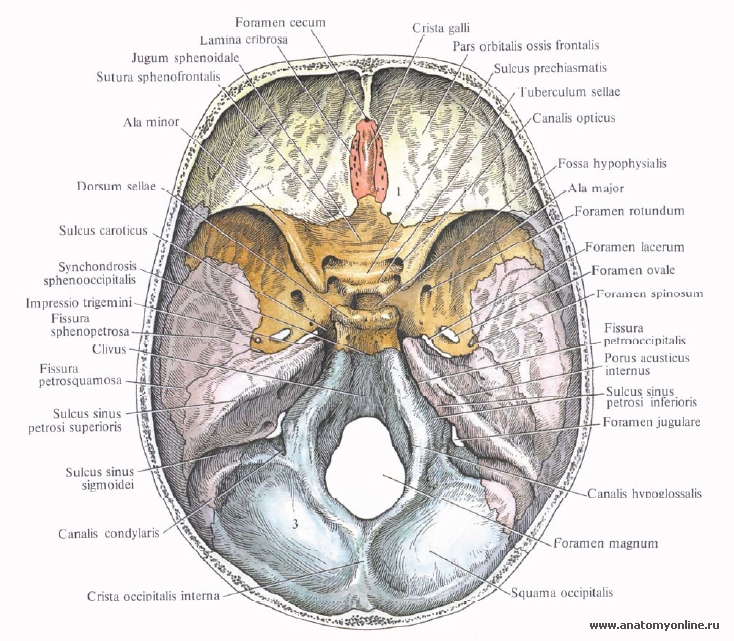
Передняя черепная ямка сзади ограничена малыми крыльями клиновидной кости (ala minor ossis sphenoidalis). В передней черепной ямке располагаются следующие образования.
1. Решётчатая пластинка решётчатой кости (lamina cribrosa) расположена по бокам от петушиного гребня (crista galli). Через её многочисленные отверстия (их около 30) от обонятельной области (regio olfactoria) слизистой оболочки носа к обонятельной луковице (bulbus olfactorius) проходят обонятельные нити (fila olfactoria) обонятельного нерва.
2. Слепое отверстие (foramen caecum) расположено кпереди от петушиного гребня. К этому отверстию спереди подходит верхний сагиттальный синус (sinus sagittalis superior), залегающий в борозде верхнего сагиттального синуса (sulcus sinus sagittalis superioris) лобной кости. Слепое отверстие сообщается с носовой полостью, вследствие чего вены носовой полости и носовой перегородки анастомозируют с верхним сагиттальным синусом.
3. Сбоку от петушиного гребня и решётчатой пластинки залегают лобные доли больших полушарий. От прилегания мозговых извилин к кости на последней образовались так называемые пальцевые вдавления (impressiones digitatae), которые отделяются друг от друга мозговыми возвышениями.
4. Зрительный канал (canalis opticus) залегает в основании малых крыльев клиновидной кости (ala minor ossis sphenoidalis), вблизи границы со средней черепной ямкой. Через этот канал проходят зрительный нерв (п. opticus) и глазная артерия (a. ophthalmica). Вследствие непосредственного прилегания глазной артерии к зрительному нерву в пределах зрительного канала при аневризмах глазной артерии образующийся аневризматический мешок давит на зрительный нерв, в результате чего постепенно возникает амблиопия — понижение зрения, а иногда и амавроз — слепота.
1, 2 ЧМН
Средняя черепная ямка спереди ограничена малыми крыльями клиновидной кости (ala minor ossis sphenoidalis), сзади — каменистой частью височной кости (pars petrosa ossis temporalis) и частично спинкой турецкого седла. Здесь также находятся пальцевидные вдавления и мозговые возвышения. В средней черепной ямке имеются следующие отверстия.
1. Верхняя глазничная щель (fissura orbitalis superior). Через неё средняя черепная ямка сообщается с глазницей. Через эту щель проходят три двигательных нерва — глазодвигательный (п. oculomotorius), блоковый (п. trochlearis), отводящий (п. abducens) нервы и три чувствительных ветви глазного нерва (ophthalmicus) [первая ветвь тройничного нерва (trigeminus)] — лобный (n.frontalis),слёзный (lacrimalis) и носоресничный (nasociliaris) нервы. Кроме того, через верхнюю глазничную щель проходит верхняя глазная вена (v. ophthalmica superior). 3, 4, 5.1, 6 ЧМН
2. Круглое отверстие (foramen rotundum) открывается в крылонёбную ямку (fossa pterygopalatina). Через это отверстие проходит верхнечелюстной нерв (n. maxillaris) — вторая ветвь тройничного нерва. 5,2 ЧМН
3. Овальное отверстие (foramen ovale) открывается в подвисочную ямку (fossa infratemporalis). Через него проходят нижнечелюстной нерв (mandibularis) — третья ветвь тройничного нерва, а также менингеальная добавочная ветвь средней менингеальной артерии (n. meningeus accessorius). 5,3 ЧМН
4. Остистое отверстие (foramen spinosum) открывается на наружное основание черепа. Через него проходят средняя менингеальная артерия (a. meningea media) и менингеальная ветвь нижнечелюстного нерва (остистый нерв) \ramus meningeus nervi mandibularis(n.spinosus, BNA)].
5. Рваное отверстие (foramen lacerum). Через него проходят большой и малый каменистые нервы (n.petrosus major, n.petrosus minor), слуховая труба (tuba auditiva), мышца, напрягающая барабанную перепонку (т. tensor tympani), и нерв мышцы, напрягающей барабанную перепонку (tensoris tympani).
6. Внутреннее отверстие сонного канала (canalis caroticus), через который проходят внутренняя сонная артерия (a. carotis interna) и внутреннее сонное сплетение (plexus caroticus internus), получающего послеузловые симпатические нервные волокна от внутреннего сонного нерва (п. caroticus internus), отходящего от верхнего шейного узла симпатического ствола.
7. Расщелина канала большого каменистого нерва (hiatus canalis n.petrosi majoris). Через это отверстие проходят большой каменистый нерв (n.petrosus major), каменистая ветвь средней менингеальной артерии (ramus petrosus a. теningeae mediae), вена лабиринта (v. labyrinthi).
8. Расщелина канала малого каменистого нерва (hiatus canalis n.petrosi minoris). Через это отверстие проходят малый каменистый нерв (п. petrosus minor) и барабанная артерия (a. tympanica).
Задняя черепная ямка ограничена спереди пирамидами височной кости (pars petrosa ossis temporalis) и скатом (clivus), сзади — крестообразным возвышением (eminentia cruciformis).
В задней черепной ямке располагаются следующие отверстия.
1. Большое затылочное отверстие (foramen magnum). Через это отверстие проходят продолговатый мозг (medulla oblongata), добавочный нерв (п. accessorius), позвоночная артерия (a. vertebralis). 11 ЧМН
2. Яремное отверстие (foramen jugulare). Через него проходят в переднем отделе языкоглоточный, блуждающий и добавочный нервы(п. glossopharyngeus, n. vagus, n. accessorius), в заднем отделе — внутренняя яремная вена (v.jugutaris interna) и задняя менингеальная артерия (a. meningea posterior), которая является ветвью восходящей глоточной артерии. 9, 10, 11 ЧМН
3. Подъязычный канал (canalis hypoglossalis) для подъязычного нерва (п. hypoglossus). 12 ЧМН
4. Внутреннее слуховое отверстие (porus acusticus internus) ведёт во внутренний слуховой проход (meatus acusticus internus), через который проходят лицевой, промежуточный и преддверно-улитковый нервы (n.facialis, n. inter-medius et n. vestibulocochlearis), а также артерия и вена лабиринта (a. et v. labyrinthi). 7, 8 ЧМН
5. Наружное отверстие водопровода преддверия (apertura extena aqueductus vestibuli). Через это отверстие проходит внутренний лимфатический проток.
6. Наружное отверстие улиткового канальца (apertura extena canaliculi cochleae). Через это отверстие проходит вена канальца улитки (v. canaliculi cochleae).
7. Сосцевидное отверстие (foramen mastoideum). Через него проходят сосцевидная эмиссарная вена (v. emissarium mastoideum), соединяющая сигмовидный синус (sinus sigmoideus с затылочной веной (v. occipitalis), и менингеальная ветвь затылочной артерии (ramus meningeus a. occipitalis).
Типичные места переломов основания черепа и их клинико-анатомическая характеристика
Переломы основания черепа возникают, как правило, вследствие непрямой травмы, например при ударах по лицу, теменной или затылочной области, при падении с высоты на вытянутые ноги или на ягодицы при выпрямленном позвоночнике. При этом происходит перелом наименее прочных участков основания черепа.
В передней черепной ямке линия перелома чаще всего проходит через решётчатую пластинку решётчатой кости и глазничную поверхность лобной кости. При этом возможны носовое кровотечение, истечение спинномозговой жидкости из носа (ликворея из носа), кровоподтёки и подкожная эмфизема в области глазницы (симптом очков – через 12-24 часа), нарушения обоняния. Периферический паралич оральной группы ЧМН (1-6).
В средней черепной ямке линия перелома может проходить через тело и большие крылья клиновидной кости спереди от пирамид. При таком переломе также наблюдают носовое кровотечение и истечение спинномозговой жидкости, возможно повреждение пещеристого синуса и внутренней сонной артерии. При переломе пирамиды височной кости возможны кровотечения и истечение спинномозговой жидкости из наружного слухового прохода, повреждение лицевого и преддверно-улиткового нервов. Симптом очков – через 3-5 суток. Периферический паралич 7, 8 ЧМН.
В задней черепной ямке при приложении силы вдоль оси позвоночника происходят кольцевидные переломы, а при ударе затылком — меридианальные. Такие переломы могут не сопровождаться наружными кровотечениями и истечением спинномозговой жидкости, но возможны гематомы в сосцевидной области. Ликворная подушка в затылочной области, симптом очков на 8-10 сутки. Периферический паралич бульбарной группы ЧМН (9,10,11,12).
43. ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ БОКОВОЙ ОБЛАСТИ ЛИЦА (ЩЕЧНОЙ И ОКОЛОУШНО-ЖЕВАТЕЛЬНОЙ). Слои и их характеристика, околоушная железа и «слабые места» ее капсулы, проекция на кожу протока околоушной железы и ветвей лицевого нерва, сосудисто-нервные образования. Разрезы на лице при гнойном паротите.
Ответ.
Лицевой отдел головы отграничен от мозгового надпереносьем (носолобным швом), надглазничным краем (надбровной дугой), верхним краем скуловой дуги, наружным слуховым проходом. В области лицевого отдела выделяют:
- медиальную (центральную) область лица, отграниченную справа и слева носощечными и носогубными кожными складками. В нее входят области глазниц, носа и рта и подбородочную область.
- латеральную (боковую) парную область, которая включает в себя околоушно-жевательную и щечную области, а также глубокую область лица.
Боковая область лица
Границы:
Сверху – скуловая дуга, нижний край глазницы
Спереди – носощечная, носогубная складки, угол рта
Сзади – ветвь нижней челюсти
Снизу – нижний край нижней челюсти
ЩЕЧНАЯ ОБЛАСТЬ
Границы: как в боковой области, только сзади – передний край жевательной мышцы.
Слои:
Кожа – тонкая, подвижная, потовые и сальные железы.
ПЖК – 2 слоя:
- Поверхностный – рыхлая клетчатка
- Глубокий – содержит мимические мышцы, покрытые поверхностной фасцией, и лицевые артерию, вену, ветви нерва.
Собственная фасция – образует капсулу жирового комка, прикрепляется к нижней челюсти
Жировой комок щеки – имеет 3 отростка:
височный - сообщается с подапоневротическим пространством височной области
глазничный – с полостью глазницы
крылонебный – с крылонебной ямкой.
Позади жирового комка проходят щечные артерия и вена.
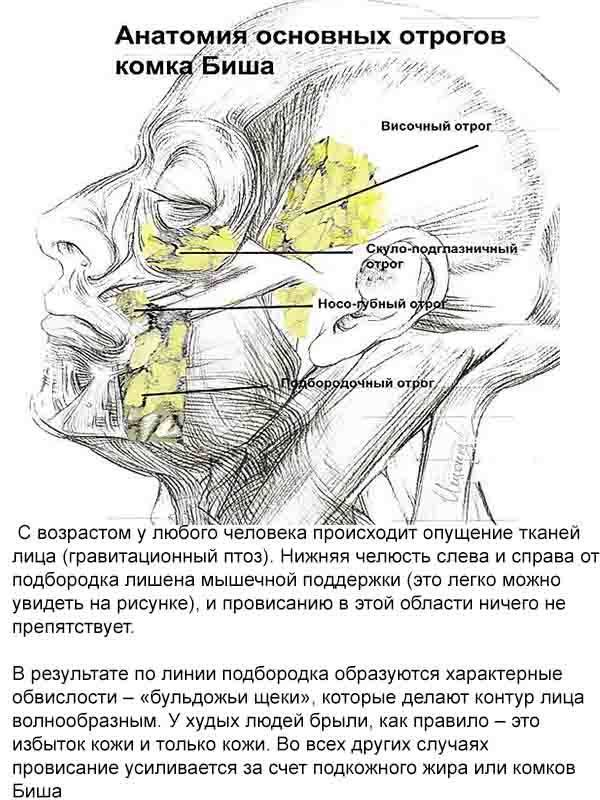
Щечно-глоточная фасция – покрывает снаружи щечную мышцу, прикрепляется к нижней челюсти.
Щечная мышца – самая глубокая мимическая мышца
Слизистая преддверия рта – покрывает изнутри щечную мышцу.
ОКОЛОУШНО-ЖЕВАТЕЛЬНАЯ ОБЛАСТЬ
Границы:
Сверху – скуловая дуга
Снизу – нижний край нижней челюсти
Спереди - передний край жевательной мышцы
Сзади – сосцевидный отросток и грудино-ключично-сосцевидная мышца
Слои:
Кожа
ПЖК – 2 слоя:
- поверхностный,
- глубокий ( проходят ветви лицевого нерва).
Разделены поверхностной фасцией.
Околоушно-жевательная фасция (fascia parotideomasseterica).
Околоушная слюнная железа – располагается большей частью в занижнечелюстной ямке.
Покрыта капсулой, которая отдает перемычки и делит на дольки.
Фасциальный футляр, образованный собственной фасцией, имеет особенности строения. Наружный листок плотный, от него вглубь железы идут соединительнотканные перегородки, определяющие ее дольчатое строение и оперативное лечение при гнойном паротите.
Внутренний листок тонкий и имеет истончения (слабые места), где железистая ткань непосредственно прилежит к хрящевой части наружного слухового прохода (ВЕРХНЯЯ ЧАСТЬ), имеющего щели, особенно на границе с костной частью (ГЛОТОЧНЫЙ ОТРОСТОК); и к окологлоточному клетчаточному пространству. Этим объясняется прорыв экссудата при гнойных паротитах в окологлоточную клетчатку с развитием соответствующей флегмоны и наружный слуховой проход.
В ложе железы проходят: ветви лицевого нерва, наружная сонная артерия и ее конечная ветвь – поверхностная височная артерия, наружная яремная вена, ушно-височный нерв (нижнечелюстной нерв, III ветвь тройничного нерва) и лимфатические узлы.
2 слабых места (распространение гноя):
глоточный отросток – не покрыт фасцией, сообщается с окологлоточным пространством;
верхняя часть – прилежит к наружному слуховому проходу.
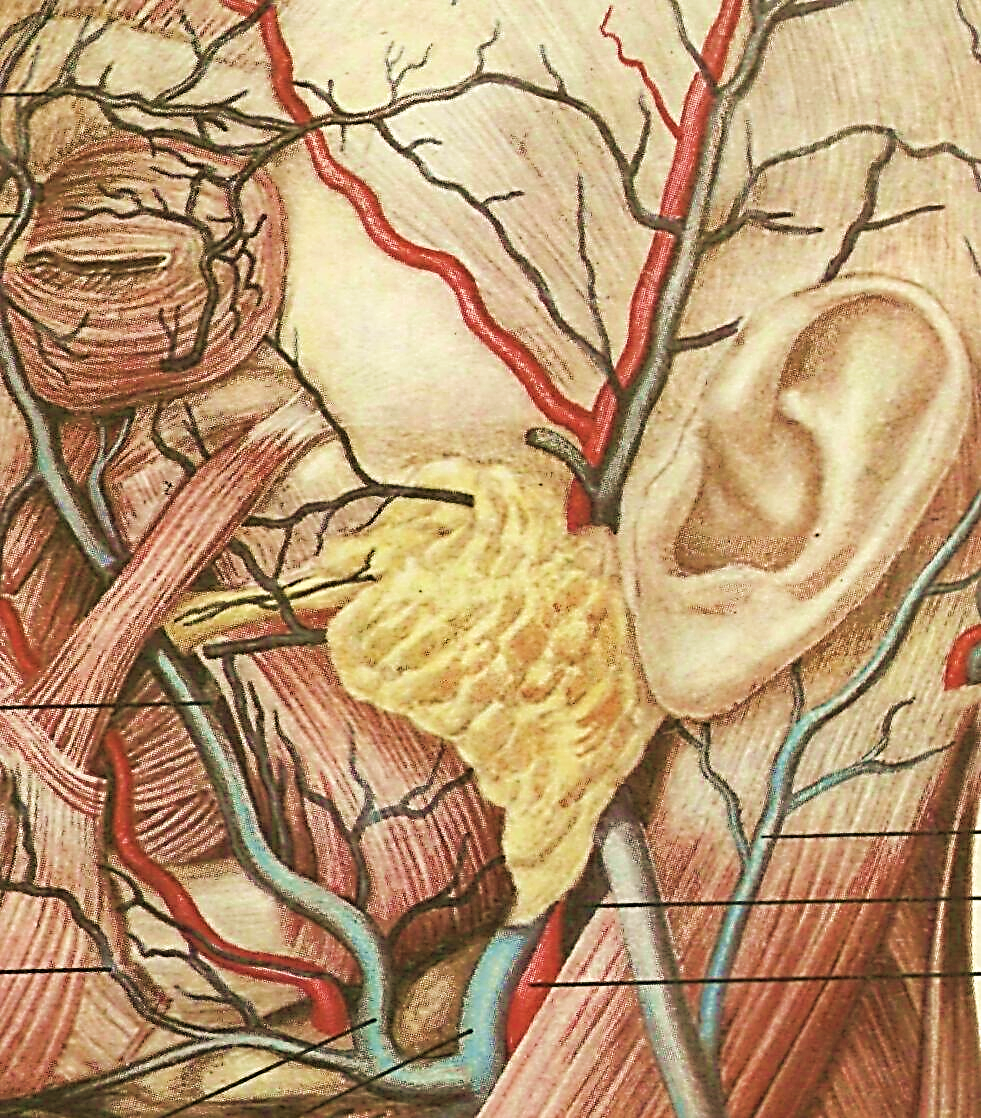
Проекции
Проток – идет в горизонтальной плоскости на передней поверхности жевательной мышцы, поворачивает на 90 о, идет сквозь толщу жирового комка и щечной мышцы, открывается в преддверие рта на уровне 6-7 верхних зубов.
Проекция: по линии от наружного слухового прохода к середине линии между крылом носа и углом рта. Во время операций ориентируются по поперечной артерии лица (параллельно).
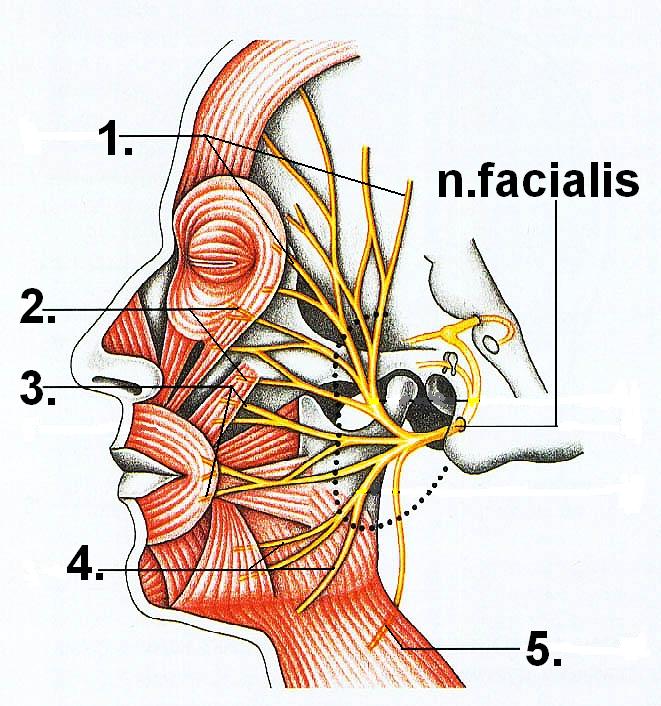
Топография «большой гусинной лапки»
Выделяют пять конечных ветвей лицевого нерва, которые формируются в ложе околоушной слюнной железы и веерообразно расходятся от козелка в медиальном направлении.
- височные ветви: идут от козелка вертикально вверх;
- скуловые ветви: от поверхности козелка к наружному углу глаза;
- щечные ветви: к середине носогубной складки;
- краевая ветвь нижней челюсти: располагается по краю нижней челюсти;
- шейные ветви: идут от козелка вертикально вниз, в область шеи.
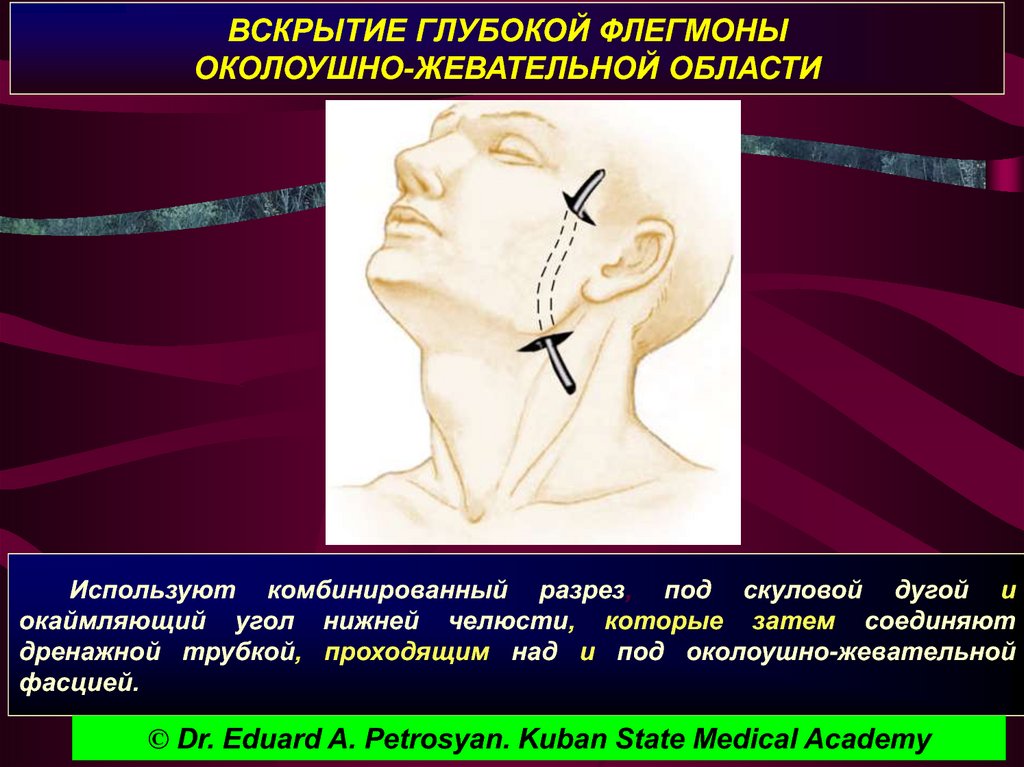
Такое расположение определяет разрезы при гнойных паротитах, которые проводятся радиально и параллельно проекционным линиям ветвей лицевого нерва и протока околоушной слюнной железы.
Разрезы на лице при гнойном паротите
Гнойный паротит – гнойное воспаление околоушной слюнной железы.

44. ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ ГЛУБОКОЙ ОБЛАСТИ ЛИЦА. Слои, клетчаточные пространства и их связи с клетчаточными пространствами головы и шеи, крыловидное венозное сплетение, его связи с венами лица и синусами твердой мозговой оболочки, верхнечелюстная артерия, челюстные нервы и их ветви. Разрезы при глубоких флегмонах боковой области лица.
Ответ.
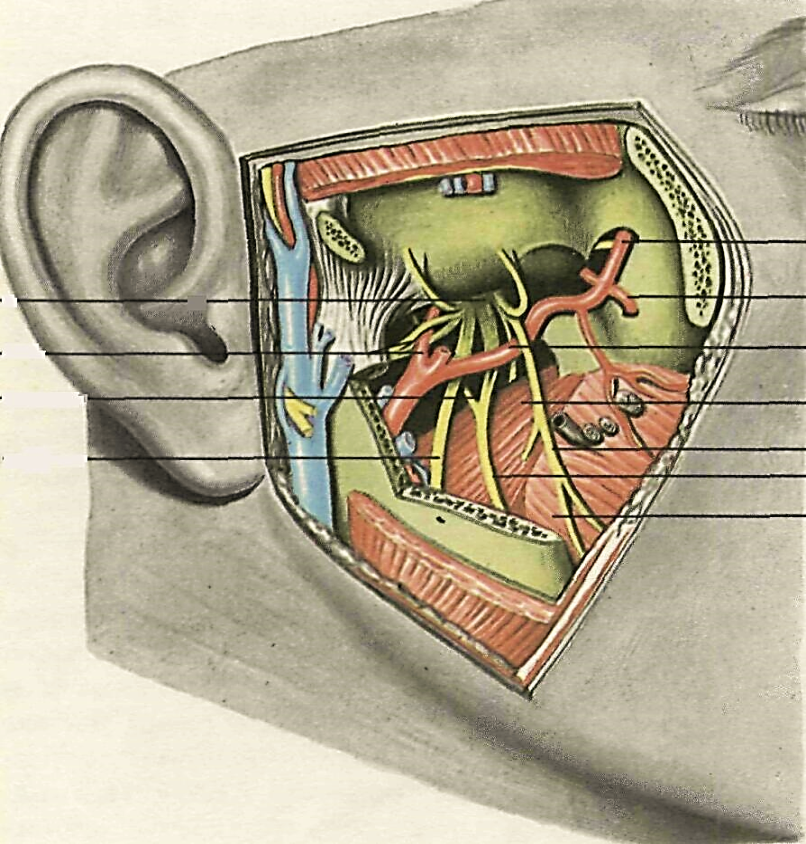
После удаления поверхностных мягких тканей околоушно-жевательной области, резекции скуловой дуги, ветви нижней челюсти с processus coronoideus и пересечении височной мышцы открывается глубокая область лица.
Глубокая область лица = глубокий отдел околоушно-жевательной области = межчелюстная область (клетчаточное пространство) = крыло-челюстное пространство.
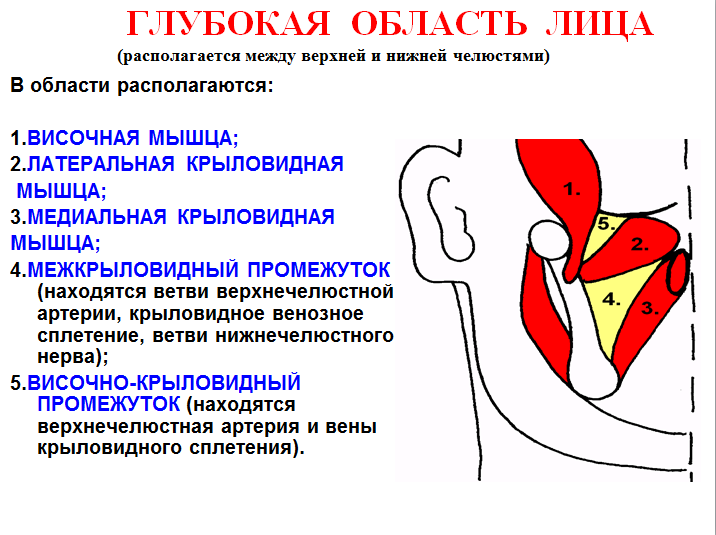
Границы:
снаружи - ветвь нижней челюсти и нижний отдел височной мышцы,
изнутри - наружная пластинка крыловидного отростка и часть височной поверхности большого крыла клиновидной кости и бугра верхней челюсти,
сзади - ложе околоушной слюнной железы,
сверху - подвисочная поверхность большого крыла клиновидной кости.
Наиболее поверхностно расположено крыловидное венозное сплетение (plexus venosus pterygoideus). Сплетение сформировано венами, сопровождающими ветви глубже расположенной верхнечелюстной артерии. Далее венозная кровь оттекает в позадинижнечелюстную вену (v. retromandubularis) и лицевую вену (v. facialis). Наличие этих анастомозов, а также связь с венами глазницы через нижнюю глазничную щель и венами твердой мозговой оболочки по ходу средней менингеальной вены объясняют возможность распространения воспалительных процессов в эти области.
Содержимым этого пространства является верхнечелюстная артерия (a. maxillaris), которая пересекает его почти поперек. Она отходит от наружной сонной артерии в ложе околоушной слюнной железы несколько ниже шейки нижней челюсти и направляется к клиновидно-нёбному отверстию. Артерия в пределах области топографически подразделяется на три отдела: нижнечелюстной - за суставным отростком нижней челюсти; крыловидный - между наружной крыловидной и височной мышцей; крылонёбный - в пределах крылонёбной ямки.
Нервы расположены глубже верхнечелюстной артерии и латеральной крыловидной мышцы. Они отходят от третьей ветви тройничного нерва на 0,5-2 см ниже овального отверстия: жевательный, глубокие височные, латеральный и медиальный крыловидные, щечный, ушно-височный, нижний альвеолярный и язычный нервы.
|
Нижний альвеолярный нерв, смешанный, расположен между латеральной и медиальной крыловидной мышцей, проходит в щель между медиальной крыловидной мышцей и ветвью нижней челюсти и подходит к нижнечелюстному отверстию, через которое вместе с одноименными сосудами входит в канал нижней челюсти.
Язычный нерв, чувствительный, идет так же, как и нижний аль- веолярный, но кпереди от него. Проходя по наружной поверхности медиальной крыловидной мышцы, нерв уходит в область дна полости рта (в подъязычное пространство).
Жевательный нерв, преимущественно двигательный, проходит через вырезку нижней челюсти над верхним краем латеральной крыловидной мышцы к жевательной мышце. От него отходит чувствительная веточка к нижнечелюстному суставу.
Глубокие височные нервы, двигательные, направляются вверх и кнаружи к основанию черепа, огибая подвисочный гребень, иннервируют височную мышцу.
Латеральный крыловидный нерв, двигательный, иннервирует одноименную мышцу.
Щечный нерв, чувствительный, между головками латеральной кры- ловидной мышцы направляется к коже и слизистой оболочке щеки и коже угла рта, может быть анестезирован внутриротовым способом.
Медиальный крыловидный нерв, в основном двигательный, направляется к одноименной мышце. Отдает веточки к мягкому нёбу (к мышце, напрягающей мягкое нёбо) и барабанной перепонке (к мышце, напрягающей барабанную перепонку).
|
Ушно-височный нерв, чувствительный, идет по внутренней поверхности суставного отростка нижней челюсти, по сумке сустава, впереди слухового прохода, через околоушную слюнную железу. Отдает ветви к височно-нижнечелюстному суставу, околоушной слюнной железе и наружному слуховому проходу.
Наиболее глубоко располагаются вторая ветвь тройничного нерва – верхнечелюстной нерв и крылонёбный узел.
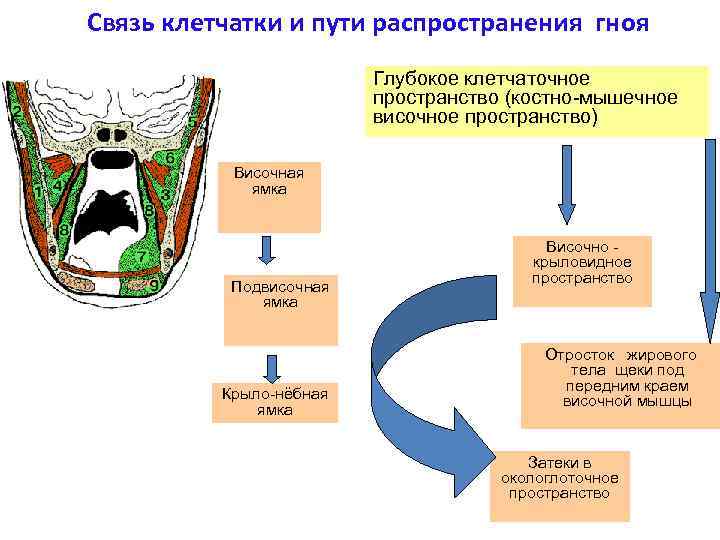
Глубокая область лица состоит из двух пространств:
а) височно-крыловидного промежутка;
б) межкрыловидного промежутка.
ВИСОЧНО-КРЫЛОВИДНЫЙ промежуток отграничен: снаружи - конечный отдел височной мышцы с венечным отростком нижней челюсти, изнутри - наружной крыловидной мышцей. Содержит в себе крыловидное венозное сплетение, которое соединяет многочисленными связями поверхностные вены лица с пещеристым синусом твердой мозговой оболочки. Данные связи обуславливают переход инфекции с мягких тканей лица (особенно носогубного треугольника) на твердую мозговую оболочку. Также здесь проходит верхнечелюстная артерия с отходящими от нее средней оболочечной и нижней луночковой артериями.
МЕЖКРЫЛОВИДНЫЙ промежуток располагается между латеральной и медиальной крыловидными мышцами. Содержит в себе глубокую часть крыловидного венозного сплетения, верхнечелюстную артерию с отходящими от нее ветвями: артерией жевательной мышцы, передней и задней глубокими височными артериями и щечной артерией. В данный промежуток через овальное отверстие входит нижнечелюстной нерв (3-я ветвь тройничного нерва) и дает ветви: нижний луночковый нерв, язычный нерв, ушновисочный нерв, щечный нерв, глубокие височные нервы, нервы жевательной мышцы и барабанная струна.
Клетчатка височно-крыловидного и межкрыловидного пространств непосредственно и по ходу сосудов и нервов достигает отверстий на основании черепа, крыловидно-небной ямки, глазницы и дна полости рта.
КРЫЛОНЕБНАЯ ЯМКА отграничена:
спереди - бугром верхней челюсти,
сзади - крыловидным отростком клиновидной (основной) кости,
изнутри - перпендикулярной пластинкой небной кости,
сверху - нижней поверхностью тела и основания клиновидной кости.
Содержит конечный отдел верхнечелюстной артерии с ветвями: нижнеглазничной артерией, верхними луночковыми артериями, нисходящей небной артерией, небно-клиновидной артерией. В крылонебную ямку через круглое отверстие проходит верхнечелюстной нерв (2-я ветвь тройничного нерва) и дает ветви: верхние луночковые нервы, скуловой нерв, крыло-небный и нижнеглазничный нервы.
45. КЛИНИЧЕСКАЯ АНАТОМИЯ ОБОЛОЧЕК ГОЛОВНОГО МОЗГА. Взаимоотношения их с костями черепа и головным мозгом, межоболочечные пространства, цистерны и желудочки мозга. Синусы твердой мозговой оболочки и пути венозного оттока из черепа, связи их с внечерепными венозными образованиями и значение в распространении воспалительных процессов.
Ответ.
В полости черепа под костями свода и основания послойно располагаются оболочки головного мозга и расположенные между ними межоболочечные пространства. Выделяют следующие оболочки головного мозга.
1. Твердая мозговая оболочка (ТМО) (dura mater encephali) состоит из двух листков, между которыми проходят сосуды и нервы, при необходимости эти листки можно разделить, причем поверхностный листок нередко используется для пластического замещения дефекта твердой мозговой оболочки.
В области свода черепа твердая мозговая оболочка рыхло связана с костями и отделена от них щелевидным эпидуральным пространством. Напротив, в области основания связь с костями очень прочна и оболочка является как бы внутренней надкостницей. Поэтому переломы основания черепа могут сопровождаться повреждением твердой мозговой оболочки, а эпидуральные гематомы, которые наблюдаются в области свода черепа, обычно не распространяются на основание.
Основной артерией твердой мозговой оболочки является средняя оболочечная артерия — ветвь верхнечелюстной. Она входит в полость черепа через остистое отверстие и направляется по внутренней поверхности чешуи височной кости кнаружи и вверх по специальной бороздке. Столь тесное взаиморасположение с костью приводит к частым повреждениям артерии, как при открытой, так и при закрытой травме черепа, что сопровождается сильным кровотечением и образованием внутричерепной гематомы.
ТМО участвует в формировании отрогов твердой мозговой оболочки мозга (большой серповидный отросток (между полушариями мозга), малый серповидный отросток (между полушариями мозжечка), намет мозжечка (между затылочными долями и мозжечком), диафрагму турецкого седла).
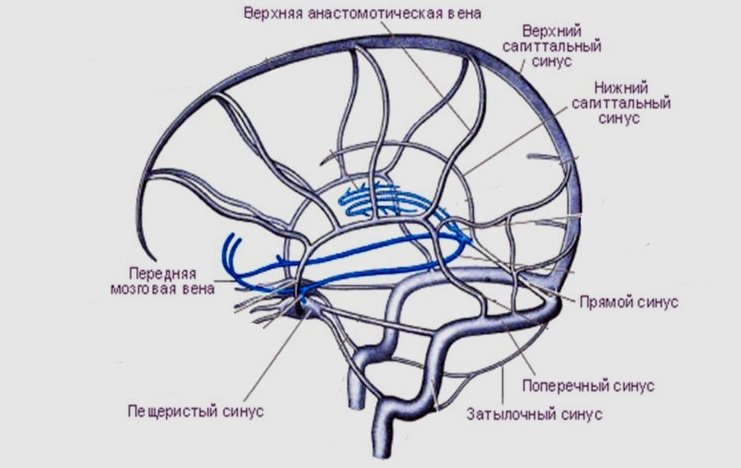
В местах прикрепления твердой мозговой оболочки к костям черепа образуются венозные пазухи — СИНУСЫ. Синусы твердой мозговой оболочки в отличие от вен клапанов не имеют.
Верхний сагиттальный синус твердой мозговой оболочки, sinus sagittalis superior, расположен в верхнем крае falx cerebri.
Нижний сагиттальный синус, sinus sagittalis inferior, находится в нижнем крае falx cerebri и переходит в прямой синус, который располагается на стыке falx cerebri и намета мозжечка. В прямой синус впадает большая вена мозга, v. cerebri magna, собирающая кровь из вещества большого мозга.
От заднего края большого затылочного отверстия к слиянию синусов — confluens sinuum тянется в основании falx cerebelli затылочный синус, sinus occipitalis.
Из мелких синусов передней черепной ямки и глазничных вен кровь оттекает в парный пещеристый синус sinus cavernosus. Пещеристые синусы соединяются межпещеристыми анастомозами — sinus intercavernosus anterior и posterior. Пещеристый синус имеет большое значение в распространении воспалительных процессов. В него впадают глазные вены, vv. ophthalmicae, анастомозирующие с угловой веной, v. angularis, и с глубоким крыловидным венозным сплетением лица plexus pterygoideus.
Через пещеристый синус проходят внутренняя сонная артерия a. carotis interna и отводящий нерв, n. abducens (VI пара), глазодвигательный нерв, n. oculomotorius (III пара), блоковый нерв, n. trochlearis (IV пара), а также I ветвь тройничного нерва — глазной нерв, n. ophthalmicus. К заднему отделу пещеристого синуса прилежит узел тройничного нерва — gangl. trigeminale (Gasseri).
Поперечный синус, sinus transversus, лежит в основании намета мозжечка.
Между твердой и паутинной (arachnoidea) оболочками головного мозга расположено субдуральное пространство, в котором могут формироваться субдуральные гематомы, и вызывать компрессию головного мозга.
Паутинная оболочка покрывает мозг, не заходя в его борозды и углубления. Между паутинной и мягкой (pia mater encephali) оболочками головного мозга имеется подпаутинное (субарахноидальное) пространство, заполненное спинномозговой жидкостью и сообщающееся с IV желудочком мозга, и далее с субарахноидальным пространством спинного мозга. Вследствие чего кровоизлияние в субарахноидальное пространство головного мозга может быть диагностировано с помощью пункции субарахноидального пространства спинного мозга в поясничной области.
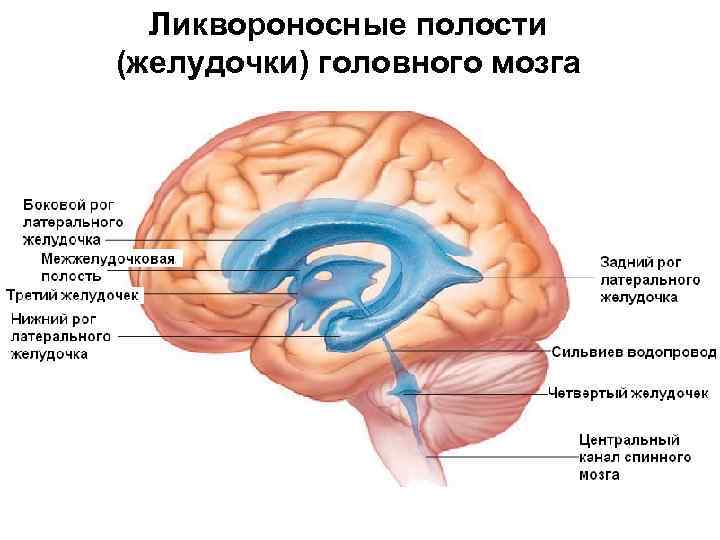
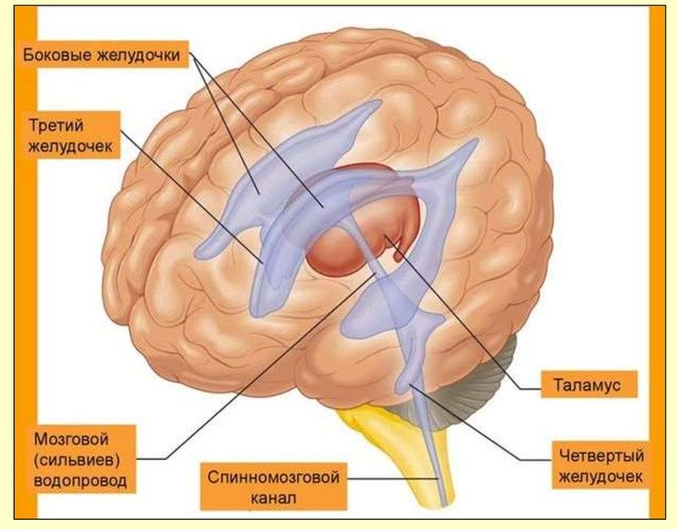
Внутри всех отделов головного мозга имеются полости, заполненные спинномозговой жидкостью – мозговые желудочки. Два симметричных боковых желудочка (1-й – левый и 2-й – правый) являются полостями полушарий большого мозга, они расположены в толще белого вещества под мозолистым телом. В каждом боковом желудочке выделяют четыре части, расположенные в одной из основных долей полушария. Центральная часть боковых желудочков (самая узкая), расположенная в теменной доле, огибает сверху таламус и переходит кпереди в передний рог бокового желудочка (передняя часть), кзади – в задний рог (задняя часть), а книзу – в нижний рог (нижняя часть). Передний рог бокового желудочка залегает в лобной доле, задний рог – в затылочной, а нижний рог – в височной доле. Передние рога обоих боковых желудочков располагаются очень близко друг от друга и разделяются только двумя пластинками прозрачной перегородки. Каждый передний рог сообщается посредством межжелудочкового отверстия с третьим мозговым желудочком. В нижний рог каждого бокового желудочка с медиальной стороны вдаётся часть сосудистой оболочки головного мозга, образующая сосудистое сплетение бокового желудочка, которое простирается в центральную часть желудочка. Через межжелудочковое отверстие сосудистые сплетения боковых желудочков соединяются с сосудистым сплетением третьего желудочка.
Третий мозговой желудочек, являющийся полостью промежуточного мозга, представляет собой узкое щелевидное пространство, расположенное в сагиттальной плоскости. Боковыми стенками третьего желудочка являются медиальные поверхности таламусов, нижнюю стенку образует гипоталамус. Переднюю стенку желудочка составляет снизу тонкая пограничная пластинка, которая кверху переходит в столбики свода. Задняя стенка в нижней части вдается в каудальную сторону и образует надшишковидное углубление. Верхняя стенка III желудочка, лежит под сводом мозга и мозолистым телом, она образована сосудистой основой сплетения III желудочка, ворсинки которой образуют сосудистое сплетение III желудочка. Полость III желудочка кзади переходит в водопровод мозга, являющийся полостью среднего мозга и соединяющий III желудочек с IV.
Спинномозговая жидкость покидает систему желудочков через отверстия Лушки и отверстие Мажанди и попадает в подпаутинное (субарахноидальное) пространство. В зоне венозных синусов из подпаутинного пространства спинномозговая жидкость через грануляции паутинной оболочки (пахионовы грануляции) всасывается в венозную кровь по градиенту концентрации. Через грануляции паутинной оболочки происходит реабсорбция (обратное всасывание) спинномозговой жидкости в венозную кровь, которая заполняет венозные синусы. Таким образом, в венозную кровь спинномозговая жидкость поступает пассивно по градиенту концентрации. Далее происходит отток венозной крови по системе венозных путей
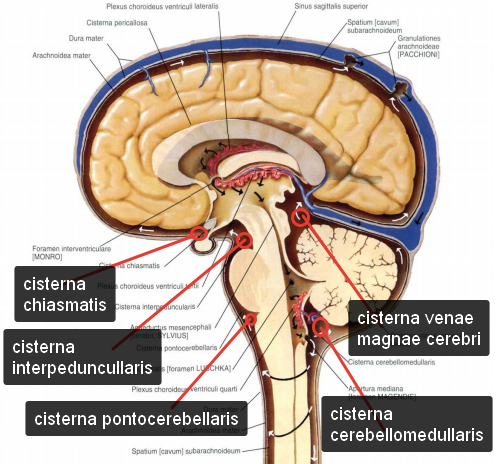
Цистерны мозга (субарахноидальные цистерны; cisternae) образуются в тех местах, где мягкая оболочка отделена от паутинной оболочки широким пространством. Такие цистерны находятся над каждой бороздой или щелью поверхности мозга.
Наиболее крупными из них являются:
Cisterna cerebellomedullaris (большая цистерна). Находится она между задненижней поверхностью мозжечка и верхней поверхностью продолговатого мозга.
Cisterna interpeduncularis располагается между ножками мозга.
Cisterna chiasmatis находится между перекрестом зрительных нервов и клювом мозо листого тела. Она практически окружает зрительный перекрест.
Cisterna fosse lateralis cerebri. Находится она в боковой щели полушарий в соименной ямке.
Cisterna venae cerebri magna представляет собой расширение подпаутинного пространства, лежащее кзади от ножки мозга, вокруг латеральных краев среднего мозга, далее кверху над крышей среднего мозга.
46. КРОВОСНАБЖЕНИЕ ГОЛОВНОГО МОЗГА. Источники кровоснабжения, каротидная и вертебро-базиллярная системы, экстра- и интракраниальные отделы артерий головного мозга, артериальный круг большого мозга. Понятие об эндоваскулярной хирургии аневризм артерий головного мозга.
Ответ.
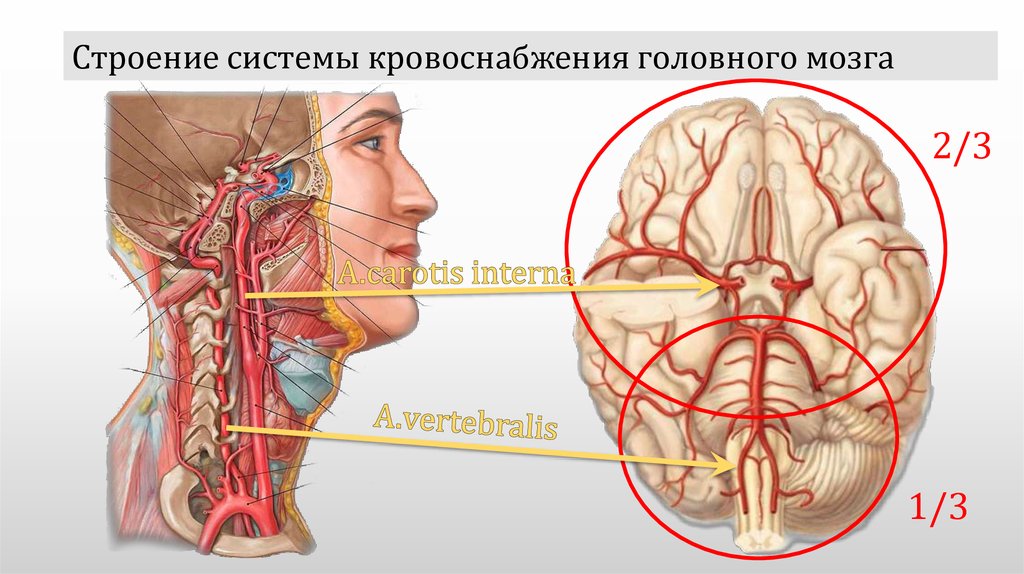
Головной мозг снабжается артериальной кровью из двух бассейнов: каротидного и вертебробазилярного.
Система каротидного бассейна в своем начальном отрезке представлена общими сонными артериями.
Правая общая сонная артерия является ветвью плечеголовного ствола, левая – непосредственно отходит от аорты.
На уровне верхнего края щитовидного хряща общая сонная артерия разветвляется на наружнуюю и внутреннюю сонные артерии.
Затем через foramen caroticum внутренняя сонная артерия входит в canalis caroticum пирамиды височной кости.
После того как артерия выходит из канала, она проходит по передней стороне тела крыловидной кости, вступает в sinus cavernosus твердой мозговой оболочки и доходит до места под передним продырявленным веществом, где делится на конечные ветви.
Важным коллатеральным разветвлением внутренней сонной артерии является глазничная артерия. От нее отходят ветви, орошающие глазное яблоко, слезную железу, веки, кожу лба и частично – стенки носовых полостей. Конечные ветви a. ophthalmica – надблоковая и надорбитальная анастомозируют с ветвями наружной сонной артерии.
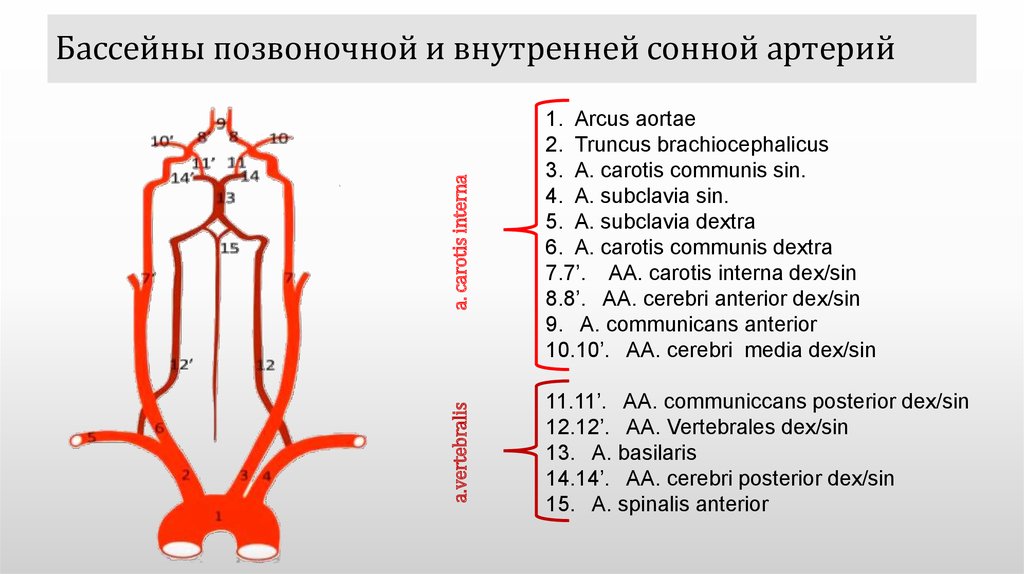
Затем артерия ложится в Сильвиеву борозду. Конечные разветвления внутренней сонной артерии представлены 4 артериями: задняя соединительная артерия, которая анастомозирует с задней мозговой артерией, являющейся ветвью базилярной артерии; передняя ворсинчатая артерия, образующая сосудистые сплетения боковых мозговых желудочков и играющая роль в выработке спинномозговой жидкости и кровоснабжении некоторых узлов основания мозга; передняя мозговая артерия и средняя мозговая артерия.
Внутренняя сонная артерия соединяется с задней мозговой артерией посредством задних соединительных артерий. Передние мозговые артерии соединяются между собой посредством передней соединительной артерии. Благодаря этим анастомозам на основании мозга образуется виллизиев артериальный круг – circulus arteriosus cerebri. Круг связывает артериальные системы каротидного и вертебробазилярного бассейнов.
Передняя мозговая артерия уже в пределах виллизиева круга отдает от себя несколько мелких веточек – передние продырявливающие артерии – aa. perforantes arteriores. Они прободают переднюю продырявленную пластинку и питают часть головки хвостатого ядра. Самой крупной из них является возвратная артерия Гейбнера, которая питает переднемедиальные отделы головки хвостатого ядра, скорлупу и передние две трети передней ножки внутренней капсулы. Сама передняя мозговая артерия лежит над мозолистым телом и снабжает артериальной кровью медиальную поверхность полушарий от лобного полюса до fissura parieto-occipitalis и передние две трети мозолистого тела. Также ее ветви могут заходить на орбитальный участок основания мозга и на латеральную поверхность лобного полюса, верхней лобной извилины и парацентральной дольки.
Средняя мозговая артерия является самой крупной. Она лежит в Сильвиевой борозде и кровоснабжает всю конвекситальную поверхность полушарий (за исключением областей орошаемых передней и задней мозговыми артериями) – нижнюю и среднюю лобные извилины, переднюю и заднюю центральные извилины, надкраевую и угловую извилины, рейлев островок, наружную поверхность височной доли, передние отделы затылочной доли. В пределах виллизиева круга средняя мозговая артерия отдает от себя несколько тонких стволиков, прободающих боковые части передней продырявленной пластинки, так называемые aa. perforantes mediales et laterales. Наиболее крупными из перфорирующих артерий являются aa. lenticulo-striatae и lenticulo-opticae. Они кровоснабжают подкорковые узлы полушарий, ограду, заднюю треть передней ножки и верхнюю часть задней ножки внутренней капсулы.
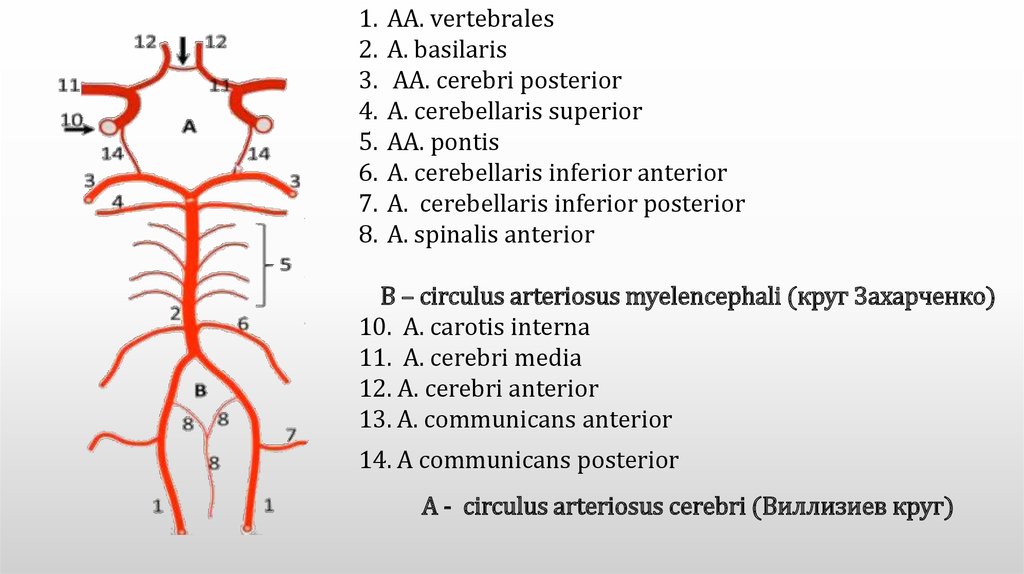
Вертебробазилярный бассейн в своем проксимальном отделе представлен позвоночными артериями, отходящими от подключичных артерий на уровне поперечного отростка VI шейного позвонка (сегмент V1). Здесь она вступает в отверстие его поперечного отростка и поднимается кверху по каналу поперечных отростков до уровня II шейного позвонка (сегмент V2). Далее позвоночная артерия поворачивается кзади, направляется к for. transversarium атланта (сегмент V3), проходит его и ложится в sulcus a. vertebralis. В экстракраниальном отделе артерия отдает ветви к мышцам, костному и связочному аппарату шейного отдела позвоночника, принимает участие в питании мозговых оболочек.
Интракраниальный отдел позвоночной артерии является сегментом V4. В этом отделе отходят ветви к твердой мозговой оболочке задней черепной ямки, задняя и передняя спинномозговые артерии, задняя нижняя мозжечковая артерия, а также парамедианная артерия.
Задняя спинномозговая артерия – парная. Располагается в задней боковой борозде спинного мозга и участвует в кровоснабжении ядер и волокон тонкого и клиновидного пучков.
Передняя спинномозговая артерия – непарная образуется в результате слияния двух стволов, отходящих от позвоночных артерий. Она кровоснабжает пирамиды, медиальную петлю, медиальный продольный пучок, ядра подъязычного нерва и одиночного пути, а также дорсальное ядро блуждающего нерва.
Задняя нижняя мозжечковая артерия – это самая крупная ветвь позвоночной артерии, она кровоснабжает продолговатый мозг и нижние отделы мозжечка.
Парамедианные ветви обеспечивают кровоснабжение вентральных и боковых отделов продолговатого мозга и корешков IX-XII пар черепных нервов.
У заднего края варолиева моста обе позвоночные артерии сливаются, образуя основную артерию – a. basilaris. Она лежит в борозде моста и на скате затылочной и клиновидной костей. От нее отходят парамедианные ветви, короткие огибающие, длинные огибающие (парные – нижняя передняя мозжечковая и верхняя мозжечковая артерии) и задние мозговые артерии. Из них самыми крупными являются нижняя передняя мозжечковая, верхняя мозжечковая и задние мозговые артерии.
Нижняя передняя мозжечковая артерия отходит от основной на уровне ее средней трети и кровоснабжает клочок мозжечка и ряд долей на его передненижней поверхности.
Верхняя мозжечковая отходит от верхнего отдела основной артерии и осуществляет кровоснабжение верхней половины полушарий мозжечка, червя и частично четверохолмия.
Задняя мозговая артерия образуется в результате деления основной артерии. Она питает крышу среднего мозга, ножку мозга, таламус, нижневнутренние отделы височной доли, затылочную долю и частично верхнюю теменную дольку, отдает небольшие ветви к сосудистому сплетению третьего и боковых желудочков мозга.
Между артериальными системами имеются анастомозы, которые начинают функционировать при окклюзии какого-либо одного артериального ствола. Различают три уровня коллатерального кровообращения: экстракраниальный, экстра-интракраниальный, интракраниальный.
Экстракраниальный уровень коллатерального кровообращения обеспечивается следующими анастомозами. При окклюзии подключичной артерии кровоток осуществляется:
из контралатеральной подключичной артерии через позвоночные артерии;
из гомолатеральной позвоночной артерии через глубокую и восходящую артерии шеи;
из контралатеральной подключичной артерии через внутренние грудные артерии;
из наружной сонной артерии через верхнюю и нижнюю щитовидные артерии.
При окклюзии начального отдела позвоночной артерии переток осуществляется из наружной сонной артерии через затылочную артерию и мышечные ветви позвоночной артерии.
Экстра-интракраниальное коллатеральное кровообращение осуществляется между наружной и внутренней сонными артериями по надглазничному анастомозу. Здесь соединяются надблоковая и надглазничная артерии из системы внутренней сонной артерии и конечные ветви лицевой и поверхностной височной из системы наружной сонной артерии.
На интракраниальном уровне коллатеральное кровообращение осуществляется через сосуды виллизиева круга. Помимо этого имеется корковая анастомозная система. Она состоит из анастомозов на конвекситальной поверхности полушарий. Анастомозируют концевые ветви передней, средней и задней мозговых артерий (в области верхней лобной борозды, на границе верхней и средней трети центральных извилин, вдоль межтеменной борозды, в области верхней затылочной, нижней и средней височной, в области клина, предклинья и валика мозолистоого тела). Из анастомозной сети под мягкой мозговой оболочкой отходят перпендикулярные разветвления вглубь серого и белого вещества мозга. Они образуют анастомозы в области базальных ядер.
Венозная система головного мозга принимает активное участие в кровообращении и ликвороциркуляциии. Вены головного мозга делятся на поверхностные и глубокие. Поверхностные вены лежат в ячеях субарахноидального пространства, анастомозируют и образуют петлистую сеть на поверхности каждого из полушарий. В них оттекает венозная кровь из коры и белого вещества. Отток крови из вен идет в ближайший мозговой синус. Кровь из наружных и медиальных отделов лобной, центральной и теменно-затылочной областей впадает в основном в верхний сагиттальный синус, в меньшей степени – в поперечный, прямой, пещеристый и теменно-основной синусы. В глубокие вены мозга отток крови идет от вен сосудистого сплетения боковых желудочков, подкорковых узлов, зрительных бугров, среднего мозга, моста, продолговатого мозга и мозжечка. Основным коллектором этой системы является большая вена Галена, впадающая в прямой синус под наметом мозжечка. Кровь из верхнего сагиттального и прямого синусов попадает в поперечный и сигмовидный и отводится во внутреннюю яремную вену.
Аневризмы артерий головного мозга представляют локальные выпячивания сосудистой стенки, часто имеющие вид небольшого мешочка, в связи с чем их называют мешотчатыми аневризмами. В них различают сравнительно узкую начальную часть – шейку, а также тело и дно. Наиболее типичная локализация аневризм – мозговая часть внутренней сонной артерии в месте отхождения от нее задней соединительной или глазной артерии; передние мозговые артерии на уровне расположения передней соединительной артерии; область бифуркации средней мозговой артерии; базилярная артерия в месте деления ее на задние мозговые. В 20 % случаев аневризмы бывают множественными. Большинство аневризм сравнительно небольшой величины – около 1 см. Редко они достигают больших размеров (2—3 см в диаметре и больше). Аневризмы, диаметр которых превышает 2,5 см, называют гигантскими. Изредка могут встречаться так называемые фузиформные (веретенообразные аневризмы), представляющие диффузное расширение значительного по протяженности сегмента артерии.
Патогенез. В основе возникновения аневризм лежит врожденная неполноценность стенки артерии. По мере развития возрастных изменений в стенке аневризмы возникают дистрофические процессы. Она начинает истончаться, аневризма увеличивается в размере. Результатом этих изменений может явиться разрыв аневризмы с развитием опасного для жизни больного интракраниального кровоизлияния.
Клинические проявления. Основные клинические проявления артериальных аневризм обусловлены их разрывом и развитием так называемого спонтанного субарахноидального кровоизлияния. Разрывы артериальных аневризм происходят приблизительно у одного из 10 000 человек. Гигантские аневризмы до их разрыва могут проявляться клиническими признаками опухоли базальных отделов мозга. Постепенно увеличиваясь, гигантские аневризмы вызывают компрессию черепных нервов, диэнцефальных и стволовых отделов мозга. Они часто тромбируются.
Большинство аневризм артерий располагается в цистернах на основании головного мозга. При их разрыве возникает субарахноидальное кровоизлияние. Если аневризма внедряется в мозговое вещество, она может стать причиной внутримозгового кровоизлияния с распространением крови в его глубинные отделы, включая желудочки мозга.
Эндоваскулярное «выключение» артериальных аневризм. Для внутренней окклюзии аневризм применяются специальные катетеры со сбрасывающимися баллончиками различной конструкции. Заполняется баллончик полимерным материалом, и при достижении определенной величины он автоматически отделяется от катетера. Эти операции делаются под телевизионным контролем. Возможны разные варианты: баллончик (несколько баллончиков) вводится в полость аневризмы, окклюзирует только ее шейку; аневризма «выключается» вместе с артерией (производится проксимальная окклюзия приводящей артерии). Тромбирование аневризмы может быть вызвано с помощью тонкой платиновой проволоки, введенной через катетер в полость аневризмы. Тонкая проволока легко сгибается, образуя кольца, что позволяет туго тампонировать полость аневризмы. Проволока вызывает активный процесс тромбирования, вследствие чего наступает облитерация аневризмы.
47. ПЕРВИЧНАЯ ХИРУРГИЧЕСКАЯ ОБРАБОТКА ЧЕРЕПНО-МОЗГОВОЙ РАНЫ. Особенности, подготовка, топографо-анатомическое обоснование, этапы и техника операции, способы остановки кровотечения из сосудов мягких тканей головы, диплоических вен, сосудов и синусов твердой мозговой оболочки и поверхностных сосудов головного мозга.
Ответ.
Больные с черепно-мозговыми повреждениями подлежат срочной первичной хирургической обработке в ранние сроки после ранения. Отметим, что сроки первичной хирургической обработки черепно-мозговых ран могут превышать сроки обработки ран конечностей, так как мягкие ткани черепа более устойчивы к проникновению инфекции.
Хирургическую обработку черепно-мозговых ран, проведённую в течение первых 3 сут, относят к ранней первичной хирургической обработке, а проведённую в течение 4-6 сут - к отсроченной первичной хирургической обработке. Если хирургическая обработка черепно-мозговых ран проведена после 6 сут, её относят к поздней первичной хирургической обработке.
Все черепно-мозговые раны делят на две группы: непроникаюшие и проникающие.
Классификация травм мозгового отдела головы
Закрытые: сотрясение головного мозга, ушиб головного мозга, сдавление мозга
Открытые:
- проникающие (с нарушением целостности твердой мозговой оболочки)
- непроникающие
Особенности кровотечения при черепно-мозговых ранениях
Открытые раны мягких покровов головы сопровождаются зиянием просвета сосудов и обильным кровотечением, что связано со сращением стенки сосудов с фиброзными перемычками. Этим обусловлена опасность воздушной эмболии.
Показания к ПХО: рваные и ушибленные раны мягких тканей, повреждения костей свода черепа, проникающие ранения головы. Резаные, касательные огнестрельные раны и раны с ровными краями иссекать не рекомендуется. После инфильтрации мягких тканей раствором анестетика с антибиотиками на них накладывают швы, в том числе отсроченные. Перед проведением пхо проводят санитарную обработку области травмы: выполняют стрижку и бритье волос вокруг раны, обмывание кожи мыльным раствором таким образом, чтобы он не попал в рану.
Положение больного зависит от места повреждения (на спине, на боку, на животе).
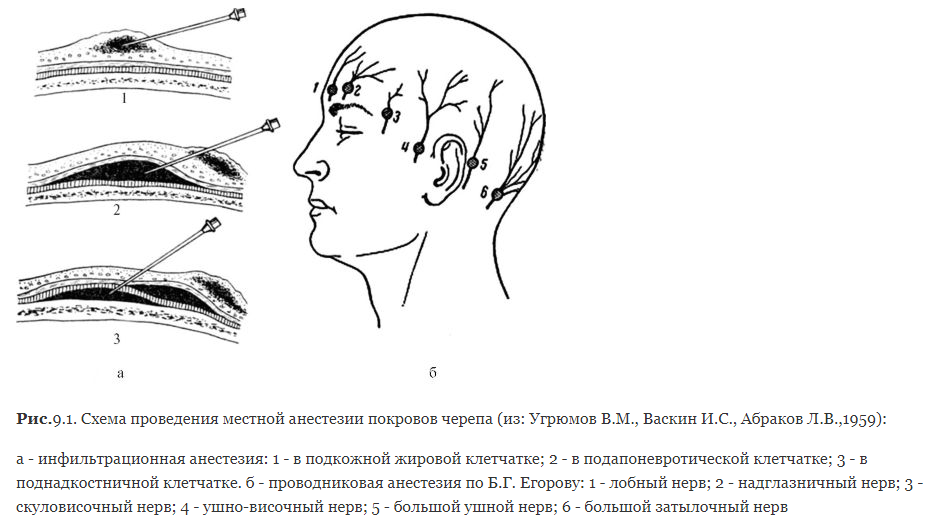
Обезболивание: местная инфильтрационная анестезия или эндотрахеальный наркоз. Чаще выполняют сочетание местной инфильтрационной анестезии с элементами проводниковой. Кожу инфильтрируют 0,5% раствором новокаина до получения «лимонной корочки» на всем протяжении будущего разреза. Затем анестетик вводят в подапоневротическую клетчатку. В местах расположения сосудисто-нервных пучков, принимающих участие в иннервации соответствующей области, вводят по 5-10 мл 2% раствора новокаина.
Этапы ПХО:
1. Экономное иссечение мягких тканей, разрезы проводят с учётом направления сосудисто-нервных пучков.
2. При повреждении костей удаляют свободно лежащие, не связанные с надкостницей отломки, оставляя крупные фрагменты на месте.
3. Кусачками выравнивают края раны.
4. Обрабатывают (экономно иссекают) рану твёрдой мозговой оболочки.
5. Смывают мелкие инородные тела из раневого канала струей теплого физ. раствора.
6. Повышение внутричепного давления (с целью санации) путем временного сдавливания наружных яремных вен пациента.
7. Кровотечение из средней менингеальной артерии останавливают, прошивая её вместе с твёрдой мозговой оболочкой.
Ране по возможности придают веретенообразную форму. Мягкие ткани иссекают до надкостницы, останавливая при этом кровотечение из пересеченных сосудов путем лигирования сосудов или применения диатермокоагуляции. Проводится ревизия раны с удалением сгустков крови. Как правило, накладывают первичный шов с дренированием подапоневротической клетчатки. При невозможности сведения краев раны используют метод послабляющих разрезов или пластику встречными треугольными лоскутами.
При повреждении костей без нарушения целостности твердой мозговой оболочки после обработки мягких тканей необходимо удалить свободнолежащие сколки кости, придавая дефекту округлую форму со сглаженными краями.
При наличии вдавленного перелома кости накладывают фрезевое отверстие, отступив 1 см от края перелома. Начиная от него, производят резекцию кости в сторону смещенных фрагментов с последующим их удалением. Остановку кровотечения из диплоических вен осуществляют втиранием в кость расплавленного воска. Далее производят удаление эпидуральных гематом.
Неповрежденную твердую мозговую оболочку вскрывают лишь при наличии субдуральной гематомы.
Первичная хирургическая обработка при проникающих ранениях головы. Начинается с расширенной обработки мягких тканей. Костную рану расширяют кусачками до необходимых размеров, придавая ее краям закругленную форму. Удаляют эпидуральную гематому. Края раны твердой мозговой оболочки иссекают крайне экономно. С поверхности мозга удаляют сгустки крови и свободнолежащие осколки кости. Чтобы достичь более полного очищения глубоких отделов раны, прибегают к искусственному повышению внутричерепного давления с помощью придания возвышенного положения ножному концу операционного стола либо покашливания или натуживания больного, либо временным прижатием яремных вен. Затем рану омывают физиологическим раствором с помощью резиновой груши. Останавливают кровотечение из паренхимы мозга наложением на рану тампона, смоченного 3% раствором перекиси водорода.
При отсутствии клинических проявлений раневой инфекции показано наложение глухого шва на рану. Если нет уверенности в наличии инфекции, выполняют наложение сближающих швов с введением до твердой мозговой оболочки резиновых выпускников.
Способы остановки кровотечения при черепно-мозговых ранениях



