
Zadachi_9
.docx
1.Для определения остроты зрения для данного пациента были применены оптотипы Поляка,либо пациенту была показана таблица Головина-Сивцева с более близкого расстояния. 2. Врач определяет светоощущение больного.
3. Относительная скотома это снижение, но не исчезновение зрительных функций в отдельных областях.
Методы определения:
Периметрия – обследование поля зрения с помощью периметра (дуга с градусной разметкой). По дуге ведут цветной (для определения выпадения цветового зрения) указкой, определяя по градусам, где человек перестал ее видеть. Аналогом служит компьютерная периметрия;
Кампиметрия-метод обследования на плоской поверхности . Обследование производится кампиметром. Такой метод является более узконаправленным. Его применяют для обнаружения центральных или околоцентральных слепых пятен;
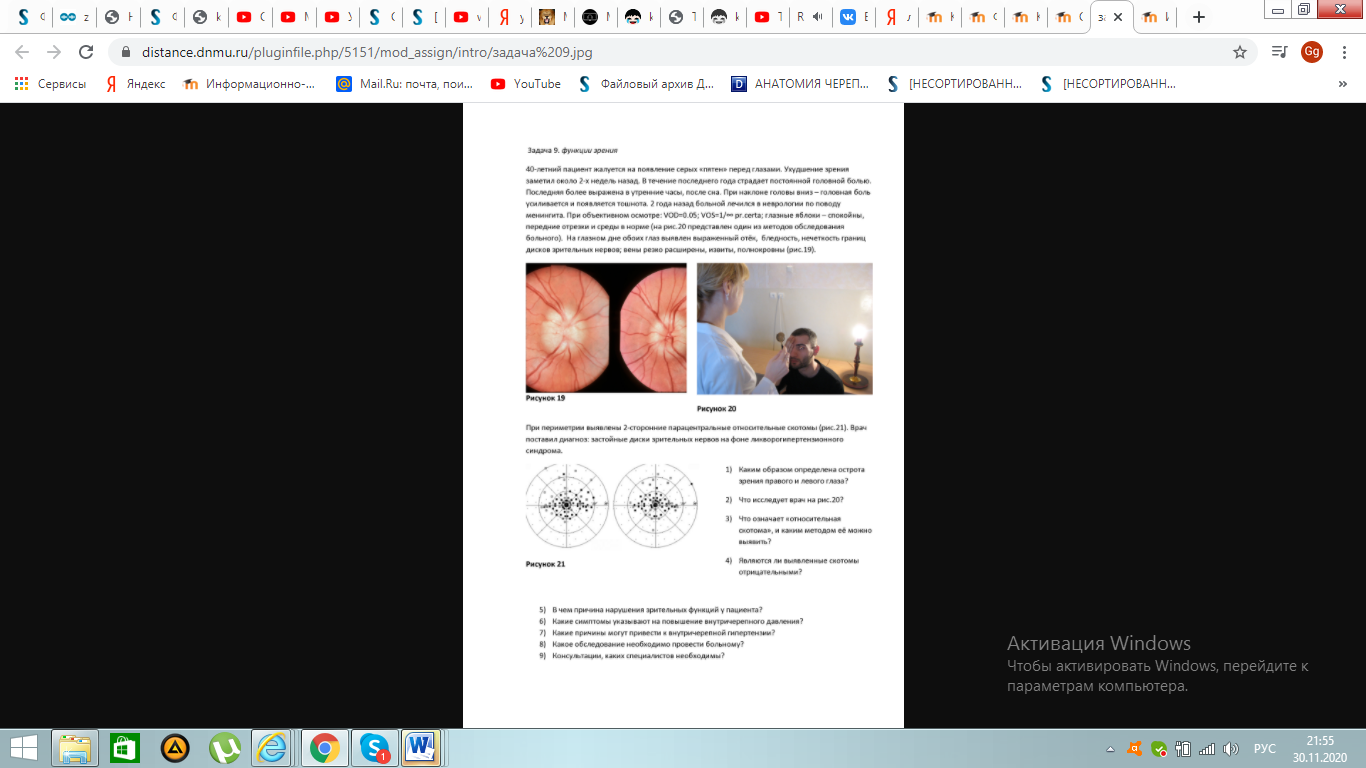
4.Выявленные скотомы являются положительными ,т.к пациент предъявляет жалобы на появление серых пятен,т.е замечает их сам.
5.Зрительная функция нарушена из-за ухудшения микроциркуляцию крови на фоне ликворогипертензионного синдрома в соске нерва,что привело к развитию отёка и частичной атрофии зрительных нервов(их нечёткость при обследовании).
6.На повышение внутричерепного давления указывает жалоба пациента на постоянную головную боль, усиливающуюся в утреннее время и при наклоне головы,сопровождающаяся тошнотой.Кроме того,в ходе обследования также выявлен симптом застоя диска зрительного нерва,указывающий на повышение ВЧД.
7.Причины внутричерепной гипертензии: черепно-мозговые травмы (сторясения ,ушибы, внутричерепные гематомы, родовые травмы и так далее);острые и хронические нарушения мозгового кровообращения (инсульты, тромбозы синусов твердой мозговой оболочки);опухоли полости черепа ,в том числе и метастазы опухолей другой локализации ;воспалительные процессы (энцефалит, менингит, абсцесс);врожденные аномалии строения головного мозга, сосудов ;отравления и метаболические расстройства (отравление алкоголем, свинцом, угарным газом, собственными метаболитами, например при циррозе печени, гипонатриемия и так далее);заболевания других органов, которые приводят к затруднению оттока венозной крови из полости черепа (пороки сердца, обструктивные заболевания легких, новообразования шеи и средостения и другие).
8.С целью диагностики причинной патологии применяют КТ, МСКТ и МРТ головного мозга, УЗДГ сосудов головы, исследование цереброспинальной жидкости, стереотаксическую биопсию внутримозговых жидкостей. 9.Необходимы консультации офтальмолога ,невролога ,ангиолога.
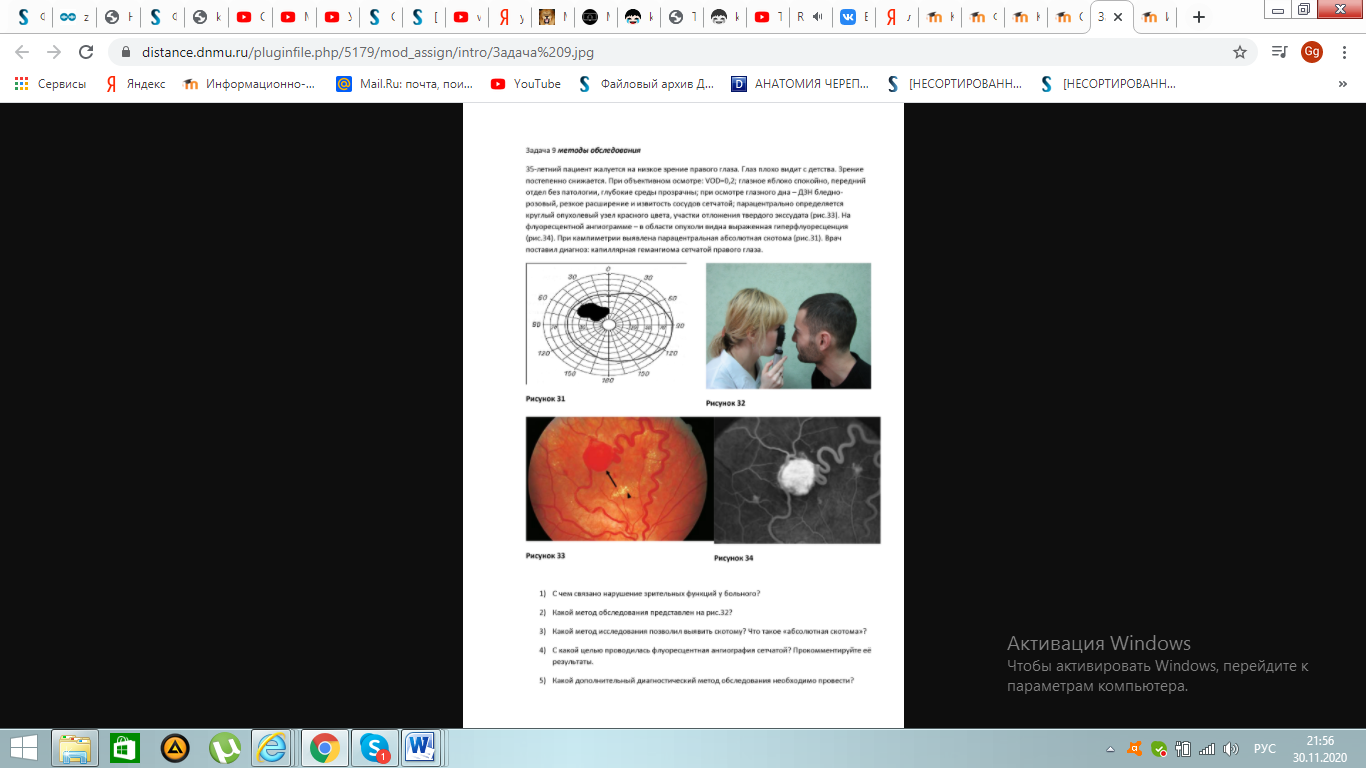
1.Нарушение зрительных функций связано с нарушением кровоснабжения сетчатой правого глаза.
2.На рисунке 32 прямая офтальмоскопия.
3.Скотома выявлена методом кампиметрии. Абсолютная скотома – пациент ничего не видит в пределах пораженной области.
4.Флюоресцентная ангиография сетчатой назначена с целью определения особенности кровоснабжения необходимой области,в данном случае-обнаружение гемангиомы(для постановки диагноза),определение фазы опухоли,её границ.Выявлено объёмное гиперфлюоресцентное образование с чёткими контурами и расширение сосудов-капиллярная гемангиома.
5. Все пациенты с капиллярной гемангиомой сетчатки, а также их родственники должны быть обследованы на синдром ФГЛ(Синдром фон Гиппеля-Линдау). Проводят генетический анализ на наличие мутаций в гене VHL. Также возможно проведение УЗИ, СКТ органов брюшной полости на предмет поражения внутренних органов.
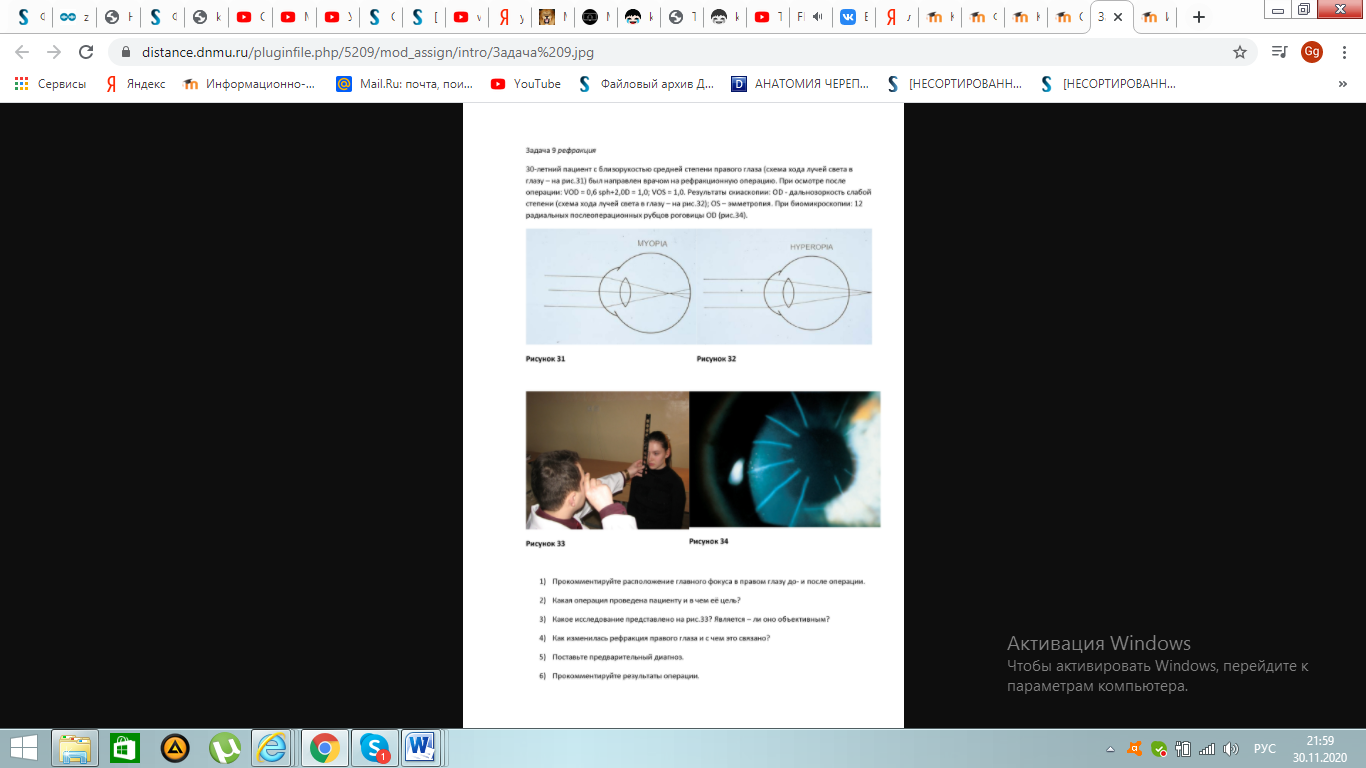 1.До
операции главный фокус располагался
перед сетчаткой ,а после операции-за
сетчаткой.
1.До
операции главный фокус располагался
перед сетчаткой ,а после операции-за
сетчаткой.
2.Пациенту проведена радиальная кератотомия для коррекции зрения вдаль .С помощью надрезов на роговице изменяют рефракцию оперируемого глаза (за счет дифракции).
3.На рисунке 33. представлена скиаскопия, объективный метод определения рефракции глаза
4.Рефракция правого глаза изменилась с миопии на гиперметропию(ослабление рефракции по отношению к данной длине переднезадней оси глаза ), благодаря радиальной кератотомии (степень рефракции оперируемого глаза зависит от глубины и направления производимых надрезов).
5.Простой гиперметропический астигматизм.
6.После операции возникло осложнение- гиперметропический сдвиг, который мог возникнуть вследствие чрезмерного количества, большой глубины и протяженности нанесенных разрезов.
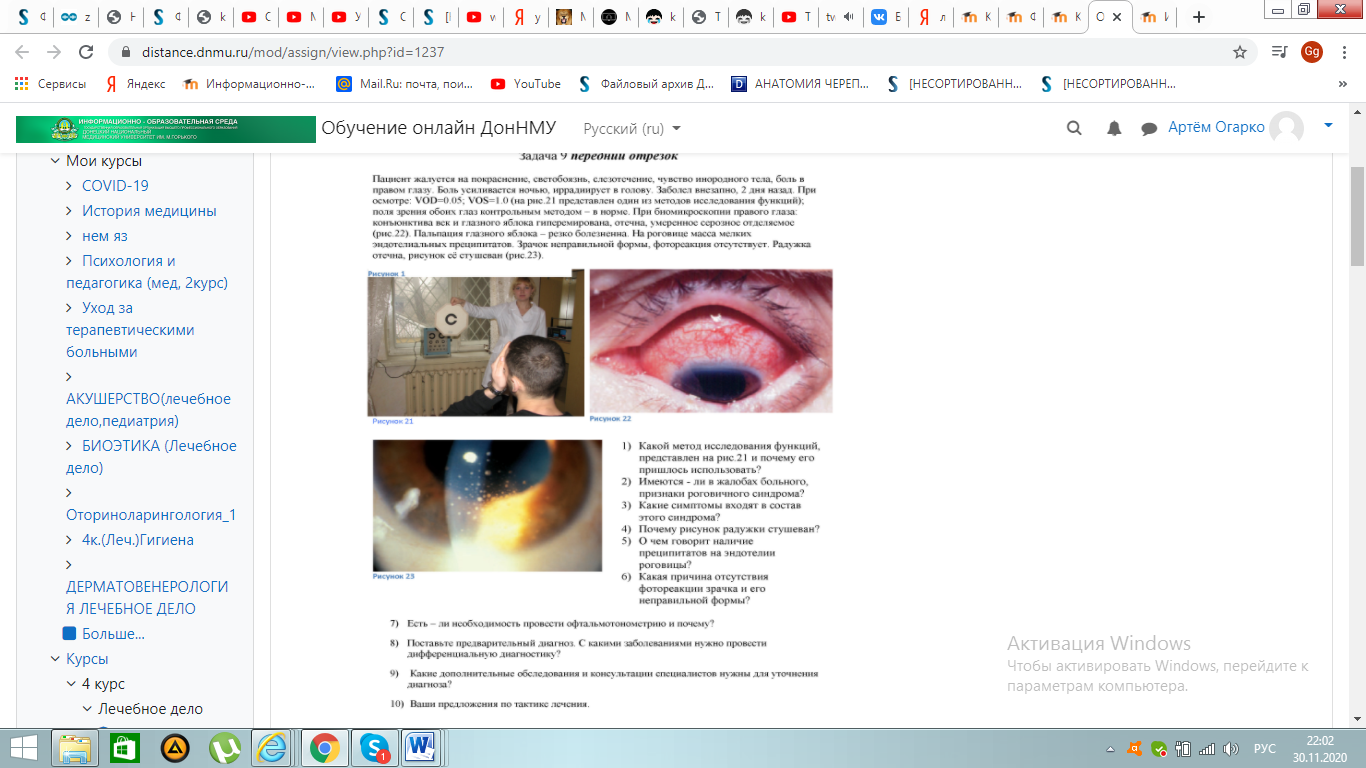
1.На рис. 21 определяется острота зрения пациента с помощью ототипов Поляка,т.к у пациента низкая острота зрения на правый глаз, он не смог различить первый ряд букв таблицы Головина-Сивцева.
2.В жалобах пациента имеются признаки роговичного синдрома (светобоязнь ,слезотечение, ощущение инородного тела в глазу,боль).
3.В состав этого синдрома входят: светобоязнь, слезотечение, блефароспазм, чувство инородноготела,боль в глазу.
4. Экссудат, отлагаясь на поверхности радужки, стушевывает ее ясный, четкий рисунок, который становится как бы смазанным.
5. Преципитаты на задней поверхности роговицы - белковые отложения, состоящие из плазматических клеток ,лимфоцитов, макрофагов. Возникают в результате повышения проницаемости капилляров ресничных отростков и склеивании фибрином клеточных элементов влаги передней камеры
6. Отек тканей радужки и ее контакт с передней капсулой хрусталика при наличии экссудата приводит к формированию задних спаек (синехий), вызывающих необратимый миоз и деформацию зрачка, ухудшение его реакции на свет. 7.Необходимо провести офтальмотонометрию для уточнения диагноза,т.к при данном заболевании ухудшается секреция влаги передней камеры,понижая внутриглазное давление. В данном случае ожидается пониженное ВГД ,т.к экссудация умеренная;если бы была выраженная экссудация-ВГД было бы повышенное.
8.Предварительный диагноз:острый иридоциклит. Иридоциклит необходимо дифференцировать от иных заболеваний, при которых возможно образование синдрома «красного глаза»: острого конъюнктивита, кератита, острого приступа глаукомы, травмы глаза.
9. Для выяснения этиологии иридоциклита назначают общий и биохимический анализы крови и мочи, коагулограмму, аллергопробы (местные и общие реакции на введение аллергенов стрептококка, стафилококка, специфических антигенов: туберкулина, токсоплазмина и др.), ревмопробы для выявления системных заболеваний, ПЦР и ИФА-диагностику возбудителя воспаления (в т. ч. сифилиса, туберкулеза, герпеса, хламидиоза и т. д.).
Оценивая иммунный статус больного выполняют исследование уровня сывороточных иммуноглобулинов в крови IgM, IgG, IgA , а также их содержание в слезной жидкости.
В зависимости от особенностей клинической картины иридоциклита необходима консультация и обследование у ревматолога,фтизиатра, стоматолога, оториноларинголога, аллерголога, дерматовенеролога. Возможно проведение рентгенографии лёгких и придаточных пазух носа. 10.Лечение должно быть назначено в зависимости от результатов диагностики (особенно важна этиология иридоциклита).Необходимо вводить растворы мидриатиков для предотвращения сращения радужки с хрусталиком.В условиях стационара проводится местная и общая антисептическая, антибактериальная или противовирусная терапия, введение противовоспалительных нестероидных и гормональных препаратов .Кроме того, должна быть назначена операция по рассечению задних синехий радужки.
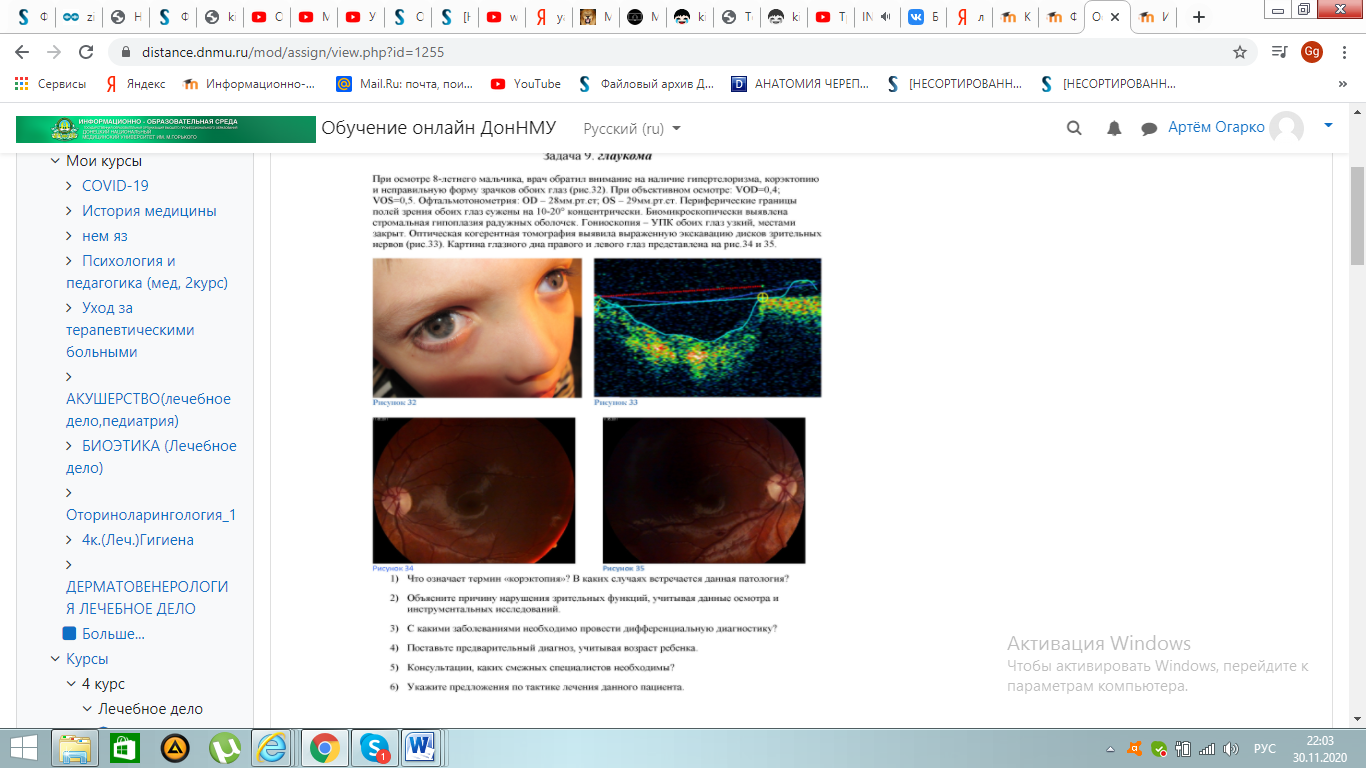
1. Корэктопия – нарушение естественного положения зрачка, его смещение в сторону. Наиболее часто данная патология возникает возникает вследствие врождённых аномалий(чаще всего при атрофия радужной оболочки), дегенеративных заболеваний радужной оболочки, которые становятся причиной формирования синехий. Секториальная гипоплазия радужной оболочки или колобома радужки, проявляющаяся в различных формах, также может стать причиной смещения зрачка.Иногда данная патология встречается при комбинации эктопии зрачка и хрусталика. Достаточно часто нарушение сопутствует синдрому Аксенфельд – Ригера или иридо-корнеальному синдрому. Рубцовые изменения ,возникающие после воспаления,также приводят к корэктопии.
2. Из-за нарушения формирования угла передней камеры и трабекулярной сети при внутриутробном развитии, у пациента затрудняется отток водянистой влаги, что способствует повышению внутриглазного давления. Повышенное ВГД вызывает экскавацию диска зрительного нерва,что и приводит к ухудшению зрительных функций(ограничение поля зрения ,снижение зрения, двоение, повышенная зрительная утомляемость, ощущение тяжести в зоне глаз).
3. Дифференциальный диагноз проводят с сочетанной врожденной глаукомой и вторичными видами глаукомы. 4.Инфантильная врождённая глаукома.
5.Необходима консультация невролога.
6. Требуется проведение хирургической операции для снижения ВГД( трабекулотомия или гониотомия ) ,консервативное лечение(глазные капли пилокарпина гидрохлорида 1-2%) менее эффективно, но может быть задействовано в качестве поддерживающей методики или в период ожидания операции.
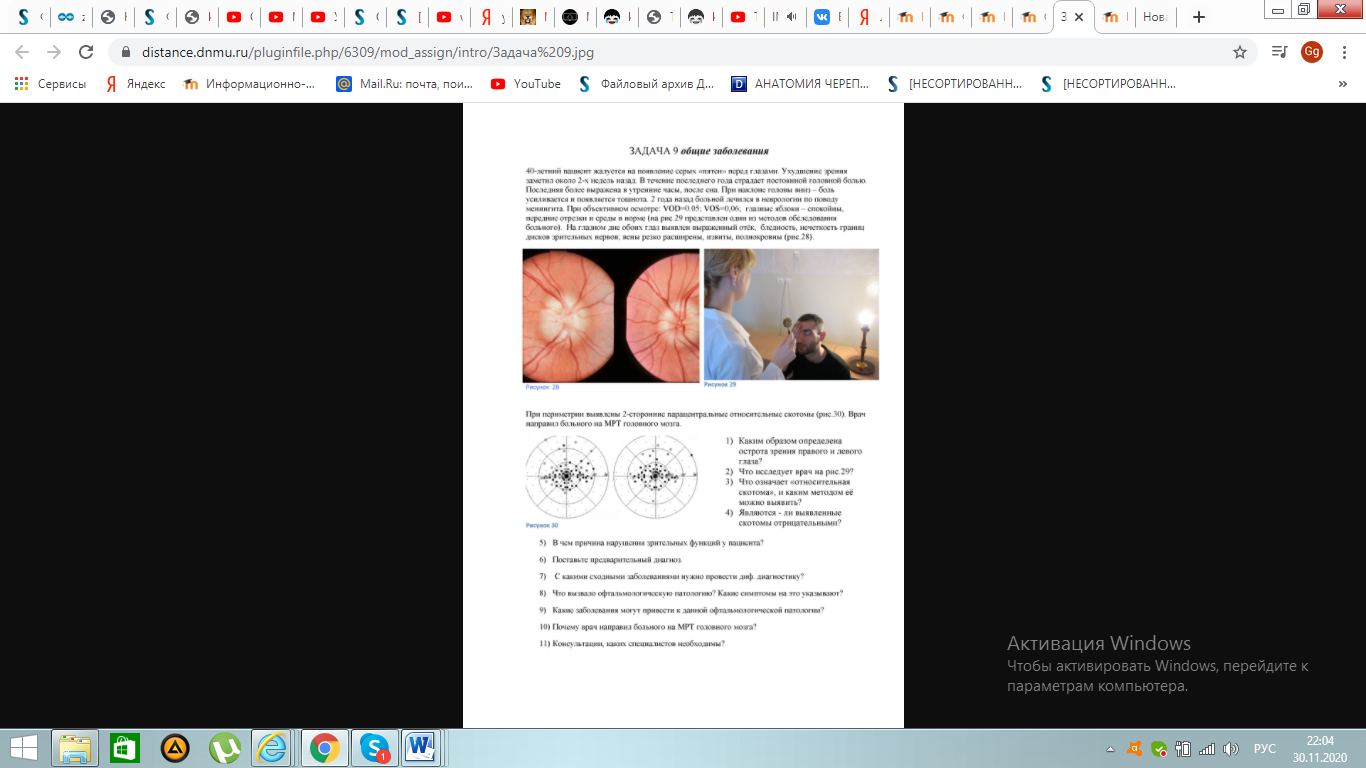
1.Т.к у пациента острота зрения меньше 0,1 ,её определили с помощью ототипов Поляка ,либо показали ему таблицу Головина-Сивцева с более близкого расстояния.
2.Врач исследует светоощущение у пациента.
3. Относительная скотома - это снижение, но не исчезновение зрительных функций в отдельных областях. Её можно определить с помощью периметрии или кампиметрии.
4.Выявленные скотомы положительные, т.к пациент замечает их в виде серых «пятен» перед глазами.
5. Зрительная функция нарушена из-за ухудшения микроциркуляцию крови на фоне ликворогипертензионного синдрома в соске нерва,что привело к развитию отёка и частичной атрофии зрительных нервов(их нечёткость при обследовании).
6.Застойные диски зрительных нервов на фоне ликворогипертензионного синдрома.
7. Дифференциальный диагноз проводят с невритом и псевдоневритом. От неврита застойный диск в начальной стадии заболевания отличается сохранностью зрительных функций и наличием частичного или полного краевого отека диска зрительного нерва. Псевдоневрит представляет собой аномалию развития диска и обычно сопровождается аномальным ходом сосудов с атипичным разветвлением и образованием сетки сосудов на поверхности диска.
8.Офтальмологическая патология вызвана повышением внутричерепного давления. На это указывает жалоба пациента на постоянную головную боль, усиливающуюся в утреннее время и при наклоне головы(т.к происходит натяжение мозговых оболочек).Кроме того,на глазном дне были выявлены застойные диски зрительного нерва,которые могут возникать из-за повышения ВЧД .
9Чаще всего причиной застойного диска зрительного нерва являются заболевания центральной нервной системы с повышением ВЧД: опухоли головного мозга, абсцессы, менингиты, арахноидиты, паразитарные заболевания. Также причиной данной патологии могут быть гипертоническая болезнь, атеросклероз, сифилис и туберкулез головного мозга, мозговые кровоизлияния, огнестрельная и тупая травма черепа, гипотония глаза, деформация костей черепа, заболевания крови, опухоль орбиты.У данного пациента,вероятнее всего,причиной является менингит.
10.МРТ головного мозга может выявить,есть ли у данного пациента признаки заболеваний,которые могли поспособствовать развитию застойных дисков зрительного нерва(указаны в п. 9).С помощью полученных данных,можно будет правильно назначить лечение больного.
11. Необходимы консультации нейрохирурга .
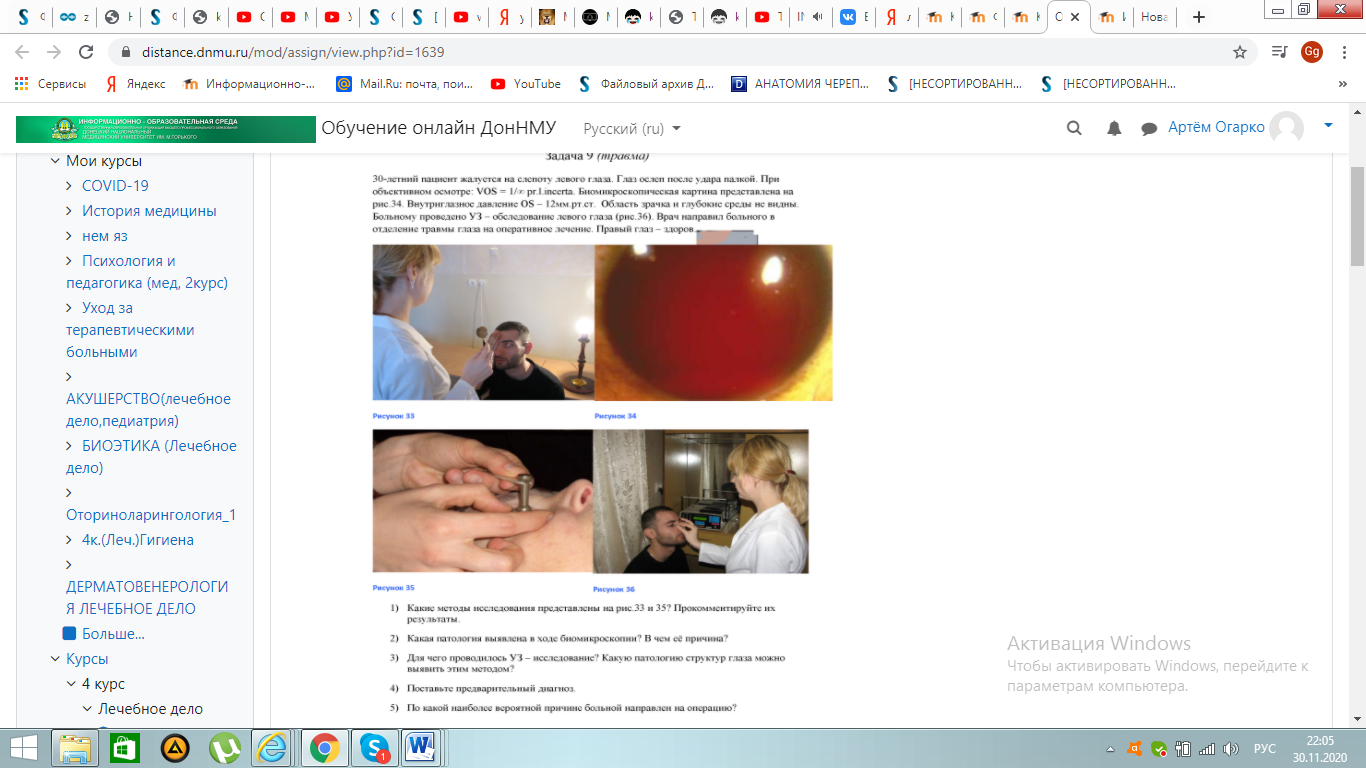
1.На рис. 33 определяют светоощущение пациента, а на рисунке 35-офтальмотонометрия.
С помощью 1-го метода выявили, что глаз исследуемого неправильно определяет проекцию света хотя бы с одной стороны, острота зрения расценивается как светоощущение с неправильной светопроекцией(1/∞ pr. l. incerta). Офтальмотонометрия выявила гипотонию . 2. В ходе биомикроскопии выявлена тотальная гифема. Это патологическое состояние,по моему мнению, вызвано разрывом оболочек и повреждением сосудов, что привело к кровоизлиянию в переднюю камеру глаза. 3.УЗИ помогает определить состояние внутриглазных сред, сетчатки, сосудистой оболочки, стекловидного тела, определить положение хрусталика. Я считаю, что у данного пациента может быть обнаружено смещение хрусталика.
4.Контузионная посттравматическая глаукома.
5. Обеспечение оттока скопившейся в передней камере глаза крови и удаление смещённого хрусталика (при обнаружении данной патологии на УЗИ).
