
- •Рас. 23. Схема почечного клубочка (Bargmann).
- •Воточного поворотного множителя
- •Состав некоторых веществ в плазме крови и в моче в процентах
- •Яичком и надпочечником (Nelson).
- •Количество микробов, обнаруживаемое в 1 и 10 полях зрения микроскопа
- •Зависимость количества колоний в различных секторах чашки Петри от интенсивности бактериурии
- •Артериографическая фаза в норме.
- •Метастазы рака мочевого пузыря в лимфатические узлы по ходу подвздошных сосудов (Alberti).
- •Жизни плода (Kelly- Burnam).
- •Транслюмбальная почечная ангиограмма. Артериографическая фаза.
- •Двусторонняя пиелограмма. Снимок сделан на одной пленке при вдохе и выдохе.
- •Почечная ангиограмма по Сельдингеру.
- •Рас. 149. Разрезы для вне-брюшного обнажения почки.
- •II. Опухоли почечной лоханки и мочеточника
- •Селективная почечная ангиограмма. Нефрографическая фаза.
- •Рас. 205. Этапы трансабдоминальной нефрэктомии.
- •Puс. 210. Рак стенки солитарной кисты почки.
- •Обзорная рентгенограмма (наблюдение в. Д. Грунд).
- •Нефрогенной гипертонии (см. Рис. 239).
- •Оглавление
- •Для заметок
Яичком и надпочечником (Nelson).
а — яичко; б — надпочечник; в — клетки Лейдига; г — клетки Сертоли;
е — ингибин; ж — сперматозоиды; а — андроген.
Гормональная функция яичек оказывает также влияние на деятельность гипофиза. Активность гипофиза подавляется и падает, если содержание половых гормонов в организме велико, и, наоборот, возрастает, если функция яичек понижается. Действительно, после удаления у животных семенников в передней доле гипофиза удается установить повышенное содержание гормона. У кастрированных людей, как правило, можно обнаружить повышенное выделение гонадотропного гормона с мочой ввиду выпадения тормозящего влияния на гипофиз со стороны яичек. Наоборот, при введении самцам большого количества мужского полового гормона деятельность передней доли гипофиза подавляется, что приводит к структурным изменениям в семенниках. Аналогичные изменения в семенниках наступают у самцов, которым вводилось избыточное количество женского полового гормона. Это объясняется отнюдь не прямым действием гормона на семенники самца, а подавлением действия передней доли гипофиза, гормон которого стимулирует функцию половых желез.
Важные функциональные соотношения существуют между яичниками и надпочечниками.
В настоящее время установлено, что выработка андрогенных веществ, имеющих огромное значение для нормального развития организма, происходит не только в яичках. Это подтверждается нахождением андрогенных гормонов в моче женщин и кастрированных мужчин. В организме обоих полов вырабатываются вещества, обладающие как андрогенными, так и экстрогенными свойствами, и местом образования этих веществ является кора надпочечников. Экстрогенные вещества, как уже было указано, вырабатываются также и в яичках у мужчин.
Роль коры надпочечников в деятельности семенных канальцев нельзя считать в достаточной степени выясненной. Известно, однако, что недостаточная функция коры надпочечников может повлечь за собой дегенеративные изменения семенного эпителия.
Как показывают клинические наблюдения, при аддисоновой болезни, зависящей от выпадения функции коры надпочечников, нередко наблюдается атрофия половых желез.
При опухолях коры надпочечников могут появиться вторичные половые признаки, несвойственные данному полу, в особенности у женщин (вирилизирующее действие): рост волос на всем теле, особенно на лице, и др. Наличие опухоли коры надпочечников может сопровождаться весьма ранним половым созреванием (pubertas praecox): половые органы еще в раннем детском возрасте могут достигнуть такой степени развития, которая обычно наступает в период половой зрелости.
Гиперфункция коры надпочечников на почве гиперплазии или опухоли, развившихся после полового созревания, может привести к атрофии яичек и нарушению способности к оплодотворению при отсутствии явлений евнухоидизма. Это обусловлено торможением гонадотропной функции гипофиза в результате чрезмерного образования андрогена в коре надпочечников.
Экспериментальные данные и клинические наблюдения указывают на весьма сложные взаимоотношения коры надпочечников и половых желез. Этими взаимоотношениями, повидимому, объясняется то своеобразное и различное действие, которое оказывают опухоли коры надпочечников на половой аппарат в зависимости от пола и возраста человека.
Развитие и функция половых желез связаны с внутренней секрецией щитовидной железы. Выраженная недостаточность щитовидной железы у взрослых влечет за собой нарушение функции половых желез, в особенности у женщин.
У мужчин недостаточная функция щитовидной железы, понижая деятельность зародышевых желез, может привести к уменьшению способности к оплодотворению и бесплодию. Наблюдается также понижение полового влечения и потенции.
При выраженном гипертиреозе также могут наблюдаться нарушения функции половых желез. Известно, что у женщин, страдающих базедовой болезнью, нередко отмечаются различные отклонения со стороны менструального цикла. У мужчин, страдающих базедовой болезнью, хотя и реже, также наблюдается гиперфункция половых желез, сопровождающаяся нарушением спермиогенеза и понижением половой способности.
РОЛЬ НЕРВНОЙ СИСТЕМЫ В РЕГУЛЯЦИИ
ФУНКЦИИ СЕМЕННЫХ ЖЕЛЕЗ
Функция эндокринных желез, в свою очередь, находится под непосредственным воздействием центральной нервной системы и прежде всего коры
головного мозга.
Различные нарушения центральной нервной системы, вызванные, в частности, психогенными факторами, играют большую роль в возникновении и развитии эндокринных расстройств. Вместе с тем нарушения эндокринных функций оказывают в свою очередь значительное влияние на работу высших отделов центральной нервной системы.
Эндокринная деятельность неразрывно связана с деятельностью вегетативной нервной системы. Как показали экспериментальные и клинические наблюдения, центральная иннервация органов внутренней секреции сосредоточена в вегетативных центрах мозгового ствола гипоталамической области. Железы внутренней секреции получают прямые нервные влияния от междуточного мозга.
Особенно тесная связь существует между гипоталамусом и гипофизом. Гипоталамус является областью, где расположены центры прямой иннервации гипофиза, секреторная функция гипофиза находится в теснейшей связи с функцией гипоталамуса. Поэтому всякие нарушения состояния самого гипоталамуса или его связей с гипофизом в той или иной степени отражаются на функции гипофиза. Не удивительно поэтому, что мозговой придаток и гипоталамическая область рассматриваются как единая гипофиз—гипоталамическая система.
Какое большое значение в регуляции гонадотропной функции гипофиза имеет вегетативная нервная система, показывают экспериментальные исследования И. А. Эскипа (1944). В опытах на животных автор наблюдал при нормальном состоянии яичника и гипофиза эндокринные расстройства, вызванные только изменением тонуса вегетативной нервной системы. Исследования Г. И. Ходоровского (1964) показали, что и в регуляции функций семенников нервная система также принимает участие не только через систему гипоталамус—гипофиз, но и непосредственно.
Существует, несомненно, также тесная связь между гипоталамусом и яичками. Нервные импульсы от гипоталамуса направляются к спинномозговым центрам, а оттуда непосредственно к половым железам. Согласно экспериментальным исследованиям Smith (1927), трофическое влияние гипоталамуса на яички осуществляется через tuber cinereum. Более того, яички задерживаются в своем развитии или прекращают свою деятельность и атрофируются только после выключения весьма ограниченного участка мозга, а именно вентро-медиального участка tuber cinereum; разрушение латеральных и дорсальных его отделов не вызывает подобных нарушений. Исследования Soulairac А. и Soulairac M. (1958), показали, что повреждение передней части гипоталамуса вызывает исчезновение половой функции у крыс-самцов без изменения яичек. В то же время повреждение задней части гипоталамуса, притом весьма ограниченного участка, а именно медиального ядра corpus mamillare, влечет за собой атрофию яичек. Таким образом, воспалительные, травматические и неопластические процессы corpus mamillare, равно и tuber cinereum, могут повлечь за собой атрофию зародышевых желез.
Приведенные данные говорят о возможности нарушения половой функции в результате эндокринных расстройств, обусловленных органическими поражениями диэнцефальных или подкорковых (гипоталамических) нервных центров.
СЕКЦИОННАЯ И ЭЯКУЛЯЦИОННАЯ ФУНКЦИИ
Эрекционная и зякуляционная функции, как и любая другая функция нервной системы, осуществляются при помощи рефлекса. Последний определяется наличием рецептора, афферентного проводника, центра, эфферентного проводника и исполнительного органа. Половой аппарат имеет представительство в коре головного мозга, так как условные рефлексы, играющие доминирующую роль в отправлении половых функций, могут образоваться, как известно, только через кору.
Вопрос о локализации полового центра в головном мозгу изучался рядом авторов. Однако экспериментальные исследования в этой области крайне скудны и противоречивы. Тем не менее факт локализации различных функций в коре головного мозга не подлежит сомнению.
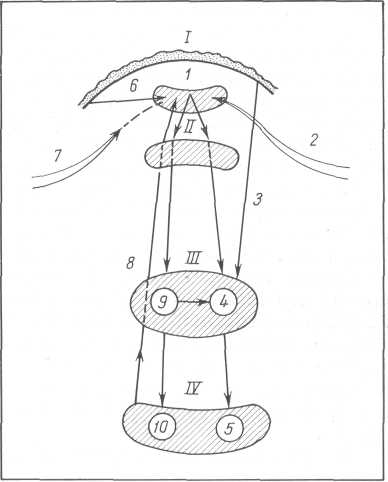
Рис. 34. Схема иннервации эрекционной и эякуляционной функций.
I — кора головного мозга; II — подкорковые сексуальные центры; III — сшшальные половые центры; IV — половые органы; 1 — кортикальный половой центр; 2 — либидоген-ные вещества; 3 — возбуждающие и задерживающие влияния коры головного мозга на центр эякуляции; 4 — центр эякуляции; 5 — мускулатура, участвующая в эякуляции; 6 — тормозящие импульсы от коры головного мозга к половому центру; 7 — условнорефлекторные сексуальные импульсы; 8 — центростремительные сексуальные импульсы; 9 — центр эрекции; 10 — сосуды, участвующие в эрекции.
Кортикальные половые импульсы осуществляются через высшие безусловнорефлекторные подкорковые сексуальные нервные центры (промежуточный мозг, гипоталамус), деятельность которых, в свою очередь, базируется на спинномозговых центрах эрекции и эякуляции (рис. 34).
Акты эрекции и эякуляции могут происходить, несмотря на перерезку спинного мозга в нижнегрудной части, поэтому первый из этих рефлексов замыкается на уровне нижнекрестцовых, а второй на уровне верхних поясничных сегментов (М. Гринштейн, 1946).
Спинальные центры связаны, с одной стороны, с гипоталамическими и корковыми аппаратами, с другой — с рецепторами, заложенными в половых органах (головка полового члена, предстательная железа, семенные пузырьки, задняя уретра и др.). Корковые, подкорковые и спинальные сексуальные центры находятся между собой в тесном соподчинении и взаимодействии.
Таким образом, с физиологической точки зрения половой центр, как и центр любой другой деятельности, представляет собой динамическую функциональную систему, объединяющую расположенные в различных этажах нервной системы и связанные между собой проводящими путями клеточные ядра, работающие как единый нервный механизм.
Центр половой деятельности (эрекция и эякуляция) может возбуждаться внешними раздражениями, идущими по центростремительным нервам из различных периферических органов. Так, например, эрекция может возникнуть в результате раздражения (трения) чувствительных нервных окончаний, заложенных в головке полового члена, слизистой оболочке мочеиспускательного канала, предстательной железе и других эрогенных зонах. В результате раздражения периферических окончаний чувствительного п. dorsalis penis возбуждение передается через п. pudendus специальному эрекционному центру, а от него по nn. erigentes к половому органу. Раздражение nn. erigentes вызывает расширение кавернозной ткани полового члена и наполнение ее кровью, что приводит к наступлению эрекции. Этому в значительной мере способствует давление расширенных кавернозных тел на вены полового члена, что препятствует оттоку венозной крови из полового члена. Вместе с тем раздражения из половых органов по ин-тероцептивным путям доходят до коры головного мозга и вызывают возбуждение кортикального сексуального центра, которое распространяется на спинальные половые центры и оттуда передается на половые органы; при этом эрекция наступает быстрее, чем эякуляция.
Возбуждение полового центра наступает не только под влиянием раздражения чувствительных нервных окончаний, заложенных в половых органах и других эрогенных зонах, но значительно чаще под влиянием импульсов, исходящих из коры головного мозга и высших органов чувств. Различные представления, воспоминания, зрительные, слуховые, а также другие чувственные впечатления, совпадавшие когда-либо с безусловным половым рефлексом и действовавшие эротически, воспринимаются в результате образования условных связей корковым половым центром как специфическое сексуальное возбуждение. В отличие от безусловных половых рефлексов условнорефлекторные сексуальные связи являются приобретенными, формирующимися в процессе полового созревания и половой жизни.
Из сказанного видно, что импульсы, вызывающие эрекцию, могут идти от коры головного мозга через подкорковые и спинальные сексуальные центры к половому органу, а также в обратном направлении — от полового органа через спинальные и подкорковые центры к коре головного мозга.
Половой центр может возбуждаться не только раздражениями, иду-щимр1 по нервным путям, но и автоматически, т. е. внутренним возбуждением через кровь и лимфу. Подобно тому, как нервным раздражителем пищевого центра является химический состав крови голодающего человека, раздражителем полового центра являются циркулирующие в крови половые гормоны.
Последние не приводят нервные центры в действие, но изменяют их готовность к действию и обеспечивают соответствующий тонус и высокую возбудимость полового центра. Различные моменты, способные вызывать возбуждение полового центра, достигают этого эффекта тем легче и быстрее, чем лучше обеспечена гормональная функция половых желез. Во время полового акта по мере суммации раздражения в эрекционном центре возбуждение с него по соответствующим проводящим путям (plexus lumbo-sacralis) переходит на труднее возбудимый эякуляционный центр. Отсюда раздражение через ганглии поясничного пограничного симпатического столба и п. hypogastricus распространяется на plexus pelvicus, из которого отходят нервы к гладкой мускулатуре еемявыносящих протоков, семенных пузырьков и предстательной железы. В результате сокращения этих органов их секреты проникают в заднюю уретру. Наступающее вслед за этим сокращение луковично-пещеристой и седалищно-пещеристой мышц способствует выбрасыванию эякулята из уретры. Эякуляция сопровождается высшим сладострастным ощущением — оргазмом. Возникновение его связано с раздражением периферических нервных окончаний в момент прохождения семени через устья семявыбрасывающих протоков. Афферентные импульсы, возникающие при прохождении семени через устья семявыбрасывающих протоков, замыкаются, по-видимому, в зрительных буграх (thalami optici), которые являются высшим сензитивным центром оргазма (Г. С. Васильченко, 1953, 1956). Зрительные бугры в свою очередь в афферентном направлении связаны с соответствующими отделами коры головного мозга.
В заключение необходимо подчеркнуть, что при всем разнообразии причин, способных вызывать возбуждения полового центра, ведущая роль в возникновении эрекции и эякуляции, течении и конечном исходе полового акта принадлежит коре головного мозга. Последняя функционально связана со всеми внутренними органами и принимает активное участие в регуляции любой висцеральной функции. Кортикальные импульсы побуждают к действию половые органы, изменяют и регулируют их работу. Кора головного мозга постоянно оказывает на нижележащие половые центры, в частности на спинальные центры эрекции и эякуляции, как возбуждающее, так и тормозящее влияние. Для наступления эрекции важно поэтому не только наличие возбуждающих импульсов, необходимо, чтобы задерживающее действие коры головного мозга было вовремя приостановлено, и только после этого сложный рефлекторный механизм эрекции вступает в действие.
Литература
Белов Н. А. Новое в медицине, 1912, № 6—7
Васильев А. И. Хирург, архив Вельяминова, № 1.
Г е х м а н Б. С. Труды ВМОЛА им. Кирова, т. 98. Л., 1958.
Г е х м а н Б. С. Неспецифический эпидидимит. М., 1963.
Грин штейн М. Пути и центры нервной системы. М., 1946.
ЛейзеруковМ. А. Урология, 1964, № 4.
Ломовицкая Т. С. Возрастная морфология мужской половой железы человека. Дисс. Одесса, 1958.
Н е м и л о в А. В. Труды по динамике развития, т. VII. М., 1933.
П л о в ц е в а В. В. В кн.: VII Кавказский съезд физиологов, биохимиков и фармакологов. Тбилиси, 1937.
П о р у д о м и н с к и й И. М. и ФейгинМ. Б. Венерол. и дерматол. 1930, №№ 6 и 12.
ФронштейнР. М. В кн.: Урология. М., 1938.
Ходоровский Г. И. Изменения строения и функций семенников под влиянием нервной системы. Дисс. Иваново-Франковск, 1964.
Э с к и н И. А. Успехи совр. биол., 1944, № 2.
ЯкобзонЛ. Я. Половое бессилие. Пг., 1915.
BelonoschkinB. Цит: Hauck W. Dermat. Wschr., 1959, 139, 21, 537.
Boeminghaus H. Verhandlungsbericht der Deutschen Gesellschaft fur Urologie. Hamburg, 1955. Leipzig, 1957, 138.
DawisM. E. a. McCune W. W. Fertility a. Sterility, 1950, 1, 158, 362.
DoepfmerR. Med. Klinik, 1957, 52, 50.
EichenbergerE., Goosens O. Schweiz. med. Wschr., 1950, 80, 1073.
GropperH. u. Nikolowski W. Dtsch. med. Wschr., 1954, 79, 52.
Hamburger G. Schweiz. med. Wschr., 1951, 41.
H a m i 11 о n H. B. a. H a m i 11 о n J. B. J. Clin. Endocrinol., 1948, 8, 433.
H a r v e у С. Proc. Soc. Study of Fertil., 1951, 3, 50.
H о о k e г С W. Цит.: Kiesselbach A. Anatomie und Physiologie der Sexualorgane. In: Die Sexualitat des Menschen. Stuttgart, 1955.
H u g g e n s С h., N е а 1 W. J. exp. Med., 1942, 76, 527.
Kimmig J. Verhandlungsbericht der Deutschen Gesellschaft fur Urologie. Hamburg,
1955. Leipzig, 1957.
К i r b i r g e r E., Mar t i n i E. Dtsch. Arch. klin. Med., 1950, 197, 268. Korkud G. Verhandlungsbericht der Deutschen Gesellschaft fur Urologie. Hamburg
1955. Leipzig, 1957.
L i t wa к - M a n n С, М a n n T. Phisiol. Rev., 1951 31 27. M a n n T. Lancet, 1948, 6499, 446. M a n n T. Proc. Soc. Study of Fertil., 1951, 3, 50. M о о г е С R. J. A. M. A., 1935, 104, 1405—1411. NikolowskiW. Med. Welt, 1960, 3.
NowakowskiH. u. SchirrenC. Klin. Wschr., 1956, 34, %, 19. Ortavant R. G. R. Soc. Biol., 1954, 148, 866. Pollock W. F. Цит.: Kiesselbach A. Die Anatomie und Physiologie der Sexualorgane.
In: Die Sexualitat des Menschen. Stuttgart, 1955. Rome is В. Цит.: Kisselbach A. Anatomie und Physiologie der Sexualorgane. In: Die
Sexualitat des Menschen. Stuttgart, 1955. Schirren С Medizinische, 1955, 872.
Schirren C. Die Fertilitatsstorungen des Mannes. Stuttgart, 1961. T i 11 i n g e r K. G. Acta endocrin. (KBH), Suppl. 30, 1957. Tonnuti E. Verhandlungsbericht der Deutschen Gesellschaft fur LIrologie. Hamburg,
1955. Leipzig, 1957. Y о u n g D. Brit. J. Urol., 1956, 27, 426.
РАЗДЕЛ ВТОРОЙ
ОБЩАЯ ДИАГНОСТИКА ЗАБОЛЕВАНИИ ПОЧЕК И МОЧЕПОЛОВЫХ ОРГАНОВ
Глава шестая
Методы исследования и диагностики
Осмотр, пальпация и перкуссия
Почки. Почки, расположенные на обычном месте и имеющие нормальные размеры, чаще всего не пальпируются, за исключением лиц с тонкой брюшной стенкой и при отсутствии метеоризма. Почкам свойственна определенная подвижность, особенно правой у лиц, имеющих лишь одну почку, являющуюся физиологически компенсаторно увеличенной, она может прощупываться. Следует помнить, что пораженная болезненным процессом почка не всегда прощупывается, а прощупываемая почка не всегда оказывается больной.
Издавна считают наиболее удобным производить ощупывание почек в положении больного на спине с полусогнутыми и слегка отведенными ногами. Ощупывание почек производят двуручно. Если пальпация почки в положении больного на спине оказывается недостаточной, то производят ощупывание в положении больного на боку, противоположном пальпируемой почке, или в вертикальном положении, стоя или сидя, как это рекомендовал С. П. Боткин.
Увеличенная в размерах почка, определяемая пальпацией, указывает на поражение ее каким-либо процессом. Иногда увеличение ночки является единственным признаком заболевания, приводящего больного к врачу. Увеличение в размерах почки может быть врожденным и приобретенным. В первом случае оно может быть обусловлено аномалией ее, например удвоенной почкой, дистопированной почкой, поликистозной почкой и т. д., при тонкой брюшной стенке иногда удается прощупать перешеек подковообразной почки. Во втором случае увеличение почки может быть за счет опухоли, гидронефроза, перинефрита и т. п. Почка, измененная в результате гидронефроза или пионефроза либо содержащая опухоль, может прощупываться в влде большого увеличенного бугристого образования различной плотности и консистенции. Двустороннее увеличение почек указывает на поликистоз их. Увеличение одной почки у детей скорее всего говорит в пользу смешанной опухоли почки (опухоль Вильмса). Опухоли верхней части живота у детей почти без исключения являются новообразованиями почек.
Если при пальпации почки отмечается болезненность и ощупывание ее сопровождается напряжением брюшной стенки, то это говорит о воспалительном процессе в ней. Однако на основании одной пальпации далеко не всегда бывает возможным решить вопрос не только о характере патологического процесса в почке, но столь же часто не представляется возможным отнести пальпируемое образование к тому или другому органу забрюшин-ного пространства или к органам брюшной полости. Важным симптомом, говорящим в пользу опухолевидного образования в забрюшинном пространстве, является признак баллотирования.
Помимо пальпаторных признаков, ценной является перкуссия пальпируемого органа или новообразования; наличие тимпанита над ними скорее всего указывает на опухоль забрюшинного пространства. Раздувание толстого кишечника воздухом (per rectum) также позволяет до некоторой степени установить локализацию и характер опухоли. Так, например, неисчезновение в подреберье опухоли при раздутом кишечнике указывает на ее отношение к органам брюшной полости, и, наоборот, если опухоль в подреберье после раздувания кишечника исчезает и на ее месте взамен бывшего притупления появится тимпанит, то это свидетельствует в пользу локализации прощупывавшегося образования в забрюшинном пространстве. Однако ни один из перечисленных методов не позволяет с абсолютной достоверностью определить характер пальпируемой опухоли и ее принадлежность к тому или другому органу. Любая пальпируемая опухоль в области почки, даже при ясной клинической картине, требует всестороннего урологического обследования больного.
Известное диагностическое значение имеет определение симптома Пастернацкого: при нанесении коротких ударов боковой поверхностью кисти по поясничной области ниже XII ребра (некоторые клиницисты пользуются при определении этого симптома ударами кулака) возникает боль вследствие сотрясения воспаленного органа. Следует иметь в виду, что симптом Пастернацкого бывает выраженным не только при наличии калькулезных или воспалительных процессов в почке, в околопочечном пространстве, в позвоночнике, но и в соседних с почкой органах, а также в момент почечной колики или вскоре после нее. В то же время отсутствие симптома Пастернацкого еще никоим образом не исключает патологического процесса в почке или в околопочечном пространстве.
Мочеточники. Определить увеличение мочеточника методом обычной пальпации удается исключительно редко, так как мочеточник, располагаясь в глубине забрюшинного пространства, даже при значительном его увеличении обычно не пальпируется. Иногда удается прощупать конкремент крупных размеров в нижней части мочеточника или больших размеров периуретеральный инфильтрат специфической или неспецифической этиологии.
Пальпация нижней трети мочеточника облегчается при бимануальном исследовании через влагалище у женщин и прямую кишку у мужчин с одной стороны и через переднюю брюшинную стенку — с другой. Хорошо удается пальпировать камни, находящиеся в интрамуральном или юкста-везикальном отделе мочеточника, через влагалище, а также туберкулезно инфильтрированный мочеточник в нижней его части в виде толстого плотного тяжа. Во всех других случаях вопрос об увеличении мочеточника может быть решен только на основании уретрографического исследования.
Мочевой пузырь. Увеличение мочевого пузыря может зависеть от ряда причин. Чаще всего увеличение мочевого пузыря наблюдается вследствие переполнения его мочой, что связано с острой или хронической задержкой мочи (аденома, рак простаты и др.); в таких случаях пузырь определяется обычной пальпацией в виде шаровидного образования эластической консистенции над лобком. Определению увеличенного мочевого пузыря помогает перкуссия, при которой устанавливают тупость над лобком. Иногда увеличение мочевого пузыря и, следовательно, возможность его пальпировать обусловлены наличием в нем опухоли.
Помимо обычного ощупывания мочевого пузыря через переднюю брюшную стенку, пользуются и бимануальной пальпацией: у женщин вагиналь-
ным исследованием, у мужчин — ректальным исследованием при опорожненном мочевом пузыре. При таком исследовании удается прощупать камень пузыря (у женщин и детей), опухоль, если она инфильтрирует стенку пузыря, а также установить наличие пузырно-прямокишечного и пузырно-влагалищного свища. Большие дивертикулы мочевого пузыря, располагающиеся латерально от срединной линии, прощупываются в виде тестоватого образования. Однако далеко не всегда возможно пальпацией и перкуссией определить увеличение мочевого пузыря. Это относится особенно к лицам с массивной жировой клетчаткой брюшной стенки; в таких случаях распознаванию причины увеличенного пузыря помогают эндоскопические и рентгенологические методы исследования. В некоторых случаях при подозрении на увеличение мочевого пузыря, обусловленное перерастяжением его мочой, помогает катетеризация пузыря; исчезновение после катетеризации прощупываемого до того образования указывает на прямую его связь с мочевым пузырем.
Воспалительные инфильтраты в околопузырной клетчатке (парацистит), равно как раковый инфильтрат стенки пузыря в верхней его части с прорастанием опухоли в околопузырную клетчатку, могут быть определены пальпацией. В таких случаях после опорожнения мочевого пузыря над лобком по средней линии либо в стороне от него прощупывается плотный инфильтрат. В случае нагноения при парацистите можно обнаружить глубокую флюктуацию. Известное подспорье в диагностике опухолей мочевого пузыря оказывает бимануальное его ощупывание.
Предстательная железа. Нормальная предстательная железа при пальцевом ректальном исследовании имеет размеры 2,5—4,5 см в поперечном направлении и 2,5—3,5 см в продольном направлении. Консистенция эластическая на всем ее протяжении с ясными, четкими границами. Посередине железы определяется бороздка, идущая в продольном направлении и разграничивающая боковые ее доли.
Увеличение предстательной железы устанавливается на основании пальцевого ректального исследования и зависит от поражения патологическим процессом самой железы. Поскольку при переполненном мочевом пузыре может создаться впечатление увеличения предстательной железы, то необходимо ректальное пальцевое ее ощупывание производить после того, как больной опорожнит пузырь. Пальцевое исследование простаты обычно производят в положении больного на боку или в коленно-локтевом положении.
При исследовании предстательной железы надо обращать внимание не только на ее размеры, консистенцию, наличие или отсутствие срединной междолевой бороздки, смещаемость или несмещаемость над железой слизистой оболочки прямой кишки, но также на наличие или отсутствие в железе плотных очагов resp. узлов, отсутствие или наличие инфильтратов в окружающих тканях, очагов флюктуации, признаков крепитации (камни простаты).
Наиболее частой причиной увеличения предстательной железы является аденома, при которой определяется увеличение железы в размерах, сглаженность срединной междолевой бороздки с последующим ее исчезновением по мере роста аденомы. При раке простаты в истинной ткани предстательной железы определяется один или несколько плотных узлов с дальнейшим исчезновением ясных четких контуров железы. При далеко зашедшем раковом процессе предстательная железа представляет собой бугристое образование каменной консистенции с инфильтрацией окружающей ее клетчатки и спаянием с соседними органами, прямой кишкой; одновременно с этим часто пальпируются и семенные пузырьки, поскольку и они оказываются вовлеченными в бластоматозный процесс простаты.
При остром простатите железа бывает чаще всего увеличенной целиком, реже — одна ее доля. Ощупывание железы значительно болезненно.
При абсцессе простаты определяется увеличение размеров железы, резкая болезненность и иногда наличие флюктуации в той или другой ее доле. При туберкулезном поражении простаты, подобно неспецифическим хроническим в ней процессам, находят в железе отдельные или множественные участки уплотнения и различной интенсивности болезненность.
Хронические воспалительные процессы в железе характеризуются небольшим увеличением ее размеров; консистенция железы неравномер пая при наличии четких контуров ее. Ценным для диагностики хронического простатита является анализ простатического сока, получаемого путем массажа простаты.
Поскольку пальпация простаты, хотя и является одним, но не единственным из основных методов исследования, то часто необходимы дополнительные способы исследования в виде массажа железы и исследования ее секрета, пункционной биопсии простаты, цистографии и др.
Для полного представления об увеличении простаты, особенно той части ее, которая вдается в просвет мочевого пузыря, прибегают к цистоскопии или к цистографии с наполнением пузыря кислородом. В последние годы все шире применяют для распознавания опухолевых процессов простаты промежностную или ректальную биопсию при помощи специальной иглы-троакара. Такого рода биопсия с последующим гистологическим исследованием удаленных кусочков органа позволяет быстро установить характер патологического процесса.
При множественных камнях простаты или больших единичных в ней конкрементах железа бывает увеличенной, не гладкой; иногда можно
определить крепитацию в результате трения конкрементов друг о друга. Этому заболеванию почти всегда сопутствует хронический простатит.
Массаж, простаты. Массаж предстательной железы целесообразнее производить в коленио-локтевом положении больного. Массаж должен быть деликатным, нежным. В прямую кишку врач вводит указательный палец правой руки, на которую надета резиновая перчатка. Каждую долю железы следует массировать в отдельности.
По средней части железы проходит бороздка, которая располагается над наиболее чувствительной частью простаты. Болевые ощущения при массаже объясняются давлением на эту часть. Левая доля железы гораздо чувствительнее правой, поэтому массаж следует начинать с менее чувствительной стороны.
Ведя палец до верхнего полюса правой доли железы, начинают поглаживать ее, при этом нежно нажимая на железу сверху вниз, параллельно уретре (рис. 35, а). После того как произведен массаж правой доли железы, переходят к массажу левой доли ее. Под конец нужно несколько раз произвести нежное подавливание посередине жезезы сверху вниз, соответственно междолевой бороздке, с целью выдавить содержимое простаты. Обычно после этого из наружного отверстия уретры начинает выделяться простатический секрет; на этом массаж прекращают. Секрет простаты собирают на предметное стекло для анализа (рис. 35, б). Если из уретры не стал выделяться секрет железы, то больному предлагают после массажа тут же помочиться. Первые порции мочи будут содержать элементы секрета, попавшие в заднюю уретру во время массажа.
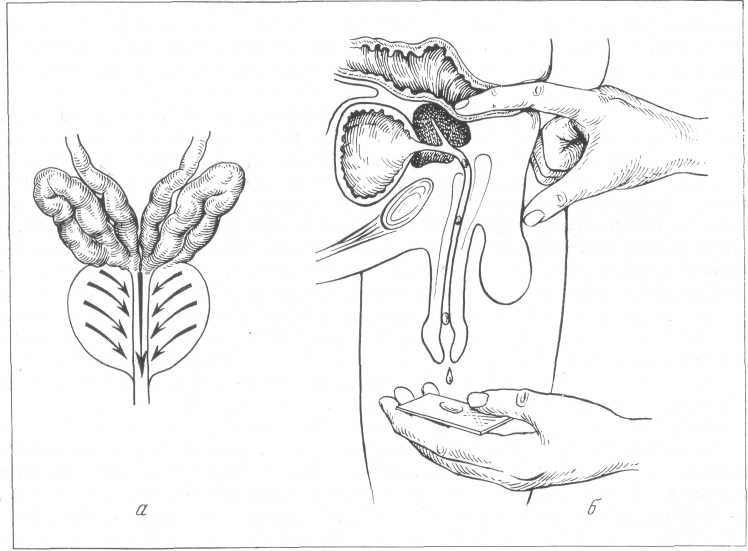
Рис. 35. а — схема массажа простаты; б — взятие сока простаты (Alken).
Наличие в секрете простаты лейкоцитов и микробов, уменьшение или отсутствие лецитиновых зерен характерно для хронического воспаления предстательной железы.
В секрете железы иногда удается обнаружить простейшие — трахо-монады, а также атлтические клетки, характерные для новообразования простаты.
Семенные пузырьки. В норме семенные пузырьки при пальцевом ректальном исследовании прощупываются редко и обычно только дисталыше их отделы. При заболеваниях семенных пузырьков (туберкулез, гонорея, неспецифические воспалительные процессы, опухоли) они ощупываются по обе стороны от срединной линии, сейчас же за простатой в виде продолговатых образований, плотно-эластической консистенции с очагами уплотнения. Много легче удается пальпировать семенные пузырьки в положении больного стоя, с небольшим наклонением туловища вперед. Когда больной стоит и мочевой пузырь опорожнен или наполнен наполовину, основание пузыря имеет горизонтальную линию. Семенные пузырьки при этом не вертикальны, а горизонтальны и направлены в сторону крестцово-копчи-кового сочленения; они как бы охватывают прямую кишку спереди и лате-рально. При двия?ениях пальца в латеральную сторону ощущаются семенные пузырьки, которые относительно мобильны. Чтобы получить представление о верхней части пузырька, пальпирующий палец врача должен вначале обойти пузырек сзади, затем латерально и. наконец, прижать его к другой руке, которая в это время придавливает брюшную стенку больного в дорсальном направлении, медиальнее паховой связки (рис. 36).
Куперовские железы. Ректальное пальцевое исследование позволяет установить заболевания куперовских желез, чаще всего гонорейной этиологии. При ощупывании указательным пальцем, введенным в прямую кишку, и большим пальцем, расположенным на коже промежности, удается прощупать по обе стороны от средней линии в толще тканей промежности и впереди ануса лишь в случае их воспаления уплотненные увеличенные железы.
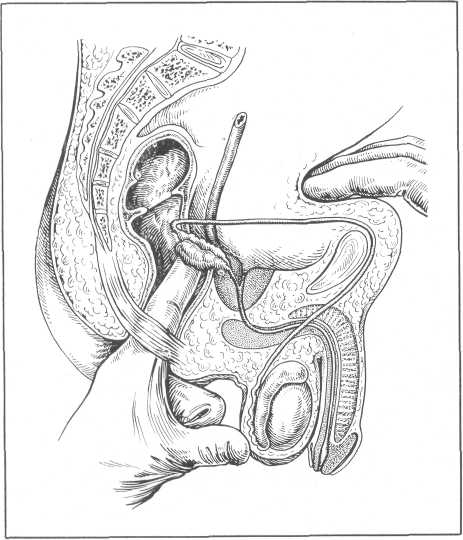
Рис. 36. Бимануальная пальпация семенных пузырьков (Lindlbom, Romanus).
Уретра. При пальпации мужской уретры (которая возможна почти на всем протяжении, кроме простатической ее части, а у женщин — на всем протяжении) удается определить наличие в ней камней, парауретраль-ных инфильтратов опухоли, дивертикула. Ощупывание мочеиспускательного канала иногда производят после предварительного введения в его просвет металлического бужа, что во многом облегчает исследование.
Врачу наряду с этим весьма важно видеть самый акт мочеиспускания у больного, предъявляющего те или иные жалобы на его расстройства. Это позволяет получить много ценного для правильной диагностики.
Органы мошонки. После ощупывания самой мошонки приступают к исследованию половых желез, пальпацию которых следует начинать со здоровой стороны. Прежде ощупывают яичко, затем придаток его и семенной канатик вплоть до наружного отверстия пахового канала. При отсутствии одного или обоих яичек в мошонке (вследствие порока развития) их следует искать в паховом канале.
На верхнезадней поверхности яичка располагается придаток его. Головка придатка соответствует верхнему полюсу яичка, а хвост придатка — нижнему полюсу. Семявыносящий проток находится в толще семенного канатика.
Увеличение мошонки чаще всего связано с заболеваниями яичка, его придатка, семенного канатика. Дифференциальную диагностику проводят между грыжей, варикоцеле, гидроцеле, гематоцеле, опухолью, специфическим и неспецифическим воспалительными процессами. Особенно важным в диагностике заболеваний органов мошонки является определение увеличения самого яичка и его придатка. Изолированное увеличение яичка имеет место при опухолях, гумме, а также при бруцеллезном его поражении; при последнем очень часто наблюдается сочувственная водянка. Не следует забывать, что за водянкой яичка может скрываться злокачественное новообразование его.
Увеличение придатка яичка в виде плотного узла чаще всего встречается при туберкулезном его поражении; в последующем вовлекается в специфический процесс семенной канатик, который может стать четко-образным. Для туберкулезного эпидидимита характерна тенденция к спаянию придатка с кожей мошонки, затем абсцедирование и, наконец, возникновение свища. При острых воспалительных процессах поражается придаток яичка, реже — и придаток и яичко; в таких случаях отграничить яичко от придатка невозможно.
Нередко на основании одной только пальпации решить вопрос о характере патологического процесса в органах мошонки бывает весьма трудным; поэтому диагностика порой оказывается возможной только во время операции с использованием метода срочной биопсии и гистологического исследования. Большую услугу оказывает диагностическая пункция яичка и его придатка с микроскопическим анализом пунктата.
Для решения вопроса о наличии опухолевого процесса в яичке или водянки оболочек яичка пользуются диафаноскопией. Ясное просвечивание содержимого оболочек яичка говорит в пользу водянки яичка, и, наоборот, отсутствие просвечивания указывает на новообразование: травматическое гематоцеле (наличие крови в полости tunicae propriae). При пункции гидроцеле, сопутствующего опухоли яичка, выпот часто оказывается слизисто-мутным с примесью крови.
При кисте-сперматоцеле, имеющей округлую форму, пункцией удается получить опалесцирующую жидкость, в которой находят сперматозоиды.
Для варикоцеле характерно утолщение семенного канатика и наличие в мошонке множественных извитых вен системы plexus pampiniformis. Половина мошонки, в которой находится варикоцеле, бывает опущена. Исследование надо производить в положении больного стоя. Наличие у больного правостороннего варикоцеле должно заставить врача подумать о новообразовании почки, равно как при варикоцеле с любой стороны, не исчезающем или не уменьшающемся при положении больного лежа.
Половой член. Наличие в кавернозных телах полового члена узловатых, пластинчатых безболезненных образований с четкими границами, весьма плотной консистенции характерно для фибропластической индурации члена — induratio penis plastica. «Это заболевание, иногда называемое болезнью Пейрони, приводит к деформации полового члена во время эрекции. Болезнь Пейрони следует дифференцировать от флебита кавернозных тел и метастатических опухолевых узелков в них. При флебите процесс носит диффузный характер, флебитические узелки резко болезненные; наблюдается nppi этом высокая температура. При раке полового члена бластоматозный процесс возникает в области головки его или крайней плоти.
Лимфатические узлы. Заболевания наружных половых органов весьма часто сопровождаются увеличением регионарных лимфатических узлов в паховой области, реже — в области скарповского треугольника. Наличие больших пакетов увеличенных лимфатических узлов в подвздошной области и пакетов парааортальных лимфатических узлов характерно для метастазов злокачественных опухолей яичка (семинома).
Исследование мочи
Для распознавания заболеваний почек, мочевых путей и половых органов большое значение имеют лабораторные исследования мочи.
Собирание и хранение мочи. Собирать мочу для лабораторного исследования надо до эндоуретрального, эндовезикального обследования больного, а не наоборот. Анализы мочи должны производиться повторно через разные промежутки времени, чем обеспечивается более правильное представление и о динамике болезненного процесса. Иногда имеется необходимость исследовать отдельные порции мочи, взятые в разное время суток; так, в моче больного уролитиазом обычно при движении, ходьбе возникает микрогематурия, тогда как при покое, ночью, микрогематурия отсутствует.
Количество мочи. У здорового человека суточное количество мочи равно в среднем 1500 мл. Для того чтобы правильно судить о диурезе, необходимо знать, каков был режим питания больного накануне и в день собирания мочи. Зная количество принятой больным жидкости, можно правильнее оценить возможную нолиурию или олигурию. В равной степени это касается и удельного веса мочи.
Цвет мочи. Свежевыделеыная моча в норме прозрачная, соломенно-желтого цвета. Прозрачность мочи зависит от наличия в ней растворимых пигментов или примесей. Имеется параллелизм между окраской мочи и ее удельным весом; чем интенсивнее окрашена моча, тем выше ее удельный вес, и наоборот. Из этого правила исключение лишь составляет моча при сахарном диабете, имеющая бледный цвет.
Удельный вес мочи. Моча здорового человека имеет в разное время суток различный удельный вес от 1010 до 1026. Лишь динамическое определение удельного веса мочи позволяет судить о функциональной способности почек.
Реакция мочи. Моча человека слабокислой реакции. Степень кислотности мочи обусловлена содержанием в ней свободных Н-ионов. В норме рН мочи колеблется между 5,0 и 7,0. Реакция мочи может меняться в зависимости от условий питания.
Реакция мочи легко и быстро может быть определена при помощи лакмусовой бумажки.
Запах мочи. Нормальная свежевыпущенная моча обладает характерным запахом. Запах нормальной, но постоявшей некоторое время на воздухе мочи становится аммиачным вследствие наступившего щелочного брожения.
Каловый запах мочи указывает на существование пузырно-ректального свища. Гнилостный запах свидетельствует о существовании в моче процессов гниения, распада опухоли или усиленного брожения мочи, например в дивертикуле мочевого пузыря. При ацетонурии моча приобретает запах гнилых яблок. Неприятный запах маркаптана отмечается в моче после приема внутрь больших количеств чеснока, хрена, спаржи.
Альбуминурия (протеинурия). Альбуминурия при урологических заболеваниях может быть ложной и истинной. Ложная альбуминурия обусловлена примесью к моче крови, влагалищных выделений, спермы, гноя. Весьма большое количество белка в моче наблюдается при амилои-дозе, нефрозе, а также при распаде опухолей мочевых органов.
Пиурия. Пиурия является кардинальным признаком любого воспалительного процесса в мочевой системе. Наличие свыше б—8 лейкоцитов в поле зрения при микроскопировании осадка мочи указывает на пиурию. Однако точные данные о количестве лейкоцитов в моче дает тест Каковского— Аддиса (см. ниже). Следует подчеркнуть, что отсутствие лейкоцитов в моче, имеющей щелочную реакцию, не говорит против пиурии, и, следовательно, не исключает воспалительного заболевания. В таких случаях необходимо анализ мочи повторить. Некоторые заболевания мочевого пузыря, проявляющиеся признаками воспаления, в своей патогенетической основе могут иметь аллергическую природу; в таких случаях в осадке мочи удается обнаружить много эозинофилов.
В каждом случае пиурии необходимо бактериологическое исследование мочи, позволяющее установить вид возбудителя воспаления. Вместе с тем в связи с широким назначением в настоящее время антибиотикотерапии часто оказывается необходимым произвести определение чувствительности микробов к отдельным видам антибиотиков (антибиограмма). Знание вида возбудителя воспалительного процесса и степени чувствительности его к отдельным видам как антибиотиков, так и химиопрепаратов позволяет применить подлинно патогенетическую терапию.
Для выявления бактериальной флоры производят посевы мочи на различные питательные среды. Нормальная моча условно считается стерильной, так как обычно при тщательно взятом посеве роста микробов на средах не бывает. Помимо посевов, для выявления вида возбудителя применяют и бактериоскопические методы, которые, однако, имеют меньшую диагностическую ценность.
При подозрении на туберкулез производят бактериоскопию осадка мочи по методу Циля либо флотацию, посев мочи на кровяную среду—по методу Прейса—Школьниковой. Последний метод является весьма ценным, так как позволяет сравнительно быстро получить результаты исследования (5—14 дней) и в большом проценте случаев обнаружить туберкулезные микобактерии. В диагностике мочеполового туберкулеза еще большую ценность представляет биологический метод путем прививки мочи больного морской свинке.
Бактериурия. Этот термин применим тогда, когда в моче находят большое количество бактерий при отсутствии в ней гноя. Моча может быть по виду прозрачной или мутной. Бактериями, вызывающими это явление, чаще всего являются —- В. coli communae, Staphylococcus, Streptococcus, Proteus vulgaris, В. lactis aerogenes.
Иногда в моче находят простейших — трихомонад, что чаще всего наблюдается у женщин, страдающих трихомонадным кольпитом и вагинитом. Трихомонады могут быть и у мужчин в уретре или простате.
Поскольку распознавание степени пиурии и бактериурии имеет исключительно большое значение для распознавания воспалительных заболеваний почек и мочеполовых органов, а также оценки результатов их лечения, приведем вкратце современные методы выявления пиурии и бактериурии, получающие за последние годы все более широкое применение.
МЕТОДЫ КОЛИЧЕСТВЕННОГО ОПРЕДЕЛЕНИЯ
ФОРМЕННЫХ ЭЛЕМЕНТОВ В МОЧЕ
При обычном методе исследования мочи далеко не всегда удается обнаружить пиурию. У подавляющего числа больных с помощью обычного метода исследования осадка мочи увеличенное количество лейкоцитов и других форменных элементов можно обнаружить только при значительно выраженном воспалительном процессе в почках и мочевых путях. Это обусловлено тем обстоятельством, что при обычном исследовании мочи не учитывается точно объем исследуемого препарата, количество мочи, выделенной больным, объем мочи, из которого получен осадок для микроскопического исследования, условия центрифугирования и площадь поля зрения микроскопа, а также другие факторы. Поэтому получаемые результаты при исследовании осадка мочи обычным методом являются далеко не точными. Еще в 1910 г. русский врач А. Ф. Каковский отмечал несостоятельность количественного определения форменных элементов в осадке мочи с помощью обычного метода. Он предложил исследовать форменные элементы в моче, собранной в течение 8 часов после сна, а все расчеты производить исходя из 100 мл мочи. Подсчет клеток он производил после центрифугирования мочи в специальных счетных гемоцитометрических камерах емкостью 10 или 100 мл3. Зная площадь поля зрения микроскопа и площадь камеры, определив среднее число клеток в поле зрения, можно математическим расчетом определить их количество во всем препарате. Этот весьма ценный метод исследования мочи при заболевании почек и мочеполовых путей не получил, однако, в свое время должного распространения.
В 1925 г. Addis предложил исследовать количество форменных элементов и цилиндров в осадке суточной мочи.
В настоящее время метод определения форменных элементов в осадке суточной мочи, известный как метод Каковского — Аддиса, широко применяется в лечебных учреждениях. От обычного исследования осадка мочи метод Каковского—Аддиса выгодно отличается тем, что при нем предусмотрены количество исследуемой мочи, условия центрифугирования и постоянство размеров препарата, т. е. стандартизация условий выполнения анализа.
А. 3. Нечипоренко (1961), сопоставляя данные обоих методов исследования мочи у больных, страдающих заболеванием почек, установил, что пиурия, определяемая методом Каковского—Аддиса в 100% случаев, выявляется обычным способом только у 30% больных.
Нормальные показатели форменных элементов в суточной моче, по данным Аддиса, следующие: эритроцитов 0—1 млн., лейкоцитов 0—4 млн., цилиндров 0—2000; по данным А. 3. Нечипоренко: эритроцитов 0—1 млн., лейкоцитов 0—2 млн., цилиндров 0-—20 000.
Исследование мочи по Каковскому—Аддису, произведенное в урологической клинике II Московского медицинского института у 910 больных острым и хроническим пиелонефритом, показало, что при остром пиелонефрите количество лейкоцитов в суточной моче, как правило, значительно превышало число эритроцитов и достигало 50—70 млн., а при хроническом пиелонефрите оказывалось намного ниже — 5—20 млн. При этом количество лейкоцитов в суточной моче при хроническом пиелонефрите не всегда соответствовало глубине морфологических изменений в почке, но больше отражало активность в ней воспалительного процесса.
Необходимо указать, что исследование осадка мочи по методу Каковского—Аддиса имеет существенные недостатки. Этот метод не позволяет установить источник пиурии, отличить пиурию при инфекции нижних мочевых путей от пиурии, обусловленной пиелонефритом. В связи с этим многие лечебные учреждения все чаще стали применять метод суправиталь-ной окраски лейкоцитов в осадке мочи, предложенный в 1949 г. Sternheimer и Malbin. Однако диагностическая ценность клеток Штернгаймера—Маль-бина весьма относительна, поскольку эти клетки у больных пиелонефритом далеко не всегда обнаруживаются.
Клетки Штернгаймера—Мальбина не являются специфическими; они возникают из „живых" активных лейкоцитов вследствие определенных условий, из которых наиболее важными являются соответствующее осмотическое давление мочи и осмотическая резистентность лейкоцитов. Активные лейкоциты крови, проникшие в мочу из очагов воспаления почечной ткани, принимают при определенных условиях вид, характерный для клеток Штернгаймера—Мальбина. Превращение активных лейкоцитов в клетки Штернгаймера—Мальбина может происходить в различных участках мочевого тракта (от ыефрона до мочевого пузыря) в результате воздействия на них ряда факторов; среди последних наиболее важным является изменение осмотических свойств мочи и осмотической стойкости лейкоцитов, попавших в мочу.
Активные лейкоциты, попадающие в мочу из почечной паренхимы при ее воспалении, далеко не всегда могут быть обнаружены в осадке центрифугированной мочи методом суправитальной окраски по Штернгаймеру— Мальбину. Учитывая это обстоятельство, В. С. Рябинский и В. Е. Родоман (1966) предложили другую методику исследования мочи для выявления в ней активных лейкоцитов путем добавления к осадку мочи дистиллированной воды с целью снижения осмотического давления.
Методика. К 0,5 мл центрифугированного осадка мочи добавляют 1 каплю водно-алкогольной смеси генцианвиолета и шафранина и 0,5 мл дистиллированной воды. Содержимое пробирки смешивают путем встряхивания и затем спустя 5 минут исследуют под микроскопом при увеличении в 800—900 раз. Нахождение в моче активных лейкоцитов — сег-ментоядерных нейтрофилов, окрашенных в светло-голубой цвет и увеличенных в размерах, в протоплазме которых возникает броуновское движение, указывает на наличие острого или активного хронического воспаления в почке или верхних мочевых путях.
В урологической клинике II Московского медицинского института при исследовании осадка мочи 77 больных острым пиелонефритом по общепринятой методике клетки Штернгаймера—Мальбина были обнаружены у 48 человек (60%), тогда как активные лейкоциты в осадке мочи, выявленные по методу Рябинекого и Родомана, обнаружены у 74 больных (96,1%). При исследовании осадка мочи 193 больных хроническим пиелонефритом клетки Штернгаймера—Мальбина были обнаружены у 47 (24,3%), в то время как активные лейкоциты в осадке мочи были обнаружены у 163 больных (84,5%). У 30 больных активные лейкоциты в моче отсутствовали в связи с отсутствием активного воспалительного процесса в почке. При исследовании мочи 95 больных острым и хроническим циститом ни разу не были обнаружены активные лейкоциты. Следовательно, отсутствие активных лейкоцитов в осадке мочи позволяет в большей степени исключить воспалительный процесс в почке и верхних мочевых путях. Метод выявления активных лейкоцитов в осадке мочи особенно ценен для диагностики хронического пиелонефрита, поскольку позволяет отдифференцировать пиурию при этом заболевании от пиурии, обусловленной циститом и уретритом.
В тех случаях, когда ни один из описанных выше методов не позволяет выявить скрытую пиурию у больных, проводят провокационный тест. Наиболее простым и безопасным для больного является преднизоло-новый тест, предложенный впервые Katz с сотрудниками в 1962 г.
Методика. Утром за час до исследования собирают у больного мочу (у женщин путем катетеризации, у мужчин — при обычном мочеиспускании после соответствующей обработки наружного отверстия уретры). Полученная моча служит для контрольного исследования. Затем медленно, в течение 3—5 минут, внутривенно вводят 30 мг преднизолона, разведенного в 10 мл физиологического раствора. Далее собирают в отдельную посуду 3 порции мочи с интервалами 1 час. Как в контрольной порции мочи, так и во всех порциях мочи, полученной после введения преднизолона, определяют содержание лейкоцитов, эритроцитов и цилиндров, а также исследуют осадок мочи на содержание активных лейкоцитов и клеток Штернгаймера—Мальбина. Введение преднизолона провоцирует выход „живых" resp. активных лейкоцитов из очага воспаления в почечной паренхиме в мочу. Активные лейкоциты могут появиться в моче только при наличии активного очага воспаления в почечной паренхиме. Вследствие этого преднизолоновый тест может быть с успехом применен для выявления активного воспалительного процесса в почке при латентном хроническом пиелонефрите. По тем же причинам он может служить методом оценки результатов лечения больных пиелонефритом. Преднизолоновый тест следует считать положительным при нарастании степени пиурии после введения преднизолона в 3 раза или выделения с мочой более 400 000 лейкоцитов за 1 час при условии наличия в осадке мочи значительного количества активных лейкоцитов.
МЕТОДЫ ОПРЕДЕЛЕНИЯ СТЕПЕНИ БАКТЕРИУРИИ
Не менее важное значение для диагностики воспалительных заболеваний почек, мочевых путей и половых органов имеет определение бактериурии и ее степени. Необходимо заметить, что наличие,небольшой бактериурии еще не говорит о воспалительном процессе в мочевых путях. Как показывают исследования Marple (1941), Brumfitt с сотр. (1961), А. Я. Пытеля и С. Д. Голигорского (1961), А. 3. Нечипоренко (1964) и др., бактериурия наблюдается часто у совершенно здоровых людей. Она может быть результатом загрязнения мочи постоянно вегетирующей микрофлорой мочеиспускательного канала во время акта мочеиспускания, внесения инфекции в мочевой пузырь при катетеризации или инструментальном исследовании мочевого тракта.
Вследствие этого обстоятельства исключительно большое значение приобрело определение степени бактериурии. Исследование Kass (1957), Merritt и Sanfor (1958), Guze и Kalmanson (1963) показали, что наличие в 1 мл мочи 100 000 микробов указывает на инфекцию в почке или мочевых путях, тогда как при загрязнении мочи количество бактерий никогда не достигает столь больших величин.
А. 3. Нечипоренко (1964), определяя степень бактериурии путем посевов мочи, установил, что о пиелонефрите можно говорить с уверенностью тогда, когда имеет место 50 000 микробов в 1 мл мочи.
Однако определение степени бактериурии, а также вида бактерий путем посевов мочи требует длительного времени, не менее 24—48 часов, и весьма трудоемко. Это обстоятельство привело к поискам простых, быстро выполнимых, дешевых и надежных методов определения степени бактериурии. Среди них весьма ценным оказался способ определения бактериурии с помощью химических веществ.
Химический метод определения степени бактериурии
Этот метод основан на изменении индикатора — трифенилтетразолий-хлорида при наличии активного метаболизма бактерий.
Впервые трифенилтетразолий-хлорид для определения степени бактериурии был применен Simmons и Williams в 1962 г. В Советском Союзе методика определения степени бактериурии была разработана в урологической клинике II Московского медицинского института (А. Я. Пытель, В. С. Рябинский и В. Е. Родоман, 1965, 1966).
Методика исследования. Вначале приготавливают основной раствор три-фенилтетразолий-хлорида (ТТХ). Поскольку восстановление ТТХ в трифе-нилформазан происходит только при щелочном рН, то в качестве растворителя используют насыщенный раствор двузамещенного фосфорнокислого натрия (Na2HPO4). Растворяют 750 мг ТТХ в 100 мл насыщенного раствора двузамещенногоф осфорнокислого натрия. Для приготовления рабочего раствора берут 4 мл основного раствора ТТХ и добавляют насыщенный раствор Na2HPO4 до 100 мл. Оба раствора стерилизуют фильтрацией через фильтр Зейца. Поскольку ТТХ чувствителен к действию света и тепла, растворы его хранят в темноте и на холоде. Основной раствор стабилен в течение 2 месяцев, рабочий — в течение 2 недель. Каждые 2 недели приготавливают свежий рабочий раствор ТТХ. Определение степени бактериурии с ТТХ производят следующим образом. Мочу собирают в стерильную посуду: у женщин путем катетеризации мочевого пузыря, у мужчин собирают среднюю порцию мочи в момент мочеиспускания. К 2 мл мочи в стерильной пробирке добавляют 0,5 мл рабочего раствора ТТХ и хорошо смешивают. Затем мочу инкубируют в течение 9 часов в термостате при температуре 37°. При наличии значительной бактериурии выпадает красный осадок трифенилформазана. Время появления и интенсивность красного осадка зависят от количества бактерий. Интерпретацию полученных результатов при данном методе исследования проводят через 6—9 часов инкубации путем сравнения данных со стандартной цветной шкалой.
По данным урологической клиники II Московского медицинского института, среди 463 больных острым и хроническим пиелонефритом у 83% реакция с ТТХ позволяла точно определить степень бактериурии. У 61% больных реакция с ТТХ была отрицательной, несмотря на наличие микробов в количестве от 100 000 до 1 млн. в 1 мл мочи по данным посева мочи. У 9% больных реакция с ТТХ была более слабой и не соответствовала степени бактериурии, установленной путем посевов мочи. Это можно объяснить тем, что рост бактерий подавлялся высокой концентрацией антибиотиков в моче в результате проводимого лечения.
Тест с ТТХ особенно ценен для выявления латентного пиелонефрита и оценки: результатов проводимого лечения.
Бактериоскопический метод определения степени бактериурии.
В урологической клинике II Московского медицинского института с 1964 г. применяется следующий метод бактериоскопического определения интенсивности бактериурии, широко внедряемый в практику других лечебных учреждений столицы (В. С. Рябинский и В. Е. Родоман, 1965).
Методика. 10 мл мочи больного, собранной в стерильную посуду, помещают в стерильную коническую градуированную пробирку емкостью 15 мл и центрифугируют в течение 5 минут при 2500 об/мин. После этого жидкость над осадком удаляют при помощи пипетки, оставляя только 0,5 мл осадка. Микропипеткой переносят 0,01 мл осадка мочи па предметное стекло и накрывают покровным стеклом размером 18x18 мм. Приготовленные препараты исследуют под микроскопом с помощью фазовоконт-растного устройства (ФК-4) при увеличении в 800 раз (объектив 40, окуляр 20). При данном методе исследования наличие одного или больше микробов в поле зрения микроскопа при увеличении в 800—900 раз указывает на содержание более 100 000 микробов в 1 мл мочи, т. е. наинфекцион-но-воспалительный процесс в почках или мочевых путях. При содержании 1000 микробов в 1 мл мочи обнаружить их путем микроскопии не удается.
В табл. 2 показано количество микробов, обнаруживаемое в 1 и 10 полях зрения микроскопа при исследовании осадка центрифугированной мочи, содержащей определенные количества микробов в 1 мл (увеличение 800 раз).
Применение данного метода определения интенсивности бактериурии у 521 больного пиелонефритом в урологической клинике II Московского медицинского института показали, что этот метод является довольно точным. Лишь в 12% случаев степень бактериурии была ниже той, которая определялась путем посева мочи.
ТАБЛИЦА 2
