
- •Рас. 23. Схема почечного клубочка (Bargmann).
- •Воточного поворотного множителя
- •Состав некоторых веществ в плазме крови и в моче в процентах
- •Яичком и надпочечником (Nelson).
- •Количество микробов, обнаруживаемое в 1 и 10 полях зрения микроскопа
- •Зависимость количества колоний в различных секторах чашки Петри от интенсивности бактериурии
- •Артериографическая фаза в норме.
- •Метастазы рака мочевого пузыря в лимфатические узлы по ходу подвздошных сосудов (Alberti).
- •Жизни плода (Kelly- Burnam).
- •Транслюмбальная почечная ангиограмма. Артериографическая фаза.
- •Двусторонняя пиелограмма. Снимок сделан на одной пленке при вдохе и выдохе.
- •Почечная ангиограмма по Сельдингеру.
- •Рас. 149. Разрезы для вне-брюшного обнажения почки.
- •II. Опухоли почечной лоханки и мочеточника
- •Селективная почечная ангиограмма. Нефрографическая фаза.
- •Рас. 205. Этапы трансабдоминальной нефрэктомии.
- •Puс. 210. Рак стенки солитарной кисты почки.
- •Обзорная рентгенограмма (наблюдение в. Д. Грунд).
- •Нефрогенной гипертонии (см. Рис. 239).
- •Оглавление
- •Для заметок
Puс. 210. Рак стенки солитарной кисты почки.
3. Кисты почек при туберкулезе встречаются нередко. Однако практическое значение имеют множественные кисты в туберку-лезно пораженной почке, которую необходимо дифференцировать от туберкулеза поли-кистозных почек. В этиологии возникновения кист при туберкулезе важная роль принадлежит вторичному пиелонефриту, а также склеротическим процессом в паренхиме поч ки. Над поверхностью почки наряду с кавернами выступают кисты с серозным содержимым, диаметр которых не превышает 1—2 см. При таком сочетании кист и туберкулеза почки, особенно в тех случаях, когда туберкулезных каверн меньше, чем кист, и при двустороннем процессе, проведение дифференциальной диагностики с поликистозом почек может быть затруднено.
Лечение приобретенных, вторичных, кист как при опухоли, так и при туберкулезе и пиелонефрите связано с терапией основного заболевания.
ГИДРОКАЛИКОЗ (КИСТА ЧАШЕЧКИ)
Гидрокаликоз представляет собой ретенционное расширение чашечки в результате затрудненного оттока мочи из нее (рис. 211). Последнее возникает вследствие патологических процессов, развивающихся в области шейки чашечки. Причиной гидрокаликоза может быть также дисфункция мышечного сфинктера шейки чашечки (А. Я. Пытель, 1959; VanGulik, 1959). Моча, скапливаясь в чашечке, вызывает шаровидное расширение ее, которое по внешнему виду напоминает кисту. Содержимое ее, как правило, — мутная моча. Часто в полости кисты находят множество мелких конкрементов. 3. С. Вайнберг (1959) описал наблюдение, когда в полости гидрокаликоза на операции было найдено 22 мелких конкремента. Нами был оперирован больной 22 лет по поводу гидро-калршоза левой почки. На операции из полости кистозно расширенной чашечки удалены 48 конкрементов; размеры камней от 0,8 до 0,2 см.
Гидрокаликоз необходимо дифференцировать от лоханочной кисты, что обычно не представляет затруднений, если помнить, что при гидрокаликозе стенка чашечки резко изменена, полость ее расширена вследствие сужения или облитерации шейки чашечки, тогда как при лоханочной кисте шейка и сама чашечка не изменены.
Клинически гидрокаликоз проявляется тупыми болями в области почки, пиурией и гематурией. Иногда боли в области почки могут носить характер почечных колик.
На обзорной рентгенограмме при наличии камней определяются тени конкрементов. На ретроградной пиелограмме отмечается дефект наполнения с ровными, округлыми краями. В некоторых случаях на пиелограммах имеет место затекание контрастного вещества через суженную узкую шейку в шаровидную полость. На экскреторных урограммах можно обнаружить скопление контрастного вещества в шаровидно расширенной чашечке.
Лечение — оперативное. После обнажения почки и определения размеров и локализации кисты последнюю вскрывают и содержимое ее удаляют. Производят ревизию области шейки чашечки.
Вначале остро, затем тупо шейку широко раскрывают так, чтобы полость чашечки достаточно хорошо соединялась с лоханкой. Края стенки кистозно расширенной чашечки сшивают узловатыми кетгутовыми швами. К нижнему полюсу почки на 3—4 дня подводят резиновый марлевый тампон и дренажную трубку. Прогноз после операции и отдаленные результаты лечения вполне благоприятны.
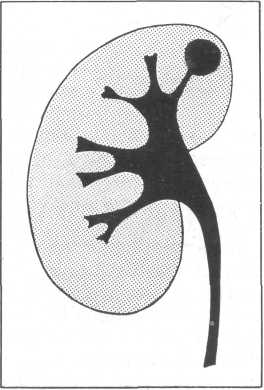
Рис. 211. Схема гидрокаликоза
МУЛЬТИЛОКУЛЯРНАЯ КИСТА
Большим источником путаницы в диагностике поликистозной и мультики-стозной почки является мультилокулярная киста. Одни авторы, описывая мультилокулярную кисту (Campbell, 1957, и др.), на самом деле описывали одностороннюю мультикистозную почку, в то же время другие авторы (Л. С. Огородникова, 1949; Schwartz, 1936, и др.), описывая случаи поликистозной и мультикистозной почки, фактически описывали случаи мульти-локулярной кисты. Spence (1955), Parkkulainen с сотр. (1959) подробно описали клиническую и патологоанатомическую картину мультилокулярной кисты почки. Диагноз мультилокулярной многокамерной кисты должен основываться на сочетании следующих признаков:
1) киста должна быть односторонней;
2) многокамерной;
3) солитарной;
4) не должна сообщаться с лоханкой;
5) полости отдельных кист не должны сообщаться друг с другом;
6) в отличие от поликистозной почки в стенке камер должна отсутствовать почечная паренхима;
7) киста поражает одну часть почки, в то время как остальная сохранившаяся почечная паренхима обычно не изменена.
Мультилокулярная многокамерная киста является следствием аномалии эмбрионального развития почки. Кистозно-диспластический процесс ограничивается одной частью почки, в то время как остальная часть почки развивается нормально. При этом чаще в одном из полюсов почки обнаруживается кистозно измененный участок, напоминающий одну большую кисту. Однако на разрезе она оказывается многокамерной, разделенной множеством перегородок. Кистозно измененный участок почки может захватить значительную часть почки. Мультилокулярная киста почки встречается весьма редко. С 1892 по 1966 г. в литературе описано 24 случая мультилокулярной кисты почки. М. Д. Джавад-Заде (1964) наблюдал больную 52 лет, поступившую в клинику с диагнозом: поликистоз или опухоль почки. Ангиографически поликистоз был отвергнут и установлено кистоз-ное поражение верхних двух третей только левой почки. На операции обнаружена мультилокулярная киста левой почки с атрофическими изменениями в оставшейся одной трети почки. Произведена нефрэктомия. Больная выздоровела.
Судя по данным литературы, лечение больных с мультилокулярной ки-стозной почкой заключается в нефрэктомии. Однако при сохранении достаточного количества функционирующей паренхимы почки, а также при функциональной недостаточности или отсутствии контралатеральной почки оперативное вмешательство должно быть ограничено иссечением кисты.
Прогноз вполне благоприятный.
МУЛЬТИКИСТОЗНАЯ ПОЧКА
Мультикистозная почка является врожденной аномалией, при которой почечная паренхима на большом протяжении или полностью замещается кистами неправильной формы и различной величины (рис. 212). Двусторонняя такая аномалия почек, как правило, несовместима с жизнью. Поэтому двусторонняя мультикистозная почка обнаруживается у мертворожденных или новорожденных, умерших вскоре по рождении.
Этиопатогенез мультикистозной почки можно объяснить более правильно с точки зрения дуалистической теории развития почек. В процессе эмбриогенеза экскреторный отдел (мочеточник, лоханка, чашечки, собирающие прямые канальцы) постоянной почки человека образуется из протока мезонефроза, а секреторный аппарат (клубочки, извитые канальцы) — из промежуточной мезодермы (метанефрогенной ткани). От правильного слияния этих двух закладок зависит нормальное развитие постоянной почки. Мультикистозная почка образуется вследствие полного неслияния обоих зачатков или же отсутствует закладка экскреторного аппарата и развивается только секреторный аппарат постоянной почки. При этом развивающаяся метанефрогенная ткань продуцирует мочу, которая скапливается и тем самым способствует образованию различных размеров кисты. Parkkulainen с сотр. (1959) у 4 детей, оперированных по поводу мульти-кистозной почки, произвел исследование содержимого кист. Жидкость, содержащаяся в кистах, является фильтратом давно функцонировавших клубочков с той или иной степенью реабсорбции в канальцах. Уже к концу внутриутробной жизни происходит почти полное замещение кистами метанефрогенной ткани. Если имели место закладки мочеточника, лоханки, чашечек, то они вследствие неслияния с секреторным аппаратом и „бездействия" постепенно атрофируются.
Поликистоз почек — заболевание двустороннее и часто имеет наследственный характер. Одностороннее кистозное поражение — ото в большинстве случаев мультикистозная почка, заболевание, не передающееся по наследству.
Различают два варианта расположения мочеточника мультикистозной почки: 1) мочеточник атрофичен и слепо заканчивается, не доходя до мочевого пузыря. В этих случаях в пузыре не имеется устья мочеточника; 2) устье мочеточника мультикистозной почки располагается в пузыре на обычном месте, но при заполнении контрастным веществом мочеточника последний слепо заканчивается в области лоханки.
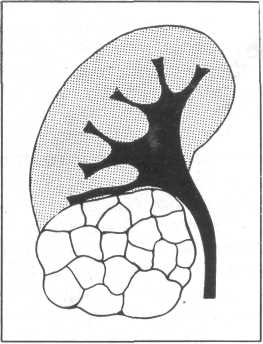
Рис. 212. Схема мультикистозной почки.
Макроскопически мультикистозная почка состоит из множества (до 20 и более) различной формы и размеров кист. Кисты обычно заполнены жидкостью прозрачного или соломенно-желтого цвета. Между кистами находится рыхлая соединительная ткань. У взрослых часто отмечается обызвествление стенок кист; иногда обнаруживаются очаги костной ткани и хряща (В. Е. Кузьмина, 1955; Fine и Burns, 1959). Описаны случаи нагноения кист, а также опухоль мультикистозной почки (Charles, 1935). Мочеточник в большинстве случаев либо отсутствует, либо он атрофичный или рудиментарный. Сосудистая ножка как таковая отсутствует.
При микроскопическом исследовании кисты выстланы однослойным кубическим эпителием, а стенки их состоят из фиброзной ткани, иногда с участками гиалиноза и очагами кальцинации. В некоторых препаратах вблизи центра кистозной массы обнаруживают маленькие участки, содержащие островки почечных канальцев или недоразвитое, эмбриональное строение с хорошо выраженной межуточной соединительной тканью. Участки кальцинации или костной и хрящевой ткани обычно находят в мультикистозных почках, удаленных у взрослых больных.
Односторонняя мультикистозная почка как у детей, так и у взрослых всртечается весьма редко. Fine и Burns (1959) собрали из зарубежной литературы описание 48 случаев и добавили свои 6 наблюдений односторонней мультикистозной почки. Fransvea и Papadia (1959) описали наблюдение, касающееся мальчика 9 месяцев с односторонней мультикистозной почкой, излеченного нефрэктомией. В отечественной литературе по одному наблюдению односторонней мультикистозной почки описали В. С. Галкин (1936), В. Е. Кузьмина (1955). М. Д. Джавад-Заде (1964) наблюдал 2 больных с односторонней мультикистозной почкой. В обоих случаях с хорошим исходом была произведена нефрзктомия. Всего в литературе до 1964 г. описано 72 случая мультикистозной почки.
Правильно проведенная дифференциалыюя диагностика между мультикистозной и поликистозной почкой имеет весьма важное не только диагностическое, но и прогностическое значение. Эти два заболевания с различным этиопатогенезом и клиническим течением требуют к себе правильного подхода при выборе оперативного вмешательства. В то же время как нефрэктомия при мультикистозной почке является показанной и благоприятно отражается на состоянии больных, при поликистозе почек она как органоуносящая операция не только противопоказана, но и опасна для жизни больного. Исключением лишь является раковое поражение и пионефроз поликистозной почки, когда нефрэктомия оказывается жизненно необходимой.
Клинически односторонняя мультикистозная почка часто проявляется не вполне характерными симптомами и случайно может быть обнаружена при обследовании или на вскрытии. Иногда больные отмечают приступообразные или тупые боли в области подреберья или поясницы. Обычно отсутствует повышение температуры, гематурия, пиурия. Повышения артериального давления у больных с мультикистозной не наблюдается, в то время как эти симптомы часто встречаются у больных поликистозом почек. У некоторых больных наблюдаются боли в области живота, метеоризм, что, по-видимому, объясняется сдавлением большой мультикистозной почкой прилежащих петель кишечника. У больных мультикистозной почкой нередко находят аномалии развития и со стороны других органов. Из описанных в литературе 72 случаев у 19 больных имела место врожденная аномалия и других органов. При пальпации в глубине подреберья или боковой половине живота удается определить эластическое, дольчатое, подвижное и безболезненное опухолевидное образование.
При цистоскопии имеет место отсутствие устья мочеточника мультикистозной почки или маленькое углубление на месте устья. Весьма редко обнаруживают устье мочеточника; последний в таком случае обычно оканчивается слепо ниже места соединения его с рудиментарной почкой. У взрослых на обзорной рентгенограмме мочевых путей в области почки обнаруживают кальцинированные участки.
На экскреторных урограммах, как правило, отсутствует функция и тень мультикистозной почки при хорошей функции контралатеральной почки.
Ценными для диагностики являются аортография и пресакральный пневморетроперитонеум. Нормальная ангиограмма и тень почки отмечаются на здоровой стороне и отсутствуют на стороне поражения.
Обнаруженная до операции или же в ходе операции мультикистозная почка подлежит удалению. Прогноз после операции и отдаленные результаты вполне благоприятны.
ГУБЧАТАЯ ПОЧКА
Заболевание характеризуется наличием множественных мелких кист в почечных пирамидах. В литературе данная болезнь именуется различно: мультикистоз мозгового вещества, врожденная кистозная дилятация собирательных канальцев почки и медуллярная губчатая почка, кистозное расширение почечных пирамид и просто губчатая почка. Lenarduzzi в 1939 г. первый применил термин „губчатая почка", и в настоящее время этот термин принят повсеместно.
Этому кистозному заболеванию почечных пирамид в зарубежной литературе посвящено много статей, многие из которых суммированы в монографии Cacchi (1960).
В отечественной литературе имеются сообщения о губчатой почке М. Д. Джавад-Заде (1964), А. Я. Пытеля и С. Д. Голигорского (1968) и др. Всего по 1968 г. в зарубежной и отечественной литературе опубликовано 274 случая губчатой почки.
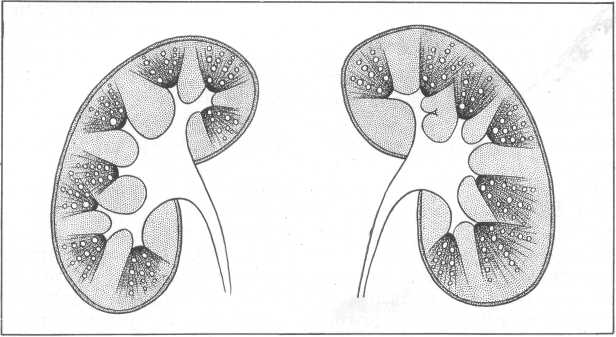
Рис. 213. Схема губчатой почки.
Губчатая почка имеет нормальную окраску и гладкую поверхность. На разрезе в области пирамид обнаруживают значительное количество мелких кист или полусферических мелких полостей диаметром от булавочной головки до 3 мм. Кисты локализуются исключительно в зоне мальпигиевых пирамид, не затрагивая кортикальное вещество почки. Некоторые кисты выступают в полость чашечек в зоне сосочков. Кисты неравномерно, чаще радиарно, разбросаны по всей поверхности пирамид и придают им вид губки, откуда и название этого заболевания (рис. 213). В полости некоторых кист содержатся мелкие камни или песок, чаще темного цвета.
Кортикальное вещество почки имеет толщину несколько меньше, чем в норме. Бертиниевы колонны сдавлены между пирамидами. Слизистая оболочка лоханки и чашечек обычно не изменена.
У большинства больных заболевание почек двустороннее. Преимущественно болеют мужчины. Основные симптомы заболевания: гематурия, боль в поясничной области, почечная колика и пиурия. Макро- или микрогематурия встречается в 85% случаев. Причиной почечной колики могут быть камни, прорвавшиеся через стенку кисты в полость лоханки. Заболевание иногда осложняется инфекцией и вызывает нарушение со стороны мочеиспускания. Функциональная способность почек длительный период остается нормальной. При присоединении инфекции в случае камнеобразования и нарушения проходимости верхних мочевых путей функция почек нарушается.
Диагноз губчатой почки основывается на рентгеновском исследовании. Lindvall (1959) дал подробное описание рентгенологической картины губчатой почки.
На обзорных рентгенограммах в области почек иногда определяются тени обызвествлений в зоне медуллярного вещества. На экскреторных урограммах в области сосочков бывает видна целая серия маленьких полостей соответственно мозговому веществу; это дает изображение в виде пор губки.
При гистологическом исследовании каких-либо особых изменений со стороны канальцев и клубочков не обнаруживается, но вокруг кистозно измененных пирамидок имеется значительная соединительнотканная реакция. Губчатая почка является аномалией эмбрионального развития почки, несколько близкая по этиопатогенезу с поликистозом почки, хотя в клиническом течении и по патологоанатомической картине губчатая почка во многом отличается от поликистозной болезни почек.
Для губчатой почки характерны: 1) равномерное кистозное поражение почек; 2) малая величина кист с радиарным расположением их в медуллярном веществе, вследствие чего поверхность и размер почек бывает неизмененными; 3) величина кист увеличивается постепенно по направлению к центру и достигает обычно 2—4 мм в диаметре; кисты не содержат никаких продуктов секреции и разгорожены паутинообразной сеткой в виде „губки". Внутри эпителия или в просвете кист нередко можно увидеть мукопротеиновые капли. Почечная лоханка при этом макроскопически нормальная.
Больные губчатой почкой в неосложненных случаях не нуждаются в лечении. При тотальной гематурии проводят лечебные мероприятия, направленные на гемостаз (переливание крови, промывание почечной лоханки раствором азотнокислого серебра и др.). Лишь при угрожающей жизни гематурии, а также в случаях острого пиелонефрита при безуспешности консервативной терапии показано оперативное вмешательство. При мигрирующих конкрементах, которые вызывают частую закупорку верхних мочевых путей, показано удаление камней оперативным путем.
Поликистоз почек
Поликистоз почек справедливо считают наиболее тяжелой аномалией развития мочевой системы.
Поликистоз почек — двустороннее заболевание со своеобразной клинико-анатомической картиной, идентичной как для детей, так и для взрослых. Односторонний истинный поликистоз почек — исключительно редкое заболевание. В клинико-анатомической картине болезни различают две формы поликистоза почек: при первой, встречающейся наиболее часто, почки весьма больших размеров, причем вес их может достигать вместе 4—5 кг. В одном наблюдении М. Д. Джавад-Заде (1964) на вскрытии были обнаружены гигантские поликистозные почки весом 9800 г.
При второй форме почки не увеличены, а даже несколько уменьшены, как бы гипопластические. Это во многом, по-видимому, зависит от давности и степени развития воспалительных изменений в поликистозных почках.
Иногда данное заболевание называют поликистозной дегенерацией почек, что является неправильным, так как оно не отображает сущность болезненного процесса и вносит путаницу. Причиной образования кист является не перерождение, а нарушение эмбриогенеза почек. Правильным названием данного заболевания является „поликистоз почек".
Анализ литературы последних трех десятилетий показывает, что поликистоз почек у взрослых наблюдается один раз на 350—400 аутопсий и у одного больного среди 150—200 стационарных урологических больных, притом значительно чаще, чем в прежние десятилетия, что следует объяснить более совершенной диагностикой. В урологической клинике II МОЛ-МИ на протяжении 15 лет наблюдали 192 больных поликистозом почек (М. Д. Джавад-Заде, 1964).
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Среди предложенных теорий этиопатогенеза почечного поликистоза можно выделить следующие:
1) воспалительно-ретенционная теория;
2) теория новообразовательная;
3) теория сифилитическая;
4) теория нарушенного эмбрионального развития почек. Воспалительно-ретенционная теория выдвинута
Virchow в 1856 г. Virchow вначале считал, что кистозные изменения в почках обусловлены отложением мочекислых солей в канальцах, в результате чего образуется закупорка, ведущая к возникновению кист. Позже Virchow; (1869) утверждал, что к фиброзу и закупорке канальцев приводит воспалительный процесс, чаще в области сосочка (папиллит). Petterson (1903), производя экспериментальные исследования на кроликах путем перевязки почечных сосочков, установил, что после перевязки папилл развивается лишь расширение канальцев, сопровождающееся атрофией, сама же почка сморщивалась и не была похожа на поликистозную почку. Воспалительно-ретенционная теория в настоящее время почти никем не поддерживается.
Прогрессирующий рост поликистозных почек, напоминающий опухолевидный, побудил некоторых исследователей считать, что в основе поликистоза почек лежит неопластический процесс. Согласно этой теории, развитие кист ночек идет по типу аденокистом, аналогично адено-кистомам яичника, грудной железы и других органов. Однако дальнейшие клинические наблюдения, а также гистологические исследования отвергли новообразовательную теорию возникновения поликистозной болезни почек.
На роль врожденного сифилиса в возникновении поликистоза почек указывали Palacio (1923), С. И. Телятников (1936) и др.
В настоящее время так называемая сифилитическая теория возникновения поликистоза почек превалирующим большинством исследователей отвергается.
Наибольшее внимание представляет теория нарушенного эмбрионального развития почек в возникновении поликистоза почек. Большинство исследователей считает, что в основе этиопатогенеза поликистозной почки лежит неправильный онтофилогенез, заключающийся в несвоевременном и ненормальном соединении экскреторного и секреторного аппаратов.
Norris и Hermann (1941) провели тщательные гистологические исследования поликистозных почек как у младенцев, так и у взрослых. Ими было установлено, что в течение значительного периода внутриутробной жизни почки, ставшие впоследствии поликистозными, развивались нормально, и лишь только после того, как наступало дифференцирование метанефроген-ной бластомы и смещение ее сегментов, возникало развитие кист в сегментах отдельных нефронов. Изменения эти носят дегенеративный характер, напоминая стадию нормальной дегенерации мезонефроза и нормальных рудиментарных элементов метанефроза. В поликистозных почках нередко встречаются ненормально сохранившиеся элементы метанефроза в различной стадии. Это объяснение применимо для большинства врожденных аномалий, связанных с поликистозом почек, и соответствует наследственному характеру заболевания.
В норме в процессе эмбриогенеза почек происходит полное и своевременное слияние прямых и извитых канальцев, т. е. идет правильное формирование нефрона.
При поликистозе почек имеет место неправильное формирование нефрона, так как в процессе эмбриогенеза происходит неполное и неправильное слияние прямых и извитых канальцев многих нефронов. Такое ненормальное слияние экскреторного и секреторного аппарата почек вызывает затрудненный отток провизорной мочи из проксимальных отделов нефрона. В результате повышенного давления выше места препятствия происходит вначале расширение канальцев, а в дальнейшем образование мелких кист. Если имеется полное неслияние прямых и извитых канальцев, то образуются большие кисты. Поэтому обычно в поликистозных почках наряду с множественными мелкими кистами, расположенными поверхностно, имеются и большие кисты. В постэмбриональном периоде в процессе прогрессирова-ния кистозных изменений важную роль играет и наличие пиелонефрита в поликистозных почках. Хронический воспалительный процесс при поликистозе вызывает разрастание межуточной ткани, сдавление канальцев, что в свою очередь еще более затрудняет отток мочи в кистовно измененном нефроне. В дальнейшем это приводит к гибели нефрона и образованию больших кист.
Наряду с аномально развитыми нефронами могут наблюдаться вполне правильно сформировавшиеся нефроны. Этим объясняется, что в ранних стадиях в поликистозных почках, не пораженных пиелонефритом, как правило, между кистами имеются участки неизмененной почечной паренхимы.
Итак, среди существующих теорий возникновения поликистоза почек наиболее приемлемой является теория нарушенного эмбрионального развития почек.
Весьма часто одновременно с поликистозом почек наблюдается у больных поликистоз печени, что объясняется тесными функционально-морфологическими корреляциями этих органов в процессе онтофилогенеза.
Изучение роли наследственности в возникновении этой болезни заслуживает особого внимания. При тщательном собирании анамнеза приходится часто констатировать факт наличия поликистоза почек у членов семьи и у родственников больных.
Первая монография, посвященная вопросу о наследственном характере поликистоза почек, принадлежит Arrigoni, Cresseri и Lovati (1954); эта работа основана на небольшом материале, охватывающем анализ 24 больных поликистозом почек.
Higgins (1952) обследовал членов семей 94 больных поликистозом почек. У членов семей 34 больных имелось аналогичное заболевание почек. Higgins приходит к выводу, что роли наследственности в диагностике поликистоза почек принадлежит одно из ведущих мест.
Fergusson (1949), используя литературные данные, описал 84 семьи, где было 307 больных поликистозом почек. Собственные наблюдения автора охватывают 18 больных; в 6 семьях была отмечена поликистозная болезнь почек у взрослых и у 3 новорожденных. Наиболее крупной работой по данному вопросу является монография Dalgaard (1957); он суммировал многочисленные собственные наблюдения поликистоза почек у членов семей в нескольких поколениях (у 108 членов семьи выявлен был поликистоз почек).
М. Д. Джавад-Заде (1964) обследовал 223 членов семей 83 больных почечным поликистозом. Обследованию подвергались отец, мать, братья, сестры и дети больных. У 48 членов семьи 46 больных нам удалось выявить поликистоз почек. У 36 больных поликистоз почек был унаследован по материнской линии. В этом отношении заслуживает внимания одна семья, где двое родных сестер были оперированы по поводу поликистоза почек, мать их, страдавшая поликистозом почек, умерла в возрасте 50 лет, а третья сестра этих больных находится под наблюдением также по поводу почечного поликистоза, протекающего без осложнений.
Чрезвычайно трудным в вопросе наследственности является выяснение закономерности и характера наследования поликистоза почек в разных поколениях.
Попытка проведения подсчета мутаций при поликистозе почек при помощи предложенной формулы DaJgaard (1957) также не может разрешить этот вопрос. Поликистоз почек в известной степени имеет черты возникновения мутации. Правильное определение частоты мутаций поликистоза почек, возможность управления качественной стороной мутаций, позволяющей изменить их первоначально возникшие болезнетворные свойства, является проблемой, которая должна быть разрешена в ближайшем будущем.
МОРФОЛОГИЯ ПОЛИКИСТОЗА ПОЧЕК
Внешний вид поликистозных почек по своей форме и по размерам весьма разнообразен (рис. 214). Однако характерным для всех поликистозных почек является наличие не поверхности и в паренхиме их множества различных размеров кист.
Поверхность почек на разрезе представляет собой рисунок равномерно расположенных различного диаметра полостей, напоминающих пчелиные неправильные соты. В больших же поликистозных почках по поверхности можно видеть наряду с мелкими кистами довольно крупные кисты (до 6—8 см в диаметре), которые обычно локализуются в одном из полюсов. Сравнительно редко большие кисты локализуются в глубине паренхимы и у ворот почки. В последнем случае эти кисты могут вызвать гемодинамические расстройства в почке; не исключена возможность, что они могут оказать влияние на возникновение нефрогенной гипертонии.
Между кистами имеется прослойка почечной паренхимы. В зависимости от наличия и давности процесса количество неизмененной паренхимы может быть то больше, то меньше. Общий вид поли-кистозной почки сравнивают с „гроздью винограда". Жидкость в кис-тозных полостях чаще бывает прозрачной, при кровоизлиянии в кисту цвет жидкости принимает бурую окраску, а при воспалении обнаруживается гной. Не нагноившиеся кисты наполнены жидкостью, содержащей элементы мочи (мочевину, мочевую кислоту, соли, холестерин), в других случаях содержимое представляет желеобразную или замазкообразную массу.
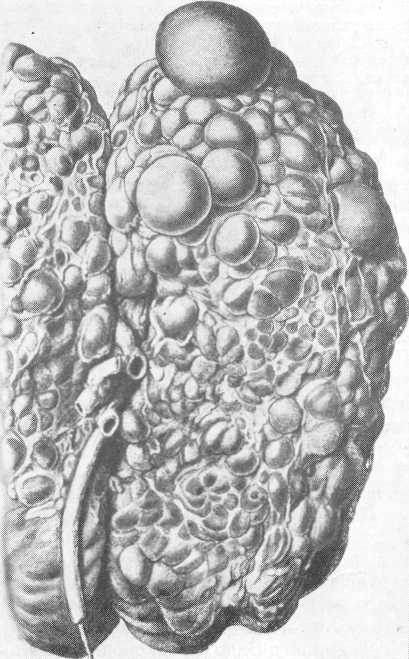
Рис. 214. Поликистозная почка (Israel).
При микроскопии содержимого не нагноившихся кист находят единичные лейкоциты, эритроциты, эпителиальные клетки, сферические гиалиновые тельца, кристаллы мочевой кислоты или щавелевокислого кальция.
Микроскопическое исследование кист показывает, что внутренняя их поверхность выстлана кубическим, а иногда уплощенным эпителием. Эпителий в более крупных кистах на большом протяжении бывает спущенным. Нередко обнаруживается разрастание эпителиальных элементов в виде полипоза, что, по-видимому, связано с хроническим воспалительным процессом в стенке кисты. Большинство полостей обычно заполнено стекловидного блеска гомогенной массой, окрашивающейся гемотоксилином в интенсивно фиолетовый цвет. При нагноении кист определяется скопление лейкоцитов в белковом содержимом кисты. Стенки кист состоят из очень тонкого слоя плотной соединительной ткани, которая представляет местами между большими кистами единственную перегородку. Кое-где в таких перегородках между кистами имеются остатки почечной паренхимы. Паренхима вокруг мелких кист обычно сохранена в большей степени. Мочевые канальцы находятся в различной степени расширения.
Вокруг крупных артериальных сосудов в почечной ткани имеются нервные пучки с повышенной аргентофильностью волокон, что указывает на явления начальной стадии дегенеративных изменений в них. Нервные пучки преимущественно состоят из безмя-котных волокон с небольшой примесью мякотных. В стенках небольших кист встречаются мелкие нервные пучки, состоящие из безмякотных волокон, распространяющиеся преимущественно в гладких мышцах. Безмякотные нервные волокна обнаружены были и среди канальцев. В тонких мякотных волокнах, расположенных в стенке кист,находят дегенеративные изменения, выражающиеся в повышенной аргентофильности и даже распаде отдельных волокон.
В поликистозных почках имеется малое количество нервных элементов, хотя степень импрегнации видимых нервных пучков и волокон весьма хорошая. Ото позволяет высказать мысль, что при поликистозе почек, пораженных в 86% пиелонефритом, весьма быстро наряду с другими тканями изменяются и гибнут нервные элементы. По нашему мнению, гибель нервных приборов в поликистозной почке, по-видимому, обусловлена в первую очередь аноксией на почве ишемии почечной ткани.
СОЧЕТАНИЕ ПОЛИКИСТОЗА НОЧЕК С ДРУГИМИ АНОМАЛИЯМИ
Поликистозная болезнь почек может сочетаться с аномалиями других органов. Сочетание аномалий является нередкой находкой при патолого-анатомических вскрытиях. У большинства умерших детей, болевших поли-кистозом почек, аномалии других органов столь велики, что несовместимы с жизнью.
У взрослых сочетание поликистоза почек с аномалиями других органов вследствие совместимости их с жизнью может встретиться в любом возрасте.
Поликистоз почек нередко сочетается с поликистозом печени, поджелудочной железы, селезенки, легких, яичников, а также аневризмой мозговых артерий и др.
Среди всех аномалий, сочетающихся с поликистозом почек, наиболее часто встречается поликистоз печени. Dalgaard (1957) на 173 аутопсии в 75 случаях наблюдал сочетание поликистоза почек с поликистозом печени. М. Д. Джавад-Заде (1964) среди 29 вскрытий лиц, умерших от поликистоза, в 11 случаях обнаружил сочетание поликистоза почек с поликистозом печени.
Сочетание поликистоза почек с поликистозом поджелудочной железы М. Д. Джавад-Заде наблюдал в 2 случаях, a Dalgaard (1957) ни разу не обнаружил такого сочетания аномалий.
Поликистоз почек и аневризму мозговой артерии среди 29 аутопсий М. Д. Джавад-Заде (1964) отметил в одном случае (смерть наступила от кровоизлияния в мозг); аневризма локализовалась в центральной мозговой артерии. Suter (1949) сообщил о 5 больных с сочетанием аневризмы мозговых артерий и поликистоза почек. Poutasse и Gardner (1954) наблюдали 3 таких больных, причем все они были молодые (до 30 лет) и поступили в клинику по поводу субарахноидального кровоизлияния.
Brown (1951), суммируя данные 11 245 вскрытий, установил у 36 умерших поликистоз почек и у 148 мозговые аневризмы, при этом у 6 умерших поликистоз почек сочетался с мозговыми аневризмами; все 6 больных умерли от субарахноидальных кровотечений. Sans (1950) описал 10 случаев интракраниалыюй аневризмы, обнаруженной на вскрытии; в 4 случаях имел место одновременно и поликистоз почек.
М. Д. Джавад-Заде (1964) наблюдал на аутопсии в одном случае поликистоз подковообразной почки, обе половины которой были равномерно кистозно изменены. Такое сочетание двух аномалий в почках — явление весьма редкое. О. И. Соколова (1954) описала случай резекции половины поликистозной подковообразной почки. Аналогичную операцию произвел В. И. Воробцов (1956) по поводу тотальной гематурии. Karlson (1946) и И. С. Болгарский (1961) описали по одному случаю поликистоза врожденной единственной почки. Allan-Smith (1958) у новорожденного, умершего вскоре после рождения, обнаружил единственную поликистозиую правую почку с эктопией мочеточника, который впадал в семенной пузырек.
Сочетание поликистоза почек с множественными кистами в легких описали Bocian и Liang (1955).
М. Д. Джавад-Заде наблюдал у одной больной 8 лет удвоение верхних мочевых путей слева и поликистоз почек. Аналогичное наблюдение описал А. В. Айвазян (1961). Т. В. Журавлева (1963) наблюдала больного экстро-фией мочевого пузыря, у которого одновременно имелся и поликистоз почек.
Одной из основных причин летального исхода является почечная недостаточность. В то же время одним из главенствующих факторов, способствующих возникновению и прогрессированию почечной недостаточности при поликистозе почек, является пиелонефрит, который длительное время протекает латентно. Этому во многом способствуют особенности нарушенного кровообращения в почках, расстройство пассажа мочи, а также своеобразное гистологическое строение поликистозных почек.
Таким образом, для жизни больных опасно не столько наличие множественных кист в паренхиме почки, сколько их инфицирование и возникновение пиелонефрита.
У больных поликистозом почек имеется двоякий путь занесения инфекции и распространения ее в почке: 1) уриногенный и 2) гематогенный. Наиболее частым путем является гематогенный путь инфицирования. Возбудители инфекции — преимущественно кишечная палочка и стафилококк.
Пиелонефрит при поликистозе почек имеет место в 86% случаев и чаще бывает двусторонним. Нефрогенный характер гипертонии у больных поликистозом почек подтверждается обнаруженными гистологическими изменениями в почечных сосудах. Патогенез часто наблюдаемой артериальной гипертонии у больных поликистозом почек, по-видимому, аналогичен
патогенезу гипертонии у больных с хроническим пиелонефритом. Поэтому при выборе метода лечения гипертонии у больных поликистозом почек наряду с симптоматической терапией необходимо проводить лечение и пиелонефрита.
Причиной гематурии при поликистозе почек наряду с нарушением кровообращения нередко является некроз сосочков и деструкция в форникальных зонах чашечек.
СИМПТОМАТОЛОГИЯ
Поликистоз почек клинически проявляется общими и местными признаками.
Общими признаками являются: быстрая утомляемость, сердечно-сосудистые изменения (повышение артериального давления, боль в области сердца, загрудинные боли), боли в эпигастральной области, жажда. К местным проявлениям болезни относятся боли в поясничной области расстройства со стороны акта мочеиспускания, наличие прощупываемого опухолевидного образования.
Быстрая утомляемость часто обусловлена пиелонефритом. Обычно к концу рабочего дня больные ощущают большую разбитость, недомогание. Эти явления наблюдаются в течение длительного периода. Быстрая утомляемость и общая слабость особенно ярко выражены у больных, у которых поликистоз почек осложняется пиелонефритом и почечной недостаточностью.
Тупая боль в поясничной области — наиболее частый признак полики-стоза почек. Болевые ощущения у больных поликистозом почек обусловлены: 1) нарушением пассажа мочи; 2) нарушением кровообращения в почке и 3) воспалительными процессами в ней.
Возникновению болей в поясничной области во многом способствует подвижность почки, прогрессирующее увеличение содержимого кист при кровоизлиянии в них, наличие конкрементов в мочевых путях и др.
Боль в поясничной области наблюдается сравнительно рано и сохраняется вплоть до конца жизни больных.
Сердечно-сосудистые расстройства у 20% больных поликистозом почек могут быть единственным проявлением заболевания и служат причиной обращаемости больных за медицинской помощью.
Жажда и полиурия довольно часто сопровождают поликистоз почек. Количество выделяемой больными мочи за сутки колеблется от 1800 до 3000 см3. Жажда и полиурия вообще характерны для поликистоза почек, даже неосложненного; давно уже установлено, что при этой болезни весьма рано нарушается концентрационная способность почек.
Почечная недостаточность наблюдается у 33% больных почечным поликистозом.
У больных почечной недостаточностью диспепсические расстройства в сочетании с болью иногда ошибочно принимаются за желудочно-кишечное заболевание, тогда как в их основе лежит азотемия; обычно по ликвидации последней диспепсические расстройства исчезают с тем, чтобы через различный период вновь возникнуть.
При почечной недостаточности могут наблюдаться изменения со стороны дыхательных путей в виде атрофического ринофарингита и геморрагического ларингита и др.
Ошибочные диагнозы ставят у 20% больных почечным поликистозом; это объясняется тем, что у большинства из них симптомокомплекс почечной недостаточности -появляется в поздних стадиях заболевания. В ранних стадиях болезни почечная недостаточность обычно протекает латентно с неясно выраженными признаками. Весьма часто почечная недостаточность у больных поликистозом почек является финальной стадией заболевания.
Наличие прощупываемого в животе опухолевидного образования является основной жалобой больных. Поликистозные почки ввиду большого своего размера и подвижности могут быть обнаружены случайно самими больными.
Макрогематурия бывает незначительной и очень интенсивной, скоро-переходящей и длительной. Незначительная кратковременная макрогематурия обычно не вызывает анемизацию больного, в то время как длительная и интенсивная макрогематурия может вызвать тяжелую анемию и угрожать жизни больного. Гематурия может возникнуть вследствие затрудненного венозного оттока из почки, обусловленного сдавленней кистой сосудов области почечных ворот. В этих случаях кровотечение происходит из застойных и варикозно расширенных форникальных вен почки.
Макрогематурия часто осложняет поликистоз почек. По данным Э. И. Гимпельсона (1949), гематурия отмечалась у 32% больных поликистозом почек, по данным Higgins (1952), — у 41%, Dalgaard (1957) — у 45 % больных.
У большинства больных макрогематурию удается ликвидировать, применяя консервативную терапию (переливание крови, введение хлористого кальция, витамина К, постельный режим и др.). Однако при угрожающих жизни кровотечениях из поликистозной почки приходится прибегать к оперативному вмешательству. Сторонником игнипунктуры в таких случаях является Goldstein (1951). Нефрэктомию при угрожающей гематурии производили Я. Е. Гальперштейн (1929), Higgins (1952) и др. В. И. Во-робцов (1956) у одного больного произвел по поводу профузного кровотечения вначале игнипунктуру, однако кровотечение не прекратилось и тогда по жизненным показаниям была произведена геминефрэктомия поликистозной подковообразной почки.
Разумеется, что выбор способа оперативного вмешательства при про-фузных кровотечениях из поликистозной почки во многом зависит от причин, обусловливающих это осложнение, а также от общего состояния больного.
Боли в зпигастральной области могут зависеть от смещения органов брюшной полости большими кистозно измененными почками, значительного повышения внутрибрюшного давления. Помимо того, боли в эпигаст-ральной области являются следствием имеющихся у больных гастрита и гепатопатии. Жалобы на боли в эпигастральной области иногда являются поводом для ошибочного диагноза.
Гастроинтестинальные расстройства чаще выражены у больных с латентно протекающим пиелонефритом, в фазе хронической почечной недостаточности.
Дизурия при почечном поликистозе может быть обусловлена вторичным циститом. Более частым признаком является поллакиурия в связи с полиурией, наблюдаемой нередко у больных поликистозом почек.
КЛИНИЧЕСКОЕ ТЕЧЕНИЕ
Большое практическое значение имеет разграничение клинического течения почечного поликистоза по стадиям. Это важно не только для диагностики и лечения, но и для прогноза.
И. М. Тальман (1934) предложил выделять три стадии болезни: 1) поликистоз ночек, протекающий бессимптомно; 2) протекающий с явлениями почечной недостаточности; 3) с явлениями сдавления соседних органов и смещения почек.
Bell (1950) предлагал различать: 1) раннюю форму, когда диагноз ставят на основании данных пальпации почек или характерных изменений на урограммах; 2) среднюю, так называемую хирургическую, когда почки пальпируются, ощущаются боли, имеет место повышенная температура, гематурия, нагноение кист; 3) терминальную, характеризующуюся почечной недостаточностью.
Dalgaard (1957) выделяет также три стадии болезни: 1) стадию, когда отсутствуют симптомы, свойственные поликистозу почек; 2) стадию, когда имеются некоторые симптомы данного заболевания; 3) конечную стадию, характеризующуюся наличием уремии. Помимо этого, были предложены и другие классификации клинического течения поликистоза почек, не нашедшие приверженцев.
Наиболее целесообразно различать следующие три стадии клинического течения поликистоза почек: 1) компенсированную, 2) субкомпенсированную и 3) декомпенсированную.
Компенсированная стадия. Проявление болезни в этой стадии характеризуется чаще всего тупыми болями в области почек, общим недомоганием. У 20% больных поликистозом почек заболевание в этой стадии проявлялось отраженными симптомами со стороны сердечно-сосудистой, нервной системы и пищеварительного тракта. Повышение температуры чаще наблюдается у женщин, особенно в период беременности. Артериальное давление у 50% больных в этой стадии повышено и колеблется от 170/80 до 200/90 мм рт. ст., часто имея транзиторный характер. Функциональное исследование почек указывает на незначительное снижение их деятельности. Функциональное состояние печени, желудка, кишечника вполне удовлетворительное. Диагностика заболевания у 20% больных, находящихся в этой стадии, затруднена, однако их состояние допускает применение сложных методов рентгенодиагностики (почечная ангиография, пресакральный пневмо-ретроперитонеум и др.). Если не наблюдается в этом периоде таких осложнений, как нагноение кист, частое обострение хронического пиелонефрита, тотальная гематурияи др.,то продолжительность жизни от момента проявления болезни в среднем равняется 20 годам. Трудоспособность больных в компенсированной стадии не нарушена. Оперативные вмешательства наиболее эффективны именно в этой стадии болезни.
Субкомпенсированная стадия. В этой стадии болезни больные поступают в больницу, жалуясь на боли в области почек, жажду, сухость во рту, тошноту, быструю утомляемость, головную боль. Болезнь носит волнообразный характер, сменяя периоды обострения удовлетворительным состоянием. Содержание мочевины в крови колеблется от 60 до 120 мг%. Умеренная анемия. Повышение артериального давления от 180/90 до 220/110 мм рт. ст. наблюдается у 20% больных. В этом периоде болезни имеют место различные расстройства со стороны сердечно-сосудистой системы, желудочно-кишечного тракта, печени.
Трудоспособность больных в субкомпенсированной стадии болезни резко снижена.
Декомпенсированная стадия. Основные жалобы больных в этой стадии сводятся к постоянной тошноте с периодически возникающей рвотой, общей слабости, головным болям и головокружению. Сухость во рту и жажда беспокоят всех больных. Имеет место частое обострение хронической почечной недостаточности и пиелонефрита, по поводу чего больные неоднократно госпитализируются в стационары. Содержание мочевины в крови у больных в декомпенсированной стадии в зависимости от течения болезни колеблется от 120 до 500 мг%. Анемия, так же как и азотемия, наблюдается у всех больных. Функциональные исследования почек указывают на резкое нарушение как фильтрационной, так и концентрационной способности их. Артериальное давление повышено у 18% больных и колеблется от 190/90 до 220/110 мм рт. ст. Больные в этой стадии болезни нетрудоспособны.
В клиническом течении болезни следует выделять также и латентное течение, когда у больных сохраняется значительная часть функционирующей почечной паренхимы, не пораженной воспалительным процессом, и нет глубоких функциональных нарушений со стороны почек, печени, сердечнососудистой системы, пищеварительного тракта и др. В этом периоде поли-кистоз почек обычно не имеет выраженной симптоматики, и такие больные доживают до преклонных лет. Трудоспособность их мало нарушена. Удовлетворительное состояние больных объясняется приспособительной реакцией организма. В этом периоде поликистоз почек может быть распознан случайно.
Приведенная группировка клинических форм поликистоза почек позволяет лучше ориентироваться в проведении как диагностических исследований, так и в выборе метода лечения. Так, например, если при компенсированной стадии болезни оперативное вмешательство в особых случаях является показанным и не опасно для жизни, то в субкомпенсированной и декомпенсированной стадии оперативное вмешательство должно производиться лишь по жизненным показаниям.
Хирургические вмешательства в этих стадиях болезни часто неэффективны и заканчиваются летальным исходом.
ДИАГНОСТИКА И ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
У большинства больных диагностика, к сожалению, оказывается запоздалой; болезнь находится у них в стадии декомпенсации и в лучшем случае — субкомпенсации. Несомненно, что распознать поликистоз почек затруднительно, когда пальпируется лишь одна почка или же почки вовсе не пальпируются, а клинические проявления болезни идентичны с симптоматологией, характерной для других заболеваний (хронический нефрит и пиелонефрит, гидронефроз, опухоль почки и др.). Правильное распознавание болезни в начальных ее фазах, когда имеется еще достаточная компенсация, обеспечивает эффективность лечения, являющегося профилактикой последующих возможных тяжелых осложнений. Если хорошо собранный анамнез является весьма важным для постановки диагноза вообще, то у больных почечным поликистозом он приобретает исключительную ценность. Известны примеры, когда во время операции случайно была обнаружена поликистозная почка, и лишь после операции, при собирании дополнительных сведений о семейном анамнезе и наследственном факторе, удавалось получить данные, говорящие в пользу почечного поликистоза. Данные пальпации почек часто помогают распознаванию болезни. Иногда обе почки бывают увеличенными до такой степени, что отмечается выпячивание передней брюшной стенки. При двустороннем увеличении почек часто отмечается разница в их размерах.
Весьма важно выяснить, пальпируются ли обе почки и имеются ли изменения на их поверхности. Нередко ясно пальпируются на поверхности обеих почек отдельные кисты, что делает диагноз болезни несомненным.
Изменения крови при поликистозе почек зависят в основном от стадии болезненного процесса и наличия инфекционного очага в почках, а также от степени азотемии.
Результаты лабораторных исследований мочи имеют дифференциально-диагностическое значение. Проба по Зимницкому обычно указывает на гипостенурию и гипоизостенурию (уд. вес мочи 1004—1010). Такая монотонность удельного веса мочи наблюдается для многих больных поликисто-зом почек. Низкий удельный вес мочи является следствием поражения канальцевого аппарата почек.
Альбуминурия не превышает 1%0. На это обстоятельство следует обращать внимание при проведении дифференциального диагноза между хроническим нефритом и поликистозом почек.
Пиурия имеет место у 70% больных. Столь частое нахождение у больных пиурии указывает на то, что поликистозные почки весьма чувствительны к инфекции.
Гиалиновые цилиндры в мочевом осадке встречаются редко.
Поликистоз почек в начальной стадии болезни клинически протекает благоприятно. Функциональная недостаточность почек возникает в поздних стадиях и часто обусловлена воспалительными процессами в почках и верхних мочевых путях.
Для определения функционального состояния почек у больных поликистозом в урологической практике проводят: 1) количественное определение мочевины в сыворотке крови; 2) пробу по Зимниц-кому; 3) хромоцистоскопию; 4) клиренс-тесты; 5) экскреторную урогра-фию; 6) у некоторых больных по особым показаниям — почечную ангиографию.
Решающая роль в диагностике поликистоза почек принадлежит рентгенологическим методам исследования (ретроградная пиелография, экскреторная урография, пневморетроперитонеум, нефротомография и др.).
Последовательность проведения различных видов рентгенологического обследования больных поликистозом почек и полученные результаты при этом существенно отличаются от других видов аномалии почек. Вряд ли любая другая аномалия почки может иметь столь пеструю рентгенологическую картину, какую имеют поликистозные почки.
Рентгенологическая картина поликистозных почек является отображением патологоанатомических процессов, лежащих в основе этой аномалии развития, и зависит от формы поликистозной почки (гигантская или карликовая), от степени воспалительных и склеротических изменений в ней, а также размеров и локализации кист.
Чаще встречаются большие, так называемые гигантские, почки, реже маленькие, карликовые поликистозные почки.
По мере развития воспалительных и склеротических процессов в почках вначале мелкие, а затем крупные кисты медленно увеличиваются в своих размерах. Это приводит к изменению контуров почек. Поверхность их становится неровной, крупно- или мелкобугристой. Наряду с этим изменяются очертания чашечек, лоханки и верхнего сегмента мочеточника. Прогрессирующее увеличение кист и усиление склеротических изменений в почечной паренхиме и ее сосудах деформируют ангиоархитектонику поликистозной почки, что проявляется образованием так называемых бессосудистых участков в ее паренхиме (рис. 215).
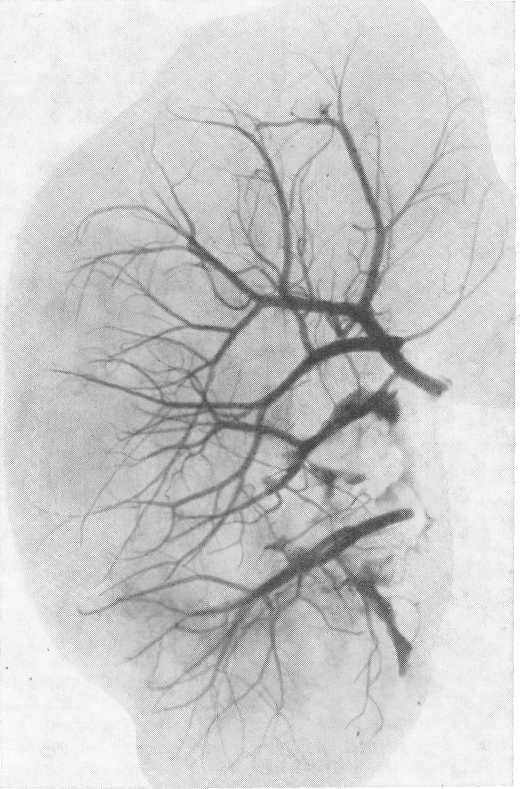
Рис. 215. Ангиограмма поликистозной почки, взятой у трупа.
Обзорная рентгенограмма очень редко выявляет тени увеличенных почек. Значительно лучшие результаты в отношении выявления размеров и контуров почек удается получить при помощи томографии или пневморе-троперитонеума.
Метод послойного исследования (томография) поликистозных почек без применения контрастных веществ занимает значительно более скромное место, чем при так называемых невидимых камнях, так как ясные тени поликистозных почек и при томографии выявляются очень редко и плохо. Значительно лучшие результаты удается получить при применении пресакрального пневморетроперитонеума, особенно когда его сочетают с экскреторной урографией. При таком комбинированном исследовании на рентгенограммах видны не только увеличенные с неровными контурами почки, но и наличие контрастного вещества в деформированных лоханках и чашечках.
За последние годы пневморетроперитонеум для диагноза почечного поликистоза применяют реже и вместо него предпочитают почечную ангиографию. Однако в тех случаях, когда по каким-либо техническим или другим причинам проведение ангиографии невозможно, а диагноз заболевания весьма затруднителен, то применение пневморетроперитонеума в сочетании с экскреторной урографией вполне целесообразно.
Ретроградную пиелографию у больных поликистозом почек применяют часто. При проведении ретроградной пиелографии у больных поликистозом почек должна безукоризненно соблюдаться асептика и антисептика. Мочеточниковый катетер проводят по мочеточнику на высоту не более 20 см, а количество контрастного вещества, вводимого в лоханку, не должно превышать б мл. У большинства больных почечным поликистозом на основании данных ретроградной пиелографии и общеклинического обследования можно правильно распознать болезнь. Однако это убедительно лишь тогда, когда характерные изменения на пиелограммах обнаруживаются с обеих сторон.
В начальных стадиях болезни, особенно при наличии у больных так называемых маленьких — „карликовых" — поликистозных почек с небольшими кистами, диагностика заболевания на основании данных одной пиелографии оказывается чрезвычайно затруднительной (рис. 216).

Рис. 216. Поликистозная почка. Ретроградная пиелограмма
Анализ данных уретеропиелограмм при поликистозе почек позволяет выделить ряд признаков, патогномоничных для этого заболевания. К глав-н ы м рентгенологическим признакам, характерным для поликистоза почек относятся: 1) увеличение общей высоты почечной тени и чашечно-лоханочной системы; 2) изменения расположения чашечек; 3) изменение шейки чашечек; 4) изменения начального отдела чашечек в виде полулуния или сферической окружности; 5) колбообразное расширение начального отдела чашечек; 6) увеличение числа чашечек — гиперрамификация; 7) сдавление и удлинение лоханки; 8) смещение и опущение почки.
К дополнительным рентгенологическим признакам, которые могут оказаться ценными для правильного распознавания поликистоза почек, относятся: 1) изменения контрастности изображения чашечек; 2) ампутация или резкая деформация чашечек; 3) расширенная и увеличенная лоханка.
Экскреторная урография. Этот метод исследования дает ценные результаты только в начальных стадиях почечного поликистоза, когда функциональное состояние почек еще удовлетворительно.
Часто наблюдаемое при поликистозе нарушение функции почек, проявляющееся резким снижением концентрационной способности, ограничивает применение экскреторной урографии. В начальных стадиях болезни при помощи экскреторной урографии можно получить ценные рентгенологические данные, которые в сочетании с общеклиническими признаками позволяют без применения ретроградной пиелографии распознать поликистоз почек.
При удовлетворительной функции почек тень верхних мочевых путей на экскреторной урограмме не уступает по ясности тени, полученной при ретроградной пиелоуретерографии. Это удается достичь благодаря применению трехатомных рентгеноконтрастных веществ в сочетании с кислородной циотографией. До проведения экскреторной урографии больным поликистозом почек предварительно необходимо исследовать функциональное состояние почек и печени, так как у них нередки аллергические реакции на введение йодсодержащих контрастных веществ.
Осложнения. Поликистоз почек может осложниться: 1) пиелонефритом;. 2) уролитиазом; 3) новообразованием; 4) туберкулезом; 5) форникальным кровотечением и травмой.
Пиелонефрит при почечном поликистозе является фактором, который,, с одной стороны, выявляет скрыто протекающий поликистоз почек, а с другой стороны, весьма часто приводит к возникновению гипертонии и тяжелой почечной недостаточности.
Среди признаков своеобразной клинической картины пиелонефрита при почечном поликистозе особое место занимает длительное торпидное течение его и друстороннее поражение. Этому во многом способствуют дис пластические изменения в строении поликистозных почек, нарушенное в них кровообращение и часто нарушенный пассаж мочи. Эти причины содействуют весьма длительному хроническому течению заболевания и объясняют особую трудность ликвидации воспалительного процесса в поликистозных почках.
У больных поликистозом почек, осложненным калькулезным пиелонефритом, необходимо учитывать то обстоятельство, что уролитиаз резко усугубляет тяжесть основной болезни и поэтому оперативное вмешательство в этих случаях является весьма показанным. Чем раньше камень из почки или мочеточника будет удален, тем менее опасны возможные осложнения.
Опухоль в поликистозной почке встречается весьма редко. Чрезвычайно трудна диагностика такого сочетанного заболевания, поскольку клиническое проявление болезни в обоих случаях во многом сходно. В трудно диагностируемых случаях незаменимым методом распознавания является почечная ангиография.
У больных поликистозом почек в стадии компенсации продолжение беременности не является противопоказанным. Наиболее частым осложнением у больных поликистозом почек, особенно при повторной беременности, является пиелонефрит.
При поликистозе почек, осложненном пиелонефритом и гипертонией,. а также в стадии субкомпенсации и декомпенсации беременность является опасной для жизни матери и поэтому рекомендуется ее прервать.
ЛЕЧЕНИЕ
Проблема лечения и продления жизни больных поликистозом почек является весьма важной. Лечение этих больных — задача трудная и сложная, результаты применяемых лечебных мер не являются в достаточной степени эффективными, ибо поликистоз почек — это двусторонний процесс с наклонностью к прогрессированию.
Совершенно не оправдан пессимизм в отношении лечения и прогноза больных почечным поликистозом. Хотя регенерация и полное восстановление функции кистозно измененной ткани почки и невозможны, однако при соответствующем регулярном лечении и диспансерном наблюдении можно продлить жизнь больных поликистозом почек на долгие годы. Главная задача состоит в том, чтобы вовремя предупредить осложнения,, уменьшить проявления симптомов болезни, улучшить функциональное состояние почек и барьерных систем и органов. Известно, что не всегда болезнь заканчивается развитием почечной недостаточности; часто она имеет латентное течение, больные живут до 60—70 лет при сохранившейся трудоспособности.
Применяемые лечебные методы могут быть подразделены на следующие:
1. Лечебные мероприятия у больных с неосложненной формой полики-стоза почек.
2. Лечение больных с осложненной формой поликистоза почек.
3. Лечение больных поликистозом почек, осложнившимся почечной недостаточностью.
Все больные поликистозом почек нуждаются в обязательном наблюдении уролога и интерниста.
Успеха от лечения можно добиться тогда, когда начатая терапия больным поликистозом почек в стационаре будет продолжаться в поликлинических условиях.
Имеющийся у 86% больных сопутствующий пиелонефрит, а также гипертония требуют длительного и регулярного лечения. Хронический пиелонефрит — один из основных факторов, выводящих болезнь из компенсированной стадии в декомпенсированную. Он является причиной как нагноения кист, так и гипертонии.
Сложным является лечение больных поликистозом почек с различными осложнениями, среди которых особого внимания заслуживает пиелонефрит.
Существующие методы лечения могут быть подразделены на: 1) медикаментозные, 2) диетические, 3) санаторно-курортные и 4) оперативные.
Показаниями к оперативному вмешательству являются: 1) упорные болевые ощущения в области почек; 2) наличие больших кист, особенно у ворот почки; 3) рецидивирующая тотальная гематурия; 4) нагноение кист; 5) гипертония, не поддающаяся гипотензивной терапии; 6) наличие опухоли или туберкулеза в поликистозной почке; 7) наличие камня в почке или мочеточнике.
Оперативное лечение больных пиелокистозом почек может быть успешным только в компенсаторной стадии болезни. Оперативное вмешательство в стадии суб- и декомпенсации (кроме нагноения кист), предпринимаемое и рекомендуемое некоторыми урологами и хирургами как крайняя мера с расчетом на улучшение функции почки, мало оправдано. Наблюдения урологической клиники II ММИ показывают, что все больные, оперированные в суб- и декомпенсированной стадии болезни, умерли вскоре после операции.
Оперативное вмешательство в этой стадии болезни не удлиняет, а укорачивает жизнь больных, приближая летальный их исход (М. Д. Джавад-Заде, 1964). Разумеется, вопрос о показаниях к оперативному лечению больных с нагноением кист в почке ясен; эти больные нуждаются в срочном хирургическом вмешательстве — вскрытии и дренировании кист. Все виды оперативного вмешательства, которые производятся больным поликистозом почек, являются одним из компонентов комплексного лечения.
КОНСЕРВАТИВНЫЕ МЕТОДЫ ЛЕЧЕНИЯ
Консервативная терапия больных поликистозом почек включает в себя комплекс лечебных мероприятий, куда входят: медикаментозное лечение, диетотерапия в сочетании с физиотерапевтическими процедурами. Такая комплексная терапия направлена на ликвидацию инфекционного процесса в мочевых путях, на борьбу с почечной недостаточностью, анемией и гипертонией.
Медикаментозная терапия проводится у большинства больных при наличии пиелонефрита.
Лечение больных антибиотиками, особенно пенициллином, надо проводить весьма осторожно, так как у большинства из них имеет место глубокое угнетение функции почек и вследствие этого может наблюдаться кумуляция препарата в организме больного.
При проведении медикаментозной терапии лучший эффект достигается от применения нитрофуранов (фураданин, фурадантин), неграма, нежели от антибиотиков.
Эффективность нитрофуранов усиливается, если больным перед приемом их назначать внутрь отвар полевого хвоща или клюквенный экстракт. В случаях, когда нельзя давать по тем или иным причинам больным нитро-фураны, необходимо назначать внутривенные вливания 40% раствора уротропина по 5 мл в течение 10 дней, а внутрь сульфаниламиды. Медикаментозное лечение следует назначать в сочетании с соответствующей диетой и физиотерапевтическими процедурами (общие хвойные ванны и др.).
В стадии суб- и декомпенсации больным наряду с медикаментозной и диетотерапией, проводят комплекс лечебных мероприятий, направленных на снижение азотемии, максимальное выведение азотистых шлаков из организма.
Больные поликистозом почек, осложненным пиелонефритом, нуждаются в длительном, периодически повторяемом медикаментозном и диетическом лечении.
Назначаемое лечение направлено на ликвидацию или ослабление воспалительного процесса в мочевых путях, улучшение функций органов, осуществляющих барьерную роль в организме, что в свою очередь является профилактикой возможных осложнений.
Профилактика пиелонефрита является важнейшим звеном в продлении жизни больных поликистозом почек; это должно служить главным моментом, который следует учитывать при диспансеризации больных.
ОПЕРАТИВНЫЕ МЕТОДЫ ЛЕЧЕНИЯ
Поликистоз почек — болезнь, заставляющая быть сугубо осторожным при решении вопроса о хирургических методах лечения и особенно нефрэкто-мии. В конце прошлого столетия первые оперативные вмешательства при поликистозе почек носили характер обычно ыефрэктомии. В те времена операции предпринимались обычно с ошибочным диагнозом: подозревали чаще всего опухоль почки.
Brin в 1914 г. опубликовал послеоперационную статистику оперированных больных поликистозом почек; согласно ей, летальность после нефрэк-томии превышала 30%, причем в 3% случаев больные выживали до 5 лет и ни в одном случае после операции больные не доживали до 10 лет. Walters и Braasch (1934) сообщили о 16% непосредственной летальности после нефр-эктомии у больных поликистозом почек; в 13,8% случаев летальный исход наблюдали в первый год после выписки из больницы. Лишь 2 больных из 31 прожили 9 и 13 лет после операции. Сторонником операции нефрэктомии у больных поликистозом почек, осложненным пиелонефритом, является Prat (1960).
Анализ современной литературы и клинические наблюдения многих советских и зарубежных урологов с убедительностью показывают, что нефр-эктомия при поликистозе почек — операция весьма опасная; она должна применяться лишь при раковом поражении поликистозной почки и иногда при пионефрозе.
Нет ничего удивительного, что удаление из организма одной из поли-кистозных почек и тем самым значительное уменьшение количества функционирующей почечной ткани в организме наносит больному большую травму и трудно им переносится; вот почему такие больные погибают от различных осложнений, находясь еще в больнице, или в последующем от прогрессирующей почечной недостаточности.
Наиболее часто применяют операцию вскрытия и опорожнения кист.
В 1911 г. Rovsing предложил хирургическую декомпрессию полики'стоз-ной почки путем множественной пункции и опорожнения кист — операцию, которая носит название игнипунктуры. В дальнейшем многие урологи и хирурги высказывались в пользу этого метода, названного операцией Ровзинга. Операция эта эффективна в компенсаторной стадии болезни. Пункция и опорожнение кист уменьшают размеры почек, снижают внутри-почечное давление и тем самым улучшают кровообращение и функционирование нефронов. Эта операция, помимо улучшения функции почек, уменьшает болевые ощущения.
Kohler (1948) и Ferrandu (1953) предложили видоизменение операции Ровзинга, заключающееся в том, что после вскрытия и опорожнения кист полости их обрабатывают склерозирующими растворами. Young (1946) с этой же целью применял 5% раствор хлористого натрия, Nilsen (1950) — 50% раствор глюкозы.
Ferrandu (1953) предложил после опорожнения кист вводить в их полость эмульсию моноэтаноламина (1,5%) в равных частях с парафиновым маслом. Эти модификации метода, однако, не получили широкого распространения.
Goldstein в 1935 г. предложил оперативный метод, заключающийся во вшивании поликистозной почки под кожу после предварительного опорожнения кист и иссечения их стенок. Такая фиксация почки под кожей позволяет легко производить повторные пункции кист. Чрескожную пункцию почечных кист рекомендовал производить De la Репа (1961).
В последние годы находит все более частое применение в лечении хронической почечной недостаточности у больных поликистозом в и в о д и а л и з. Nakamato и Kolff (1958) впервые применили гемодиализ при лечении 13 больных почечным поликистоом, осложнившимся уремией; результат удовлетворительный.
Особого внимания заслуживает гомотрансплантация почки при лечении больных почечным поликистозом. Впервые Lawler с сотр. в 1950 г. произвели успешную пересадку почки 44-летней женщине, страдавшей поликистозом почек. Ближайшие родственники больной также болели поликистозом почек. Донором служила 49-летняя женщина, скончавшаяся от цирроза печени. Woodruff с сотр. в 1962 г. описали случай пересадки почки от брата сестре, которая страдала почечным поликистозом, осложнившимся уремией.
Наиболее частой операцией, применяемой у больных почечным поликистозом, является игнипунктура. М. Д. Джавад-Заде (1963) предложил сочетать эту операцию с оментореваскуляризацией почки.
Техника операции. Обезболивание общее (ингаляционный наркоз закисью азота с интубацией и применением мышечных релаксантов). Доступ к почке по Федорову. Обнажают почку, производят ревизию, особенно области ее ворот для выявления больших кист. Затем содержимое больших кист отсасывают, стенку их иссекают. Мелкие кисты, до 1—1,5 см в диаметре, разрушать не следует. Вскрывают брюшную полость. Осматривают печень, на поверхности которой иногда обнаруживают мелкие кисты, которые не следует опорожнять. При обнаружении больших кист, превышающих 3 см в диаметре, содержимое их необходимо отсосать. Осматривают большой сальник, который на уровне середины поперечноободочной кишки разделяют на две половины; одну из них мобилизуют в зависимости от стороны вмешательства до селезеночного или печеночного угла и затем через дополнительное отверстие в париетальной брюшине выводят и подводят к почке. Окно в париетальной брюшине закрывают путем подшивания сальника к краям раны брюшины. Рану брюшной полости зашивают наглухо. По поверхности почки производят разрез длиной 6—8 и глубиной 2—3 см. При этом иссекают небольшой кусочек паренхимы для гистологического исследования с целью выяснения глубины воспалительного процесса. Сальник укладывают в рану почки и подшивают отдельными кетгутовыми швами.
Гемостаз тщательный. Полости больших кист, стенка которых была иссечена, тампонируют околопочечной жировой клетчаткой. К нижнему полюсу почки подводят на 4—5 суток марлево-резиновый тампон. Накладывают послойные швы.
Аналогичное оперативное вмешательство на другой почке производят через 1—11/2 года.
М. Д. Джавад-Заде (1964) на основании анализа результатов такой операции у 38 больных пришел к заключению, что оментореваскуляри-зация поликистозной почки в сочетании с игнипунктурой способствует не только снижению внутрипочечного давления и тем самым уменьшению венозного и лимфатического стаза, но она также способствует улучшению крово- и лимфообращения этой почки.
Опорожнение содержимого больших кист, декомпрессия их, вшивание в почечную паренхиму кистозно измененной почки сальника, обладающего большим количеством кровеносных и лимфатических сосудов, несомненно улучшают крово- и лимфообращение в почке. Создается возможность образования сосудистых анастомозов между корковым слоем почки и сальником. Среди упомянутых выше 38 больных, у 12 исчезла артериальная гипертония, наблюдавшаяся до операции.
Результаты лабораторных исследований, проведенных в отдаленные сроки после операции, указывают на улучшение фильтрационно-реабсорб-ционной способности оперированной почки после оментореваскуляризации ее.
ПРОГНОЗ
Если осложнения возникают в возрасте свыше 40 лет, то болезнь у большинства больных протекает благоприятно. Если же осложнения появляются в возрасте ранее 30—40 лет, то прогноз весьма, неблагоприятный. Данное обстоятельство с еще большей серьезностью выдвигает на первый план вопросы ранней диагностики. Вследствие этого при распознавании болезни в сомнительных случаях наряду с общеклиническими методами исследования необходимо шире применять новейшие лабораторные и рентгенологические методы диагностики. Раннее распознавание болезни, своевременно начатая терапия, диспансеризация больных — это основные пути для продления жизни и трудоспособности больных поликистозом почек.
Литература
Айвазян А. В. Труды Смоленск, мед. ин-та, 1961, 13, 171.
Архангельская Н. В. Клин, мед., 1959, 11, с. 99.
Болгарский И. С. Урология, 1961, 3, 53.
В а й н б е р г 3. С. Урология, 1959, 1, 72.
Воробцов В. И. Урология, 1956, 4, 49.
Г а л к и н В. С. Юбилейный сборник В. М. Мыша. Новосибирск, 1936, стр. 57
Гальперштейн Я. Е. Сборник научных трудов, посвященный 40-летию научно-врачебной деятельности Б. Н. Хольцова, 1929, стр. 109.
Гимпельсон Э. И. Аномалия почек. М., 1949.
Джавад-ЗадеМ. Д. Хирургия, 1963, 7, 59.
Джавад-Заде М. Д. Поликистоз почек. М., 1964.
Журавлева Т. В. Экстрофия мочевого пузыря. Дисс. М., 1963.
3 в е р е в А. Ф. и Г а с с а н Ю. П. Урология, 1960, 6, 58.
Кузьмина В. Е. Урология, 1955, 4, 66.
Лопаткин Н.А. Почечная ангиография. Медгиз, 1961.
Лопаткин Н. А. Урология, 1964, 2, 12.
Н е р с и я н Р. К. Урология, 1963, 4, 50.
Огород н и к о в а Л. С. Сб. трудов Ростовск. мед. ин-та, 1949, IX. 129.
Пытель А. Я. Лоханочно-почечные рефлюксы и их клиническое значение. Медгиз. М., 1959.
П ы т е л ь А. Я. и Г о л и г о р с к и й С. Д. Избранные главы нефрологии и урологии. Ч 1. Л., 1968.
Пытель А. Я. иПытель Ю. А. Рентгенодиагностика урологических заболеваний. М., 1966.
С н е ш к о Л. И. и К л и н б е р г Н. А. Урология, 1964, 4, 51.
С о к о л о в а О. И. Арх. патол., 1954, 16, 76.
ТальманИ. М. Хирургия почек и мочеточников. Л.—М., 1934.
Телятников С. И. Сб. научных работ Казахск. мед. ин-та, 1936, 2, 86.
Треухов В. Е. Урология, 1959, 2, 60.
Ю р и х и н А. П. Сов. хир., 1935, 2, 136.
Allan smith R., Ectopic ureter terminating in seminal vesicle; unilateral polycystic
kidney. J. Urol., 1958, 80, 425.
Allen A. C, The kidney. Medical and surgical diseases. New York, 1951. Arrigoni G., Cresseri A., Lovati G., Ricerche genetiche sul rene policistico.
Instituto Gregorio Mendel. Roma, 1954. Bell E., Renal Disease. London, Kimpton, 1950. В о с i a n J. J. a. L i a n g M., Am. J. Children, 1955, 89, 615. В ri n (1914). Цит. по Walters a. Braasch, 1934. В г о w n R. A. P., Glasg. med. J., 1951, 31, 333.
В r u z i ё r e J., С h о m ё J. et M a 11 a - В е у G., J. Urol. Nephrol., 1965, 71, 967. С а с с h i R., II Rene a Spunge. Cappelli editore, 1960. Campbell M., Principles of urology. Philadelphia, 1957. Dalgaard O. Z., Maladie polykystique des reins. Acta Medica Scand., 1957, Suppl.
No. 328.
D e la P e n a A., J. internat. Coll. surg., 1961, 35, 591. FergusonJ.D., Proc. roy. Soc. Med., 1949, 42, 806. FerranduS., Arch. Ital. Urol., 1953, 26, 452. F i n e G. а. В u r n s E., J. Urol., 1959, 81, 42.
F i n k A. J., G a r 1 i с k W. B. a. S t e i n A., J. Urol., 1957, 78, 1, 22. FransveaP. etPapadial., Minerva chir., 1959, 14, 22, 1383. Gibson Т. Е., J. Urol., 1954, 71, 241. G о 1 d s t e i n A. E., J. Urol., 1951, 66, 1, 163. Goldstein A. E. (1935), см. Goldstein A. E.u. Goldstein R. В., J. Urol., 1960, 84, 2»
268.
Gotzen F. I., Ztschr. Urol., 1960, 1, 7. G u 1 i k F. H. van., Arch. chir. Neerl., 1959, 11, 57. HeplerA. В., Surg. Gynec. a. Obstet., 1930, 4, 668. Heusch K., Ztschr. Urol., 1964, 57, 401. Higgins С. С, Arch. Surg., 1952, 65, 318. Karlson (1946). Цит. по И. С. Болгарскому, 1961. К 6 h 1 e г В., Acta chir. scand., 1948, 96, 283. L a w 1 e r R. H., W e s t J. W., M с N u 11 у Р. Н., С 1 a n с у E. J. a. M u r p h у R. P.,
J. A. M. A., 1950, 144, 10, 884 a. 1951, 147, 1, 45. L e n a r d u z z i G., La Radiologia Med., 1939, 24, 884. L i n d v a 11 N., Acta radiol., 1959, 51, 193.
N a k a m a t о S. a. KolffW, Arch. Intern. Med., 1958, 101, 921. N a r a t h P. A., Renal pelvis and ureter. New York, 1951.
NorrisR. a. Hermann L., Bull. Aver Clin. Lab. Pennsylwania Hosp., 1941, 3, 402.. Palacio (1923). Цит. по С. И. Телятникову, 1936. Palubinskas A., Radiology, 1961, 76, 911. Parkkulainen K. V., Hjelt L. a. Sirola K., Congenital multicystic dysplasia
of the kidney. Stockholm, 1959 (Suppl. 244 cum Acta chir. scand.). Petterson A., Beitr. path. Anat., 1903, 33, 605. P о u t a s s e E. F. a. G а г d n e r W. J., J. A. M. A., 1954, 154, 742.
Prat V., Klinicky obraz polycystickych ledvin u. dospelych. Praha, 1963. R о v s i n g Th., Ztschr. Urol., 1911, 5, 8. SahsA., Arch. Neurol. Psychiat., 1950, 63, 524. S с h w a r t z J., J. Urol., 1936, 35, 259. S p e n с e H. M., J. Urol., 1955, 74, 6, 693. Suter W., Schweiz. med. Wschr., 1949, 79, 471—476. Tano E., Urologia (Treviso), 1965, 32, 585.
Virchow R., Gesammelte Abhandl. z. wissenschaftl. Medizin. Frankfurt a. M., 1856. Virchow R., Arch. path. Anat., 1869, 46, 506. Walters W. a. BraaschF., Surg. Gynec. Obst., 1934, 58, 647.
Woodruff M. F. A.,RobsonJ.S., McWhirterN. В.,Wilson T. I..Lambie А. Т., М с W i 11 i a m J. M. a. M а с D о n a 1 d M. K., Brit. J. Urol., 1962, 34, 1, 3. Y a t e s - В e 11 J. C, Lancet, 1957, 6960, 19 Jan., 126. Young W. W., J. Urol., 1946, 55, 323. Z v a r a V., Bratisl. Lekar. listy, 1961, 1, 298.
Глава семнадцатая
Эхинококкоз почки
Частота почечного эхинококкоза по отношению к эхинококковым поражениям других органов колеблется, по данным различных авторов, от 1,5 до 5%. Эхинококков почки занимает шестое место после эхинококкоза печени, легких, брюшины и сальника, мыщц и селезенки.
Эхинококкоз почки — заболевание, обусловленное развитием в ней преимущественно пузырчатой, гидатидозной стадии ленточного глиста,— Taenia echinococcus. Этот паразит встречается в двух видах: a) Echinococcus granulosus и б) Echinococcus multilocularis.
Согласно данным К. С. Керопиана, к 1930 г. во всей мировой литературе было описано 600 случаев эхинококкоза почки. Diaz Colodrero и Murrugat с 1926 по 1940 г. нашли описание в литературе 117 случаев почечного эхинококкоза, a Surraco с 1941 по 1953 г. смог найти в литературе 290 случаев эхинококкоза почки и, кроме того, сам лично наблюдал в Уругвае 58 больных почечным эхинококкозом.
В отечественной литературе к 1959 г. насчитывалось описание 164 случаев этого заболевания. В последние годы о значительном числе наблюдений почечного эхинококкоза сообщили Ф. А. Клепиков и В. С. Стребков (1965) — 10 случаев, К. Т. Овнатанян и П. С. Серняк (1966) — 11 случаев. Всего по 1967 г. в нашей литературе описано 237 случаев эхицококкоза почки, а во всей мировой литерутуре свыше 1800 случаев.
Двусторонний эхинококкоз почки наблюдается довольно редко. По данным Nicaise, к 1914 г. в мировой литературе было описано 12 таких наблюдений. В литературе последних 30 лет нам удалось найти описание еще 17 случаев двустороннего почечного эхинококкоза.
Эхинококкоз врожденной единственной почки встречается чрезвычайно редко; такие наблюдения описаны Housel (1891) и М. Д. Джавад-Заде (1954).
Большой разницы в частоте поражения эхинококкозом правой и левой почки не отмечается.
Эхинококкоз сравнительно редко встречается в аномалийных почках: в подковообразной (И. Викторов с соавт., 1963), в перекрестно-дистопиро-ванной почке (А. И. Якимиди и А. Л. Песин, 1967).
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Эхинококкоз почки возникает вследствие проникновения в нее гематогенным или лимфогенным путем зародышей эхинококка. Так как зародыш заносится в почку чаще всего током артериальной крови, то развитие гидатидозной кисты происходит преимущественно в корковом слое почки. Весьма редко паразитарная киста развивается в околопочечной клетчатке. Эхинококкоз почки, как и других органов, наблюдается в двух разновидностях: 1) в виде гидатидозного, однокамерного эхинококкоза и 2) в виде альвеолярного, многокамерного эхинококкоза. Альвеолярный эхинококков почки встречается исключительно редко, поэтому наибольший практический интерес имеет гидатидозный эхинококков.
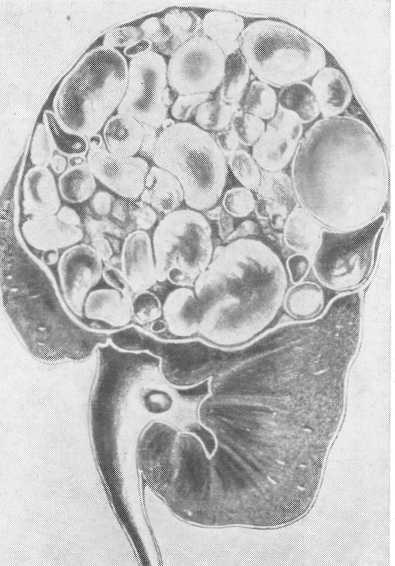
Рис. 217. Эхинококкоз верхней половины почки (Kretschmer).
При гидатидозном эхинококкозе (Echinococcosis hydatidosus seu unilocularis, granulosus) киста растет очень медленно; в процессе своего роста она вызывает атрофию прилежащей к ней почечной ткани. Вокруг кисты образуется за счет почечной паренхимы плотная соединительнотканная оболочка, так называемая фиброзная капсула. Сама же паразитарная киста имеет хитиновую оболочку, состоящую из слоистой бесклеточной ткани. Эта хитиновая оболочка прилегает непосредственно к фиброзной капсуле, являющейся принадлежностью почки. Из внутреннего слоя хитиновой оболочки развиваются зародышевые пузырьки со ско-лексами, и это обеспечивает в основном эндогенный рост паразитарной кисты. Если из сколексов не образуются дочерние пузырьки, то возникает простая ацефалотическая киста; чаще всего развивается в почке киста, содержащая дочерние пузырьки (рис. 217).
Достигнув значительных размеров, киста обычно спаивается с соседними органами: печенью, селезенкой, кишечником, диафрагмой и др., что накладывает соответствующий отпечаток на клиническое течение болезни; киста, приходя в соприкосновение с одной из почечных чашечек или со стенкой лоханки, перфорирует в них. Это сопровождается выделением эхинококковой жидкости и мелких кист в мочевые пути, что клинически выражается в эхинококкоурии и почечной колике.
Эхинококковая киста может нагноиться. Гноеродные микробы проникают в кисту либо со стороны фиброзной капсулы носителя либо со стороны верхних мочевых путей, что имеет место чаще. Проникновение инфекции в кисту приводит к омертвению и гнойному распаду хитиновой оболочки. Как вскрытие кисты в мочевые пути, так и ее нагноение резко осложняют течение болезни, приводя к нагноительному процессу в почечной паренхиме (пиелонефрит, пионефроз).
Гидатидозному эхинококкозу почки свойствен эндогенный рост. Существование экзогенного роста при этом виде эхинококкоза превалирующим большинством клиницистов оспаривается; если даже это и имеет место, то, очевидно, в исключительно редких случаях (рис. 218 и 219).

Рис. 218. Эхинококков почки (наблюдение И. С. Болгарского).
При длительном существовании в почке паразитарной кисты окружающая ее фиброзная капсула может пронизываться и имбибироваться известковыми солями. При гибели кисты хитиновая ее оболочка и дочерние пузырьки также могут содержать отложения солей. Сочетание эхинококкоза почки с другими патологическими процессами (камни, туберкулез, гидронефроз и т. д.) встречается крайне редко.
Совершенно особую разновидность представляет многокамерный (альвеолярный) эхинококкоз почки (echinococcosis alveolaris seu multilocularis). Из 14 случаев эхинококкоза почки, наблюдавшихся А. Я. Пытелем, лишь в одном имел место альвеолярный эхинококкоз. При альвеолярном эхино-коккозе в отличие от гидатидозного эхинококкоза происходит рост паразитарной кисты путем экзогенной пролиферации почкованием; это накладывает своеобразный отпечаток на морфологическую и клиническую картину заболевания.
При альвеолярном эхинококкозе отсутствует маточный пузырь; почечная паренхима без ясных границ пронизывается массой мелких альвеол величиной от горошины до вишни, выполненных студенистой массой серо-желтого цвета.
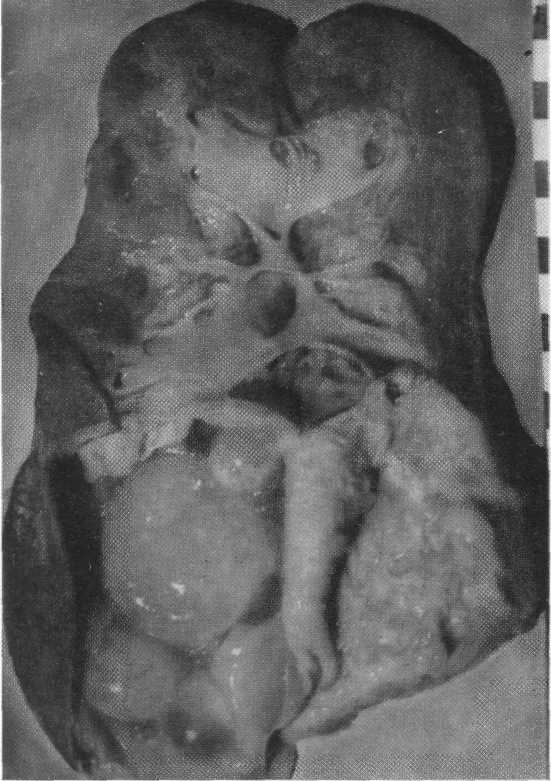
Рис. 219. Эхинококков почки (наблюдение И. С. Болгарского).
В центральных частях эхинококковой массы нередко содержатся полости распада и участки обызвествления (рис. 220). Вся эта плотная опухолевидная масса пронизана стромой из соединительной ткани и вместе с мелкими альвеолами представляет образование, напоминающее альвеолярный рак, за который оно раньше многими и принималось.
СИМПТОМАТОЛОГИЯ
Больных эхинококкозом почки чаще всего приходится наблюдать в возрасте 20—40 лет. От момента заражения паразитом до первых клинических проявлений болезни проходит много времени, несколько лет. Чаще эхино-коккоз почки отмечается у женщин; многие авторы это объясняют более тесным контактом женщин с домашними животными.
В начальном периоде развития эхинококковой кисты последняя ничем себя клинически не проявляет и протекает латентно. Лишь тогда, когда киста достигает значительных размеров или когда она вскрывается в мочевые пути, выявляется характерная симптоматология.
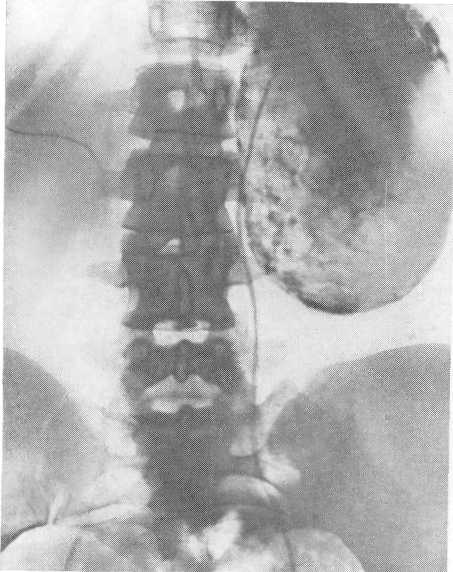
Рис. 220. Эхинококков почки с обызвествлением паразитарных кист.
