
- •Рас. 23. Схема почечного клубочка (Bargmann).
- •Воточного поворотного множителя
- •Состав некоторых веществ в плазме крови и в моче в процентах
- •Яичком и надпочечником (Nelson).
- •Количество микробов, обнаруживаемое в 1 и 10 полях зрения микроскопа
- •Зависимость количества колоний в различных секторах чашки Петри от интенсивности бактериурии
- •Артериографическая фаза в норме.
- •Метастазы рака мочевого пузыря в лимфатические узлы по ходу подвздошных сосудов (Alberti).
- •Жизни плода (Kelly- Burnam).
- •Транслюмбальная почечная ангиограмма. Артериографическая фаза.
- •Двусторонняя пиелограмма. Снимок сделан на одной пленке при вдохе и выдохе.
- •Почечная ангиограмма по Сельдингеру.
- •Рас. 149. Разрезы для вне-брюшного обнажения почки.
- •II. Опухоли почечной лоханки и мочеточника
- •Селективная почечная ангиограмма. Нефрографическая фаза.
- •Рас. 205. Этапы трансабдоминальной нефрэктомии.
- •Puс. 210. Рак стенки солитарной кисты почки.
- •Обзорная рентгенограмма (наблюдение в. Д. Грунд).
- •Нефрогенной гипертонии (см. Рис. 239).
- •Оглавление
- •Для заметок
Селективная почечная ангиограмма. Нефрографическая фаза.
На ангиограмме при наличии гипернефроидной опухоли имеет место увеличение диаметра стволовой части почечной артерии, а вблизи опухолевого узла — обрыв ветвей первого и второго порядка. В опухолевых узлах обнаруживается весьма специфический признак новообразования — рентге-ноконтрастные пятна различной величины и формы соответственно расширенным сосудам (артериовенозным анастомозам). Эти пятна, зависящие от скопления в опухолевом узле контрастной жидкости, получили название „озер", или „лужиц".
Аденокарцинома почки характеризуется некоторым сужением диаметра стволовой части почечной артерии и истончением ее ветвей в зоне опухолевого узла. Саркома почки отличается малым кровоснабжением и наличием тонких, извитых и коротких артерий, располагающихся у основания опухоли и направляющихся к верхушке новообразовательного узла. Папиллярный рак почечной лоханки специфических ангиографических признаков не имеет.
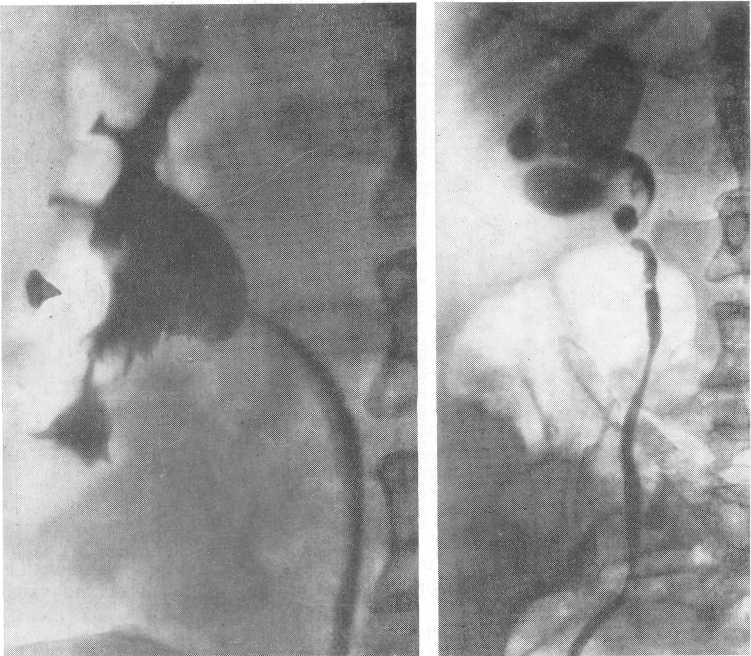
Рис. 198. Папиллярный рак лоханки. Рис. 199. Папиллярный рак лоханки
и верхней части мочеточника.
Опухоли почечной лоханки не дают ангиографических изменений, лишь селективная ангиография иногда может выявить патологические изменения при новообразованиях лоханки, поскольку при этом виде иссле дования могут быть изучены артерии почечной лоханки и мочеточника (Boijsen, 1959). Olsson (1962) у 7 больных обнаружил опухоль лоханки благодаря почечной ангиографии.
Ангиография позволяет отличить первичную опухоль в лоханке от инвазии в лоханку почечного рака.
Приведенными признаками не исчерпываются все диагностические возможности почечной ангиографии при опухолях почек. Этот метод позволяет выявить вторичные признаки злокачественных опухолей почки, указывающие на степень распространенности бластоматозного процесса, наличие метастазов и т. д.
Учитывая то обстоятельство, что опухоли почек чаще всего дают метастазы в легкие, позвоночник, кости таза, необходимо больным, у которых устанавливается или подозревается бластоматозный процесс в почке, производить рентгенографию грудной клетки и костного скелета на предмет выявления в них скрытых метастазов.
Рентгенологические и радиологические исследования, насколько бы ценными и убедительными они не были, не должны иметь самодовлеющего значения. Полученные данные рентгенологического и радиологического исследования больного следует всегда рассматривать только в совокупности с результатами других диагностических методов и со всей клинической картиной болезни.
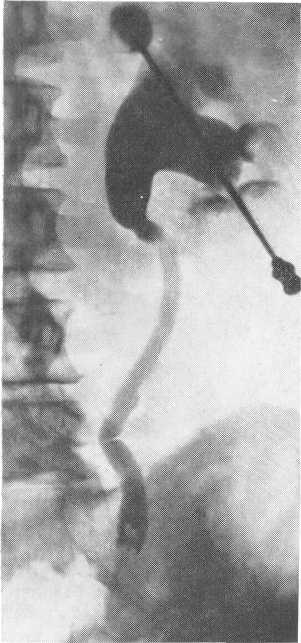
Рис. 200. Рак нижней трети мочеточника. Антеградная пиелоуретерограмма.
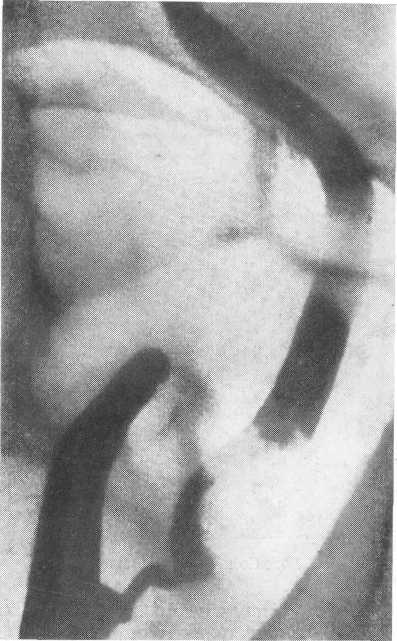
Рис. 201. Опухоль нижнего сегмента мочеточника. Ретроградная уретерограмма.
Почечная биопсия. По данным Dargeon (I960), Ю. А. Шелудько (1965), чрескожная аспирационная биопсия почки находит применение в распознавании злокачественных опухолей почек у детей. Многочисленные наблюдения показывают, что ускорение роста опухоли, опасность ее метастази-рования в результате диагностической пункции значительно преувеличены. Цитологическое исследование пунктата опухолевидных образований почек у детей позволяет в большинстве случаев с большой достоверностью решать вопрос о наличии злокачественной опухоли. Осложнений, связанных с пункцией, обычно не наблюдается.
Итак, диагностика опухолей почек на основании так называемой классической триады симптомов — гематурии, боли и прощупываемой опухоли — не может в настоящее время удовлетворить практического врача. При наличии у больного всех этих признаков речь может идти о далеко зашедшем бластоматозном процессе и часто уже иноперабельном. Вот почему в настоящее время следует признать наиболее ценными для диагностики такие признаки опухолей почек, как безболевая гематурия и наличие на пиелограмме или почечной ангиограмме характерных изменений.
При подозрении на опухоль почки и лоханки ее, но при отсутствии убедительных объективных данных, подтверждающих это, показана почечная ангиография, а при невозможности таковой — диагностическая люмбото-мия со срочной биопсией.
В заключение необходимо напомнить, что иногда опухоль почки может весьма длительное время ничем себя клинически не проявлять. Наряду с этим первым симптомом ее может явиться одиночный метастаз, например в позвоночник, ребро или лопатку, легкие, головной мозг, либо неожиданно возникший патологический перелом бедра и т. п. Известны случаи, когда такие метастазы при отсутствии основных симптомов со стороны почки приводили к диагностическим ошибкам и даже напрасным оперативным вмешательствам.
Дифференциальная диагностика. При дифференциальном диагнозе необходимо учитывать главным образом следующие заболевания почек.
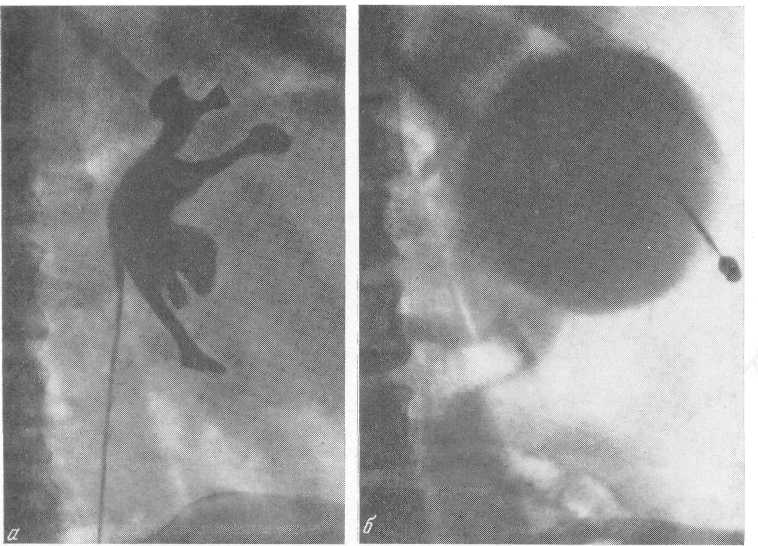
Рис. 202. Солитарная киста почки. Чрескожная почечная кистограмма (а,б).
Туберкулез — при нем гематурия редко бывает профузной, в моче имеется гной, а на пиелограммах отмечаются характерные изменения для туберкулезных поражений.
Гидронефроз — при этом заболевании очень редко наблюдается тотальная гематурия. Диагностические сомнения разрешаются рентгенологическими методами исследования.
Солитарная киста почки может протекать с гематурией и пальпироваться как новообразование. Данные пиелографии и экскреторной урогра-фии весьма часто не позволяют при этом исключить опухоль почки. Только почечная ангиография или чрескожная почечная кистография позволяют окончательно установить диагноз (рис. 202, а, б).
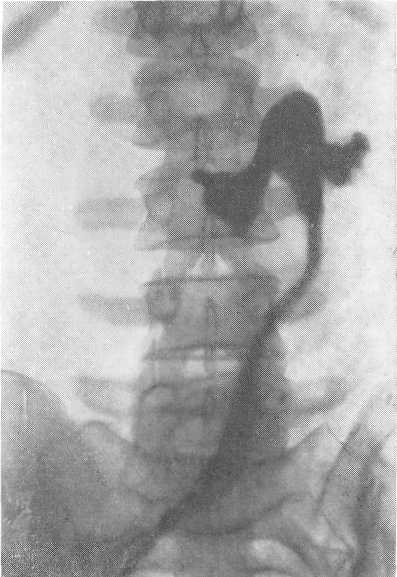
Рис. 203. Периренальная липома. Ретроградная пиелограмма.
Поликистоз почек может сопровождаться сильным кровотечением. Обычно прощупываются обе увеличенные, бугристые почки. Функциональная способность их в большей или меньшей степени оказывается нарушенной.
Почечнокаменная болезнь редко является поводом для дифференциального диагноза с новообразованиями почки. Гематурия при камнях почки бывает выражена нерезко. Ее возникновение и исчезновение не носятвнезапного характера, как это имеет место при опухолях. Сомнения разрешаются рентгенологическим исследованием.
В тех случаях, когда отсутствует гематурия, но прощупывается опухоль в области почки, приходится думать и о внутрибрюшинном новообразовании, исходящем из печени, желчного пузыря, желудка, селезенки, хвоста поджелудочной железы, яичника и т. д. Окончательно диагностические сомнения разрешают данные экскреторной урографии, пиелографии и других методов исследования.
Следует иметь в виду, что спленомегалия, конгломерат лимфатических забрюшинных узлов, а также различного вида ретроперитонеальные экстраренальные образования могут симулировать почечные опухоли. Почка при них нередко оказывается значительно смещенной или деформированной. Экскреторная урография, ретроградная пиелография, пневморетроперитонеум и ангиография в отдельности или в различном их сочетании в зависимости от показаний позволяют решить диагностику. Околопочечные опухолевые образования с трудом могут быть отличимы от опухоли в почке. Это особенно относится к периреналыюй липоме, часто достигающей огромных размеров и смещающей почку в противоположную сторону забрюшинного пространства (рис. 203). Периренальные липомы, несмотря на радикальное их удаление, часто рецидивируют и даже в тех случаях, когда производят нефрэктомию. С течением времени периренальная липома переходит в липосаркому (А. П. Шанин, 1962; И. А. Козин, 1966; Pellegrini, Caraffa и Crosta, 1960).
ЛЕЧЕНИЕ
Единственным радикальным методом лечения больных с опухолью почки является нефрэктомия, и чем раньше она будет произведена, тем следует ожидать более благоприятных отдаленных результатов.
Рациональность оперативного удаления почки, пораженной опухолью, не вызывает никаких сомнений, однако вопрос о размерах оперативного пособия в далеко зашедших стадиях бластоматозного процесса является дискутабельным. Нет еще единого мнения в отношении оперативной тактики в так называемых иноперабельных случаях и в отношении больных, имеющих отдаленные метастазы гипернефроидного рака почки.
За последнее десятилетие благодаря усовершенствованию техники оперативных вмешательств, широкому применению современных методов обезболивания, наличию большого арсенала противошоковых мероприятий и улучшению ведения послеоперационного периода значительно расширилась возможность осуществления больших расширенных операций при опухолях почек с благоприятными непосредственными и отдаленными результатами. Вследствие этого вопрос об иноперабельности должен ставиться в настоящее время с большой осмотрительностью.
Противопоказанием к нефрэктомии является тяжелая кахексия, наличие множественных метастазов в различных органах, а также прорастание опухоли в соседние органы. Во всех остальных случаях почка, пораженная злокачественной опухолью, подлежит оперативному удалению. Нефрэктомию следует производить и тогда, когда имеются одиночные метастазы, поскольку последние также могут быть с успехом оперативно удалены.
В последние годы все чаще появляются сообщения об эффективном удалении метастатических опухолей почки из других органов с хорошим отдаленным результатом (пульмонэктомия, резекция печени, ампутация конечности и т. п.). Так, показанием к резекции легкого служат единичные метастазы, а иногда и множественные (в одном легком) при отсутствии метастазов в другие области или другое легкое и при условии отсутствия местного рецидива первичной почечной опухоли. Наряду с этим известно в литературе более 30 наблюдений, когда имевшиеся в легких метастазы гипернефроидного рака подвергались после нефрэктомии обратному развитию вплоть до полного их исчезновения (Gibert, Durand и Revol, 1958; Passera, 1958; Г. Н. Милетинская, 1965; Jenkins, 1965, и др.).
Эти наблюдения позволяют шире ставить показания к нефрэктомии по поводу гипернефроидного рака, сопровождающегося наличием метастазов в легких и единичных метастазов в других органах (печень, костный скелет, мозг и др.).
Неподвижность опухоли не является противопоказанием к оперативному вмешательству, так же как и наличие стойкого варикоцеле. Неподвижность почки, пораженной опухолью, сплошь и рядом зависит не от прорастания опухоли в окружающие ткани и соседние органы, а от наличия вокруг ее рубцовых спаяний, возникших вследствие вторичных воспалительных изменений в околопочечной клетчатке. Наличие стойкого варикоцеле может быть следствием затрудненного оттока крови по внутренней семенной вене за счет опущения почки, пораженной опухолью, а не как результат прорастания опухолью сосудов почечной ножки.
Эти данные показывают, что вопрос об иноперабельности опухоли почки на основании неподвижности ее или стойкого варикоцеле не может решаться в сторону отказа от операции. Окончательный вопрос о возможности удаления пораженной опухолью почки решается только во время операции.
Иногда приходится прибегать к нефрэктомии, несмотря на наличие множественных метастазов, когда у больного имеется профузное, угрожающее жизни кровотечение (тотальная гематурия), вызванное бластоматозным повреждением крупных сосудов, вскрывшихся в лоханку.
В зависимости от вида и локализации опухоли почки предпринимаются различные методы оперативных вмешательств. Так, при опухолях почечной паренхимы (гипернефроидный рак resp. аденокарцинома, саркома, смешанная опухоль) оперативное вмешательство заключается в нефрэктомии. При опухолях почечной лоханки и мочеточника (в основном папиллярные опухоли) необходима не только нефрэктомия, но удаление всего мочеточника с иссечением мочеточникового устья, т. е. с резекцией мочевого пузыря. Только такая тактика предупреждает возможность появления метастазов в мочеточнике и мочевом пузыре. У ослабленных больных нефрэктомия и уретерэктомия с резекцией пузыря может быть разделена на 2 момента.
Неоходимо подчеркнуть, что наличие при опухолях лоханки метастазов в нижележащих мочевых путях не является противопоказанием к радикальной операции.
Marton (1965), анализируя данные литературы и свои наблюдения над результатами оперативного лечения больных с опухолями верхних мочевых путей, справедливо считает, что при новообразованиях почечной лоханки принципиально должна производиться нефроуретерэктомия. Резекция мочеточника при папилломатозных опухолях и полипах его допустима в случаях единственной почки или когда функция контр ал атеральной почки резко нарушена.
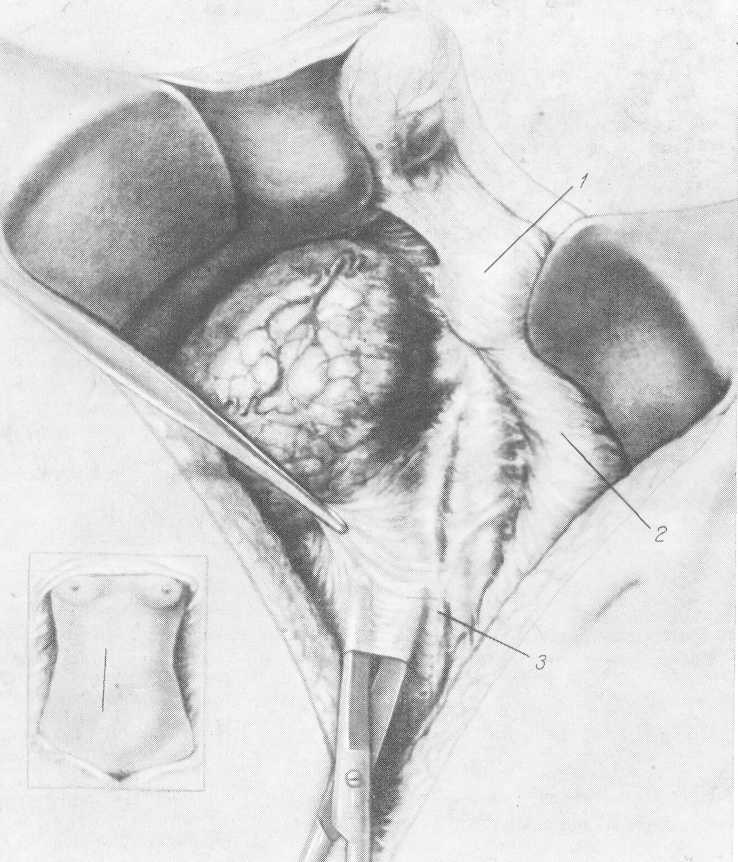
Оперативные подходы к почке. Существует несколько путей обнажения почки: ретроперитонеальний, абдоминальный, торакоабдоминальный. За последние годы все чаще прибегают к абдоминальному или торакоабдо-минальному обнажению почки, пораженной опухолью, поскольку эти подходы облегчают выполнение подлинно радикальных вмешательств и позволяют сначала произвести лигирование основных почечных сосудов (Petri с соавт., 1966). Однако многие хирурги и урологи применяют внебрю-шинный путь доступа к почке через поясничный разрез. Для этой цели предложено несколько поясничных разрезов (рис. 204); чаще пользуются разрезом по Федорову, по Bergmann, no Illyes или разрезом межреберным через ложе X ребра.
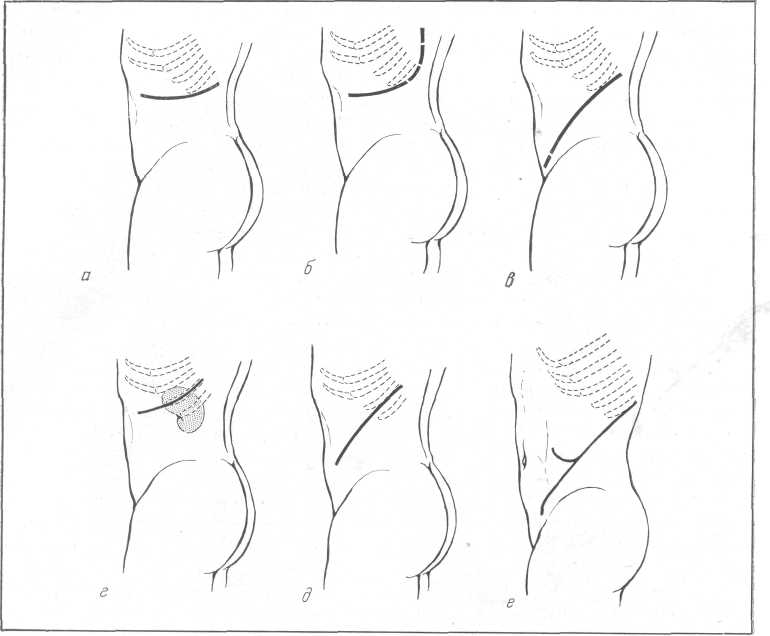
Рис. 204. Оперативные доступы к почке, пораженной злокачественной опухолью.
а — по Федорову; б — по Nagamatsu; в — по Bergmann; г — тораноабдоминальнып разрез- S — разрез между XI—XII ребрами; е — по Illyes.
а
