
Микробиология 1 кафедра / Экзамен микробик / vse_metody_MIKROB
.pdf
Изучение характера роста на щелочном агаре _______________________. Из части подозрительной колонии готовят мазки с окраской по Граму и производят постановку ориентировочной реакции агглютинации на стекле с О1холерной и О-139 диагностическими сыворотками. Оставшуюся часть подозрительной колонии пересевают на скошенный щелочной агар с целью выделения чистой культуры. Посевы ставят в термостат при температуре 370С на 24 часа.
V этап исследования.
Учет характера роста на скошенном щелочном агаре _________________. Идентификация выделенной культуры:
а) по антигенным признакам – постановка и учет реакции агглютинации на стекле с О1-холерной сывороткой и сыворотками Инаба и Огава
_____________. Постановка развернутой реакции агглютинации с О1-холерной сывороткой и сывороткой Ина-
ба____________________________________________________ ;
б) по биохимическим признакам – посев на среды с сахарозой, маннозой,
арабинозой;
в) дифференциацию V.cholerae от V.El-Tor проводят по чувствительности к холерным фагам и полимиксину. Для выбора правильной антибиотикотерапии определяют чувствительность выделенной культуры к антибиотикам диско-
диффузионным методом. Посевы ставят в термостат на 24 часа при температуре 370С.
VI этап исследования. Учет результатов.
1. |
Учет биохимических свойств. |
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Сахароза |
|
|
Манноза |
|
|
Арабиноза |
|
|
|
||||
|
|
+ |
|
|
|
|
+ |
|
|
|
- |
|
|
|
|
2. |
Учет развернутой РА с О1-холерной и Инаба сыворотками. |
|
|
|
|||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Разведения |
1/100 |
1/200 |
1/400 |
|
1/800 |
1/1600 |
1/3200 |
1/6400 |
КА |
КС |
||||
Сыворотки |
|
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
О1-холерная |
+ |
+ |
+ |
|
+ |
+ |
|
- |
- |
- |
- |
|
|||
Инаба |
|
+ |
+ |
+ |
|
+ |
+ |
|
- |
- |
- |
- |
|
||
3. Учет определения чувствительности возбудителя к антибиотикам.
10
4. Вывод (определение вида выделенной культуры, учет антибиотико-
граммы).
3. Изучение схемы бактериологического исследования фекалий больного с предполагаемым диагнозом «пищевая токсикоинфекция».
I этап исследования.
Посев исследуемого материала на среды Эндо, кровяной агар, ЖСА. Посе-
вы ставят в термостат на 24 часа при температуре 370С.
IIэтап исследования.
1.Изучение характера роста на средах
Эндо __________________________________________________________,
кровяном агаре _________________________________________________,
ЖСА __________________________________________________________. 2. Приготовление мазков из выросших колоний, окраска по Граму, микро-
скопия ____________________________________________________________.
IIIэтап исследования.
1.Определение чистоты выделенной культуры _____________________.
2.Идентификация выделенной культуры по биохимическим свойствам с помощью энтеротест-систем. 3. Определение антибиотикочувствительности диско-диффузионным методом.
IV этап исследования. Учет результатов.
Учет антибиотикограммы, заключение о виде возбудителя.
11
Занятие №25
Тема. Микробиологическая характеристика дифтерии, туберкулеза, проказы.
Цель занятия. Изучить характеристику возбудителей дифтерии, туберкулеза, про-
казы, микробиологическую диагностику вызываемых ими заболева-
ний. Изучить схему бактериологического метода исследования при подозрении на дифтерию. Изучить препараты для специфической профилактики дифтерии и туберкулеза и специфического лечения дифтерии.
I.Теоретические знания:
1.Характеристика возбудителя дифтерии, микробиологическая диагностика, спе-
цифическая профилактика и лечение.
2.Характеристика возбудителей туберкулеза, микробиологическая диагностика и специфическая профилактика.
3.Характеристика возбудителя проказы, микробиологическая диагностика проказы.
II.Практические навыки:
1.Изучение схемы бактериологического исследования мазков со слизистой оболоч-
ки ротоглотки и носа больного при подозрении на дифтерию. Учет и интерпрета-
ция результатов исследования.
2.Световая микроскопия нативного препарата из мокроты больного туберкулезом,
окрашенного по Цилю-Нильсену.
1
МЕТОДИЧЕСКИЕ УКАЗАНИЯ К ЗАНЯТИЮ
1.Характеристика возбудителя дифтерии, микробиологическая диагностика, специфическая профилактика и лечение.
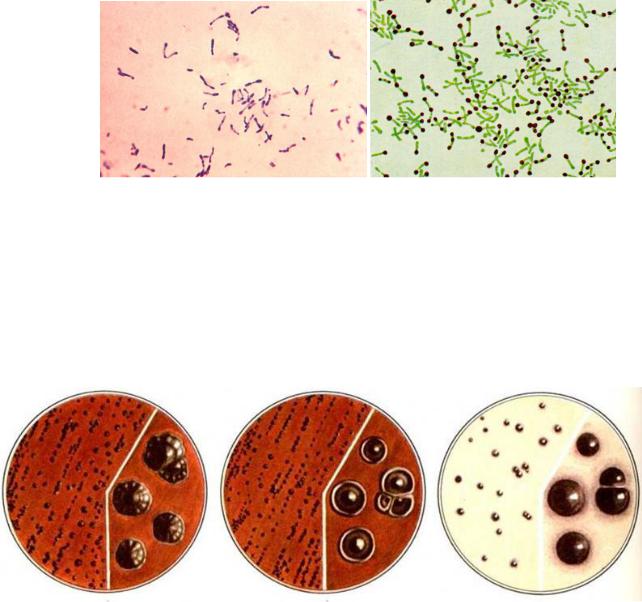
Возбудитель дифтерии – Corynebacterium diphtheriаe.
Морфо-тинкториальные свойства: грамположительные полиморфные палочки, спор, жгутиков не имеют, образуют микрокапсулу. В мазках располагаются в виде «растопыренных пальцев» или латинских букв V, X, Y. Имеют включения, представленные двумя полярно расположенными зернами волютина (полирибитилметафосфаты), которые выявляют окраской по Нейссеру.
Чистая культура C.diphtheriаe. |
Чистая культура C.diphtheriаe. |
Окраска по Граму. |
Окраска по Нейссеру. |
Культуральные свойства: требовательны к питательным средам, растут на 5% кровяном и 10% сывороточном агаре. Образуют R-формы колоний: шероховатые, исчерченные, крошковидные, иногда с зонами гемолиза. На кровяно-
теллуритовом агаре образуют 3 типа колоний: gravis (крупные, сухие, черные,
шероховатые с радиальной исчерченностью и неровными краями), mitis (мелкие, гладкие, блестящие, черные, с ровными краями), intermedius (мелкие, сухие, черные колонии с более прозрачной периферией и неровными краями).
gravis |
mitis |
intermedius |
Рост C.diphtheriаe на кровяно-теллуритовом агаре.
2

Биохимические свойства: дифференциация C.diphtheriae от других видов коринебактерий основана на способности ферментировать глюкозу, сахарозу и наличии ферментов уреазы и цистиназы (табл. 1).
|
|
|
|
Таблица 1 |
||
Дифференциация коринебактерий по биохимическим свойствам |
||||||
Признаки |
Ферментация |
|
|
|
||
|
|
|
Уреаза |
Цистиназа |
|
|
Вид коринебактерий |
глюкоза |
сахароза |
||||
|
|
|
||||
|
|
|
|
|
||
C.diphtheriae |
+ |
- |
- |
+ |
|
|
C.ulcerans |
+ |
- |
+ |
- |
|
|
C.pseudodiphtheriticum |
- |
- |
+ |
- |
|
|
C.xerosis |
+ |
+ |
+ |
- |
|
|
Факторы патогенности:
1.Факторы адгезии: микрокапсула и другие липидно-белковые вещества (обеспечивают прикрепление к клеткам эпителия верхних дыхательных путей);
2.Ферменты патогенности: гиалуронидаза, нейраминидаза;
3.Токсинопродукция: гистотоксин, гемолизин, дермонекротоксин (вызывает некроз клеток в месте размножения возбудителя).
Основной фактор патогенности – гистотоксин (экзотоксин). Нетоксигенные штаммы C.diphtheriae не вызывают развития заболевания.
Гистотоксин состоит из двух белковых фрагментов:
Фрагмент А представляет собой фермент, блокирующий фактор элонгации трансферазу-2, ответственную за удлинение полипептидной цепи на рибосоме, что приводит к подавлению синтеза клеточного белка и гибели клеток.
Фрагмент В взаимодействует с клеточными рецепторами, облегчая проникновение в клетку фрагмента А.
Токсинопродукция возбудителя дифтерии обусловлена одним из видов генетической изменчивости – лизогенной (фаговой) конверсией. Умеренный коринефаг содержит в своем геноме ген tox, кодирующий синтез гистотоксина. При интеграции ДНК умеренного фага с хромосомой дифтерийной палочки она становится токсигенной, что проявляется выработкой гистотоксина.
Источники инфекции: больной человек или бактерионоситель.
Пути заражения: воздушно-капельный, реже контактный, алиментарный. Входные ворота инфекции: слизистые оболочки ротоглотки, носа, гортани,
глаз, половых органов, поврежденные кожные покровы и др.
Дифтерия, как инфекционный процесс, развивается по интоксикационному
механизму.
Патогенез: в месте внедрения возбудителя происходит его размножение и выделение гистотоксина, который обладает как местным, так и общим действием. На слизистых оболочках формируются пленчатые фибринозные налеты, прочно спаян-
3
ные с подлежащей тканью. Повышается сосудистая проницаемость и возникает отек ткани ротоглотки и подкожной клетчатки шеи. Экзотоксин поступает в кровь и связывается с мембранами клеток органов-мишеней (миокардиоциты, почечный эпителий, клетки коркового и мозгового вещества надпочечников, периферические нервы). Ингибирование токсином белкового синтеза в клетках миокарда приводит к структурным и функциональным нарушениям тканей, способным вызвать смерть больного. В нервной ткани происходит демиелинизация волокон, приводящая к развитию параличей и парезов. В почечной ткани развивается токсический нефроз.
Клинические формы дифтерии различают по локализации, характеру течения и степени тяжести.
По локализации выделяют следующие клинические формы:
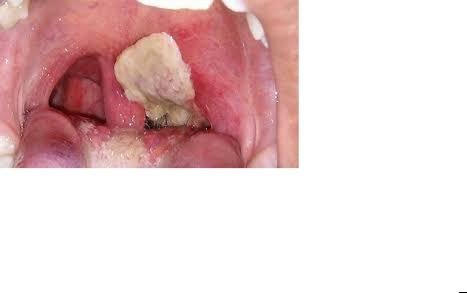
1. Дифтерия ротоглотки (90-95%).
Пленчатые фибринозные налеты при дифтерии ротоглотки.
2.Дифтерия гортани.
3.Дифтерия редких локализаций (носа, глаз, кожи, уха, половых органов и др.).
При поражении нескольких органов выделяют комбинированную форму заболевания.
Микробиологическая диагностика.
Материал на исследование: слизь или отделяемое пораженного органа (ротоглотка, нос и др.) забирают стерильным тампоном не позднее 12 часов с момента обращения больного, до назначения антибиотиков.
1.Бактериологический метод: посев исследуемого материала на 5% кровяной агар, выделение чистой культуры на 10% сывороточном агаре. Идентификацию возбудителя проводят по морфо-тинкториальным, культуральным, биохимическим свойствам и по определению продукции экзотоксина (гистотоксина).
2.ПЦР: определяют ДНК C.diphtheriae и наличие гена tox+.
Для определения гена tox+помимо ПЦР используют ИФА, РНГА и реакцию преципитации в геле (см. учебно-методическое пособие «Учение об инфекции и иммунитете. Основы иммунологии»).
4
Специфическая профилактика дифтерии:
АКДС-вакцина (адсорбированная коклюшно-дифтерийно-столбнячная вакцина). АДС-анатоксин (адсорбированный дифтерийно-столбнячный анатоксин). АДС-м-анатоксин (дифтерийно-столбнячный анатоксин с пониженным содержани-
ем антигенов).
АД-м-анатоксин (очищенный адсорбированный дифтерийный анатоксин с пониженным содержанием антигена).
Препараты с пониженным содержанием антигенов предназначены для профилактики у детей старше 6 лет, подростков и взрослых.
В настоящее время для профилактики дифтерии также используются зарубеж-
ные препараты.
Для выявления уровня коллективного противодифтерийного иммунитета определяют его напряженность серологическим методом в РНГА, ИФА.
Специфическое лечение дифтерии: сыворотка противодифтерийная антитоксическая лошадиная очищенная. Сыворотку вводят дробно (см. учебно-
методическое пособие «Учение об инфекции и иммунитете. Основы иммунологии»).
2.Характеристика возбудителей туберкулеза, микробиологическая диагностика и специфическая профилактика.
Микобактерии широко распространены в окружающей среде и могут вызывать различные заболевания: туберкулез, туберкулезоподобные заболевания, другие микобактериозы, проказу.
Вызывающие туберкулез виды микобактерий объединены в комплекс Mycobacterium tuberculosis, включающий: M.tuberculosis (92%), M.bovis (5%) (возбу-
дитель туберкулеза крупного рогатого скота), M.africanum (3%).
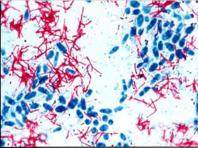
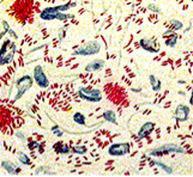
Морфо-тинкториальные свойства: тонкие, прямые или слегка изогнутые палочки. Реже встречаются зернистые и нитевидные формы. Спор, капсулу, жгутиков не имеют. Кислотоустойчивы за счет наличия в клеточной стенке высокого содержания липидов и миколовых кислот. По методу Циля-Нильсена окрашиваются в красный цвет.
M.tuberculosis в мокроте. Окраска по Цилю-Нильсену.
5
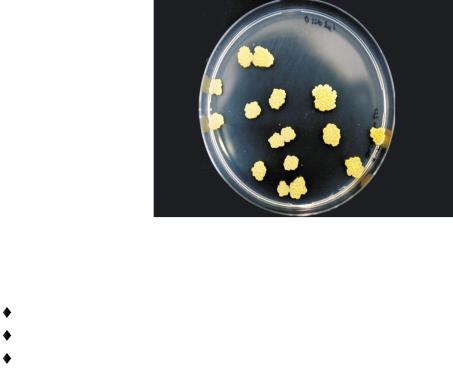
Культуральные свойства: аэробы, требовательны к условиям культивирования, длительно (3-8 недель) растут на плотных (среда Левенштайна) и жидких питательных средах с обязательным присутствием различных факторов роста. На плотных питательных средах образуют сухие морщинистые кремового цвета колонии (R-форма).
Рост M.tuberculosis на плотной питательной среде.
Основной фактор патогенности: корд-фактор (токсический гликолипид кле-
точной стенки). Его действие: вызывает гибель фагоцитов; подавляет миграцию лейкоцитов;
оказывает токсическое действие на ткани.
Возбудитель сенсибилизирует ткани и вызывает характерную для туберкулеза
аллергическую реакцию гиперчувствительности замедленного типа.
Источник инфекции: больной человек.
Пути заражения: аэрогенный, алиментарный, контактно-бытовой.
Основная клиническая форма заболевания: туберкулез легких.
Патогенез: в зоне проникновения микобактерий возникает первичный туберкулезный комплекс, состоящий из воспалительного очага некроза, пораженных регионарных лимфатических узлов и «дорожки» измененных лимфатических сосудов между ними. Распространение микробов может происходить бронхогенно, лимфогенно и гематогенно. При заживлении очаг воспаления рассасывается, некротические массы уплотняются, а вокруг формируется соединительнотканная капсула (очаг Гона), микобактерии трансформируются в L-формы. Активация этих очагов ведет к развитию вторичного туберкулеза.
Иммунитет нестерильный, обусловлен наличием в организме L-форм микобактерий. Основной механизм иммунитета – клеточный.
В развитии болезни выделяют первичный, диссеминированный и вторичный туберкулез.
6

Различают 3 клинические формы заболевания: первичная туберкулезная интоксикация у детей и подростков, туберкулез органов дыхания, туберкулез других органов и систем.
Микробиологическая диагностика.
Материал на исследование: мокрота (3 раза с интервалом 2-3 дня), промывные воды бронхов и др.
1.Бактериоскопический метод:
-световая микроскопия в окраске по Цилю-Нильсену;
-люминесцентная микроскопия.
Для повышения концентрации возбудителя в исследуемом материале используют методики обогащения, например, флотацию: мокроту гомогенизируют, затем добавляют ксилол, толуол или бензин, смесь встряхивают, добавляют дистиллированную воду. Ксилол вместе с микобактериями всплывает наверх в виде пленки. Из нее готовят мазки.
2.Бактериологический (основной) метод:
-посев на плотные питательные среды;
-использование автоматизированных систем (BACTEC и др.) – сочетание плотной и жидкой питательных сред.
3.ПЦР.
4.Аллергологический (туберкулинодиагностика) метод: ранняя диагностика ту-
беркулеза у детей и подросток (внутрикожная проба Манту с туберкулином). Проба свидетельствует не о заболевании, а об инфицировании.
7
В дополнение к пробе Манту применяют диаскинтест с аллергеном туберкулезным рекомбинантным, который содержит антигены только вирулентных штаммов M. tuberculosis. Положительная реакция на этот аллерген бывает только у лиц, инфицированных возбудителем туберкулеза, и отсутствует у лиц, вакцинированных БЦЖ.
Специфическая профилактика – живая туберкулезная вакцина BCG, жи-
вая туберкулезная вакцина BCG-м.
3. Характеристика возбудителя проказы, микробиологическая диагностика.
Возбудитель проказы (лепры) – Mycobacterium leprae.
Морфо-тинкториальные свойства: прямые или слегка изогнутые палочки, неподвижны, спор и капсулу не имеют. Кислотоустойчивы, окрашиваются по ЦилюНильсену в красный цвет. В мазках из очагов поражения располагаются внутриклеточно шаровидными скоплениями или параллельными группами («пачки сигар»).
M.leprae в мазке из очага поражения. Окраска по Цилю-Нильсену.
Культуральные свойства: не растут на питательных средах. Являются облигатными внутриклеточными паразитами.
Источник инфекции: больной человек.
Пути заражения: воздушно-капельный, контактный.
Для проказы характерен очень длительный инкубационный период (в среднем 3-7 лет, но может удлиняться до 15-20 лет).
Патогенез: возбудитель проникает через слизистые оболочки и кожу в лимфатические и кровеносные капилляры, нервные окончания и медленно распространяется по организму. M.leprae обладает тропизмом к тканям с низкой температурой (<300C). Это приводит к формированию гранулем различной поверхностной локализации.
Основные клинические формы:
-туберкулоидная – характеризуется поражениями кожи (одиночные, слегка пигментированные пятна), периферических нервов (нарушается температурная, бо-
левая и тактильная чувствительность);
8
