
Нормальная анатомия / методические указания кафедры / Venoznaya_sistema
.pdfвозникает двойной путь для оттока венозной крови из забрюшинного пространства. В случаях сдавления (непроходимости) нижней полой вены парная и полунепарная вены вместе с венами передней брюшной стенки способны восстановить венозный кровоток в нижней половине тела.
V. thoracica interna своими главными корнями имеет v. epigastrica superior et v. musculophrenica (двойные). Притоками вены являются 9-10 межреберных вен (верхних), v. v. intercostales anteriores. В самые верхние их них поступает кровь из молочной железы. Внутренние грудные вены – правая и левая – соединяются между собой несколькими поперечными анастомозами в области грудины – позади и впереди нее.
Притоки v. thoracica interna анастомозируют с венами грудной и брюшной стенок (глубокими и поверхностными), с венами подмышечной впадины и притоками v. portae (v. v. paraumbilicales).
Таким образом, на передней стенке торса, как и на задней, продольные венозные стволы образуют анастомозы между системами верхней и нижней полых вен, а также с притоками v. portae.
Система нижней полой вены
Нижняя полая вена собирает кровь из нижних конечностей, таза, стенок живота, парных органов забрюшинного пространства и печени. Корнями, ее образующими, являются общие подвздошные вены; в сам ствол вены вливаются притоки.
V. cava interior образуется при слиянии правой и левой v. v. iliacae communes на уровне хряща между телами IV и V поясничных позвонков, справа и несколько ниже бифуркации брюшной аорты; спереди ее прикрывает a. Iliaca communis dextra. Выше нижняя полая вена располагается
взабрюшинном пространстве, справа от брюшной аорты, отделяясь от нее лимфатическими узлами. Внизу вена граничит с т. psoas major dexter, а выше – с правой медиальной ножкой диафрагмы. В отличие от аорты, вена проникает в грудную полость не между ножками диафрагмы, а через foramen v. cavae (в сухожильной части). Стенка вены по периметру срощена с краями этого отверстия и, таким образом, вена как бы растянута и фиксирована в нем; поэтому при сокращениях диафрагмы вена попеременно то сужается, то расширяется (механизм «дыхательного насоса»).
Вгрудной полости, точнее в заднем средостении, вена проникает
вполость перикарда и впадает в правое предсердие на уровне VIII-IХ грудного позвонка.
40
В брюшной полости v. cavainferior соприкасается с рядом образований. Позади вены идет truncus sympaticus dexter и лежит правый надпочечник, впереди – спускается a. spermatica dextra, поперек ствол вены пе-
ресекает pars inferior duodeni, caput pancreatis, корень брыжейки тонкой и поперечной ободочной кишки. Значительный участок вены лежит за печенью. Вещество печени может окружать вену полностью, образуя для нее как бы канал.
V. cava inferior покрыта брюшиной только в двух местах:
–в области foramen epiploicum (lig. hepatorenale);
–ниже пересечения вены корнем брыжейки тонкой кишки.
Диаметр нижней полой вены резко увеличивается в двух участках: при впадении в нее v. v. renales и при впадении v. v. hepaticae. Клапанов v. cava inferior не имеет.
Париетальные притоки
1. Поясничные вены, v. v. lumbales, четыре пары (сегментарные). Каждая вена слагается из двух: ramus anterior и ramus posterior. Передняя собирает кровь из боковых стенок живота, анастомозирует с венами передней брюшной стенки; задняя образуется из вен кожи и мышц спины, принимает вены из позвоночных сплетений. Сливаясь, передняя и задняя ветви, образуют стволики поясничных вен, v. v. lumbales, которые впадают
внижнюю полую вену.
V. v. lumbales каждой стороны соединяются между собой вертикальной цепью анастомозов, образуя v. v. lumbales ascendentes, правая продолжается в v. azygos, а левая – в v. hemiazygos. Дистально поясничные вены анастомозируют с венами таза. Таким образом, с обеих сторон от v. cava inferior, параллельно ей, образуются два венозных стволика, сообща-
ющие между собой системы нижней и верхней полых вен.
2.Нижняя вена диафрагмы, v. phrenica inferior, парная, впадает в v. cava inferior непосредственно перед тем, как та проходит через foramen v. cavae.
Висцеральные притоки
1.Почечная вена, v. renalis, образуется слиянием 3-5 сосудов, которые спереди закрывают ветви почечной артерии. Располагаясь почти горизонтально, почечные вены на уровне хряща между I и II поясничными позвонками вливаются в v. cava inferior. По пути v. v. renales принимают вены из жировой капсулы почки и мочеточника. Так как левая почечная вена длиннее правой, она принимает v. v. suprarenalis и testicularis (ovarica) sinistra.
41

2.Вена надпочечника, v. suprarenalis, как правило, одиночный короткий, довольно толстый ствол. Левая вливается в почечную вену, а правая – в нижнюю полую вену.
3.Яичковая вена, v. testicularis, или яичниковая, v. ovarica, отводит кровь из половой железы, сопровождает одноименную артерию, густо оплетая ее, образует pl. pampiniformis, которое идет в составе семенного канатика; в паховом канале количество вен уменьшается, а на уровне крест- цово-подвздошного сочленения оставшиеся вены сливаются в единый стволик. V. testicularis dextra впадает в нижнюю полую вену под острым углом, левая же – под прямым углом в левую почечную вену. Этим объясняется чаще встречающееся у мужчин левостороннее расширение вен семенного канатика, так как венозный отток по v. testicularis sinistra несколько затруднен.
V. ovarica выносит кровь из pl. uterovaginalis, pl. pampiniformis,кото-
рое и переходит в яичниковую вену.
4.Печеночные вены, v. v. hepaticae, последние притоки нижней полой вены в брюшной полости; они собирают всю кровь из печени, которая приносится печеночной артерией и воротной веной. V. v. hepaticae фактически являются конечными ветвями воротной вены.
Количество печеночных вен, по данным разных авторов, варьирует от 3 до 9. Различают v. v. hepaticae minores (они незначительны и непостоянны) и v. v. hepaticae majores. Из них самая крупная, правая, несет кровь из правой доли, левая – из левой, средняя – из квадратной и хвостатой. Они открываются в нижнюю полую вену и полностью погружены в паренхиму печени. Левая печеночная вена соединяется с ductus venosus (в период внутриутробной жизни) и поэтому до рождения v. cava inferior приносит в сердце смешанную кровь.
Некоторые авторы (Крась А. В.) отмечают в устьях печеночных вен мышечные сфинктеры.
Вены нижней конечности
На тыле стопы наиболее постоянна тыльная венозная дуга; в нее впадают общие тыльные пальцевые вены. Эта дуга представлена рядом анастомозов между общими пальцевыми и краевыми венами, расположена на уровне головок метатарзальных костей. Кзади от дуги расположена тыльная венозная сеть (кожная), она соединена анастомозами с глубокими венами стопы; далее она продолжается в венозную сеть на передней поверхности голени.
42
Медиальный конец дуги переходит в начало v. saphena magna, латеральны й – в v. saphena parva. В эти участки вливаются краевые вены из тыльно й венозной сети.
Следует отметить, что большую часть крови тыльные вены получают из подошвенной сети вен.
Глубокие вены стопы сопровождают артерии в двойном количестве. Таким образом, уже в области голеностопного сустава из поверхностных вен сто пы формируются два крупных венозных ствола – v. saphena magna
иv. sap hena parva.
V. saphena magna поднимается впереди медиальной лодыжки на внутреннюю поверхность голени, рядом с n. saphenus (рис. 18). В коленной области вена обходит сзади медиальный надмыщелок бедра и выше идет по медиальной поверхности бедра, постепенно отклоняясь кпереди, к fossa ovalis.
Рис. 18. Боль шая подкожная вена нижней конечности.
43

Нередко v. saphena magna образуется недалеко от овальной ямки из слияния двух венозных стволов. В области fossa ovalis вена перекидывается через нижний рог серповидного края и вливается в v. femoralis.
V. saphena parva вместе с п. suralis огибает латеральную лодыжку и переходит на заднюю поверхность голени (рис. 19). Сначала вена идет вдоль наружного края ахиллова сухожилия, а выше – между головками т. gastrocnemius в сопровождении п. cutaneus surae medialis. В верхней поло-
вине голени вена заключена между двумя пластинками фасции голени; последние и образуют фиброзный канал Пирогова. В нижней же половине голени вена лежит эпифасциально, т. е. в подкожной клетчатке.
Рис. 19. Малая подкожная вена нижней конечности: 1 – v. saphena magna, 2 – тыльная венозная сеть стопы.
44
Внижнем углу подколенной ямки v. saphena parva прободает фасцию
иделится на две ветви: одна впадает в v. poplitea, другая – в v. profunda femoris.
Глубокие вены голени двойные, это вены-спутницы, сопровождающие артерии.
V. poplitea, одиночный ствол, образуется в результате слияния глубоких вен голени, принимает крупную подкожную вену – v. saphena parva,
атакже вены коленного сустава. В сосудисто-нервном пучке она занимает место между артерией и нервом. Поднимаясь из подколенной ямки на бедро, вена получает название бедренной, v. femoralis.
V. femoralis (одиночная) сопровождает на всем протяжении одноименную артерию и принимает притоки, аналогичные ветвям a. femoralis.
Под паховой связкой вена расположена медиально от артерии, в lacuna vasorum и является наружной стенкой бедренного канала, о чем следует помнить при операциях по поводу бедренной грыжи. В lacuna vasorum оба сосуда (вена и артерия) окружены прочным соединительнотканным футляром, где четко проявляется влияние пульсации артерии на венозный кровоток.
Выше паховой связки v. femoralis переходит в v. iliaca externa, которая на уровне art. sacroiliaca сливается с внутренней подвздошной веной.
Ее притоками являются v. v. epigastricae inferiores и circumflexae ilium profundae.
Между глубокими и поверхностными венами нижних конечностей имеется большое количество анастомозов. При этом на стопе кровь по анастомозам течет из глубоких вен в поверхностные, а на голени и бедре, наоборот, – из поверхностных в глубокие (фактор мышечных сокращений).
Вены таза
Общая подвздошная вена, v. iliaca communis, парный, крупный,
лишенный клапанов сосуд, берущий начало на уровне крестцовоподвздошного сочленения соответствующей стороны; является результатом слияния внутренней и наружной подвздошных вен. От места своего начала обе вены поднимаются вверх до межпозвоночного диска между телами IV и V поясничных позвонков и в области его правой стороны соединяются, образуя нижнюю полую вену. При этом следует отметить, что правая общая подвздошная вена несколько короче левой и имеет более отвесный ход, располагаясь в начале своего пути позади, а в конце лате-
45
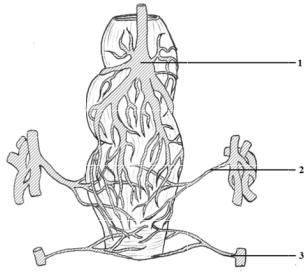
ральнее одноименной артерии. Левая общая подвздошная вена проходит косо снизу вверх и слева направо впереди тела V поясничного позвонка, находясь медиальнее сопровождаемой ею артерии и пересекая сзади своим концом ее начальный отдел. Правая общая подвздошная вена притоков не имеет, в левую впадает v. sacralis media.
Внутренняя подвздошная вена, v. iliaca interna, довольно короткая вена, имеющая большой диаметр; проходит по боковой стенке малого таза, располагаясь кзади от одноименной артерии. Дренируемая ею область соответствует области, кровоснабжаемой последней, за исключением v. umbilicalis (она направляется к печени). Притоки внутренней подвздошной вены подразделяются на пристеночные (париетальные) и висцеральные. Пристеночные, за некоторыми исключениями, сопровождают одноименные артерии в двойном числе, но перед впадением сливаются в одиночные стволики. Вены, собирающие кровь от органов малого таза, образуют вокруг них мощные узкопетлистые сплетения.
Пристеночные притоки v. iliaca interna
1.Нижняя ягодичная вена, v. glutea inferior, собирает кровь из т. gluteus maximus и из задней группы мышц бедра.
2.Верхняя ягодичная вена, v. glutea superior, как и предыдущая, принимает двойные вены-спутницы, сопровождающие все ветви a. glutea superior.
3.Запирательная вена, v. obturatoria, сопровождает одноименную артерию, проходя канал того же названия.
4.Боковая крестцовая вена, v. sacralis lateralis, поднимается по facies pelvina крестца, сопровождая одноименную артерию в двойном числе, получает притоки из передних крестцовых отверстий в виде rami spinals и
участвует в образовании plexus sacralis anterior вместе с v. sacralis media.
5.Подвздошно-поясничная вена, v. iliolumbalis,сопровождает артерию с таким же названием и образует многочисленные анастомозы с со-
седними венами: с v. v. lumbalis ascendens, circumflexa ilium profunda, sacralis lateralis.
Висцеральные притоки v. iliaca interna
1.Прямокишечное сплетение, plexus venosus rectalis (рис. 20). Различают подслизистое, подфасциальное и подкожное сплетения. Первое из них называется plexus rectalis internus.
Вены этого сплетения начинаются в области columnae anales кисточками тонких сосудов, которые конвергируют в краниальном направлении, постепенно усиливаются и образуют продольные стволики, многократно анастомозирующие друг с другом. Эти вены, прободая tunica muscularis
46
кишки, образуют наружное или подфасциальное сплетение, plexus rectalis externus, которое окружает прямую кишку сзади и с боков и наиболее хорошо развито в ее нижней части.
Третье сплетение, p l. subcutaneus ani, расположено в области заднепроходн ого отверстия. Из этих сплетений кровь оттекает тремя путями:
а) через v. rectalis su perior – из верхнего отдела rectum; б) через v. v. rectales mediae – из среднего отдела rectum ;
в) v. v. rectales inferiores – из нижнего отдела rectum и области anus,
впадающие в v. pudenda interna. Верхняя прямокишечная вена – одна из притоков v. mesenterica inferior, следовательно, она непарная и лишена клапанов. Средние и ниж ние прямокишечные вены – все парные, имеют клапаны и относятся к системе v. cava infer ior.
Рис. 20. Венозные сплетения прямой кишки.
1 – v. rectalis superior , 2 – vv. rectales med iae, 3 – vv. rectales inferiors.
2. Предстательное сплетение, plexus venosus prostaticus, находится позади от symphysis pubic a. Кзади от сплетения располагаются: у мужчин
– предстательная железа, у женщин – мочевой пузырь и мочеиспускательный канал. В это сплетение впадают v. dors alis penis, вены предстательной железы, передней стенки мочевого пузыря, у женщин – из стенки мочеиспускательного канала.
47

V. dorsalis penis – крупная непарная вена, идет по средней линии тыла члена в sulcus dorsalis, между двумя a. a. dorsalis penis и проникает в полость малого таза между ligamentum arcuatum pubis и ligamentum transversum perinei. У женщин имеется небольшая v. dorsalis clitoridis. Из предстательного сплетения кровь уходит либо непосредственно в v. iliaca interna, либо через v. v. vesicales, а также в v. pudenda interna и в v. obturatoria. Кзади pl. prostaticus продолжается в plexus vesicalis.
3. Венозное сплетение пузыря, plexus vesicalis, имеет половые разли-
чия.
У мужчин это сплетение является самым мощным в полости малого таза. Оно располагается в окружности нижнего отдела мочевого пузыря, с боков и отчасти сзади предстательной железы. Кпереди оно переходит в plexus prostaticus, позади – в plexus rectalis. Кроме того, это сплетение анастомозирует с v. obturatoria, v. pudenda interna, v. glutea superior, v. glutea inferior. Plexus vesicalis собирает кровь от мочевого пузыря, предстательной железы, семенных пузырьков и семявыносящих протоков. С этим сплетением соединяется парное сплетение, образованное v. v. deferentiales вокруг семявыносящих протоков.
У женщин венозное сплетение мочевого пузыря находится с обеих сторон дна мочевого пузыря, у начала мочеиспускательного канала. В него поступает кровь от этих органов, а также от стенок влагалища.
4. Сплетение в окружности матки и влагалища – plexus uterovaginalis особенно хорошо развито по бокам cervix uteri, а также по бокам и сзади влагалища (рис. 21). Собирает кровь от матки, влагалища, маточной трубы
ииз ligamentum latum. Сплетение анастомозирует с plexus pampiniformis,
свенами передней брюшной стенки при помощи вен, сопровождающих lig. teres, с plexus vesicalis, plexus rectalis и с венами наружных половых органов.
Вены матки можно разделить на три группы:
I. Верхнюю группу образуют вены, собирающие кровь от дна матки, которые совместно с венами круглой и широкой маточных связок, соеди-
няются с plexus pampiniformis ovarii, следовательно, усиливают v. ovarica.
II. В среднюю группу входят v. v. uterinae, собирающие кровь из нижнего отдела тела матки и прилежащей части ее шейки, которые сливаются в одну, и сопровождают одноименную артерию, впадая в v. iliaca interna.
III. К нижней группе относят вены из нижнего отдела шейки матки, передней стенки влагалища и задней стенки мочевого пузыря, которые поднимаются вверх и соединяются с венами средней группы.
48
Рис. 21. Венозное сплетение матки:
1 – a. iliaca interna, 2 – v. iliaca interna, 3 – v. iliaca externa, 4 – v. ovarica, 5 – plexus uterovaginalis, 6 – ureter.
Внутренняя срамная вена, v. pudenda interna, не вполне соответствует одноименной артерии. При этом v. dorsalis penis является притоком plexus prostaticus. Притоками v. pudenda interna являются v. v. urethrales, v. v. perinei, v. v. scrotales (labiates) posteriores, v. v. rectales inferiores. Все эти вены сопровождают одноименные ветви a. pudenda interna; последнюю сопровождает v. pudenda interna, вначале двойная, а при впадении в v. iliaca interna уже одиночная.
Наружная подвздошная вена, v. iliaca externa, – второй корень общей подвздошной вены, является непосредственным продолжением v. femoralis. Границей между ними является пупартова связка, lig. inguinale. V. iliaca externa поднимается по медиальной стороне одноименной артерии и m. psoas major. Свои два притока она принимает в начале пути, еще
впределах lacuna vasorum:
1)нижняя надчревная вена, v. epigastrica inferior, ствол ее одиночный, а все притоки двойные. Эта вена анастомозирует с: a) v. epigastrica superior, б) v. v. paraumbilicales, в) v. obturatoria;
49
2) вена, окружающая подвздошную кость, глубокая, v. circumflexa iliит profunda, в большинстве случаев – двойная, анастомозирует с v. iliolumbalis.
ПОЗВОНОЧНЫЕ СПЛЕТЕНИЯ
Различают внутренние и наружные сплетения.
1. Наружные сплетения, pl. venosi vertebrales externi, разделяются на переднее, сравнительно слабое, и заднее, более сильное. Переднее сплетение лежит на передней поверхности тел позвонков, образует широкопетлистую сеть. Оно развито, главным образом, в шейном и крестцовом отделах; имеет вид сегментарных колец и продольных анастомозов. Заднее наружное сплетение покрывает снаружи дуги позвонков, поперечные
иостистые отростки и соответствующий связочный аппарат. Они особенно развиты между дугами и остистыми отростками, анастомозируют как с внутренними сплетениями, так и с венами мышц спины.
2.Внутренние сплетения, pl. venosi vertebrales interni anterior et posterior, расположены в эпидуральном пространстве позвоночного канала
исостоят из ряда горизонтальных колец, соответствующих каждому позвонку (сегменту). На задней поверхности позвонков эти венозные кольца соединены несколькими продольными анастомозами (стволами) и распространяются от большого затылочного отверстия почти до верхушки крестца.
Внутренние и наружные сплетения анастомозируют между собой посредством вен, прободающих желтые связки.
Отток из позвоночных сплетений идет через сегментарные вены в позвоночные, задние межреберные, поясничные и латеральные крестцовые вены.
Через v. v. sacrales позвоночные сплетения сообщаются с венами тазовой клетчатки и венами органов таза: прямой кишки, мочевого пузыря, простаты, матки, влагалища. Так как отток из позвоночных сплетений идет через притоки верхней и нижней полых вен, то сами позвоночные сплетения представляют собой обширный кава-кавальный анастомоз.
ВОРОТНАЯ ВЕНА
V. portae собирает кровь из непарных органов пищеварительного тракта, где происходит всасывание (от желудка до верхней трети прямой кишки), а также из поджелудочной железы и селезенки. Вся эта кровь доставляется в печень. Из кишечника в печень вены приносят питательные
50
вещества, в частности гликоген, который откладывается в гепатоцитах; из толстой кишки в печень попадают токсичные продукты обмена (индол, скатол) для их дезинтоксикации; из остатков распада эритроцитов, доставляемых селезеночной веной образуются желчные ферменты. Происходит накопление железистых соединений для дальнейшего синтеза гемоглобина и т. д.
Даже из этого короткого перечня становится понятной функция и значимость системы воротной вены. У человека через печень в одну минуту протекает около 1,5 литров крови. Таким образом, система воротной вены тесно связана с деятельностью печени. В устройстве этой системы имеется особенность, которая больше нигде не повторяется: V. portae фактически выходит из капиллярной сети желудочно-кишечного тракта, но не впадает прямо в нижнюю полую вену, а сначала уходит в печень и там вновь распадается на капилляры в дольках печени и вокруг них. Из капилляров дольки кровь собирается в v. centralis, которые сливаясь и укрупняясь, образуют v. v. hepaticae, впадающие уже непосредственно в v. cava inferior.
Таким образом, получается, что ствол v. portae вставлен между двумя сетями капилляров: одна сеть в органах желудочно-кишечного тракта, другая – в веществе самой печени.
Корни v. portae:
1.V. mesenterica superior (главный корень v. portae) отводит кровь от тонкой кишки (v. v. intestinales), слепой, восходящей и поперечной ободочной кишки (v. v. colica dextra et media), головки поджелудочной железы. Верхняя брыжеечная вена принимает также v. gastroepiploica dextra. По своему ходу и притокам она аналогична одноименной артерии. Основной ее ствол проходит в толще брыжейки и по направлению как бы переходит и продолжается в ствол воротной вены.
2.V. mesenterica inferior собирает кровь из flexura coli sinistra, colon descendens, colon sigmoideum и верхней части прямой кишки. Ее притоки полностью повторяют ветвление одноименной артерии. Ход самой вены несколько иной: из области таза она отклоняется влево, затем залегает
вplica duodenojejunalis и скрывается за поджелудочной железой. Чаще всего здесь вена впадает в v. lienalis.
3.V. lienalis, толстый венозный ствол выносит кровь из селезенки, некоторых частей желудка, поджелудочной железы, duodenum и большого сальника. Вена идет от селезенки горизонтально, слева направо позади поджелудочной железы, параллельно и ниже одноименной артерии; она
51
пересекает брюшную аорту между чревным стволом и верхней брыжеечной артерией.
В селезеночную вену впадают: v. v. gastroepiploicae sinistrae, gastricae breves, pancreaticae.
Позади головки поджелудочной железы сливаются два наиболее крупных корня – верхняя брыжеечная и селезеночная вены, образуя короткий, довольно толстый ствол воротной вены; нижняя брыжеечная вена чаще впадает в селезеночную, реже – в верхнюю брыжеечную. Далее v. portae направляется вверх и вправо позади pars superior duodeni и попадает в lig. hepatoduodenale, между двумя ее листками. При этом справа и спереди от нее лежит ductus choledochus, а слева – a. hepatica propria. Дос-
тигнув ворот печени, вена расширяется в виде пазухи, из которой под тупым углом расходятся две главные ветви: ramus dexter (более толстая) ramus sinister (более тонкая), и уже эти ветви проникают в печень.
Непосредственно в ствол воротной вены впадают: 1) v. gastrica dextra, 2) v. pylorica (от угловой вырезки желудка к области привратника), 3) v. circularis pylorica (Mayo), которая отграничивает желудок от двенадцатиперстной кишки.
Венозная кровь в печень приносится не только основным стволом v. portae. В норме существуют еще так называемые добавочные воротные вены – v. v. portae accessoriae, они проводят венозную кровь в печень независимо от воротной вены, как от внутренностей (малая кривизна желудка, желчный пузырь, выводные протоки печени), так и от стенок брюшной полости (из диафрагмы – через lig. falciforme hepatis, v. v. paraumbilicales -через lig. teres hepatis). Наиболее крупная и постоянная из околопупочных вен – вена Бурова; в трети случаев она соединяется непосредственно с ramus sinister воротной вены и тогда называется веной Сап-
пея – v. paraumbilicalis Sappeyi.
ВЕНОЗНЫЕ АНАСТОМОЗЫ
Многочисленные анастомозы между венами разного порядка являются одной из особенностей венозной системы и одним из функциональных приспособлений для ликвидации застойных явлений в той или иной области организма. Венозные сосуды, выполняющие роль анастомозов, как правило, клапанов не имеют, так что ток крови может идти в разных направлениях. Анастомозируют как близкорасположенные вены, так и вены отдаленных областей, относящиеся к бассейнам разных вен (верхней и нижней полых), а также притоки полых вен и воротной. Именно эти анастомо-
52
зы, перемещающие кровь из системы одной крупной вены в другую, имеют решающее значение в восстановлении оттока венозной крови при его нарушении.
Затруднение оттока крови может быть вызвано различными причинами: тромбозом вены, ее сдавлением, перевязкой (по различным причинам) и т. д.
В зависимости от того, системы каких вен соединяют анастомозы, последние делят на группы:
1.Кава-кавальные анастомозы.
2.Порто-кавальные анастомозы.
3.Порто-портальные (редко упоминаемые по сравнению с предыду-
щими).
Кава-кавальные анастомозы
Эти анастомозы представлены во всех областях организма, функционируют не только в условиях патологии, но и при некоторых физиологических состояниях (например, беременность). Их деятельность не вызывает нарушения гомеостаза и химизма крови.
1.Позвоночные сплетения, обладая огромной протяженностью, соединяют бассейны верхней и нижней полых вен, являясь главными анастомозами между ними. С этими позвоночными сплетениями сообщаются притоки позвоночных вен v. v. vertebrales, межрёберных вен v. v. intercostales и поясничных вен v. v. lumbales.
При этом позвоночные вены являются притоками плечеголовных вен, межрёберные вены впадают в v. azygos и v. hemiazygos, а поясничные вены
–непосредственно в нижнюю полую вену. У большого затылочного отверстия эти сплетения соединяются с венозными пазухами черепа и с наружными венами головы.
2.V. v. lumbales (притоки нижней полой вены) соединяются между собой восходящими поясничными венами – v. v. lumbales ascendens dextra et sinistra, переходящими справа в v. azygos, а слева в v. hemiazygos; эти вены, в свою очередь, являются притоками v. cava superior. Кроме того, v. v. lumbales ascendens, идущие рядом и параллельно v. cava inferior, мож-
но рассматривать как коллатерали последней. Таким образом, на задней стенке живота имеется двойной путь для оттока крови из забрюшинного пространства: по v. cava inferior и по v. v. azygos и hemiazygos в верхнюю полую вену.
V. azygos может достигать значительного диаметра при сдавлении нижней полой вены при беременности (особенно многоплодии).
53
3.В области боковой стенки груди и живота v. thoracicalateralis (приток v. axillaris) посредством v. thoracoepigastrica анастомозирует c v. v. lumbales (v. cava inferior).
4.На передней стенке живота, во влагалище прямой мышцы, ана-
стомозируют v. epigastrica superior (v. cava superior) и v. epigastrica inferior (v. cava inferior).
Порто-кавальные анастомозы
Развиваться и функционировать эти анастомозы начинают как вынужденный результат заболеваний: цирроз печени, тромбоз ствола воротной вены, сдавление последней (опухоли, лимфатические узлы), т. е. при затруднении кровотока по основному стволу v. portae. В этих условиях порто-кавальные анастомозы проводят кровь в общее русло в обход печени. Застойные явления при этом несколько уменьшаются, но это проявление лишь их «механической» роли, а не биологической, ибо выключение печени из кровотока рано или поздно приводит к летальному исходу (печеночная кома). Польза организму от функционирования порто-кавальных анастомозов крайне ограничена во времени.
Рассмотрим некоторые из них.
1.Plexus venosus oesophageus (кровь из него оттекает в v. azygos, при-
ток v. cava superior) широко анастомозирует с венами кардиальной части желудка (притоки v. portae). При этом подслизистые венозные сплетения
вобласти кардиального сужения пищевода очень расширяются, складки слизистой выбухают в просвет, суживая вход в желудок, и их малейшее повреждение может привести к сильному кровотечению.
2.В стенке прямой кишки через ее венозные сплетения анастомози-
руют притоки v. mesenterica inferior (v. portae) и притоки v. iliaca interna (v. cava inferior).
3.В поясничной области вены мезоперитонеальных отделов толстой кишки (colon ascendens et descendens) (притоки v. portae) анастомозируют с притоками v. v. lumbales (v. cava inferior). Эти анастомозы описаны под названием «Системы Ретциуса».
4.На передней стенке живота в области пупка образуются сложные анастомозы между притоками полых и воротной вен. V. v. paraumbilicales идут в виде нескольких стволиков вдоль круглой связки печени и впадают
влевую ветвь v. portae; в области пупка эти вены анастомозируют как с v. epigastrica superior (v. cava superior), так и с v. epigastrica inferior (v. cava inferior). При затруднении проходимости крови через печень (цирроз) око-
54
лопупочные вены резко расширяются и начинают отводить кровь от печени в область пупка; расширяются боковые ветви вены Бурова и всей венозной сети lig. teres et falciforme hepatis. Увеличиваются в диаметре и вены передней брюшной стенки, образуя так называемую «caput Medusae».
Таким образом, околопупочные вены, расширяясь сами и развивая коллатеральные пути, выносят застаивающуюся кровь воротной системы печени через вены передней брюшной стенки в общий кровоток.
Чтобы правильно понять эти анастомозы, необходимо сказать несколько слов о пупочной вене. После перевязки пуповины в проксимальном конце ее нередко сохраняется проходимость – более или менее тонкий остаточный канал. Он имеет клапаны и пропускает кровь только к печени.
Следуя дальше по круглой связке печени, остаточный канал достигает печени и в большинстве случаев проникает в ее вещество. Диаметр канала пупочной вены зависит от величины впадающих в нее вен. При полном отсутствии боковых ветвей вена запустевает, и остаточный канал тогда не существует.
Порто-портальные анастомозы
Жизненно важное значение имеют вены, восстанавливающие кровоток через печень, но не по прямому пути, а через коллатерали. Это так называемые порто-портальные анастомозы. На них указывали И. В. Буяльский, К. Бернар, И. М. Догель, Ф. К. Саппей, Ф. А. Валькер. Выше уже упоминались v. v. portae accessoriae. Валькер описал «добавочную» вену, которая идет прямо в lobus caudatus («вена Валькера»). Эти «добавочные» воротные вены работают как окольные пути; максимально расширяясь, они не только устраняют портальную гипертензию, но и восстанавливают отток крови от желудочно-кишечного тракта через печень, что значительно облегчает состояние больного при обтурации воротной вены.
55
|
КОНТРОЛЬНЫЕ ВОПРОСЫ |
26. |
Расскажите, по каким венам осуществляется отток крови от сте- |
|
|
нок грудной полости. |
|
1. |
Дайте определение понятиям: «вена», «корни вен» и «притоки |
27. |
В какую крупную вену собирается венозная кровь от стенок и ор- |
вен». |
|
ганов грудной полости? |
|
2. |
Какие функции присущи венам? |
28. |
Из каких областей собирает кровь нижняя полая вена? |
3. |
Какие Вам известны факторы, способствующие возвращению ве- |
29. |
Перечислите притоки нижней полой вены. На какие группы они |
нозной крови к сердцу? |
делятся? |
||
4. |
Какие особенности в строении венозной системы связаны с осо- |
30. |
Собирает ли нижняя полая вена кровь от таких органов брюшной |
бенностями венозного оттока крови? |
полости, как поджелудочная железа, селезенка, желудок и кишечник? По- |
||
5. |
Приведите примеры единства формы и функции в венозной сис- |
чему? |
|
теме. |
Какие этапы своего становления в процессе эволюции животного |
31. |
По каким венам оттекает кровь от нижних конечностей? |
6. |
32. |
Какие Вы знаете поверхностные вены, каким образом они начи- |
|
мира прошла сосудистая система? |
наются, каким путем следуют и в какие крупные вены впадают? |
||
7. |
Какие аномалии развития венозной системы Вы знаете и чем они |
33. В чем заключаются особенности венозной системы таза? |
|
обусловлены? |
34. |
Есть ли биологический смысл в наличии воротной вены и в чем |
|
8. |
Что образуется из правого и левого кювьеровых протоков? |
он состоит? |
|
9. |
Из каких частей тела человека собирает кровь система верхней |
35. |
Имеются ли анастомозы между притоками верхней и нижней по- |
полой вены? |
лых и воротной вен? |
||
10. |
Назовите корни и притоки верхней полой вены. |
36. |
Объясните, какое значение имеют эти анастомозы в норме, а так- |
11. |
На какие группы можно разделить вены верхней конечности? |
же при нарушении кровотока в системе одной из этих вен. |
|
12. Какие Вы знаете поверхностные вены верхней конечности? Опи- |
37. |
Какие анастомозы не нарушают гомеостаза – кава-кавальные или |
|
шите их ход и укажите крупные венозные стволы, в которые они впадают. |
порто-кавальные? |
||
13.Какая вена выносит кровь из верхней конечности?
14.Какие вены собирают кровь от органов головы и шеи?
15.На какие группы разделяются притоки внутренней яремной вены?
16.Какие Вы знаете внутричерепные притоки внутренней яремной
вены?
17.В чем особенности вен мозгового черепа?
18.Перечислите внечерепные притоки внутренней яремной вены
19.На какие ярусы подразделяется единая система оттока венозной крови от головы?
20.Какие имеются анастомозы между внутричерепными и внечерепными венами?
21.Какие из них имеют наибольшее практическое значение с клинической точки зрения? Почему?
22.Какие вены являются корнями плечеголовых вен?
23.Каким образом осуществляется отток венозной крови от легких?
24.Каким образом происходит отток венозной крови от пищевода?
25.Каким образом собирается венозная кровь от спинного мозга?
56 |
57 |
ЛИТЕРАТУРА |
ДЛЯ ЗАМЕТОК |
1.Беков, Д. Б. Атлас венозной системы головного мозга человека / Д. Б. Беков. – М. : Медицина, 1965.
2.Беков, Д. Б. Атлас артерий и вен головного мозга человека / Д. Б. Беков, С. С. Михайлов. – М. : Медицина, 1979.
3.Банков В. Н. Строение вен / В. Н. Банков. – М. : Медицина, 1974.
4.Вишневский, А. С. Атлас периферической нервной и венозной системы / А. С. Вишневский, А. Н. Максименков. – М. : Медицина, 1949.
5.Гуревич, М. И. Основы гемодинамики / М. И. Гуревич, С. А. Бернштейн. – Киев, 1979.
6.Долго-Сабуров, Б. А. Анастомозы и пути окольного кровообращения у человека / Б. А. Долго-Сабуров. – Л. : Медгиз, Ленинградское отд., 1956.
7.Долго-Сабуров, Б. А. Очерки функциональной анатомии кровеносных сосудов. (К учению о коллатеральном кровообращении) / Б. А. ДолгоСабуров. – Л. : Медгиз, Ленинградское отд., 1961.
8.Жданов, Д. А. Лекции по функциональной анатомии человека / Д. А. Жданов. – М. : Медицина, 1979.
9.Злотников, М. Д. Венозная система человека: в 2 кн. / М. Д. Злотников – Кн. 2. – Медгиз, 1947.
10.Привес, М. Г. Анатомия человека / М. Г. Привес, Н. К. Лысенков, В. И. Бушкович. – М. : Медицина, 1973.
11.Привес, М. Г. Анатомия человека / М. Г. Привес, Н. К. Лысенков, В. И. Бушкович. – Изд. 11. – СПб. : Гиппократ, 2000.
12.Сресели, М. А. Различия в строении вен лица и их значение в хирургии / М. А. Сресели. – М. : Медгиз, 1957.
13.Савельев, В. С. Болезни магистральных вен / В. С. Савельев, Э. П. Думпе, Е. Г. Яблоков. – М. : Медицина, 1972.
14.Тонков, В. Н. Анатомия человека / В. Н. Тонков. – Т. I. – М. : Медицина, 1946.
15.Ткаченко Б. И. Венозное кровообращение / Б. И. Ткаченко. – Л. : Медицина, Ленинградское отд., 1979.
16.Фолков, Б. Кровообращение / Б. Фолков, Э. Нил. – М. : Медицина,
1976.
17.Холоденко, М. И. Расстройства венозного кровообращения в мозгу / М. И. Холоденко. – М. : Медицина, 1963.
18.Шмидт, Р. Физиология человека: в 4 т. / Р. Шмидт. – Т. 3. – М.,
1986.
58 |
59 |
