
Metody_obsledovania_nevrologicheskogo_bolnogo
.pdf60
Моторная апраксия èëè апраксия выполнения Дежерина отличается нарушением не только спонтанных действий, но и действий по подражанию вслед за врачом.
Для исследования памяти применяют ряд психологических методик. Выяснить состояние механической памяти возможно тестом на запоминание
10 слов: пациенту медленно называют 10 слов и просят их повторить. Затем эти же слова повторяют до 5 раз. После каждого повтора отмечают, сколько слов из 10 пациент воспроизвел. Через час просят вновь назвать эти же слова, но уже без их повторного названия. Из полученных данных составляют кривую запоминания. Обычно после 3-го повтора запоминаются 9-10 слов. Через час остается в памяти до 8 слов. Кратковременную память можно исследовать, предлагая повторить определенный текст с построчным добавлением. Например, “три тихих толстых тушканчика тихо тузили тарантула” и т.д.
Расстройства памяти весьма разнообразны и могут возникать не только при неврологических заболеваниях. Нарушения памяти с утратой способности сохранять и воспроизводить приобретенные знания обозначаются как амнезия. Выделяются следующие виды амнезий. Фиксационная амнезия - ослабление или отсутствие запоминания текущих, недавно происходивших событий при сохранности в памяти приобретенных в прошлом знаний.
Прогрессирующая амнезия — постепенное опустошение запасов приобретенных сведений и знаний.
Часто при черепно-мозговых травмах с утратой сознания возникает феномен ретроградной амнезии когда выпадение памяти распространяется на события, предшествовавшие состоянию утраты сознания. Если утрачиваются воспоминания
îсобытиях, которые были по окончании расстройства сознания, это свидетельствует
îналичии антероградной амнезии. Сочетание этих двух вариантов называется
антероретроградной амнезией.
Методика исследования мышления и синдромов “качественного изменения сознания” подробно излагаются в структуре курса психиатрии, в связи с чем в нашем пособии они не рассматриваются.
Синдромы «количественного изменения сознания» не относятся к высшим мозговым функциям, однако ввиду их важности мы позволим себе представить их вашему вниманию.
Сомналенция (оглушенность) — нарушение сознания при сохранности ограниченного словесного контакта на фоне повышения порога восприятия внешних раздражителей и снижения собственной активности.
Оглушение умеренной степени характеризуется частичной дезориентацией, умеренной сонливостью, способностью выполнения всех команд. Речевой контакт сохранен, но получение ответа требует повторения вопроса. Ответ часто с задержкой. Команды выполняет правильно, но несколько замедленно.
Оглушение глубокой степени характеризуется дезориентацией, глубокой сонливостью, способностью выполнять лишь элементарные команды. Больной
61
находится почти все время в состоянии сна, иногда сочетающееся с двигательным возбуждением. Речевой контакт затруднен и ограничен. Лишь после настойчивых повторных обращений удается получить ответ, часто односложный, по типу «да»- «нет». Для продолжения даже кратковременного контакта необходимы повторные обращения, громкий оклик, часто в сочетании с применением болевых раздражителей.
Сопор характеризуется выключением сознания с сохранностью координированных защитных реакций и открывания глаз в ответ на болевые и звуковые раздражители.
Êîìà — полное выключение сознания.
Умеренная кома (1 степень) «неразбудимость» больного, отсутствие открывания глаз на боль и звук, отсутствие способности локализовать болевые раздражения (иногда возможны некоординированные защитные движения), отсутствуют какие-либо реакции на любые внешние раздражения, кроме болевых, в ответ на которые могут появляться разгибательные и сгибательные движения. Синдром комы I необходимо дифференцировать от сопора. В отличие от сопора, защитные движения при коме 11 некоординированы и открывание глаз на боль отсутствует.
Ведущими признаками комы II (глубокой) являются «неразбудимость», отсутствие каких-либо реакций на боль, мышечная гипотония.
Признаки комы III (запредельной) — «неразбудимость», мидриаз, арефлексия, мышечная атония, выраженные нарушения витальных функций — расстройства ритма и частоты дыхания, патологические типы дыхания, апноэ, выраженная тахикардия, АД на уровне критических цифр, либо не определяется.
Для оценки сохранности сознания пациента часто в ургентной медицине используется шкала комы Глазго, имеющая высокую степень надежности и чувствительности по сравнению с другими тестами. Состояние больного оценивается по трем параметрам: открыванию глаз, словесному и двигательному ответам на внешние раздражители. Кроме того, иногда используют и суммарную оценку, которая может составлять от 3 до 15 баллов. Балл 8 и ниже свидетельствует о наличии комы, выше 8 — о ее отсутствии.
ИССЛЕДОВАНИЕ ВЕГЕТАТИВНОЙ НЕРВНОЙ СИСТЕМЫ
При исследовании вегетативной нервной системы (ВНС) необходимо учитывать все многообразие функций ВНС, такие как регуляция тонуса сосудов и сердечной деятельности; терморегуляции; регуляции обменных процессов и деятельности эндокринной системы; влияние ВНС на эмоционально-волевую сферу, регуляцию сна и бодрствования. В связи с этим полное исследование ВНС включает в себя не только «вегетативные пробы», но и многопрофильное изучение функций эндокринной системы (гормональный профиль), психологическое тестирование пациентов (тесты Спилберга, MMPI и др.), углубленное электрофизиологическое
62
обследование (ЭЭГ, ЭНМГ, исследование вариабельности сердечного ритма), термометрия и т.д.
При оценке состояния ВНС придерживаются функционально-динамического принципа, т.е. последовательно исследуется исходный вегетативный тонус, вегетативная реактивность и вегетативное обеспечение деятельности. Следует также определить уровень поражения ВНС: сегментарный с вовлечением периферических образований (ганглии, сплетения, симпатические и парасимпатические волокна и т.д.) или надсегментарный, когда в процесс вовлекаются центральные структуры (лимбико-ретикулярный комплекс, гипоталамус и т.д.).
1. Исходный вегетативный тонус (ИВТ) оценивается по специальным картам, отражающим состояние симпатического и парасимпатического отделов ВНС (табл. 3). Каждый симптом в таблице оценен по пятибалльной системе. Сначала вычисляется количество изученных явлений, т.е. сумма баллов «симпатических» и «парасимпатических» симптомов. Затем производится расчет вероятности процентного преобладания симпатических (или парасимпатических) расстройств по всем указанным симптомам и показателям таблицы — общий вегетативный тонус или в одной из функциональных систем, например сердечно-сосудистой или системе желудочно-кишечного тракта.
ИВТ оценивается как эйтонический, симпатический и парасимпатический.
2. Вегетативная реактивность (ВР) определяется с помощью глазосердечного рефлекса Даньини—Ашнера и исследования дермографизма.
Техника проведения: в покое после 15-минутного пребывания в положении лежа подсчитывается ЧСС, затем подушечками пальцев производится надавливание на оба глазных яблока до появления легкого болевого ощущения. Через 30 секунд после начала давления повторно регистрируется ЧСС. Результаты оцениваются по методике, предложенной Биркмайером (1976), который выделял несколько типов реакций. Под адекватной (эйтонической) реакцией подразумевается урежение ЧСС от 4 до 12 ударов в минуту, урежение более чем на 12 ударов расценивается как избыточная (парасимпатическая), урежение ЧСС менее чем на 4 удара — как недостаточная (симпатикотоническая), учащение сердечных сокращений квалифицируется как парадоксальная (гиперсимпатикотоническая) реакция.
Местный дермографизм вызывают нанесением штрихового раздражения тупым, твердым предметом (пластмассовой палочкой, рукояткой неврологического молоточка). В норме через 5—20 с появляется белая полоса шириной в несколько миллиметров, исчезающая через 1—10 мин (белый дермографизм). Если штриховое раздражение проводить медленнее и сильнее, возникает красная полоса, которая держится дольше (от нескольких минут до 1—2 часов) — красный дермографизм. Обычно красная полоса ограничена по краям белой каймой (смешанный дермографизм). Довольно редко на месте красного дермографизма возникает белый валик отека высотой 1—2 мм, обрамленный красными полосками — возвышающийся дермографизм.
63
Таблица 3
Карта оценки исходного вегетативного тонуса
Симптомы и |
Симпатические реакции |
Парасимпатические реакции |
|
показатели |
|||
|
|
||
Öâåò êîæè |
Бледность |
Склонность к гиперемии |
|
Сосудистый рисунок |
Не выражен |
Усилен, цианоз |
|
Сальность |
Нормальная |
Повышена |
|
Сухость |
Повышена |
Нормальная |
|
Потоотделение |
Уменьшено (если пот |
Усилено (пот жидкий) |
|
Дермографизм |
вязкий, то увеличено) |
Интенсивно-красный, |
|
Розовый, белый |
|||
Температура кожи |
Снижена |
возвышающийся |
|
Повышена |
|||
Пигментация |
Усилена |
Снижена |
|
Температура тела |
Повышена |
- « - |
|
Переносимость холода |
Удовлетворительная |
Плохая |
|
Переносимость жары |
Плохая, непереносимость |
Удовлетворительная |
|
Масса тела |
душных помещений |
Склонность к увеличению |
|
Склонность к похуданию |
|||
Аппетит |
Повышен |
Понижен |
|
Зрачки |
Расширены |
Нормальные |
|
Глазные щели |
- « - |
- « - |
|
Пульс |
Лабильная тахикардия |
Брадикардия |
|
АД (систолическое и |
Повышено |
Понижено или нормальное |
|
диастолическое) |
Синусовая тахикардия |
Синусовая брадикардия |
|
ÝÊÃ |
|||
Головокружение |
Нехарактерно |
Часто |
|
Частота дыхания |
Нормальное или учащенное |
Медленное, глубокое |
|
Слюноотделение |
Уменьшено |
Усилено |
|
Состав слюны |
Густая |
Жидкая |
|
Кислотность |
Нормальная или понижена |
Повышена |
|
желудочного сока |
Атонические запоры, слабая |
Дискинезии, спастические |
|
Моторика кишечника |
|||
Мочеиспускание |
перистальтика |
запоры, поносы |
|
Полиурия, светлая моча |
Императивные позывы |
||
Пиломоторный рефлекс |
Усилен |
Нормальный |
|
Аллергические реакции |
Отсутствуют |
Склонность |
|
(отеки, зуд) |
Повышенная возбудимость |
Вялость, малоподвижность |
|
Темперамент |
|||
Ñîí |
Непродолжительный, |
Сонливость |
|
Физическая |
плохой |
Снижена |
|
Повышена |
|||
работоспособность |
Рассеянность, |
Внимание |
|
Психическая сфера |
|||
|
неспособность |
удовлетворительное, |
|
|
сосредоточиться на чем- |
активность выше в первой |
|
|
либо одном, активность |
половине дня |
|
Эритроциты |
выше вечером |
Уменьшены |
|
Увеличены |
|||
Лейкоциты |
- « - |
- « - |
|
Сахар крови |
Повышен, норма |
Снижен (гипогликемия) |
|
Переносимость голода |
Обычная |
Плохая |
|
Реакция на УФО |
Нормальная, снижена |
Усилена |
|
Ортостатическая |
Пульс относительно |
Пульс относительно |
|
проба |
ускорен |
замедлен |
|
Клиностатическая |
Пульс относительно |
Пульс относительно |
|
проба |
замедлен |
ускорен |
|
Проба Ашпера |
Норма, парадоксальное |
Значительное замедление |
|
Либидо |
ускорение пульса |
пульса |
|
Повышено |
Норма |
||
Эрекция |
Норма |
Усилена |
64
При исследовании местного дермографизма отмечают его характер (красный, белый, смешанный, возвышающийся), интенсивность окраски, ширину полоски, продолжительность реакции (стойкая, нестойкая, средняя), которую лучше измерять
âминутах. Склонность к вазоконстрикции, которая зависит от превалирования симпатического отдела ВНС, ведет к усилению белого дермографизма. Повышение интенсивности и длительности красного дермографизма определяется преобладанием парасимпатической иннервации. Однако полностью основываться на результатах исследования дермографизма при оценке состояния ВНС не следует.
3.Исследование вегетативного обеспечения деятельности (ВОД)
проводится по степени изменения ЧСС и уровня систолического артериального давления (САД) с помощью клиноортостатической пробы Превеля—Даниелополу (КОП). Методика проведения: после 15-минутного нахождения в горизонтальном положении проводится подсчет ЧСС и измеряется уровень САД, затем пациент медленно встает и у него вновь замеряется частота пульса и уровень САД. После 10-минутного стояния и последующего возвращения в горизонтальное положение производятся аналогичные измерения.
Оценка полученных данных при ортопробе: учащение ЧСС от 6 до 30 ударов
âминуту в сочетании с кратковременным подъемом САД до 20 мм рт. ст. расценивается как достаточное ВОД; урежение или учащение ЧСС менее 6 в минуту, а также снижение САД менее чем на 20 мм рт. ст. — как недостаточное ВОД, и, наконец, резкое учащение пульса в сочетании с подъемом САД более 20 мм рт. ст. — как избыточное ВОД. Суммарный итог показателей ИВТ, ВР и ВОД определяется как тип вегетативного реагирования, который может быть эйтоническим, парасимпатикотоническим, симпатикотоническим и дистоническим.
Одним из наиболее достоверных методов изучения надсегментарного отдела ВНС является исследование вариабельности сердечного ритма. Суть метода состоит
âматематическом анализе межимпульсных интервалов ЭКГ, когда на основе построения вариационной кривой или гистограммы распределения R-R интервалов 2-3-минутной записи ЭКГ, при расчете ряда показателей и последующем спектральном анализе вариабельности ритма сердца производится оценка функционального состояния ВНС, в частности определяется характер симпатико-парасимпатических соотношений.
Вышеуказанные методы исследования имеют большое значение при диагностике разнообразных синдромов поражения ВНС: вегетативной лабильности, вегетативной дисфункции, в структуре которой можно выделить перманентные и пароксизмальные вегетативные нарушения. Особую клиническую значимость имеют пароксизмальные нарушения, именуемые «вегетативными кризами» или «паническими атаками».
65
ОСОБЕННОСТИ НЕВРОЛОГИЧЕСКОГО ОСМОТРА НОВОРОЖДЕННЫХ И ДЕТЕЙ ГРУДНОГО ВОЗРАСТА
Морфологическая незрелость нервной системы (НС) у новорожденных проявляется своеобразием функций, что обусловливает несколько иной, по сравнению со взрослыми пациентами, неврологический осмотр. На различные раздражители нервная система новорожденных реагирует в виде недифференцированного объекта и в первые недели жизни осуществляется лишь примитивная условно-рефлекторная деятельность. Отсутствие стабильности неврологических реакций и их быстрая истощаемость вызывает большие трудности для своевременной и точной диагностики патологии НС новорожденных и детей грудного возраста. Состояние нервной системы новорожденного значительно изменяется при недоношенности, внутриутробной задержке развития, соматической патологии. Некомфортные условия оказывают большое влияние на НС ребенка, поэтому при обследовании новорожденного следует соблюдать определенные условия (температура помещения + 24 °С, оптимальное время осмотра — за 1 час до кормления, освещение и шум не должны быть раздражающими).
1. Положение новорожденного на спине и на боку напоминает эмбриональную позу, формирующуюся вследствие физиологической флексорной гипертонии: руки согнуты во всех суставах, пальцы сжаты в кулачок и приведены к туловищу, ноги согнуты и слегка отведены в бедрах (рис. 48).
Рис. 48. Физиологическое положение новорожденного.
Патологические позы. 1. Поза «лягушки» — руки вяло лежат вдоль туловища, ноги широко разведены в тазобедренных и слегка согнуты в коленных суставах. Является физиологической для глубоко недоношенных детей. У доношенных новорожденных всегда является признаком тяжелой патологии НС либо внутренних органов (рис. 49).
Рис.49. «Поза лягушки».

66
2. Опистотонус — голова запрокинута, руки вытянуты вдоль туловища, кисти сжаты в кулачки, ноги разогнуты в коленных суставах, могут быть перекрещены на уровне нижней трети голеней. Данная поза связана с резким повышением тонуса разгибательных мышц.
3. Поза «фехтовальщика» — голова повернута лицом к плечу, одноименные рука и нога находятся в разгибательном положении. Другая рука отведена в плечевом и согнута в локтевом суставе, а нога несколько отведена в тазобедренном и согнута в коленном (рис. 50).
Рис. 50. «Поза фехтовальщика».
4. Поза «легавой собаки» — голова слегка запрокинута, ноги резко согнуты в коленных и тазобедренных суставах и плотно приведены к животу. При попытке разгибания нижних конечностей возникают крик, беспокойство ребенка.
2. Оценка коммуникабельности ребенка является важным показателем прогноза его дальнейшего психомоторного развития. На голос, лицо, прикосновение врача выявляются своеобразные поведенческие реакции в виде, так называемого, ротового внимания, кратковременное зрительное сосредоточение на предмете (с 5—7 дня жизни).
Оценка окружности головы осуществляется с помощью сантиметровой ленты, проводя ее по надбровным дугам и по затылочной точке (рис. 51, табл. 4).
67
Состояние черепных нервов оценивается пальпаторно (рис. 52). У доношенного новорожденного окружность головы в среднем 35-36 см, швы открыты на 1-2 мм и начинают закрываться с 3—4-месячного возраста. Большой родничок у доношенного новорожденного при пальпации имеет несколько упругую консистенцию, не выбухает над уровнем костей черепа, имеет хорошо ощутимую пульсацию.
Взрослый 1 год
Новорожденный
Эмбрион 5 месяцев
Рис. 52. Развитие головного мозга и черепа. Пропорция черепа у новорожденного и взрослого человека.
Таблица 4
Окружность головы у детей первого года жизни (средние показатели)
Возраст, мес. |
Окружность |
Возраст, мес. |
Окружность |
|
головы, см |
головы, см |
|||
|
|
|||
При рождении |
35,5 |
6 |
43,4 |
|
1 |
37,3 |
9 |
45,3 |
|
2 |
39,2 |
12 |
46,6 |
|
3 |
40,4 |
|
|
|
|
|
|
|
Рис. 51. Измерение окружности головы.

68 |
69 |
Патологические симптомы со стороны головы ребенка |
3. Состояние большого родничка: выбухающий, запавший, напряженный, |
|
ослабленная (отсутствующая) пульсация. |
1. Микроцефальная форма — уменьшенный размер окружности головы на |
4. Кефалогематома — поднадкостничное кровоизлияние, которое, в отличие |
2 см и более по сравнению с возрастным приростом (рис. 53). |
от родовой опухоли, не переходит на располагающуюся рядом кость |
|
(распространяется в пределах одной кости) (рис. 55). |
Рис. 53. Микроцефальная форма головы.
2.Гидроцефальная форма — увеличенный размер окружности головы на 2 см
èболее, чем долженствующий по возрасту (рис. 54) сопровождается какими-либо из следующих симптомов:
- диссоциация между лицевым и мозговым черепом — преобладание размера мозгового черепа над лицевым;
- расхождение черепных швов у доношенных новорожденных на 2 мм и более, у недоношенных — на 4 мм и более.
- ярко прослеживаемая венозная сеть на коже головы ребенка (лоб, виски, переносица и т.д.).
Рис. 54. Гидроцефальная форма головы.
Рис. 55. Кефалгематома у ребенка с родовой травмой.
Оценка функций черепных нервов
I пара — n.olfactorius. У детей грудного возраста достоверно оценить обоняние не представляется возможным. Однако если к носу ребенка поднести пахучее вещество, не раздражающее слизистую оболочку (например, мятные или валериановые капли), он морщинит лицо, смыкает веки, кричит, иногда чихает. У новорожденного учащаются пульс и дыхание, может также усиливаться пульсация большого родничка.
II пара — opticus. Исследование зрительной функции у детей раннего возраста представляет сложную задачу. Вследствие неполного развития fovea centralis и несовершенно действующей аккомодации у новорожденных отмечается физиологическая дальнозоркость.
У новорожденных в ответ на освещение глаз (например, карманным фонариком) возникает смыкание век, зажмуривание и движение головы назад (рефлекс Пейпера). Рефлекс более выражен в вертикальном положении ребенка.
III, IV, VI пары — n.oculomotorius, n.trochlearis, n.abducens. Зрачки у новорожденного одинаковой величины с живой прямой и содружественной реакциями. Движения глаз координированы недостаточно.
Глазные яблоки часто спонтанно конвергируют к средней линии, в связи с чем периодически наблюдается сходящееся косоглазие. С 3-й недели жизни формируется прослеживание движущегося предмета только глазами без участия головы. Глаза следуют за предметом толчкообразно и с опозданием, как бы догоняя его. Зрительные реакции в период новорожденности непостоянны, кратковременны, не влияют на спонтанную двигательную активность ребенка.

70
Поворот головы ребенка в сторону вызывает движение глаз в противоположном направлении, а при опускании головы глазные яблоки поднимаются вверх (рефлекс «кукольных глаз»). Этот рефлекс наблюдается только
óнедоношенных новорожденных и исчезает по мере созревания ребенка.
Âпервые дни жизни можно наблюдать симптом «заходящего солнца», который вызывается быстрой переменой горизонтального положения тела в вертикальное: глазные яблоки несколько сходятся к носу и опускаются вниз, глазная щель широко открывается, обнажая широкую полоску склеры, радужная оболочка частично перекрывается нижним веком, через 1-2 секунды глаза возвращаются в исходное положение. Этот рефлекс обнаруживается только у 3-5% новорожденных (особенно недоношенных).
При поражении нижнего плечевого сплетения (С7-Th1) в родах (паралич Дежерин-Клюмпке) может наблюдаться птоз на стороне плексопатии (синдром Бернара-Горнера). Птоз может быть при врожденной аплазии крупноклеточного ядра III пары, при жевательно-мигательной синкинезии Маркуса-Гунна.
Внутричерепная гипертензия различной этиологии часто сопровождается симптомом Грефе — аналогом симптома «заходящего солнца». В отличие от последнего, симптом Грефе не сопровождается сходящимся косоглазием, а
неприкрытая верхним веком полоска склеры наблюдается в покое ребенка (рис. 56).
71
VII пара — n. facialis. Функция лицевого нерва оценивается по состоянию мимической мускулатуры во время сосания, крика, плача младенца. Необходимо использовать рефлексы с участием мимической мускулатуры (поисковый, хоботковый, ладонно-ротовой; супраорбитальный, назопальпебральный). Легкое надавливание на надглазничную область (бровь) вызывает мигание (супраорбитальный рефлекс). Назопальпебральный рефлекс вызывается при легком надавливании на спинку носа (наступает мигание).
VIII пара — n.vestibulocochlearis. Начиная с 28 недели гестации у новорожденного может быть получена реакция на внезапный сильный звук в виде мигания и иногда общего вздрагивания (кохлеопальпебральный рефлекс) (рис. 57). Ориентировочно-двигательная реакция на звуковой раздражитель (звон погремушки) может быть выявлена с 35 недели гестации.
Рис. 56. Симптом Грефе в сочетании с экзофтальмом у новорожденного ребенка.
V пара — n. trigeminus. У новорожденных и детей грудного возраста чувствительность на лице можно определить только наличием болевой и температурной чувствительности, оценить корнеальный рефлекс. Двигательная порция V пары вместе с VII и XII парами обеспечивает захват соска и сосание, поэтому оценивается комплексно.
Рис. 57. Кохлеопальпебральный рефлекс.
У новорожденных в первые дни жизни можно наблюдать спонтанный, мелкоразмашистый горизонтальный нистагм, который становится более четким после слабых движений головы. В норме нистагм непостоянен.
IX, X пары — n.glossopharingeus, n.vagus. Нарушения функции IX, X п. обнаруживаются при сосании и глотании: глотание затруднено, пища выливается изо рта, попадает в носоглотку (дисфагия). Отмечаются срыгивания через нос. Крик (голос) имеет гнусавый, тихий, хриплый оттенок (дисфония). Обнаруживается асимметрия мягкого неба, а также его обвисание (бульбарный парез).
XI пара — n. accesorius. При повреждении XI п. у новорожденных затруднен поворот головы в здоровую сторону. Исследование осуществляется при оценке аурикулоцефального рефлекса: при раздражении кожи ушной раковины наступает поворот головы в противоположную сторону. Нередко при патологии XI пары обнаруживается опущение плеча, запрокидывание головы назад, ограничение поднятия руки выше горизонтального уровня.

72
XII пара — n. hypoglossus. При поражении XII пары ребенок сосет вяло, сосание затруднено. При легком нажатии с обеих сторон на нижнюю челюсть удается открыть ребенку рот и увидеть движения языка, его положение, фибриллярные подергивания, атрофию. Если ребенку зажать нос, то кончик языка поднимается, и он дышит через рот. При атрофии языка приподнимание происходит асимметрично, либо вовсе не происходит.
Безусловные рефлексы
Оценка безусловных рефлексов должна проводиться в теплой, хорошо освещенной комнате на ровной полужесткой поверхности. Ребенок должен быть в состоянии бодрствования, сытым и сухим. Наносимые раздражения не должны причинять боли. При несоблюдении этих условий рефлексы могут подавляться реакциями на дискомфорт.
Основные безусловные рефлексы грудного ребенка делятся на две группы: сегментарные двигательные автоматизмы, обеспечивающиеся сегментами мозгового ствола (оральные автоматизмы) и спинного мозга (спинальные автоматизмы), и надсегментарные позотонические автоматизмы, обеспечивающиеся средним мозгом (мезенцефальные) и продолговатым мозгом (миелэнцефальные).
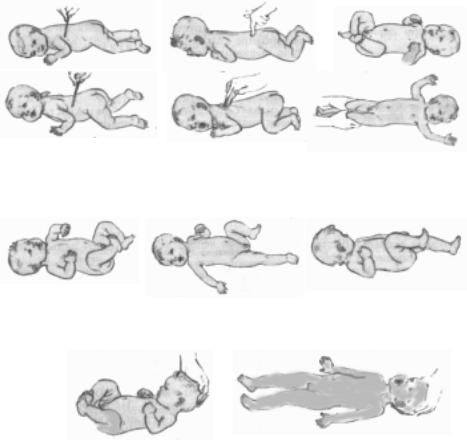
Оральные двигательные автоматизмы выявляются у доношенного ребенка с первого дня жизни (рис. 58).
Ладонно-ротовой рефлекс Бабкина. Рефлекс вызывается надавливанием большими пальцами на ладони ребенка близ теноров. Ответная реакция проявляется открыванием рта и сгибанием головы. Исчезает к 3 мес.
Поисковый рефлекс Куссмауля. При поглаживании кожи в области угла рта (при этом не следует прикасаться к губам) происходит опускание губы, отклонение языка и поворот головы в сторону раздражителя. Рефлекс особенно хорошо выражен перед кормлением. Исчезает к концу первого года.
Хоботковый рефлекс. При ударе пальцем по губам ребенка происходит сокращение круговой мышцы рта, вызывающее вытягивание губ хоботком. Исчезает к 3 мес.
Сосательный рефлекс. Если вложить в рот ребенка соску, то он начинает совершать активные сосательные движения. Исчезает к концу первого года.
Спинальные двигательные автоматизмы
Защитный рефлекс. В положении на животе ребенок приподнимает голову и поворачивает ее в сторону. Исчезает к 3 мес.
Рефлекс ползания Бауэра. Ребенка выкладывают на живот так, чтобы голова и туловище были расположены по средней линии. В таком положении ребенок на несколько мгновений поднимает голову и совершает ползающие движения (спонтанное ползание). Если подставить под подошвы ребенка ладонь, он начинает активно отталкиваться ногами от препятствия. Рефлекс исчезает к 4 мес.
73
1 |
2 |
À |
3 |
4 |
|
|
|
|
5 |
6 |
7
8
Á
Рис. 58. Рефлексы новорожденных и грудных детей.
А. Оральные двигательные автоматизмы: 1 — ладонно-ротовой; 2 — поисковый; 3 — хоботковый; 4 — сосательный.
Á.Спинальные двигательные автоматизмы: 5 — защитный; 6 — рефлекс ползания (Бауэра); 7 — рефлекс опоры и автоматическая походка; 8 — хватательный и рефлекс Робинсона.
74
9 |
10 |
11 |
|
|
Â
12
13
Ã
Ðèñ. 58.
Рефлексы новорожденных и грудных детей.
В. Спинальные двигательные автоматизмы: 9 — рефлексы Галанта; 10 — рефлекс Переса; 11 — рефлекс Моро. Г. Миелэнцефальные позотонические автоматизмы: 12 — асимметричный шейный тонический рефлекс (Магнуса-Клейна); 13 — симметричный шейный тонический рефлекс.
75
Рефлекс опоры. Врач берет ребенка под мышки со стороны спины, поддерживая указательными пальцами голову. Приподнятый в таком положении ребенок сгибает ноги в тазобедренных и коленных суставах. Опущенный на опору, он упирается на нее полной стопой, «стоит» на полусогнутых ногах, выпрямив туловище. Рефлекс исчезает к 3 мес.
Рефлекс автоматической походки. В положении рефлекса опоры ребенка слегка наклоняют вперед, при этом он совершает шаговые движения по поверхности, не сопровождая их движениями рук. Рефлекс угасает к 3 мес.
Хватательный рефлекс. Этот рефлекс состоит в схватывании и прочном удерживании пальцев, вложенных в ладонь ребенка. Иногда при этом удается приподнять ребенка над опорой (рефлекс Робинсона). Такой же рефлекс можно вызвать с нижних конечностей, если надавливать на подошву у основания II-III пальцев, что вызовет подошвенное сгибание пальцев. Исчезает на 2—4-м месяце.
Рефлекс Галанта. У ребенка, лежащего на животе, врач проводит большим
èуказательным пальцами по паравертебральным линиям в направлении от шеи к ягодицам. Раздражение кожи вызывает выгибание туловища дугой, открытой кзади. Иногда при этом разгибается и отводится нога. Рефлекс исчезает к 4 мес.
Рефлекс Переса. В положении ребенка на животе проводят пальцем по остистым отросткам позвоночника в направлении от копчика к шее, что вызывает прогибание туловища, сгибание верхних и нижних конечностей, приподнимание головы, таза, иногда мочеиспускание, дефекацию и крик. Этот рефлекс вызывает боль, поэтому его нужно исследовать последним. Исчезает к 4 мес.
Рефлекс Моро. Этот рефлекс вызывается различными приемами: ребенка, находящегося на руках у врача, резко опускают на 20 см, а затем поднимают до исходного уровня; можно быстрым движением разогнуть нижние конечности или ударить по поверхности, на которой лежит ребенок, на расстоянии 15—20 см с двух сторон от головы. В ответ на эти действия ребенок сначала отводит руки в стороны
èразгибает пальцы, а затем возвращает руки в исходное положение. Движение руки носит характер охватывания. Этот рефлекс сохраняется до 4 мес.
Миелэнцефальные позотонические автоматизмы
Асимметричный шейный тонический рефлекс Магнуса Клейна. Для проверки этого рефлекса голову ребенка, лежащего на спине, поворачивают в сторону так, чтобы подбородок касался плеча. При этом уменьшается тонус конечностей, к которым обращено лицо (иногда их кратковременное разгибание), и повышается тонус противоположных конечностей. Рефлекс исчезает к концу первого года.
Симметричный шейный тонический рефлекс. При пассивном сгибании головы новорожденного, лежащего на спине, происходит повышение тонуса сгибателей рук и разгибателей ног. При разгибании головы наблюдаются обратные взаимоотношения. Об изменении тонуса можно судить по увеличению или уменьшению сопротивления при пассивном разгибании конечностей. Рефлекс исчезает к 3 мес.

76
Мезэнцефальные установочные рефлексы
Параллельно с редукцией миелэнцефальных позотонических автоматизмов постепенно формируются цепные симметричные рефлексы, обеспечивающие выпрямление туловища (мезэнцефальные установочные рефлексы). На 1-м месяце жизни они проявляются в виде примитивных реакций выпрямления головы: в положении на животе ребенок поднимает голову на 2-3 с и устанавливает ее по средней линии (лабиринтный установочный рефлекс на голову – рис. 59). Вслед за этим рефлексом созревают цепные асимметричные рефлексы, обеспечивающие установку шеи, туловища, рук, таза и ног ребенка.
Рис. 59. Лабиринтный установочный рефлекс на голову.
1.Шейная выпрямляющая реакция — за поворотом головы в сторону, произведенным активно или пассивно, следует ротация туловища в ту же сторону.
Âрезультате этого рефлекса ребенок к 4-му месяцу может из положения на спине повернуться на бок.
2.Туловищная выпрямляющая реакция (выпрямляющий рефлекс с туловища на голову). При соприкосновении стоп ребенка с опорой происходит выпрямление головы. Наблюдается отчетливо с конца первого месяца жизни (рис. 60).
Рис. 60. Туловищная выпрямляющая реакция.
3. Выпрямляющий рефлекс туловища, действующий на туловище. Этот рефлекс становится выраженным к 6—8-му месяцу жизни. Ребенок поворачивает голову первой, затем плечевой пояс и, наконец, таз вокруг оси тела. Ротация в пределах оси тела дает возможность ребенку повернуться со спины на живот, с живота на спину, сесть, встать на четвереньки и принять вертикальную позу (рис. 61).
77
Рис. 61. Выпрямляющий рефлекс туловища.
Лабиринтный установочный рефлекс Ландау является частью выпрямляющих рефлексов и делится на верхний и нижний (рис. 62).
Рис. 62. Лабиринтный установочный рефлекс Ландау.
Верхний рефлекс Ландау. Ребенок в положении на животе поднимает голову, верхнюю часть туловища и руки, опираясь на плоскость руками, удерживается в этой позе. Этот рефлекс формируется к 4 мес.
Нижний рефлекс Ландау. В положении на животе ребенок разгибает и поднимает ноги. Этот рефлекс формируется к 5—6 мес.
Основные синдромы перинатального периода и детей до года
1. Гипертензионно-гидроцефальный синдром
Прежде всего меняется поведение ребенка: он становится беспокойным, нарушается сон. При кормлении и плаче ребенок запрокидывает головку назад, наблюдаются частые срыгивания.
Объективно: наблюдается напряжение, пульсация или (реже) выбухание большого родничка. При выраженной гипертензии происходит расхождение швов и увеличение размеров головки, она приобретает гидроцефальную форму.
78
В неврологическом статусе выявляется синдром Грефе или симптом «заходящего солнца», диффузная мышечная гипотония и симметричное увеличение сухожильных рефлексов.
2. Синдром двигательных нарушений
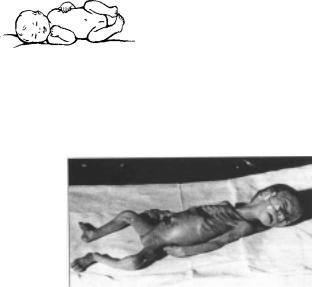
При исследовании функции движения обращается внимание на мышечный тонус, спонтанные движения, пассивные движения, синкинезии, мимику, выявляется наличие гиперкинезов и припадков. Мышечный тонус в течение первых 1—2 суток после рождения может быть сниженным, но вскоре избирательно повышается в сгибателях рук и ног. Вследствие этого у здоровых новорожденных ручки и ножки согнуты, кисти сжаты в кулак, большой палец привед¸н к ладони, стопы находятся в состоянии умеренного тыльного сгибания. В разгибателях мышц головы и шеи мышечный тонус выше, чем в сгибателях, поэтому у новорожд¸нного голова может быть слегка запрокинута назад. Характерно изменение мышечного тонуса в зависимости от положения реб¸нка (на спине или животе), сгибания-разгибания и поворотов головы. Оценивается выраженность и симметричность мышечного тонуса. Нарушение его может проявляться снижением (может быть обусловлено поражением головного мозга, спинного мозга, периферических нервов, мышц, нарушением обмена веществ) и повышением (чаще всего связано с поражением головного мозга). При мышечной гипотонии мышцы дряблые и вялые на ощупь; степень выраженности е¸ — от резкой, приводящей к обездвиженности, до л¸гкой вялости («вялый реб¸нок»). У гипотоничных детей сопротивление пассивным движениям снижено, выражено переразгибание в суставах, особенно коленных, локтевых и лучезапястных вплоть до развития «позы лягушки» (рис. 2). Ранний признак мышечной гипертонии — увеличение сопротивляемости пассивным движениям. Выраженная гипертония с первых дней жизни может быть при врож- д¸нном деструктивном поражении мозга (порэнцефалия, микрогирия, врожд¸нные энцефалиты и др.). Мышечный тонус у таких детей значительно превышает физиологический, отмечается общая скованность, тугоподвижность, иногда контрактура в крупных суставах, ограничение спонтанных движений. Оценивается объ¸м, быстрота, интенсивность, симметричность и темп спонтанных движений. Объ¸м их ограничен мышечной гипертонией. Новорожд¸нный производит двусторонние, довольно массивные, несимметричные и некоординированные движения; они угловаты, монотонны, неточны и в течение первых недель жизни содержат элементы атетоза. На таком фоне периодически могут наступать быстрые толчкообразные движения, особенно в руках. В ногах объ¸м спонтанных движений больше, чем в руках. Отсутствие спонтанных движений в одной из ручек в сочетании с мышечной гипотонией характерно для «акушерского» паралича, т.е. при родовых травмах плечевого сплетения. Резкое ограничение движений по гемитипу может наблюдаться при субдуральной или интрацеребральной гематоме. Вялый парез или
79
паралич ножек часто бывает при травматических повреждениях в родах поясничного отдела спинного мозга. Общее уменьшение спонтанной двигательной активности встречается у новорожд¸нных с низким мышечным тонусом при миатонии Оппенгейма, спинальной амиотрофии Верднига — Гоффманна, в начале формирования атонически-астатической формы детского церебрального паралича, при врожд¸нных миопатиях и некоторых других заболеваниях нервной системы.
При исследовании пассивных движений определяют степень подвижности суставов, сопротивление, оказываемое при этом реб¸нком. У новорожд¸нных повышенное сопротивление пассивным движениям является физиологическим. При пассивных движениях физиологическая сгибательная гипертония легко преодолевается. Ограничение объ¸ма пассивных движений у новорожд¸нных редко бывает следствием поражения нервной системы, так как контрактуры обычно развиваются в более позднем возрасте; в основном это наблюдается при артрогрипозе. Увеличение объ¸ма пассивных движений имеет место при резко выраженной мышечной гипотонии.
3. Судорожный синдром
Припадки наблюдаются примерно у 1% новорожд¸нных и проявляются преходящими моторными или вегетатативными расстройствами. По характеру внешних проявлений они преимущественно носят судорожный характер. Судороги могут быть генерализованными и фокальными.
Генерализованные судороги чаще бывают клоническими, имеют большой полиморфизм внешних проявлений и атипичность течения. Они кратковременны, слабо выражены, недостаточно представлены отдельные фазы припадка. Судороги чаще начинаются с мимической мускулатуры, глазных яблок: клоническое под¸ргивание глазных яблок или тоническое их отведение кверху, в стороны, книзу, мигание, зажмуривание глаз, изолированные вздрагивания мышц лица. На этом приступ может закончиться или он распространяется на туловище, конечности. Часто наблюдаются вегетативные нарушения. Значительно реже бывают тонические судороги в виде общей разгибательной (экстензорной) установки тела, что обычно наблюдается при внутрижелудочковых или обширных субарахноидальных кровоизлияниях. Встречаются также миоклонические припадки в виде общего вздрагивания без экзогенных воздействий. В последующем они могут трансформироваться в инфантильные спазмы.
Фокальные судороги часто протекают без потери сознания, проявляясь изолированными односторонними движениями головы, глазных яблок, конечностей. Эти припадки характерны для очаговых церебральных процессов (субдуральная гематома, внутримозговые кровоизлияния и т.д.). Особенно атипичны и слабо выражены судороги у недоношенных, которые иногда трудно отличить от обычных спонтанных движений реб¸нка. Абортивные судорожные припадки могут внешне напоминать абсансы, хотя последние в своих клинических и электро-энцефало- графических проявлениях у новорожд¸нных не встречаются.
