
- •Общие вопросы патогенеза
- •Стратегия антиангинальной терапии у лиц с ишемической болезнью сердца
- •Пошаговая стратегия лекарственной антиангинальной терапии
- •Основные механизмы действия гиполипидемических препаратов
- •Препараты
- •Антитромбоцитарные препараты (аспирин, клопидогрель)
- •Немедикаментозные методы лечения ишемической болезни сердца:
- •Острый коронарный синдром
- •Диагностика
- •2. Анамнез:
- •Ведущие клинические проявления нестабильной стенокардии
- •Им с элевацией сегмента st
- •1. В сочетании с альтеплазой и тенектеплазой:
- •2. В сочетании со стрептокиназой:
- •1. Антитромбоцитарные:
- •2. Антитромбиновые:
- •3. Пероральные антикоагулянты (варфарин):
Немедикаментозные методы лечения ишемической болезни сердца:
· Отказ от курения
· Ограничение поваренной соли
· Контроль массы тела
· Ограничение приема алкоголя
· Приемлемый уровень физической активности
· Контроль эмоционального статуса
· Вакцинация против гриппа
Больной А., 43 года, жалуется на приступы болей за грудиной, которые возникают после подьема на 2 пролета лестницы, сердцебиение. Болеет в течение нескольких суток. Курит 1-1,5 пачки в день. Состояние удовлетворительное. Деятельность сердца ритмичная, тоны приглушены, пульс 80 уд/мин. АД 150/90 мм рт. ст.
Какая группа препаратов показана больному?
β-адреноблокаторы
Больной П., 47 лет, грузчик, выписан из стационара кардиологического отделения с диагнозом: ИБС: стенокардия напряжения, ФК III. Атеросклеротический и постинфарктный (крупноочаговые рубцы нижней стенки левого желудочка неизвестной давности) кардиосклероз, Н IIА. Больной принимает бета-адреноблокаторы, антитромбоцитарные препараты, статины. При осмотре АД 120/70 мм рт.ст. ЧСС 55 уд/мин.
Что назначить больному для предупреждения приступов стенокардии?
Амлодипин
Острый коронарный синдром
Понятием острый коронарный синдром (ОКС) эксперты ACC/AHA и ESC обозначают «группу состояний, развивающихся при острой ишемии миокарда».
ОКС обычно (но не всегда) причинно связан с атеросклеротическим поражением КА, часто обусловлен процессом разрушения атеросклеротической бляшки с последующим каскадом патологических процессов, уменьшающих коронарный кровоток.
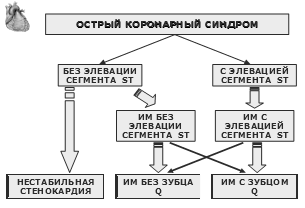
Пациенты с ОКС могут иметь элевацию сегмента ST на ЭКГ, либо не иметь ее. Большинство больных с ОКС с элевацией сегмента ST в последующем имеют ИМ с зубцом Q (широкая стрелка), меньшая часть может иметь ИМ без зубца Q (узкая стрелка).
Лица с ОКС без элевации ST могут иметь либо нестабильную Ст, либо ИМ без зубца Q (широкие стрелки), лишь небольшая часть из них имеет ИМ с зубцом Q (узкая стрелка) (адаптировано из АСС/АНА, 2007).

На рисунке представлены варианты «рабочих» и «окончательных» диагнозов при ОКС.
Как видно из рисунка, варианты «рабочего» диагноза при ОКС могут быть представлены как ОКС без элевации сегмента ST (ОКС ST «-») и ИМ с элевацией сегмента ST (ИМ ST «↑»); окончательный диагноз представлен тремя вариантами: нестабильной Ст (НС), ИМ ST «-» и ИМ ST «↑». Обращает на себя внимание термин «aborted» – «прерванный» ИМ. Этот термин подразумевает возможность недопущения возникновения некроза миокарда при очень раннем и эффективном проведении реперфузии. Например, такой вариант может наблюдаться примерно у 25% больных, у которых в ситуации ОКС с элевацией сегмента ST тромболизис проводится в сроки до 1 часа от начала клинических проявлений.
Классификация инфаркта миокарда
Экспертами ESC в 2018 г. выделено несколько типов ИМ.
Инфаркт миокарда I типа. Это спонтанный ИМ, связанный с ишемией, возникшей как первичная коронарная проблема при разрыве, эрозии или расслоении бляшки. Он составляет 90-95 % случаев всех видов ИМ.
Инфаркт миокарда II типа. Этот тип ИМ, вторичный к ишемии, связанной с нарушением баланса между доставкой и потребностью в кислороде.
Примеры:
§ спазм КА;
§ эмболия в коронарные артерии (при тромбах, вегетациях, миксомах);
§ анемия;
§ аритмии (тахикардия или брадикардия);
§ гипер- или гипотензии;
§ аневризма и расслоение КА.
Инфаркт миокарда III типа. Характеризуется как внезапная сердечная смерть часто с клиническими симптомами ишемии миокарда возможно в сочетании с новыми изменениями ST-T или новой БЛНПГ (до взятия анализа крови на тропонин или до повышения уровня тропонина в крови). Этот тип составляет 3-4 % среди всех случаев ИМ.
Инфаркт миокарда IV типа. Этот вид ИМ связан с процедурами, проводимыми на КА. Выделяют подтипы:
Тип IV a – ИМ, связанный с коронарным вмешательством, произвольно определяется увеличением значений cTn более чем в пять раз по сравнению с 99-м процентилем URL у пациентов с нормальными исходными значениями. У пациентов с исходно повышенными cTn перед процедурой, у которых уровень cTn является стабильным (≤ 20% вариации) или снижается, пост-процедурные значения cTn должны повышаться >20%. Однако абсолютные значения после процедуры должны быть, по крайней мере, в пять раз выше 99-го процентиля URL.
Кроме того, требуется один из следующих признаков:
§ новые ишемические изменения ЭКГ;
§ формирование новых патологических зубцов Q;
§ визуализационые доказательства новой потери жизнеспособного миокарда или новых регионарных нарушений движения стенки в соответствии с ишемической этиологией;
§ ангиографические находки, согласующиеся с процедурным, ограничивающим поток, осложнением, таким как диссекция КА, окклюзия крупной эпикардиальной артерии или окклюзия/тромб ее боковой ветви, нарушение коллатерального кровотока или дистальная эмболизация.
Тип IV b – этот тип ИМ связан с тромбозом стента/импланта, свидетельства которого могут быть получены при ангиографии или на вскрытии с использованием тех же критериев, что и для ИМ I типа. Важно указать время возникновения тромбоза стента/импланта в зависимости от времени выполнения процедуры ЧККВ. Предлагаются следующие временные категории: острый – 0-24 ч; подострый > от 24 часов до 30 дней; поздний от 30 дней до 1 года; и очень поздний > чем через 1 год после имплантации стента/импланта.
Тип IV с – этот тип ИМ связан с рестенозом стента или рестенозом после коронарной ангиопластики.
Инфаркт миокарда V типа. АКШ-связанный ИМ произвольно определяется как повышение значений cTn > в 10 раз, чем 99-й процентиль URL у пациентов с нормальными исходными значениями cTn. У пациентов с повышенными пред-процедурными значениями cTn, у которых cTn-уровни стабильны (≤ 20% вариации) или снижаются, пост-процедурные значения cTn должны повышаться на > 20%. Однако абсолютное постпроцедурное значение по-прежнему должно быть > в 10 раз выше 99-го процентиля URL.
Кроме того, требуется один из следующих признаков:
§ формирование новых патологических зубцов Q;
§ ангиографически документированная новая окклюзия трансплантата или новая окклюзия КА;
§ визуализация свидетельствует о новой потере жизнеспособного миокарда или новой регионарной аномалии движения стенки в соответствии с ишемической этиологией.
