
Методички / 21. Гнойные заболевания пальцев и кисти
.pdf
33
пуговчатым зондом болезненность выявляется по всей ладонной поверхности.
Вторичный костный панариций, который развивается после неправильного
лечения подкожного панариция характеризуется тем, что после кратковременного мнимого улучшения состояния больного (стихания боли,
уменьшение отека пальца) появляются постоянные боли тупого характера, из
раны не прекращается серозно-гнойное отделяемое. При неадекватном
дренировании возможно усиление болей. Общее состояние больного при этой форме заболевания, как правило, не страдает.
Рентгенологические признаки изменения кости появляются не раньше,
чем через 10-14 |
дней от начала |
заболевания |
и характеризуются тремя |
стадиями: первая |
проявляется |
пятнистым |
остеопорозом, вторая - |
периостальной реакцией, третья – деструкцией кости иногда с образованием секвестра. В основе лечения костного панариция лежит радикальное хирургическое вмешательство, при этом большое значение имеет оперативный доступ.
СУСТАВНОЙ ПАНАРИЦИЙ (гнойный артрит).
Заболевание, при котором в воспалительный процесс вовлекаются мягкие ткани, капсула межфаланговых и пястно-фаланговых суставов пальцев
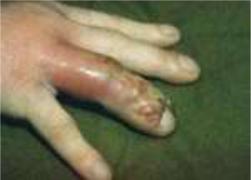
(Рис. 14).
Рисунок 14. Расположение гнойника при суставном панариции.
Суставной панариций может быть первичным, вторичным или метастатическим. При первичном суставном панариции происходит непосредственное инфицирование сустава пальца в результате его травмы.
Наиболее часто причинами суставного панариция являются колотые раны и укусы, наносимые с тыльной поверхности пальца. При попадании микрофлоры в полость сустава происходит быстрое ее размножение в синовиальной
34
жидкости, при этом уже через 2-3 дня воспалительный процесс приобретает гнойный характер. Если в указанные сроки не производится артротомия, то очень быстро происходит разрушение хрящевой поверхности сустава.
Наиболее часто суставной панариций развивается вторично в результате перехода воспалительного процесса на сустав при подкожном, костном или сухожильном панариции. Вторичный суставной панариций также может при повреждении капсулы сустава вследствие грубых нарушений оперативной техники при вскрытии любого вида панариция. Метастатический суставной панариций возникает в результате метастазирования гнойного процесса при сепсисе и гонорее и встречается крайне редко.
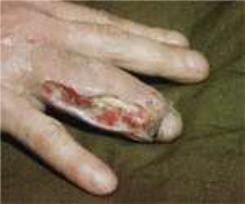
Характерными симптомами заболевания являются сильные боли в области сустава, усиливающиеся по ночам. В начале заболевания боли возникают только при движении в суставе, затем становятся постоянными. При отсутствии лечения боли распространяются на всю кисть, становятся мучительными, плохо купируются приемом анальгетиков. Пораженный палец находится в положении легкого сгибания, появляется припухлость в области сустава, что придает пальцу характерную веретенообразую форму (Рис.15).
Рисунок 15. Суставной панариций III пальца правой кисти.
Пальпация сустава резко болезненна. При постукивании, давлении по оси пальца или тяге за него отмечается резкая болезненность в области пораженного сустава. При прогрессировании процесса экссудат может прорваться наружу. При вторичном суставном панариции прорыв чаще происходит на тыльной поверхности, а при первичном – в зоне микротравмы.
После самопроизвольного вскрытия сустава происходит временное улучшение самочувствия больного. Однако при подобном течении заболевания происходит дальнейшее прогрессирование деструкции суставных поверхностей фаланг, связочного аппарата, сухожилий мышц. В запущенных случаях
35
появляется крепитация в суставе и патологическая подвижность – признаки перехода суставного панариция в костно-суставной.
Важное значение в диагностике суставного панариция принадлежит рентгенологическим методам исследования, которые, однако, появляются не ранее 10-12 суток от появления клинических симптомов. На рентгенограммах определяются уплотнение окружающих сустав мягких тканей, явления остеопороза фаланг, образующих пораженный сустав. Суставная щель в начале заболевания слегка расширяется из-за наличия экссудата, а затем сужается. В
серозной стадии суставного панариция показано консервативное лечение, при развитии гнойного артрита – артротомия с последующей иммобилизацией. В
послеоперационном периоде проводят антибактериальную терапию, в
последующем – физиолечение и ЛФК.
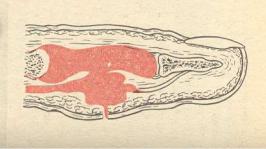
КОСТНО-СУСТАВНОЙ ПАНАРИЦИЙ в подавляющем большинстве
случаев возникает в результате нерационального лечения подкожного, костного или суставного панариция. При этом в патологический процесс вовлекаются суставные поверхности и тела фаланг, мягкие ткани, капсулы межфаланговых и пястно-фаланговых суставов, что существенно ухудшает прогноз и функциональные исходы заболевания (Рис.16).
Рисунок 16. Костно-суставной панариций IV пальца правой кисти.
Болевой синдром выражен незначительно, что объясняется наличием в большинстве случаев свищевого хода, который обеспечивает эвакуацию экссудата из полости сустава. В некоторых случаях возможно самостоятельное отхождение через свищ мелких костных секвестров. В запущенных случаях может появляться крепитация в области пораженного сустава. Из-за разрушения и разволокнения капсулы и боковых связок межфалангового сустава появляется патологическая боковая подвижность в суставе. При крайне тяжелом
36
поражении межфалангового сустава может наблюдаться патологический подвывих фаланги с вынужденным полусогнутом положением пальца. Лечение комплексное с выполнением радикального хирургического вмешательства.
Особо тяжёлой формой панариция является ПАНДАКТИЛИТ при котором происходит гнойное воспаление всех тканей пальца (Рис. 17).
Рисунок 17. Расположение гнойника при пандактилите.
Первично пандактилит возникает крайне редко. Заболевание, как правило, является результатом самолечения или оказания неадекватной медицинской помощи при других формах панариция (сухожильного,
суставного, костного). Фактором риска возникновения пандактилита является сахарный диабет, при наличии которого воспалительный процесс развивается по типу влажного некроза с расплавлением тканей, что сопровождается ухудшением общего состояния больного и появлением признаков интоксикации. В тоже время следует отметить, что генерализация инфекции при данном заболевании происходит редко. При пандактилите палец резко увеличен в размерах, деформирован. Кожные покровы с цианотичным оттенком, что свидетельствует о выраженных нарушениях кровообращения.
После недостаточных разрезов или в результате самопроизвольного вскрытия гнойников образуются свищи.
Палец чаще находится в вынужденном полусогнутом положении, однако при некрозе сухожилия – выпрямляется. При разрушении связочного аппарата появляется безболезненная патологическая подвижность в межфаланговых суставах, при разрушении суставных поверхностей – крепитация. При пальпации отмечается болезненность во всех отделах пальца, резко усиливающаяся при движении. При пандактилите I-V пальцев гной может распространиться на синовиальные влагалища и привести к развитию “U”-
образной флегмоны. Лечение пандактилита оперативное.
37
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ПАНАРИЦИЯ
Поверхностные формы панариция следует дифференцировать с эризипелоидом и актиномикозом, тендовагинит – со специфическими поражениями сухожильных влагалищ при туберкулезе и бруцеллезе.
Суставной и костный панариций - с ревматическим, гонорейным и подагрическим артритом и остеомиелитом.
Эризипелоид - острое негнойное специфическое заболевание, которое вызывается палочкой свиной рожи, наиболее часто поражает лиц, работающих
вживотноводстве или на мясоперерабатывающих предприятиях и возникает преимущественно в весенний и осенний период. Развитию заболевания способствуют микротравмы, условия работы при пониженной температуре и высокой влажности. Кожный эризипелоид характеризуется появлением ограниченного участки инфильтрации кожи, краснотой с синюшным оттенком с неровным фестончатым краем и с западением отека в центре. Заболевание протекает 10-20 дней и нередко рецидивирует.
Туберкулезное поражение кисти и пальцев наиболее часто встречается
ввиде поражения кожи и сухожильных влагалищ. Из многообразных форм туберкулеза кожи следует выделить бородавчатую и волчаночную. Первая относится к истинному туберкулезу кожи и возникает при попадании микобактерий туберкулеза на кожу при контакте с больными людьми или в результате аутоинфекции.
Заболевание начинается с появления гладкого, плоскостного, плотного синевато-красного бугорка, который чаще локализуется на тыле кисти.
Постепенно он разрастается, окружается валиком и приобретает вид бородавчатого образования. Волчаночная форма туберкулеза кожи начинается с формирования туберкулезного бугорка в толще кожи в виде красновато-
желтого пятнышка размером несколько миллиметров. Процесс распространяется по периферии с постепенным уплотнением и образованием мелких рубцующихся язв. Важное значение имеет цитологическое исследование или биопсия.
Туберкулезное поражение сухожильных влагалищ пальцев и кисти является очень редким заболеванием. Инфицирование может происходить эндогенным и экзогенным путем. Входными воротами служат микротравмы.
38
Поражение сухожильных влагалищ бывает ограниченным, протекает медленно.
У большинства больных обнаруживают специфические процесс в легких,
костях и суставах или другой локализации. Правая рука страдает чаще левой;
синовиальные влагалища сгибателей смежных пальцев поражаются чаще, чем I
и V; процесс локализуется в синовиальных влагалищах сгибателей. Характерно длительное течение заболевания в течение нескольких месяцев.
Заболевания кисти при гонорее встречаются очень редко и протекают в виде моноартрита или реже – тендовагинита. Для гонорейного артрита характерно острое начало, резчайшая боль, усиливающаяся при дотрагивании
до сустава, быстрое прогрессирование воспалительных симптомов,
вынужденное положение руки при отсутствии признаков восходящей инфекции, несоответствие субъективных ощущение больного объективным симптомам. Патологическим процессом чаще поражается синовиальная оболочка лучезапястного сустава с развитием острого серозно-фибринозного синовиита.
Актиномикоз кисти |
может быть первичным и вторичным. |
Возникновению первичного |
актиномикоза способствуют микротравмы, при |
этом заражение происходит экзогенным путем при внедрении актиномицетов через поврежденную кожу.
На коже на месте внедрения лучистого гриба появляются плотные неподвижные инфильтраты, спаянные с подлежащими тканями. В
последующем происходит нагноение и самопроизвольное вскрытие очага с образованием свищей с небольшим количеством серозно-геморрагического отделяемого, в котором находятся крупинки желто-серого цвета размером с просовидное зерно – друзы гриба. Иногда инфильтраты приобретают деревянистую плотность, кожные покровы над ними багрово-синюшного цвета.
При распространении процесса возможно развитие актиномикотического
остеомиелита.
Бруцеллезное поражение кисти наблюдается очень редко и проявляется в виде бурситов, теносиновиитов и артритов, которые также обнаруживаются и в других отделах опорно-двигательного аппарата. Наиболее
часто поражаются |
сухожильные влагалища |
разгибателей. |
Бурситы и |
||
теносиновииты |
наблюдаются в |
острой и хронической форме, склонны к |
|||
рецидивам. |
В самом начале |
заболевания |
появляется малоболезненная |
||
39
припухлость, ограниченная контурами сухожильного влагалища или сумки,
процесс долго не распространяется на окружающие ткани и кожу. Постепенно
развивается ограничение движений в пораженном пальце.
Подагра – заболевание, возникающие при нарушении пуринового обмена, которое проявляется отложением в тканях мочевой кислоты и ее соединений, с развитием воспалительных и деструктивно-склеротических
изменений суставов. |
|
|
|
Для |
подагры характерно острое начало |
заболевания с |
быстрым |
развитием |
клиники острого гнойного артрита, с |
возникновением |
сильных |
болей в суставе в ночное время, интенсивность которых ослабевает днем.
Гиперемия кожи не ограничена поверхностью пораженного сустава. В анамнезе не удается проследить связь заболевания с микротравмой. При вскрытии сустава получают серозную жидкость с примесью крошкообразных масс типа
«цемента», после операции длительное время сохраняется рана, которая вяло гранулирует.
Иногда для установления диагноза и исключения опухоли показано проведение биопсии, при которой в случаях подагрического артрита в
исследуемом материале обнаруживают значительное скопление уратов в виде бесструктурных и зернистых масс и отдельных игольчатых кристаллов с
развитием вокруг них грануляционной ткани, содержащей |
многоядерные |
гигантские клетки и отдельные волокна грубой соединительной ткани. |
|
При остром ревматическом артрите большое значение имеет |
|
тщательно собранный анамнез заболевания. |
|
К числу редких патологических процессов, о которых |
необходимо |
помнить при нетипичной клинической картине костного панариция, относятся
метастазы рака. В доступной литературе описано около 100 случаев метастазирования рака различной локализации в мелкие кости кисти, из них около половины составляют метастазы рака легкого. Дифференциальной диагностике помогают длительное течение заболевания, незначительное количество или полное отсутствие гноя на операции при имеющейся
деструкции фаланги, вялые грануляции. Окончательный диагноз
устанавливается по результатам гистологического исследования.
40
ГНОЙНО-ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ КИСТИ
Классификация воспалительных заболеваний кисти
(по Л.Г. Фишману,1963 с изменениями).
1.Мозольный абсцесс.
2.Поражение подкожной клетчатки:
-надапоневротическая флегмона ладони;
-межпальцевая флегмона.
3. Поражение фасциально-клетчаточных пространств ладони:
-подапоневротическая флегмона;
-флегмона срединного ладонного пространства;
-флегмона пространства мышц возвышения I пальца;
-флегмона пространства мышц возвышения V пальца;
-перекрестная “U”-образная флегмона.
4. Поражение фасциально-клетчаточных пространств тыла кисти:
-подкожная флегмона;
-подапоневротическая флегмона
5. «Тотальная» флегмона кисти Клиническое течение воспалительных заболеваний кисти весьма
разнообразно: от строго локализованных форм до обширных, склонных к распространению гнойно-некротических процессов, сопровождающихся выраженной интоксикацией. Диффузное гнойное поражение клеточных пространств кисти имеет характерные симптомы, обусловленное локализацией инфекции.
Ладонный мозольный абсцесс («намин»).
Развивается чаще всего на уровне головок пястных костей под мозолью,
которая образуется от давления рабочего инструмента. Воспалительный процесс начинается внутри омозолелой кожи между ороговевшим эпителием и собственно кожей. При осмотре на ладони обычно у основания III пальца обнаруживается разлитая припухлость с омозолелой, иногда мацерированной кожей, окруженной гиперемией. При неосложненном течении заболевания болезненны только движения пальца, у основания которого расположена мозоль.
Скапливающийся вначале серозный, а затем гнойный экссудат, который не имеет возможности прорваться наружу сквозь гипертрофированный эпидермис, распространяется по плоскости и вглубь в подкожную клетчатку.
41
Абсцесс иногда имеет вид «песочных часов». Процесс через широкие «окна» ладонного апоневроза может распространиться в клетчатку межпальцевых пространств – на тыл кисти по ходу каналов червеобразных мышц или же в межфасциальное пространство ладони. Проникновение инфекции в подапоневротическое пространство сопровождается появлением характерных симптомов: вынужденное полусогнутое положение пальцев, ограничение и болезненность движений, отечность кисти. При межпальцевой флегмоне пальцы раздвинуты, полусогнуты и отечны. Возможно появление симптомов интоксикации. Лечение мозольного абсцесса оперативное, до развития осложнений заболевания производят иссечение отслоенного эпидермиса и тщательный туалет раны.
Флегмона межпальцевых пространств кисти (комиссуральная
флегмона) в большинстве случаев возникает как осложнение мозольного абсцесса или других нагноительных процессов пальцев и кисти. Межпальцевая флегмона развивается в жировом слое, расположенном под кожей ладони в промежутках между четырьмя предсухожильными лентами ладонного апоневроза. Эти флегмоны сопровождаются значительными болями и отёком дистальной части обеих поверхностей кисти. При этом пальцы по соседству с гнойным очагом несколько разведены и согнуты в межфаланговых суставах,
кисть имеет вид «граблей». Ладонная впадина остается хорошо выраженной, в
то время как на тыле кисти появляется припухлость. Нередко развивается лимфангит предплечья. Возможно непосредственное распространение гноя через овальные щели апоневроза с попаданием на тыльную поверхность кисти.
Лечение оперативное с обязательной иммобилизацией кисти в послеоперационном периоде. Вмешательство выполняют под внутривенным наркозом. Гнойник вскрывают в зоне наибольшей болезненности межпальцевым тыльным или ладонным разрезом, производят некрэктомию,
промывание полости растворами антисептиков и дренирование перчаточными полосами.
Флегмона возвышения I пальца очень редко возникает в результате непосредственного инфицирования. Часто она является осложнением гнойного теносиновита влагалища сухожилия длинного сгибателя большого пальца,
сухожильного панариция I и II пальцев, пандактилита. Заболевание сопровождается резким отёком тенара и лучевого края тыльной поверхности
42
кисти и напряжением I межкостного пространства. Резкая боль при пальпации,
напряжение тканей, заметное ограничение подвижности отёчных тканей возвышения большого пальца, сглаженность ладонной кожной складки –
характерные симптомы воспаления жировой клетчатки этой зоны. Больной
оберегает руку, стремясь сохранить неподвижность большого пальца, который отведен и полусогнут в пястно-фаланговом суставе. Как правило, отмечается появление симптомов интоксикации: гипертермия, озноб, головная боль,
чувство разбитости, недомогание. Изменения периферической крови характерны для гнойного процесса. В некоторых случаях наблюдаются гнойное расплавление соединительной перегородки, разделяющей щель тенара и срединное ладонное пространство с инфицированием последнего и образованием гнойно-некротического процесса в срединной ладонной впадине.
Особенностью данного заболевания является то, что даже при адекватном
лечении больных у 8-9% развиваются осложнения в виде тугоподвижности и контрактур суставов, что отражается на функции кисти и обусловливает необходимость длительной реабилитации больных.
Флегмона возвышения V пальца наблюдается редко и встречается как
осложнение |
костно-суставного |
панариция, тендовагинита влагалища |
||
сухожилий |
сгибателей пальцев и |
обычно |
не сопровождается явлениями |
|
выраженной |
интоксикации. Характерен незначительный отек, гиперемия и |
|||
напряжение |
тканей, болезненность при |
пальпации V |
пальца, которая |
|
усиливается при движении, особенно приведении и отведении. При оперативном лечении выполняют разрез по лучевому краю hypothenar, ткани послойно рассекаются, вскрывается гнойник. Полость промывается растворами антисептиков, дренируется. Осложнения развиваются редко, функция кисти,
как правило, не страдает.
Флегмона срединного ладонного пространства - одна из наиболее тяжелых форм гнойной инфекции кисти, в последнее время встречается достаточно редко. Инфекция в срединное ладонное пространство проникает непосредственно при глубоких ранах или развивается как осложнение гнойного тендовагинита или пандактилита.
При флегмонах срединного ладонного пространства гнойный экссудат скапливается в центральной части ладони. Заболевание характеризуется сглаживанием и набуханием ладонной вогнутости, что сопровождается
