
Лекции УГМУ / Печень
.pdfПри механических препятствиях оттоку желчи повышается давление в желчных ходах и градиент концентрации конъюгированного билирубина,
обычно направленный из гепатоцита в желчный капилляр, изменяет свое направление из желчного капилляра в гепатоцит, а оттуда в кровеносный капилляр (то есть конъюгированный билирубин даже без повреждения печеночной балки может поступать в кровь). При достаточно высоком давлении в желчных капиллярах возможен разрыв желчных канальцев, и
желчь вытекает в межклеточные пространства, образуя «желчные озера», из которых также может поступать в кровь. В этих случаях печень увеличена,
умеренно болезненна при пальпации. В крови наблюдаются изменения биохимических показателей, характерные для механической
(подпеченочной) желтухи (см. табл. 14): повышена концентрация конъюгированного и неконъюгированного билирубина, повышена концентрация желчных кислот без изменения их нормального соотношения
(задержка их выделения). Кроме того, в сыворотке крови повышено содержание холестерина, фосфолипидов, бетта-липопротеидов, повышена активность щелочной фосфатазы. В моче появляется конъюгированный билирубин. Кал обесцвечен из-за отсутствия пигментов.
Желчные камни. Существует два главных вида желчных камней:
холестериновые и пигментные. Пигментные камни, в свою очередь,
подразделяются на два подтипа: черные и коричневые. Черные, похожие на ягоды шелковицы камни состоят в основном из билирубината кальция, их обычно находят в желчном пузыре. Коричневые (или землистого оттенка)
камни преимущественно образуются в желчном протоке и содержат помимо билирубината кальция жирные кислоты, формирующиеся под действием бактериальных фосфолипаз из лецитинов, что отражает их этиологию.
В образовании желчных камней принимают участие следующие механизмы:
31
–повышение концентрации холестерина или билирубина в желчи;
–застой желчи с нарастающими концентрациями твердых составных
частей;
–возможно наличие предрасполагающего фактора при ожирении и беременности;
–воспаление с экссудацией белков и кальция в просвет желчного пузыря; одновременно желчные соли могут усиленно резорбироваться поврежденной слизистой оболочкой и тем самым способствовать выпадению холестерина.
Человеческая желчь уже в норме пересыщена холестерином, готовым в любой момент выпасть в осадок. Это не происходит благодаря наличию динамического равновесия между холестерином и лецитином и хенодезоксихолевой кислотой. В условиях, когда это равновесие нарушается,
увеличивается содержание холестерина, уменьшается количество лецитина,
особенно хенодезоксихолевой кислоты, образуются холестериновые камни.
Таблица 15
Состав нормальной и литогенной желчи, % ( Р. Шахен и Д. Шейх,
1981)
Соединение |
Нормальная желчь |
Литогенная желчь |
Холестерин |
7 |
13 |
Фосфолипид (лецитин) |
23 |
19 |
Холевая кислота |
33 |
38 |
Хенодезоксихолевая |
25 |
19 |
кислота |
|
|
Дезоксихолевая кислота |
12 |
11 |
Патология, обусловленная нарушениями органного крово- и
лимфообращения печени. Печень – это орган со сложными взаимосвязями
между воротной, артериальной, оттекающей венозной, лимфатической и
32
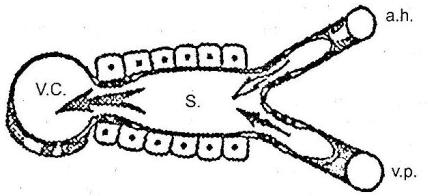
желчной системами. Важной особенностью внутрипеченочного кровообращения является раздвоение притекающего кровотока и наличие сфинктеров на входе и на выходе из синусоидов (рис. 105). Как известно, в
печень впадают печеночная артерия и воротная вена, несущие кровь в общий синусоид, из которого берет начало центральная вена. По артерии подводится в основном богатая кислородом кровь, необходимая для обеспечения жизнедеятельности гепатоцитов и энергии для их работы, а по воротной вене направляются вещества, всасывающиеся в желудочно-
кишечном тракте и нуждающиеся в переработке печеночными клетками
(«вещества для работы»). При сужении синусоида или сфинктера между воротной веной и синусоидом (возможно, под влиянием некоего гипотетического фактора, вырабатываемого гепатоцитами) сокращается приток воротной крови в синусоид, тем самым уменьшается приток к ней
«веществ для работы», что создает условия для восстановления функциональной активности гепатоцита. Благодаря этому механизму кровь в синусоиде может колебаться от венозной до артериальной. Работа сфинктеров и состояние синусоидов зависит от уровня метаболических процессов в гепатоците и интенсивности его жизнедеятельности.
Рис. 105
Принципиальная схема печеночного кровообращения (Э.И.Гальперин
с соавт., 1978)
a.h. – a. hepatica; v.p. – v. portae; v.c. – v. centralis; s. – sinusoid.
33
Второй особенностью является наличие прямой связи между отдельными системами (желчной, лимфатической, венозной и артериальной), которая осуществляет адаптацию каждой из этих систем друг к другу. Доказательством такой связи могут служить экспериментальные данные по перевязке общего желчного протока, при которой уровень билирубина повышается вначале в лимфе, а затем в крови, то есть он попадает в кровь через грудной лимфатический проток. Однако имеются данные и об интимной связи внутрипеченочных желчных капилляров с мелкими кровеносными сосудами и синусоидами печени.
Все вышесказанное свидетельствует, что при поражении гепатоцитов обязательно должны развиваться нарушения циркуляции крови и лимфы в органе. Но из этого также следует, что нарушение гемо- и лимфодинамики должны существенно влиять на адаптивные возможности печени и развитие в ней патологии.
Так, в условиях травматического шока печень собак васкуляризируется преимущественно артериальной кровью, притекающей по печеночной артерии, тогда как кровоток по воротной вене значительно снижается.
Следовательно, эффект централизации кровообращения, о котором шла речь при разборе травматического шока, состоит не только в поддержании кровотока в печени как одном из жизненно важных органов, но и в перестройке внутрипеченочной микроциркуляции, направленной на сохранение клеток путем уменьшения кислородного и энергетического режимов на фоне снижения специфических функций.
При пережатии печеночной артерии наблюдается значительное снижение выделения желчи из общего желчного протока.
Шок, острая недостаточность правого сердца приводят к нарушению гемодинамики печени, развитию в ней гипоксии и некрозу гепатоцитов.
34
И все же следует отметить, что в патогенезе печеночной недостаточности первичные нарушения кровообращения в печени (при шоке, инфаркте миокарда, тромбозе воротной вены и т.д.) могут служить пусковыми механизмами патологического процесса в печени, хотя в клинической практике такая ситуация встречается не так уж часто.
Недостаточность печени, вызванная заболеваниями других
органов и систем
У больных, имеющих сложные пороки сердца, значительно снижается скорость и интенсивность секреторно-поглотительной и секреторно-
выделительной функции гепатоцитов, а также скорость кровотока в печени.
После оперативного лечения пороков эти функции значительно улучшаются.
Нарушаются часто функции печени при операциях с использованием искусственного кровообращения и основная причина – гипоксия, которая приводит к изменению микроциркуляции, спазму печеночных вен, парезу артерий, отеку паренхимы печени, некробиозу.
Развитие дистрофии печени может иметь место при сывороточной болезни, системной красной волчанке, ревматоидном артрите (реакции III
типа аллергии).
При врожденной атрансферритинемии наблюдается переполнение купферовских клеток железом (как одно из проявлений гемосидероза).
При многих заболеваниях: хронические инфекции (туберкулез,
бронхоэктатическая болезнь, остеомиелит и другие), всевозможные затяжные нагноения, неинфекционные заболевания с иммунологическими нарушениями (коллагенозы, опухоли, лимфогранулематоз, миелома и другие), иммунологических нарушениях, изменениях белкового обмена и другие, в печени может развиться амилоидоз (амилоид-гликопротеид, в
котором фибриллярные и глобулярные белки тесно связаны с
35
полисахаридами). Поскольку в печени фибриллярный белок амилоида синтезируется в основном клетками Купфера, и они же способны фагоцитировать экстрацеллюлярные фибриллы, амилоид откладывается
(при этих формах патологии) между балками и капиллярами.
Ревматизм может сопровождаться развитием интерстициального гепатита.
Значительные нарушения функций печени отмечаются при эндокринных расстройствах (при нарушении функции практически любой железы внутренней секреции). Эти нарушения будут рассмотрены в разделе
«Патологическая физиология нейроэндокринной системы» в ходе анализа нарушений функций отдельных желез.
36
