
Свертывание крови
Свертыванием крови, или коагуляцией, называется процесс превращения жидкой крови в эластичный сгусток (тромб).
Гемостаз. Когда повреждается тонкий или даже средний кровеносный сосуд, например, при надрезе или сдавливании тканей, возникает внутреннее или наружное кровотечение (геморрагия). Как правило, остановка кровотечения наступает за счет образования в месте повреждения сгустка крови. Через несколько секунд после повреждения просвет сосуда сокращается в ответ на действие высвобождаемых химических веществ и нервных импульсов. При повреждении эндотелиальной выстилки кровеносных сосудов обнажается расположенный под эндотелием коллаген, на который быстро налипают циркулирующие в крови тромбоциты. Они высвобождают химические вещества, вызывающие сужение сосуда (вазоконстрикторы). Тромбоциты секретируют и другие вещества, которые участвуют в сложной цепи реакций, ведущей к превращению фибриногена – растворимого белка крови – в нерастворимый фибрин. Фибрин образует кровяной сгусток, нити которого захватывают клетки крови. Одной из важнейших свойств фибрина является его способность полимеризоваться с образованием длинных волокон, которые сжимаются и выталкивают из сгустка сыворотку крови.
Тромбоз. Это аномальное свертывание крови в артериях или венах. В результате артериальных тромбозов ухудшается поступление крови в ткани, что вызывает их повреждение. Это происходит при инфаркте миокарда, вызванном тромбозом коронарной артерии, или при инсульте, обусловленном тромбозом сосудов головного мозга. Тромбоз вен препятствует нормальному оттоку крови от тканей. Когда происходит закупорка тромбом крупной вены, вблизи места закупорки возникает отек, который иногда распространяется, например, на всю конечность. Случается, что часть венозного тромба отрывается и попадает в кровоток в виде движущегося сгустка (эмбола), который со временем может оказаться в сердце или легких и привести к опасному для жизни нарушению кровообращения.
Сдвиги в системе гемостаза могут быть в любом ее звене: сосудисто-тромбоцитарном, коагуляционном, фибринолитическом и могут приводить к претромботическому состоянию – тромбофилии.
Система гемостаза, иногда называемая системой РАСК (регуляция агрегатного состояния крови), выполняет в организме жизненно важную функцию поддержания крови в жидком состоянии внутри кровеносных сосудов и, вместе с тем, предупреждает и купирует кровотечение из поврежденного сосуда, восстанавливая целостность сосудистой стенки. Эта система находится в тесной взаимосвязи с другими физиологическими системами организма. Регулируется гемостаз центральным и периферическим отделами нервной системы, эндокринной системой, локальными механизмами регуляции посредством простагландинов, кининов и биогенных аминов (серотонин, гистамин и другие).
Функциональными компонентами системы гемостаза являются: сосудистая стенка, тромбоциты, другие клетки крови и определенные белки плазмы, участвующие, как в процессе свертывания крови, так и в поддержании крови в жидком состоянии.
Физиологические механизмы гемостаза. В зависимости от механизма остановки кровотечения принято различать два типа гемостаза: сосудисто-тромбоцитарный и коагуляционный.
Сосудисто-тромбоцитарный гемостаз – это процесс, в котором участвуют сосуды и тромбоциты. Продолжительность его составляет – 3-5 мин. Конечный продукт – это образование тромбоцитарного сгустка.
Сосудисто-тромбоцитарный гемостаз обеспечивает остановку кровотечения из капилляров, мелких вен и артериол. Как следует из названия, в его реализации участвуют, главным образом, сосудистая стенка и тромбоциты. При травме кровеносного сосуда рефлекторно возникает его спазм в месте повреждения. В первые минуты травмы это прекращает или, по крайней мере, значительно снижает кровопотерю. Сразу же, вслед за сосудистым спазмом, происходит адгезия, то есть прилипание тромбоцитов к краям поврежденного сосуда и их агрегация (склеивание между собой).
В результате агрегация тромбоцитов становится необратимой и формируется первичный, так называемый, белый тромбоцитарный тромб. На этом кровотечение из мелких кровеносных сосудов купируется.
Из тромбоцитарных факторов наиболее важным для процесса свертывания крови является фактор 3 (тромбоцитарные факторы обозначаются арабскими цифрами) – тромбоцитарный тромбопластин, содержащий фосфолипид. Он наряду с плазменными факторами участвует в образовании тромбина из протромбина.
Из свертывающих факторов других клеток крови следует назвать лизосомальные белки лейкоцитов, способные вызывать преципитацию фибриногена и оказывать влияние на полимеризацию фибрина. Они же обладают определенной антикоагулянтной и фибринолитической активностью.
Эритроциты также участвуют в гемостазе, выделяя при нарушении целостности своих мембран эритроцитин – вещество, аналогичное 3 фактору тромбоцитов.
Коагуляционный гемостаз – процесс, в котором участвуют плазменные факторы свертывания и тромбоцитарный фактор. Эта фаза длится 5-10 мин. Конечный продукт ее – фибриновый тромб. Коагуляционный гемостаз обеспечивается свертывающей системой крови, которая в норме состоит из двух взаимноуравновешенных звеньев – прокоагулянтного (свертывающего) и антикоагулянтного (противосвертывающего).
В работе прокоагулянтной системы участвует около 15 белковых плазменных факторов свертывания крови, 11 факторов тромбоцитов и факторы свертывания из других клеток крови и тканей. Главной функцией прокоагулянтного звена является образование фибринового сгустка.
Плазменные факторы пронумерованы в порядке их открытия. Они постоянно циркулируют в кровяном русле, находясь в динамическом равновесии с факторами антикоагулянтной системы. Деление на про- и антикоагулянтную систему, в современном понимании гемостаза, образное, преследующее своей целью схематическое объяснение структуры взаимодействий звеньев сложнейшего саморегулирующегося механизма.
Последовательность реакций гемостаза при возникновении кровотечения следующая:
- рефлекторное сужение сосудов (вазоконстрикция, длится несколько секунд);
- образование первичной тромбоцитарной пробки – длится до 2 минут;
- образование фибринового сгустка – длится 5-15 минут;
- процесс репарации (заживление раны и восстановление кровотока) с вовлечением фибринолиза, что происходит от нескольких дней до нескольких недель.
Таблица 1.2
Факторы свертывания крови
Название |
Химическая природа |
Функция |
Место синтеза |
Фибриноген I |
Белок, β-глобулин, ММ 33000, 34000, гликопротеид |
Превращается под влиянием тромбина в фибрин-моно-мер, полимеризуется в фибрин-полимер (фибрин) |
Печень |
Протромбин II |
Белок, α2-глобулин, ММ 70000 |
Неактивная форма фермента тромбина |
Печень, участие филлохинона |
Тромбопластин III (тромбопластиноген, тромбокиназа) |
Белок (липопротеид) ММ 167000 |
Фермент, активирует переход протромбина в тромбин в присутствии Са2+ |
|
Кальций IV |
|
Участвует в образовании тромбина, активации проконвертина |
|
Ас-глобулин плазмы (проакцелерин) V |
Белок, β-глобулин |
Превращается в акцелерин автокаталитически в присутствии тромбина |
Печень |
Ас-глобулин сыворотки (акцелерин) VI |
Белок, β-глобулин |
Активизирует образование тромбина (вместе с тромбопластином) |
Печень, участие филлохинона |
Проконвертин (конвертин) VII |
Белок |
Активирует тромбопластин |
Печень, участие филлохинона |
Антигемофильныйглобулин АVIII |
Белок |
Активирует образование тромбопластина |
Печень,участие филлохинона |
Антигемофильный глобулин В, аутопротромбин П, (фактор Кристмаса) IX |
Белок |
Участвует в образовании активного тромбопластина |
Печень, участие филлохинона |
Тромботропин (аутопротромбин С) Х |
Белок, α1-глобулин ММ 87 000 |
Участвует в образовании тромбина |
Печень, участие филлохинона |
Предшественник плазменного тромбопластина (фактор Розенталя), XI |
Белок, α2-глобулин |
|
|
Фактор контактной активации (Хагемана), XII |
Белок, α2-глобулин |
Активатор пусковой реакции свертывания крови и кининовой системы |
Эндотелий капилляров |
Фибринстабилизирующий фактор (фибриназа), XIII |
Белок-фосфолипид ММ 370 000 -350 000 |
Стабилизирует фибрин в присутствии Са, катализирует трансаминирование молекул фибрина |
|
Факторы тромбоцитов |
Белковые вещества |
|
|
Примечание. Римскими цифрами обозначены номера факторов.
Процесс свертывания крови в общих чертах можно представить следующим образом: под влиянием какого-либо инициирующего агента образуется активный кровяной тромбопластин, который переводит протромбин в активную форму – тромбин. Тот, в свою очередь, воздействует на фибриноген, превращая его в нерастворимый фибрин, который выпадает из кровяного русла в виде тромба.
В качестве базисной основы современных представлений о гемостазе принята каскадно-комплексная схема свертывания крови. Согласно этой схеме, система гемостаза функционирует как многоступенчатый ферментативный процесс. Условно этот процесс делят на 4 фазы:
- первая – протромбиназообразование;
- вторая – тромбинообразование;
- третья – фибринообразование;
- четвертая – посткоагуляционная фаза.
Тканевым фактором гемостаза является тканевый тромбопластин, образующийся при разрушении тканей и запускающий процесс свертывания крови по внешнему механизму.
Антикоагулянтная система. В формировании антикоагулянтной системы так же как и в прокоагулянтном звене, участвуют белковые факторы плазмы, тромбоцитов и тканей. Суммарная активность противосвертывающей системы крови складывается из активности собственно антикоагулянтов и активности системы фибринолиза. Функция фибринолитической системы сводится к растворению уже сформировавшихся в кровяном русле сгустков фибрина, то есть эти два звена противосвертывающей системы крови взаимно дополняют друг друга.
Физиологические антикоагулянты. Физиологическое действие антикоагулянтов заключается в ограничении функции активных прокоагулянтов и направлено на предотвращение образования сгустков фибрина в токе крови. Физиологические антикоагулянты разделяют на первичные и вторичные. Первичные антикоагулянты всегда присутствуют в крови, а вторичные образуются в результате коагуляционных реакций.
Первичные антикоагулянты. К первичным антикоагулянтам относятся:
- Антитромбин III
- Гепарин
- α2-макроглобулин (антитромбин IV)
- α2-антитрипсин
- Антикефалин;
- Протеин С
- Протеин S
Вторичные антикоагулянты. Вторичные антикоагулянты образуются в ответ на появление в крови активных прокоагулянтов. К ним относятся антитромбины I, VI и антитромбинопластины.
Фибринолиз. Фибринолиз – это процесс, приводящий к растворению тромба. Длительность этого процесса – 48-72 ч. Система фибринолиза представлена белком крови плазминогеном, который после активации превращается в активный плазмин, обладающий ферментными свойствами, характерными для протеиназ. Сюда же входят активаторы и ингибиторы фибринолиза.
Исследование состояния системы гемостаза. Для оценки функций системы свертывания крови используются различные тесты такие, как – время свертывания крови, длительность кровотечения, а также ряд показателей, характеризующих различные фазы свертывания.
Оценка сосудисто-тромбоцитарного гемостаза. При исследовании сосудисто-тромбоцитарного гемостаза используются следующие методы:
- время свертывания нестабилизированной крови;
- количество тромбоцитов в капиллярной крови, при этом учитывается, что у здорового человека количество тромбоцитов может изменяться в течение суток на 10 %;
- длительность кровотечения;
- оценка функции тромбоцитов, позволяющая определить: скорость наступления их агрегации, максимальную ее величину, наличие или отсутствие второй волны и процесс дезагрегации.
Увеличение времени кровотечения при нормальном содержании тромбоцитов может свидетельствовать о нарушении функции тромбоцитов.
Плазменный (коагуляционный) гемостаз – это многоступенчатый ферментативный процесс. Каскад реакций запускается по двум путям: внешнему и внутреннему, которые вместе приводят к активации фактора Χ, с образованием активного комплекса протромбиназы. Это в свою очередь активирует протромбин, который превращается в тромбин и запускает реакцию превращения фибриногена в фибрин. С появлением фибрина в процессе коагуляции активируются реакции фибринолиза. Основу фибринолиза составляет превращение плазминогена в плазмин, который расщепляет фибрин на небольшие фрагменты, называемые продуктами деградации фибрина (ПДФ).
Методы исследования и анализ функций крови
Первым этапом оценки в клинике состояния пациента является общий анализ крови. Как известно, одно из важнейших физиологических свойств крови является реактивность, то есть способность отвечать на изменения, происшедшие в организме изменением своего качественного состава. Поэтому, анализ результатов гематологического исследования крови характеризует физиологическое состояние организма в данный момент и составляет неотъемлемое звено в диагностическом процессе и последующем мониторинге на фоне проводимого лечения.
Гематологический анализатор. Во многих современных лабораториях общеклинический анализ крови выполняется с помощью гематологического анализатора. Преимущество использования гематологического анализатора состоит не столько в его аналитических возможностях (скорость, точность, производительность, графическое представление результата и прочее), сколько в его диагностических возможностях. К ним, прежде всего, относятся: оценка состояния гемопоэза; использование эритроцитарных параметров в диагностике и классификации анемий; использование тромбоцитарных параметров в оценке тромбоцитопоэза при различных заболеваниях; диагностика воспалительных заболеваний; оценка эффективности терапии и мониторинг показателей крови в процессе лечения.

Рис.1.7. Общий вид гематологического анализатора.
Главное, чего не умеют никакие, даже самые лучшие гематологические анализаторы, – это выявлять незрелые формы клеток, что часто бывает принципиально важно. Это прерогатива специалиста.
Принцип подсчета форменных элементов основан на регистрации популяций клеток, различающихся по диаметру. Суспензия клеток протекает через калиброванную диафрагму с микроотверстиями за счет отрицательного давления, которое создает вакуум.
Каждая клетка проходит через отверстие (окно определенного диаметра) и попадает в электрическое поле, созданное между электродами, расположенными по обе стороны от отверстия. Электрическое сопротивление между эле-ктродами увеличивается в соответствии с объемом клетки. При прохождении каждой клетки генерируется импульс.
Каждый тип клеток анализируется отдельным микропроцессором, после чего строятся гистограммы распределения клеток по ширине. Данные гис-тограммы позволяют дифференцировать состояние микро- и макроцитоза форменных элементов, что имеет определенное диагностическое значение.
Поскольку каждое прохождение клетки через канал сопровождается появлением электрического импульса, для качественного анализа необходимо, чтобы в канале датчика находилось не более одной клетки, а в пробе не было частиц, аналогичных по своим электрическим характеристикам анализируемым клеткам крови.
Измеряемыми параметрами эритроцитарного анализа крови являются:
- RBC (количество эритроцитов), в норме составляет 3.7-5.1*1012/л;
- HGB (концентрация гемоглобина), в норме составляет 117-173 г/л
- HCT (гематокрит), в норме составляет 360-480 л/л.
Следует подчеркнуть, что данная величина гематокрита относится к эритроцитарным параметрам и отражает отношение объема эритроцитов к объему плазмы. Показатель позволяет оценивать реологические свойства крови и интерпретировать его колебания.
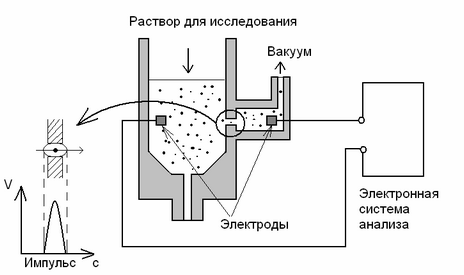

Рис.1.8. Схема устройства гематологического анализатора (сверху) и вид клетки крови, которая находится в электрическом поле, созданном двумя электродами (снизу).
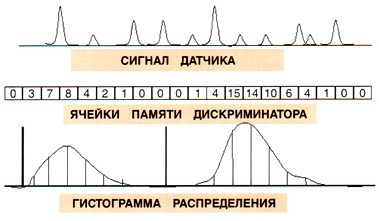
Рис.1.9. Гистограммы распределения клеток по ширине
Кроме измеряемых прямо показателей эритроцитарной крови, в протоколе приводятся также и расчетные величины:
- MCV (средний объем эритроцитов), в норме составляет 80-95 fl
- MCH (среднее содержание гемоглобина в эритроците), в норме составляет 27.0-34.0 рg
- MCHC (средняя концентрация гемоглобина в эритроците), которая в норме составляет 330-380 г/л
- RDW (распределение эритроцитов по объему, ширине), что в норме составляет 11.5-14.5 %.
Данные анализа представляются в виде протокола, фрагмент которого приведен ниже:
Исследование состояния эритроцитов и гемоглобина. Результат ана-лиза представляется пользователю в виде протокола. Помимо паспортных данных, в протоколе указаны полученные результаты с аббревиатурой по-казателей и графические изображения гисторамм. Характерно, что даже самые простые геманализаторы способны за несколько секунд анализировать до 18-20 параметров. Главный принцип их работы – кондуктометрический, он основан на оценке объема клеток.
Сегодня созданы аппараты, которые идентифицируют химическое содер-жимое гранул клеток крови.
В зарубежных клиниках, где клинический анализ крови выполняется с помощью анализатора уже более 70 лет, указанные эритроцитарные индексы используются для диагностики анемического синдрома.
Поскольку анемии разнообразны по своему генезу и часто имеют смешанный характер, поэтому, в большинстве случаев, анемия не рассматривается как самостоятельная нозологическая единица, а как анемический синдром при проявлении основного заболевания. Доказано, что она сопутствует диффузным заболеваниям соединительной ткани, заболеваниям желудочно-кишечного тракта, печени, почек, злокачественным новообразованиям, хроническим инфекционным заболеваниям и воспалительным процессам.
Исследование и методы подсчета лейкоцитов. Первый показатель общеклинического анализа крови, который рассматривают клиницисты, – это абсолютное количество лейкоцитов. В норме он находится в диапазоне 4-9 * 109 /л. Эта реакция выполняется из венозной крови, то есть учитываются кле-тки, которые в этот момент находились в кровеносном сосуде. В норме, при отсутствии воспаления, можно наблюдать равномерную миграцию и интерпретировать состав и количество лейкоцитов. А в патологическом состоянии, при сдвигах констант гомеостаза, картина периферической крови изменяется и зависит от потребностей тканей, в которые распределяются лейкоциты. Это необходимо учитывать, прежде всего, подсчитывая общее количество клеток белой крови. Это необходимо помнить при интерпретации анализа крови и оценке общего количества лейкоцитов при мониторировании состояния пациента в течение нескольких часов или суток.
Количество лейкоцитов в периферической крови – важная гомеостатическая константа, и для ее поддержания в организме имеется собственная регуляторная система. Сама константа отражает динамическое равновесие, которое обеспечивается процессами пролиферации лейкоцитов, их дифференцировкой и созреванием в костном мозге, выходом в периферический кровоток и последующей трансмиграцией в ткань.
Анализ количественного и качественного состава лейкоцитов традиционно осуществляется следующим образом. Гематологический анализатор выдает показатель WBC (white blood cells) выраженный в 109 /л, что трактуется как абсолютное значение всех ядерных клеток.
При подсчете количества лейкоцитов необходимо разрушить эритроциты, что достигается воздействием поверхностно-активных веществ (ПАВ). Под воздействием ПАВ различные формы лейкоцитов претерпевают сжатие (изменение размеров) разной степени, что и лежит в основе их разделения кондуктометрическим методом на три основные популяции: гранулоциты, лимфоциты и так называемые средние клетки.
Лейкоцитарные параметры: WBC (количество лейкоцитов); GRA (гранулоциты); LYM (лимфоциты); MON (моноциты). Для каждого вида лейкоцитов определяется, % и их относительное и абсолютное количество. На основании полученных данных анализатор строит гистограмму распределения клеток по ширине (диаметру), а также в протоколе отражается абсолютное и относительное количество различных типов лейкоцитов.
Таким образом, использование анализатора дает возможность гораздо информативнее оценивать колебания абсолютного количества клеток различных видов, а также их размеров, а рассмотрение формы гистограммы распределения размеров лейкоцитов по ширине, может эффективно использоваться для динамического наблюдения за состоянием ядерных клеток, свойствами их мембраны, что, несомненно, имеет диагностическое значение.
Исследование гемостаза. Одним из ключевых моментов гемостаза является время, в течение которого происходит процесс светрывания крови. Время свертывания крови – простейший общий коагуляционный тест, выявляющий наиболее грубые нарушения в системе свертывания крови. Удлинение времени свертывания может быть связано с выраженным дефицитом одного или нескольких факторов свертывания либо с избытком в крови антикоагулянтов (гепарина и других). В наибольшей степени на показаниях теста отражается дефицит факторов, участвующих во внутреннем механизме образования протромбиназы (XII, XI, IX и VIII факторов), а также фибриногена. Однако данная проба выявляет наиболее тяжелые формы такой патологии, поскольку при уровне VIII, IX и других факторов выше 4 % нормы, время свертывания становится, как правило, нормальным. Поэтому данный тест не пригоден для выявления легких форм гемофилии, для контроля достаточности заместительной терапии и предоперационной подготовки больных.
Увеличение времени свертывания крови отмечается при беременности (физиологическое), постгеморрагической анемии, тромбоцитопатиях, тромбостении, лейкозах, циррозе печени, гипо- и апластических состояниях, тромбоцитопенической пурпуре, ангиогемофилии, дефиците плазменных факторов (гемофилии А и В, афибриногенемии,протромбинемии, гипоакцелеринемии, снижении содержания фактора VII, отравлении веществами, вызывающими асфиксию (фосгеном, ипритом), снижении сопротивляемости капиллярной стенки к травме, длительном применении некоторых лекарственных средств (ацетилсалициловой кислоты).
Уменьшение времени свертывания крови наблюдается при гемофилии, ап-ластической анемии.
При диссеминированном внутрисосудистом свертывании крови (тромбогеморрагических синдромах) тест выявляет вначале кратковременную гиперкоагуляцию (немедленное свертывание крови в игле либо на протяжении первой минуты в пробирке), а затем длительный период гипокоагуляции, вплоть до полной несвертываемости крови.
Существует несколько методов определения времени свертывания крови. В частности, время свертывания крови в норме составляет: по Дуке 4 мин., по В.Г.Сухареву 2-5 мин., по Ли и Уайту 5-10 мин. Последний описан Ли и Уайтом в 1935 году, но, несмотря на его почтенный возраст, продолжает успешно применяться (с различными вариациями). Время свертывания по Айви. Референтные пределы: у взрослых – 2-9 мин, у детей – 3-12 мин.
Определение скорости образования сгустка в венозной крови проводится при 37 °С в стеклянной пробирке (при неподвижной крови и перемешивании, что несколько ускоряет процесс коагуляции). Нормальное время свертывания: в первой пробирке – 5-10 мин, во второй пробирке – 8-12 мин. Нормальный суммирующий показатель 8-12 мин.
В основном, эти пробы используется для экспресс-диагностики наиболее тяжелых нарушений свертываемости крови.
Подсчет количества тромбоцитов. Существует три метода определения количества тромбоцитов:
Первый – микроскопический подсчет тромбоцитов в счетной камере Горяева при фазовом контрасте. Коэффициент вариации при этом методе составляет 25-30 %.
Второй – подсчет тромбоцитов в мазке крови (по Фонио). Коэффициент вариации здесь меньше – 10-15 %. Достоинством метода является возможность оценить морфологические особенности тромбоцитов.
Третий – определение количества тромбоцитов на гематологическом анализаторе, коэффициент вариации в данном случае составляет 4-10 %.
В настоящее время все шире используются определение количества тромбоцитов по гистограмме распределения их величины с помощью гематологических анализаторов. Эти аппараты точны и позволяют проводить экспресс-диагностику (определения выполняются в течении 1 мин).
Развернутый анализ тромбоцитов на анализаторе позволяет определить такие показатели:
РLТ – количество тромбоцитов. Норма от 180-320 * 109/л. При выходе за эти пределы необходима микроскопия мазка.
MPV – средний объем тромбоцитов. «Молодые» тромбоциты имеют больший объем. MPV увеличивается с возрастом, когда нормой являются такие показатели по ширине (fl): 8.6–8.9 fl – у детей 1-5 лет и 9.5–10.6 fl – у людей старше 70 лет.
PDV – ширина распределения тромбоцитов по объему отражает степень анизоцитоза тромбоцитов. Норма находится в пределах 14-18 %.
РСТ – тромбокрит, то есть доля объема цельной крови, занимаемая тромбоцитами (аналогичен гематокриту). Норма составляет 0.15-0.40 %.
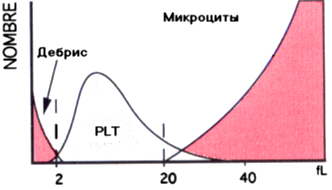
Рис.1.35. Гистограмма распределения тромбоцитов по размеру. В отличие от ручного подсчета тромбоцитов, где проводится предварительный лизис эритроцитов, автоматические счетчики крови анализируют тромбоциты и эритроциты без предварительной обработки. Это создает проблему дифференцирования больших форм тромбоцитов (макротромбоцитов) и сравнимых с ними по объему эритроцитов (микроцитов), их фрагментов, а также фрагментов цитоплазмы лейкоцитов (клеточный дебрис).
Исследования функциональных свойств тромбоцитов. Для исследования функциональных свойств тромбоцитов, используют плазму богатую тромбоцитами.
Результаты исследования агрегации тромбоцитов позволяют диагностировать тромбоцитопатии, нозологическая принадлежность которых обусловлена характерным нарушением тех или иных функциональных свойств тромбоцитов или их сочетанием.
Методы исследования коагуляционного гемостаза. При исследовании коагуляционного (плазменного) гемостаза используются следующие тесты:
- время свертывания по Ли-Уайту (время свертывания нестабилизированной крови);
- активированное частичное тромбопластиновое время (АЧТВ) - является маркером первой фазы плазменного гемостаза, которая занимает 90 % всего времени коагуляционного гемостаза. Следовательно, укорочение АЧТВ дает право говорить о гиперкоагуляции;
- протромбиновое время (ПВ) позволяет оценить внешний механизм свертывания;
- тромбиновое время (ТВ) – это оценка функционального состояния финальной стадии общего каскада реакций свертывания крови;
- количество фибриногена – количественный тест, оценивающий массу неактивного фибриногена в крови;
- концентрация растворимых фибрин-мономерных комплексов (РФМК) – повышение свидетельствует о тромбинемии и внутрисосудистом свертывании крови;
- концентрация антитромбина III – физиологического антикоагулянта;
- определение концентрации протеинов С и S.
Именно эти лабораторные тесты считаются базовыми тестами коагулограммы.
Физиологические основы исследования коагуляционного гемостаза. Такие показатели, как АЧТВ, ПВ, ТВ это временные факторы и оцениваются в с. Определение концентрации фибриногена, РФМК – это количественные методы. Фибриноген – это белок острой фазы и его повышение не всегда говорит о гиперкоагуляции, а может быть маркером острого воспалительного процесса. По укорочению ПВ, ТВ нельзя говорить о гиперкоагуляции, так как из 5-10 мин. коагуляционного гемостаза на долю этих показателей приходится лишь несколько с. А при гипокоагуляции можно говорить о вкладе каждого из этих показателей в процесс удлинения времени свертывания крови.
