
Учебник Инфекционные болезни
.pdf
Евгения Петровна Шувалова, Тамара Владимировна Беляева, Евгений Иванович Змушко, Евгений Степанович |
481 |
Белозеров: «Инфекционные болезни» |
|
человеку инфекция угасает и в человеческой популяции длительной циркуляции вируса не происходит.
Лихорадка Ласса встречается в Западной (Нигерия, Сьерра-Леоне, Сенегал, Мали, Гвинея) и Центральной (Заир, Центрально-Африканская Республика, Буркина-Фасо) Африке, где регистрируется в виде спорадических случаев и небольших вспышек на территории природных очагов.
Естественная восприимчивость людей к вирусу Ласса высокая. Длительность иммунитета после перенесенного заболевания не установлена.
Патогенез и патологоанатомическая картина. Из места входных ворот вирус, не оставляя изменений, гематогенно диссеминирует, поражая многие органы и системы. Под его влиянием повышается ломкость сосудов, возникают глубокие расстройства гемостаза и развивается ДВС-синдром. Кровоизлияния наиболее выражены в кишечнике, печени, миокарде, легких, в головном мозге. В клинической картине наиболее характерны и преобладают лихорадка, явления лимфаденита и на высоте болезни – макулопапулезная сыпь и кровоизлияния.
Клиническая картина. Инкубационный период продолжается от 3 до 21 дня, чаще – 7 – 10 дней. Заболевание начинается относительно постепенно без продромальных явлений. Ежедневно нарастают лихорадка (температура тела через 3 – 5 дней достигает 39 – 40 °C) и симптомы общей интоксикации (астенизация, мышечная боль, расстройства сознания). С первого дня больные отмечают общую слабость, разбитость, общее недомогание, умеренную мышечную и головную боли. Выявляется генерализованная лимфаденопатия, в конце 1-й недели появляется сыпь розеолезного, папулезного или макулезного характера.
Длится лихорадка 2 – 3 нед. Характерен общий вид: лицо и шея гиперемированы, иногда пастозны, сосуды склер инъецированы, в 80 % случаев выявляется характерное поражение зева
– на дужках миндалин и мягком небе отмечаются очаги некротически-язвенных изменений желтовато-сероватой окраски, окруженные зоной яркой гиперемии, которые могут сливаться.
На 5 – 6-й день болезни нередко появляется боль в подложечной области, тошнота, рвота, обильный жидкий, водянистый стул, иногда развивается обезвоживание. В тяжелых случаях развиваются отеки, инфекционно-токсический шок, острая сердечная недостаточность.
На 2-й неделе заболевания резко усиливаются симптомы интоксикации, присоединяются пневмония, отек легкого, миокардит, отек лица и шеи, геморрагический синдром, которые могут обусловить летальный исход. При обследовании в этот период клинически и рентгенологически выявляется пневмония, нередко плевральный выпот. Пальпируется увеличенная печень, возможен асцит. Повышается активность АЛТ и АСТ.
В первые 10 дней болезни отмечается умеренная лейкопения (2500 – 4000). СОЭ ускорена до 40 – 80 мм/ч. Позднее может быть лейкоцитоз. У части больных выявляют тромбопению, снижение показателей протромбинового времени и времени свертывания. Повышение креатинфосфокиназы и лактатдегидрогеназы свидетельствует о тяжелом повреждении миокарда и почек.
Диагностика базируется на данных клинической картины с учетом эпидемиологического анамнеза (пребывание в эндемичной местности не более чем за 17 дней до развития болезни) и лабораторных исследований.
Методы лабораторной диагностики включают выделение вируса из глоточных смывов, крови и мочи и его идентификацию. В качестве метода экспресс-диагностики применяют ПЦР, ИФА и РНИФ, выявляющие антигены вируса. Для определения противовирусных антител используют РНГА, РСК. По рекомендации ВОЗ при наличии IgG в титрах 1: 512 и выше с одновременным выявлением IgM у лихорадящих больных в эндемичных районах ставят предварительный диагноз «лихорадка Ласса».
При наличии биопсийного или аутопсийного материала возможна идентификация вирусного антигена методом флюоресцирующих антител с использованием моноклональных антител.
Лечение. Все больные подлежат строгой изоляции. Режим постельный, лечение в основном симптоматическое. У части больных применение плазмы реконвалесцентов эффективно, но лишь при назначении в первую неделю заболевания. При ее введении в более

Евгения Петровна Шувалова, Тамара Владимировна Беляева, Евгений Иванович Змушко, Евгений Степанович |
482 |
Белозеров: «Инфекционные болезни» |
|
поздние сроки возможно ухудшение состояния больного. При осложнениях показаны антибиотики, глюкокортикостероиды. Разрабатываются этиотропные средства и вакцинные препараты. Применение рибавирина в раннюю фазу заболевания перорально по 1000 мг/сут в течение 10 сут или внутривенно в течение 4 дней снижает тяжесть течения и летальность.
Прогноз серьезный, летальность достигает 20 – 75 %.
Профилактика. Больного изолируют на срок не менее 30 дней от начала заболевания в бокс, лучше в специальные пластиковые или стеклянно-металлические кабины с автономным жизнеобеспечением. Персонал работает в защитной одежде. Проводят тщательную текущую и заключительную дезинфекцию. Так как кровь и моча представляют опасность, поэтому не только бактериологические, но и обычные клинические и биохимические исследования проводят с соблюдением всех мер безопасности.
За лицами, контактирующими с больными лихорадкой Ласса, проводят наблюдение на период максимального срока инкубации – в течение 17 дней.
Специфическая профилактика не разработана.
Вэндемичных очагах необходимы профилактические мероприятия: истребление грызунов
–хозяев вируса Ласса, особенно вблизи населенных пунктов.
13.1.8. Лихорадка Марбург
Лихорадка Марбург (син.: болезнь Марбурга, геморрагическая лихорадка Мариди) – острое вирусное высококонтагиозное заболевание, характеризующееся тяжелым течением, геморрагическим синдромом, поражением печени, желудочно-кишечного тракта и центральной нервной системы, высокой летальностью.
Исторические сведения . Первые заболевания зарегистрированы в 1967 г. одновременно в Марбурге, Франкфурте-на-Майне и Белграде. В 1975 и 1981 гг. наблюдались заболевания в ЮАР и Кении, Судане (район деревни Мариди, поэтому болезнь назвали лихорадкой Мариди). Из 25 первично зараженных больных 7 человек умерли. Позже были зарегистрированы вторичные заболевания у медицинских работников – у двух врачей, одной медсестры, работника морга и жены ветеринарного врача.
Этиология. Вирус Марбург по морфологии сходен с вирусом Эбола, но отличается от него по антигенной структуре. Оба РНК-содержащих вируса, составляют семейство Filoviridae , род Lyssavirus . Вирион Марбург характеризуется полиморфизмом, он может быть червеобразной, спиралевидной и округлой формы, имеет длину от 665 до 1200 нм, диаметр поперечного сечения – 70 – 80 нм.
Вирус пассируется на морских свинках и в культуре перевиваемых клеток почки зеленой мартышки.
Эпидемиология. Источником вируса Марбург и его резервуаром в природе являются африканские зеленые мартышки, у которых заболевание может протекать латентно. Участие других животных в природных очагах инфекции, а также пути передачи инфекции обезьянам пока не изучены.
Больной человек представляет опасность для окружающих, вирус выделяется с носоглоточным содержимым, мочой, заразна кровь больных.
Человек инфицируется воздушно-капельным путем, при попадании вируса на конъюнктивы, также заражение может произойти при случайных уколах иглой или при порезе во время работы с кровью больного. Не исключается половой путь передачи вируса, так как он обнаруживался в семенной жидкости.
Вирус в организме переболевшего человека может сохраняться до 3 мес.
Патогенез и патологоанатомическая картина. Воротами инфекции служат поврежденная кожа, слизистые оболочки ротовой полости, глаз. Полагают, что среди заразившихся в 90 % случаев заболевание имеет манифестную форму течения. Вирус диссеминирует по организму, репликация его может происходить в печени, селезенке, легких, костном мозге, яичках и других органах. Патофизиологической основой процесса при лихорадке Марбурга является повышенная сосудистая проницаемость практически во всех органах.

Евгения Петровна Шувалова, Тамара Владимировна Беляева, Евгений Иванович Змушко, Евгений Степанович |
483 |
Белозеров: «Инфекционные болезни» |
|
Патоморфологические изменения выявляются в печени, наиболее характерный морфологический признак – гепатоклеточный некроз, очаги некроза быстро становятся сливными, захватывая обширные участки доли при минимальной воспалительной реакции. Биохимически выявляются признаки поражения печени, но желтуха как симптом встречается редко. Помимо печени очаговые некрозы обнаруживаются в лимфатических узлах, селезенке и половых железах. Морфологические изменения обнаруживаются также в почках, в которых выявляется поражение эпителия почечных канальцев, в селезенке, миокарде, легких. Характерны множественные мелкие кровоизлияния в различных органах, в том числе в головном мозге.
Клиническая картина. Инкубационный период продолжается 2 – 16, в среднем 6 – 7 дней. Продромальный период отсутствует. Для клинической картины характерным является острое начало с высоким подъемом температуры тела, сильными головными болями, болями в мышцах и суставах, выраженным общим недомоганием. Через несколько дней присоединяются поражения желудочно-кишечного тракта, развиваются геморрагический синдром, обезвоживание, нарушается сознание. Больные жалуются на головную боль разлитого характера, боль в груди колющего характера, усиливающуюся при дыхании, загрудинные боли.
При обследовании выявляются гиперемия слизистой оболочки глотки, кончик и края языка красные, на твердом и мягком небе, языке появляются везикулы, при вскрытии которых образуются поверхностные эрозии.
На 3 – 4-й день болезни присоединяются боли в животе схваткообразного характера, стул становится жидкий, водянистый, у половины больных отмечается примесь крови в стуле или появляются признаки желудочно-кишечного кровотечения. Может также быть рвота с примесью желчи и крови в рвотных массах. Понос длится около недели; рвота продолжается 4
–5 дней.
Вполовине случаев у больных на 4 – 5-й день болезни на туловище появляется сыпь, чаще кореподобная, у некоторых больных на фоне макулопапулезной сыпи могут отмечаться везикулезные элементы. Сыпь распространяется на верхние конечности, шею, лицо.
При развитии геморрагического синдрома появляются кровоизлияния в кожу в конъюнктиву, слизистую оболочку полости рта, часто носовые, маточные, желудочно-кишечные кровотечения. Нарастает интоксикация. На 7 – 9 день заболевания интоксикация достигает максимального развития, появляются симптомы дегидратации, при тяжелом течении развивается инфекционно-токсический шок. В это время могут появиться судороги, отмечается потеря сознания. На высоте этих проявлений больные нередко умирают.
Вкрови выявляется лейкопения, тромбоцитопения, анизоцитоз, пойкилоцитоз, базофильная зернистость эритроцитов.
Кризис наступает к 8 – 10 дню болезни, у переживших критический период больных постепенно клинические симптомы затухают, период выздоровления затягивается на 3 – 4 нед. В это время могут периодически беспокоить боли в животе, ухудшение аппетита, длительные психические расстройства, а также облысение.
Диагностика. При установлении диагноза учитываются особенности клинической картины (острое начало заболевания, тяжелое течение, наличие везикулезно-эрозивных изменений слизистой оболочки полости рта, геморрагический синдром, экзантема, понос, рвота, обезвоживание, тяжелое поражение центральной нервной системы с расстройством сознания, менингеальным синдромом), данные эпидемиологического анамнеза (пребывание в местностях с природными очагами лихорадки Марбург, работа с тканями африканских мартышек, контакт с больными).
Лихорадку Марбург необходимо дифференцировать от ряда инфекционных болезней с геморрагическим синдромом. В первые трое суток заболевания до развития геморрагических проявлений клиническая картина лихорадки сходна с тяжелой формой гриппа, однако при лихорадке Марбург более выражены симптомы поражения ЦНС, часто возникают диарея и рвота, редко развиваются или вообще отсутствуют катаральные явления.
Острое начало заболевания, выраженная интоксикация, геморрагический синдром характерны как для лихорадки Марбург, так и для лептоспироза, однако для него не характерны кашель, боль в грудной клетке и животе, рвота, диарея, лейкопения.

Евгения Петровна Шувалова, Тамара Владимировна Беляева, Евгений Иванович Змушко, Евгений Степанович |
484 |
Белозеров: «Инфекционные болезни» |
|
Окончательно диагноз устанавливается после лабораторных исследований. Методы лабораторных исследований позволяют выявить вирус или антитела к нему. Работа с вируссодержащим материалом проводится с соблюдением мер профилактики только в специально оборудованных лабораториях. Материал для лабораторных исследований забирают с соблюдением правил упаковки и пересылки, рекомендуемых для особо опасных инфекций. Лабораторные методы позволяют выявить вирус или антитела к нему и включают ПЦР, РНИФ, ИФА, РН, РСК, что и при лихорадке Эбола.
Лечение. Этиотропная терапия отсутствует, нет эффективных противовирусных препаратов. Поэтому основное в лечении – патогенетическая терапия. Проводится комплекс мероприятий, направленных на борьбу с обезвоживанием, инфекционно-токсическим шоком. Так как заболевание протекает с лейкопенией и снижением иммунологической реактивности, рекомендуется через каждые 10 дней внутримышечно вводить нормальный человеческий иммуноглобулин по 10 – 15 мл в острый период и по 6 мл в период реконвалесценции.
Прогноз весьма серьезный, смертность составляет 25 % (при вспышках инфекции летальность может достигать 60 – 90 %).
Профилактика. Больные лихорадкой Марбург подлежат обязательной госпитализации и строгой изоляции в отдельном боксе. Соблюдаются все меры предосторожности, они совпадают с тактикой, рекомендованной при лихорадке Ласса. В профилактике лихорадки Марбург важную роль играют карантинные мероприятия как в отношении людей, прибывающих из эндемичных районов, так и в отношении импортируемых обезьян.
13.1.9. Лихорадка Эбола
Лихорадка Эбола – острое вирусное высококонтагиозное заболевание, которое характеризуется тяжелым течением, лихорадкой, рвотой, болью в мышцах, диареей, кровотечением изо рта, глаз и ушей и высокой летальностью.
Исторические сведения . В Южном Судане и Северном Заире в 1976 г. вспыхнула эпидемия геморрагической лихорадки, причем в Судане около 300 человек заболело, из них 151 умер, в Заире из 237 заболевших умерло 211 человек. Так как вирус бы выделен в местности около реки Эбола в Заире, заболевание назвали лихорадкой Эбола. В 1995 г. была крупная вспышки лихорадки Эбола в Конго, когда заболело 315 человек, из них 250 умерло. В 2014 г. была зарегистрирована вспышка лихорадки Эбола в Западной Африке, а, по данным ВОЗ, в августе 2014 г. было зарегистрировано 2615 случаев заболевания, 1427 из них с летальным исходом. По оценкам ВОЗ, заболевание может нести угрозу человечеству.
В ходе эпидемии лихорадки Эбола в Уганде в конце XX в. было установлено, что в стране основной путь передачи вируса – во время похорон. По традиции хоронили всей деревней, перед похоронами односельчане обмывали покойника, затем опускали в эту воду руки и пожимали их друг другу в знак солидарности, заражаясь таким образом от умершего от лихорадки Эбола.
Этиология. Вирус Эбола по морфологическим свойствам не отличается от вируса Марбург, но имеет иное антигенное строение, что позволяет их дифференцировать серологически.
Возбудитель – Ebolavirus рода Marburgvirus , семейства Filoviridae , один из самых крупных вирусов. Он имеет нитевидную, ветвящуюся или паукообразную форму, длина достигает 12 000 нм. Геном вируса представлен односпиральной негативной РНК, окруженной липопротеиновой мембраной. В состав вируса входит 7 белков. Вирусы Эбола и Марбург сходны по своей морфологии, но отличаются по антигенной структуре. По антигенным свойствам гликопротеинов выделяют четыре серотипа вируса Эбола, три из них вызывают различные по тяжести заболевания у людей в Африке (Ebola-Zaire – EBO-Z, Ebola -Sudan – EBO-S и Ebola-Ivory Coast – EBO-CI). Вирус отличается высокой изменчивостью. Пассируют в культуре клеток морских свинок и Vero со слабовыраженным цитопатическим эффектом. Ebolavirus характеризуется средним уровнем устойчивости к таким факторам внешней среды, как рН, влажность, инсоляция и др.
Эпидемиология. Эпидемиологически заболевание имеет много общих черт с лихорадкой

Евгения Петровна Шувалова, Тамара Владимировна Беляева, Евгений Иванович Змушко, Евгений Степанович |
485 |
Белозеров: «Инфекционные болезни» |
|
Марбург. Резервуаром вируса в природе являются грызуны, обитающие вблизи поселений людей. Больной человек представляет опасность для окружающих, вирус выделяется от больных на протяжении 3 нед. Медицинских работников можно отнести к группе высокого риска инфицирования от больного.
Патогенез и патологоанатомическая картина. Вирус проникает в организм человека через слизистые оболочки респираторного тракта и микротравмы кожи, не оставляя следа в месте входных ворот. Репликация вируса и его накопление завершаются генерализацией инфекции с развитием вирусемии, интоксикации и тяжелого геморрагического синдрома.
У жителей эндемичных районов возможно бессимптомное течение заболевания: проведенные исследования показали, что 7 % населения, проживающего там, имеет антитела к вирусу Эбола.
Клиническая картина. Инкубационный период длится 4 – 6 дней. Как и при лихорадке Марбург, заболевание начинается остро, у больного появляется сильная головная боль, боли в мышцах, понос, боли в животе. Затем присоединяется сухой кашель и колющие боли в грудной клетке, развиваются признаки дегидратации. В конце первой недели болезни на коже появляется макулопапулезная сыпь, после исчезновения, которой отмечается шелушение. В это же время развивается геморрагический синдром, проявляющийся в виде носовых кровотечений, кровавой рвоте, маточных кровотечений.
Для картины периферической крови характерны нейтрофильный лейкоцитоз, тромбоцитопения, анемия.
Смерть больных наступает обычно на 2-й неделе болезни на фоне кровотечений и шока. Диагностика и лечение те же, что и при лихорадке Марбург.
Прогноз серьезный, летальность в эндемичных очагах достигает 50 – 88 %. Профилактика. Проводятся мероприятия в очаге, как и при других особо опасных
геморрагических лихорадках (Ласса, Марбург).
ВОПРОСЫ К ГЛАВЕ
1.Что объединяет группу геморрагических лихорадок и их нозологические формы?
2.Актуальность ГЛПС в России.
3.Дайте характеристику эпидемиологии ГЛПС.
4.Основные этапы патогенеза и характеристика патоморфологической картины ГЛПС.
5.Диагностика и дифференциальный диагноз ГЛПС.
6.Клинические проявления ГЛПС.
7.Возможные осложнения и исходы ГЛПС.
8.Назначьте план лечения больного с тяжелой формой ГЛПС.
9.Особенности клинической картины желтой лихорадки.
10.Отличительная характеристика лихорадок Ласса, Эбола и Марбург.
Глава 14. ДИАРЕЯ ВИРУСНАЯ
Диарея вирусная (Diarrhoea viralis ) (син. гастроэнтерит вирусный) – полиэтиологическая группа острых инфекций, проявляющихся симптомами интоксикации, преимущественным поражением желудочно-кишечного тракта в виде гастроэнтерита и энтерита и в ряде случаев катаральным воспалением верхних дыхательных путей. У детей около 3/4 всех диарей – заболевания вирусной этиологии.
Сегодня насчитывают около 120 разновидностей вирусов, которые могут вызывать жидкий стул у детей, высокую температуру, рвоту и катаральные симптомы. В своем большинстве это астровирусы, калицивирусы, энтеровирусы, аденовирусы.
14.1. Ротавирусная инфекция

Евгения Петровна Шувалова, Тамара Владимировна Беляева, Евгений Иванович Змушко, Евгений Степанович |
486 |
Белозеров: «Инфекционные болезни» |
|
Ротавирусная инфекция характеризуется поражением пищеварительного тракта – многократной рвотой и обильным водянистым стулом, общей интоксикацией, обезвоживанием.
Исторические сведения. Первые сообщения о вирусных поражениях желудочно-кишечного тракта относятся к 20-м гг. ХХ в., когда стали возникать крупные вспышки кишечных инфекций, получивших название «эпидемический понос», «невибрионная холероподобная болезнь» и др.
В50-е гг. ХХ в. описана большая группа энтеровирусов и доказана способность некоторых представителей этой группы вызывать диарею у взрослых и детей. Многие исследователи, однако, выражают сомнения относительно этиологической роли энтеровирусов
вразвитии кишечных инфекций из-за широкого распространения здорового вирусоносительства.
В1973 г. Р. Бишоп методом электронной микроскопии обнаружил в биоптатах слизистой оболочки двенадцатиперстной кишки больных диареей детей вирус из семейства реовирусов, получивших название «ротавирус». Через год вирус был выделен и из фекалий больных. В настоящее время считается, что ротавирусы играют основную роль в происхождении гастроэнтеритов у детей в возрасте до двух лет жизни. Описаны крупные вспышки ротавирусной инфекции и среди взрослых.
По данным ВОЗ, 20 – 40 % тяжелых диарей в мире связаны с ротавирусной инфекцией, ежегодно от нее умирает не менее 1 – 2 млн человек.
Вдальнейшем были описаны и другие вирусные агенты – возбудители острых кишечных инфекций (астро-, калици-, мини-ротавирусы).
Вэтиологии кишечных инфекций менее значительна роль энтеральных аденовирусов серотипов 40, 41, энтеровирусов Коксаки и ЕСНО, коронавирусов.
Ротавирусная инфекция – основная причина инфекционных диарей у детей раннего возраста, встречающаяся практически в любое время года. Для манифестных форм ротавирусной инфекции принято нозологическое название – ротавирусный гастроэнтерит.
Хотя ротавирусная инфекция – основная причина диареи у новорожденных и маленьких детей, ею могут заболеть и взрослые, правда, заражение взрослых ротавирусом менее распространено, а заболевание протекает гораздо легче.
Число случаев ротавирусного гастроэнтерита в мире ежегодно составляет около 138 млн. В 2003 г. от ротавирусного гастроэнтерита умерло 440 тыс. человек (39 % общей смертности от острых кишечных инфекций), в основном детей первых 2 лет жизни. Каждую минуту на Земле от ротавирусного гастроэнтерита умирает один ребенок.
Болезнь распространена в основном в бедных тропических странах – в Индии, странах Африки (в районе Сахары) и в Южной Америке. Так, при анализе пропорции летальных исходов (см. цветную вклейку, рис. 25) от ротавирусного гастроэнтерита в зависимости от объема валового национального продукта на душу населения и категории дохода U. D. Parashar [et al.] (2003) выявили, что 85 % случаев этой инфекции приходится на страны с низкой категорией дохода (756 долларов США), 13 % – на группу стран со средненизкой категорией дохода, 2 % – на группу стран со средневысокой категорией дохода и менее 1 % – на группу стран с высокой категорией дохода (9265 долларов США).
Этиология. Возбудитель – РНК-вирус из рода Rotavirus , семейства Reoviridae, которое подразделяется на 9 серологических типов (у человека встречаются типы 1 – 4 и 8 – 9).
Название вирус получил от схожести с колесом (Rota – колесо) при электронно-микроскопическом исследовании.
Ротавирусы культивируются с большим трудом. Выход зрелых вирионов из клетки вызывает взрывной цитолиз.
Вирусы несколько месяцев сохраняют инфекционную активность в фекалиях при комнатной температуре и еще дольше при холоде, но мгновенно погибают при кипячении.
Ротавирусы тропны к эпителию ворсинок тонкой кишки.
Эпидемиология. Около 2/3 всех случаев острых кишечных инфекций регистрируется у детей, при этом особенно высока заболеваемость детей раннего возраста (до 70 %). В структуре этих болезней 9 – 73 % приходится на ротавирусную инфекцию, а из всех детей, госпитализированных по поводу кишечных расстройств, ее диагностируют в 20 – 60 % случаев.

Евгения Петровна Шувалова, Тамара Владимировна Беляева, Евгений Иванович Змушко, Евгений Степанович |
487 |
Белозеров: «Инфекционные болезни» |
|
При контакте с больным инфицирование происходит в 8 – 50 % случаев.
ВРоссии, по данным В. Ф. Учайкина [и др.] (2004), в заболеваемости детей с острыми кишечными инфекциями ведущее место занимает ротавирусная инфекция:
– ротавирусная инфекция – 36 %;
– дизентерия – 19 %;
– клебсиеллез – 14 %;
– сальмонеллез – 7 %;
– кишечные инфекции неясной этиологии – 16 %;
– прочие – 8 %.
Ротавирусы – самая частая причина внутрибольничной инфекции в детских стационарах, особенно у новорожденных недоношенных и детей в возрасте 3 мес. – 2 лет. Ротавирусы вызывают 9,6 – 48,7 % всех внутрибольничных острых кишечных инфекций.
Около 80 % детей до достижения 5-летнего возраста переболевают ротавирусной инфекцией.
Вероятность повторного заражения на первом году жизни составляет около 30 %. К двум годам почти 70 % детей заболеют дважды, 40 % – трижды и 20 % детей заболеют 4 раза.
Ротавирусами обусловлено 30 – 50 % всех случаев поноса, требующих госпитализации и проведения регидратационной терапии.
На ротавирусную инфекцию приходится около 25 % случаев так называемой диареи путешественников.
Встранах с умеренным климатом довольно выражена сезонность с наибольшей заболеваемостью в зимние месяцы.
При ротавирусной инфекции имеет место частое сочетание болезни с другими вирусными (адено– и коронавирусы) и бактериальными (эшерихии, шигеллы, сальмонеллы, кампилобактер) агентами. Однако и сами ротавирусы могут вызывать поражение желудочно-кишечного тракта.
Источник инфекции – больной человек или носитель вируса. Механизм передачи – фекально-оральный.
Патогенез и патологоанатомическая картина . Возбудитель ротавирусной инфекции относится к энтеротропным вирусам. Он поражает наиболее дифференцированные адсорбирующие, функционально активные клетки апикальных отделов ворсинок тонкой кишки. Под влиянием вируса частично разрушается эпителий ворсинок тонкой кишки, в котором происходит синтез дисахаридаз. В результате в кишечнике накапливаются нерасщепленные дисахариды. Нарушен и процесс всасывания простых сахаров. Все это приводит к избыточному поступлению дисахаридов и простых сахаров в толстую кишку, что обусловливает повышение осмотического давления. В связи с этим жидкость в большом количестве поступает из тканей в толстую кишку, что может привести к синдрому обезвоживания.
Морфологические изменения слизистой оболочки желудка представлены застойным полнокровием, умеренным серозным отеком и слабовыраженной инфильтрацией лимфоцитами
иэозинофильными лейкоцитами. Эпителий тонкой кишки обычно сохранен. Выявляются инфильтрация собственно слизистой оболочки плазматическими клетками, лимфоцитами, в меньшей степени эозинофилами, капилляростаз и застойное полнокровие, нередко – плазморрагии в кишечных ворсинках. Около отдельных кишечных желез развиваются периваскулярные инфильтраты.
Клиническая картина. Инкубационный период варьирует от 15 ч до 3 – 5 сут. К наиболее характерным симптомам болезни относятся:
– диарея водянистая 5 – 10 раз в сутки на протяжении 3 – 6 дней в 100 %;
– рвота в 90 %;
– интоксикация, длящаяся 1 – 3 дня в 70 %;
– лихорадка на протяжении 4 – 7 дней в 30 %;
– метеоризм в 60 %;
– боли в животе 30 %.
Заболевание в 2/3 случаев протекает в форме средней тяжести.
Начало болезни острое, иногда внезапное, течение нередко бурное. Первый и ведущий

Евгения Петровна Шувалова, Тамара Владимировна Беляева, Евгений Иванович Змушко, Евгений Степанович |
488 |
Белозеров: «Инфекционные болезни» |
|
синдром инфекции – гастроэнтерит. Более чем у половины больных заболевание начинается рвотой. Рвота однократная, реже повторная, но в большинстве случаев прекращается уже в первые сутки болезни.
Участи больных рвота возникает одновременно с поносом. Позывы к дефекации внезапны, часты, императивны, испражнения носят выраженный энтеритный характер (жидкие, водянистые, зловонные, пенистые), иногда зеленоватого и желто-зеленого цвета. У отдельных больных наблюдается примесь нежной слизи в кале. В самых легких случаях стул кашицеобразный, 1 – 2 раза в сутки, в тяжелых случаях – холероподобный.
Убольшинства больных возникают несильные ноющие или схваткообразные боли с локализацией в эпи– и мезогастрии. Как и при других энтеритах, больных беспокоит громкое, слышное на расстоянии урчание в животе.
К синдрому гастроэнтерита присоединяются симптомы интоксикации, среди которых доминирует слабость, не соответствующая выраженности кишечных симптомов, тем более высоте температуры тела, которая наблюдается лишь у 20 – 30 % больных и редко превышает субфебрильные цифры. Вместе с тем некоторые больные ощущают познабливание и даже озноб, не сопровождающийся лихорадкой. Возможны головокружение, редко обмороки.
При объективном обследовании выявляется сухость слизистых оболочек из-за большой потери жидкости со стулом, язык обложен. Живот мягкий, слегка болезненный при пальпации вокруг пупка; при глубокой пальпации – слышно грубое урчание в основном в области растянутой жидким содержимым слепой кишки. Другие отделы толстой кишки безболезненны.
Важнейшей особенностью ротавирусного гастроэнтерита, отличающей его от бактериальных кишечных инфекций, является сочетание у значительного числа больных симптомов гастроэнтерита и интоксикации с поражением верхних дыхательных путей в виде ринита, ринофарингита, фарингита.
В гемограмме в подавляющем большинстве случаев изменений нет, СОЭ нормальная. В первые сутки болезни у некоторых больных возможны небольшой лейкоцитоз и нейтрофилез, в последующем – лейкопения, относительный лимфо– и моноцитоз, иногда – эозинофилия. Течение заболевания обычно благоприятное, редко продолжается дольше 5 – 7 дней.
Лечение. Большинство больных получает медицинскую помощь на дому. Больным проводят зондовое промывание желудка, детоксикацию энтеросорбентами. Патогенетическая терапия включает оральную регидратацию, этиотропная – антиретровирусный иммуноглобулин.
Диагностика – выявление антигена в фекалиях методом ИФА.
Прогноз. Летальность, по данным зарубежных авторов, составляет 1 – 4 %. Диспансеризация. Дети, посещающие дошкольные детские учреждения, после
перенесенного заболевания подлежат клиническому наблюдению в течение одного месяца с ежедневным осмотром стула.
Дети, у которых после выписки из стационара продолжается выделение ротавирусов (антигена), подлежат в течение одного месяца однократному лабораторному обследованию серологическими методами через 2 – 3 нед. после выписки.
П рофилактика: кипятить питьевую воду, мыть руки.
За рубежом создана вакцина (2004) против ротавируса и производится вакцинация детей. Вакцина весьма эффективна, не приводит к развитию кишечной непроходимости. В России заканчиваются клинические испытания вакцины против ротавирусной инфекции, в ближайшее время начнется вакцинация. Но в настоящее время единственным средством профилактики остается соблюдение простейших правил гигиены.
14.2. Энтеровирусный гастроэнтерит
Энтеровирусный гастроэнтерит – острое вирусное заболевание, вызываемое энтеровирусами, входящими в семейство Picornaviridae , род Picornaviruses .
Этиология. Возбудители энтеровирусного гастроэнтерита – группа кишечных вирусов (размножаются в кишке и выделяются из организма с фекалиями) рода Enterovirus , семейства Picornaviridae (pico – маленький). Род энтеровирусов объединяет полиовирусы (3 серовара),
Евгения Петровна Шувалова, Тамара Владимировна Беляева, Евгений Иванович Змушко, Евгений Степанович |
489 |
Белозеров: «Инфекционные болезни» |
|
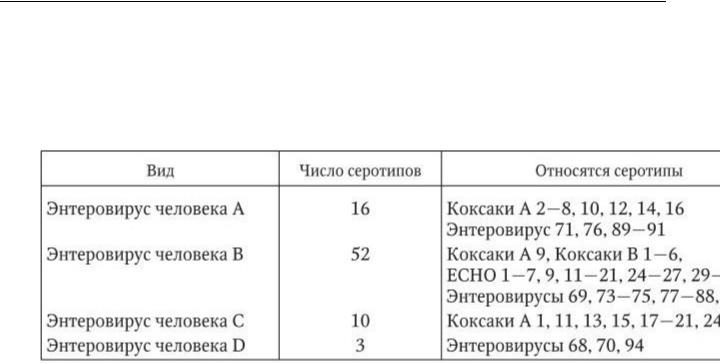
которые являются возбудителями полиомиелита, вирусы Коксаки А (24 серовара), Коксаки В (6 сероваров) и ECHO (34 серовара), а также 5 энтеровирусов человека (табл. 40). Наиболее доказана этиологическая роль вирусов Коксаки А 18, 20, 21, 22, 24 и ECHO 11, 14, 18. Вспышки энтеровирусного гастроэнтерита чаще бывают локальными.
Таблица 40
Таксономические виды неполиомиелитных энтеровирусов человека и входящие в виды серотипы
Вирионы энтеровирусов имеют размер 15 – 35 нм, относятся к группе РНК-содержащих вирусов. Они устойчивы в окружающей среде, резистентны к низким температурам, устойчивы к замораживанию и оттаиванию (в фекалиях при низкой температуре сохраняют жизнеспособность более полугода). Также устойчивы к 70 % раствору этанола, 5 % раствору лизола. В сточных водах, мелких водоемах могут сохраняться до 1,5 – 2 мес. Вирусы чувствительны к высушиванию, при комнатной температуре сохраняются до 15 сут. При температуре 33 – 35 °C погибают в течение 3 ч, при температуре 50 – 55 °C – в течение нескольких минут и мгновенно при кипячении и автоклавировании. Быстро погибают под воздействием дезинфицирующих средств.
Эпидемиология. Источник инфекции – больной человек и вирусоносители, число последних чрезвычайно велико, особенно среди детей дошкольного возраста. Во внешнюю среду возбудители поступают с фекалиями и носоглоточным секретом, обеспечивая широкое инфицирование воды, предметов домашнего обихода, продуктов питания и др.
Основной механизм передачи возбудителя – фекально-оральный, а пути передачи – водный и алиментарный. Хотя наиболее интенсивно вирус выделяется в первые дни болезни, но в ряде случаев энтеровирусы могут выделяться в течение нескольких месяцев. Факторами передачи чаще становятся вода, овощи, реже молоко и другие пищевые продукты. Заражение возможно при купании в водоемах, контаминированных энтеровирусами. Вирус может передаваться через грязные руки, игрушки. Не исключен воздушно-капельный путь передачи и трансплацентарная передача энтеровирусов от больной матери плоду.
Восприимчивость высокая. Часто наблюдаются групповые заболевания в детских учреждениях, возможны семейные вспышки. Бессимптомное вирусоносительство встречается часто у детей младшего возраста. После перенесенной энтеровирусной инфекции вырабатывается стойкий типоспецифический иммунитет.
Энтеровирусная инфекция распространена повсеместно. Во всех странах мира встречаются спорадические случаи болезни, вспышки и эпидемии энтеровирусной инфекции. Миграции людей, широкое распространение туризма приводят к распространению в коллективах новых штаммов энтеровирусов, к которым у людей нет иммунитета.
Клиническая картина включает в себя синдром интоксикации, сопровождающийся внезапным повышением температуры тела до 38 – 39 оС, и синдром гастроэнтерита (несильные боли в животе, тошнота, рвота, нечастый, но обильный водянистый стул без патологических примесей, нередко со зловонным запахом и зеленоватого цвета, обычно не чаще 4 – 6 раз в сутки). При пальпации живота определяются небольшое вздутие, урчание. У 1/3 больных

Евгения Петровна Шувалова, Тамара Владимировна Беляева, Евгений Иванович Змушко, Евгений Степанович |
490 |
Белозеров: «Инфекционные болезни» |
|
увеличивается печень. Течение в подавляющем большинстве случаев нетяжелое, общая продолжительность заболевания 1 – 3 дня.
Прогноз в большинстве случаев благоприятный.
Энтеровирусная инфекция часто протекает без кишечных проявлений в форме серозных менингитов, энцефалитов, миокардитов и миокардиодистрофий, эпидемической миалгии, герпангины и др.
Диагностика. Диагноз острых кишечных инфекций вирусной природы базируется на клинической картине заболевания (особенно важно сочетание синдрома гастроэнтерита и поражения верхних дыхательных путей), учете эпидемиологических данных и исключении бактериальной природы заболевания.
Лабораторно диагноз подтверждается обнаружением энтеровирусов в испражнениях методами ПЦР, ИФА, иммунофлуоресценции.
Лечение. Лечение больных вирусной диареей принципиально не отличается от комплексной терапии больных другими острыми кишечными инфекциями, в частности ротавирусной инфекции.
Профилактика. Проводят дезинфекционные мероприятия – заключительную и текущую дезинфекцию препаратами, обладающими вирулицидной активностью. Для организации текущей дезинфекции экспозицию препаратов увеличивают в 2 раза. При необходимости вводится гиперхлорирование питьевой воды, подаваемой населению, в учреждениях (детских, ЛПУ) устанавливается питьевой режим с обязательным кипячением воды или раздачей бутилированной воды. При эпидемических вспышках вводится усиление надзора за системой водоснабжения, организацией питания, содержанием территории, соблюдением режима детских организованных коллективов и лечебно-профилактических учреждений. Одним из методов экстренной профилактики энтеровирусной инфекции является применение аттенуированной оральной полиомиелитной вакцины. Принцип ее действия основан на быстром (2 – 3 дня) заселении кишечника у детей в возрасте от одного года до 14 лет вакцинным полиовирусом и, как следствие, вытеснении из циркуляции других энтеровирусов. Вакцинация по эпидемическим показаниям проводится однократно, независимо от ранее проведенных профилактических прививок против полиомиелита.
ВОПРОСЫ К ГЛАВЕ
1.Современные проблемы вирусных диарей.
2.Характеристика возбудителя ротавирусной инфекции.
3.Место ротавирусной инфекции в заболеваниях с диарейным синдромом.
4.Особенности клиники ротавирусной инфекции.
5.Профилактика вирусных диарей.
6.Этиология и клиническая картина энтеровирусного гастроэнтерита.
Раздел 3. ПРОТОЗОЙНЫЕ ИНФЕКЦИИ И ГЕЛЬМИНТОЗЫ
Глава 15. ПРОТОЗОЙНЫЕ ИНФЕКЦИИ
МКБ 10-го пересмотра в группу протозойных болезней человека включает следующие нозологические формы:
–малярию;
–малярию, вызванную Plasmodium falciparum ;
–малярию, вызванную Plasmodium vivax;
–малярию, вызванную Plasmodium malariae.
Другие виды паразитологически подтвержденной малярии:
– малярия неуточненная;
