
- •д.м.н. Федоров В.Г. 2020
- •ДИАГНОСТИКУ КОСТНОЙ ПАТОЛОГИИ необходимо проводить между:
- •Асептический некроз головки бедренной кости
- •Идиопатический асептический некроз головки бедренной кости
- •Классификация тяжести заболевания
- •Асептический некроз головки левой бедренной кости (АНГБК) 1-2 стадии
- •Асептический некроз головки левой бедренной кости (АНГБК) 1-2 стадии
- •Классификация тяжести заболевания
- •Классификация тяжести заболевания
- •Асептический некроз головки левой бедренной кости (АНГБК) 3 стадии
- •Классификация тяжести заболевания
- •три типа активности течения АНГБК
- •Лечение АНГБК
- •Лечение АНГБК Оперативное
- •Лечение АНГБК Оперативное
- •Лечение АНГБК Оперативное
- •Лечение АНГБК Оперативное
- •Лечение АНГБК Оперативное
- •Лечение АНГБК Оперативное
- •Пример. Больной Р. 28 лет. И.б. № 880/119 .
- •Через 3 недели после операции
- •АНГБК 2-3 ст.
- •Остеохондропатии
- •Патологическая анатомия.
- •Классификация остеохондропатий (С.А. Рейнберг, 1964)
- •Остеохондропатия головки бедренной кости (болезнь Легг-Кальве-Пертеса)
- •Остеохондропатия головки бедренной кости (болезнь Легг-Кальве-Пертеса)
- •Остеохондропатия головки бедренной кости (болезнь Легг-Кальве-Пертеса)
- •Остеохондропатия головки бедренной кости (болезнь Легг-Кальве-Пертеса)
- •Остеохондропатия головки бедренной кости (болезнь Легг-Кальве-Пертеса)
- •Остеохондропатия головки бедренной кости (болезнь Легг-Кальве- Пертеса)
- •Рентгенодиагностика болезни Пертеса
- •Компьютерная томография при диагностике болезни Пертеса
- •Магнитно-резонансная томография тазобедренных суставов
- •Показатели внутрикостного кровяного давления в шейке бедренной кости пораженного сустава в зависимости от
- •Схема консервативной терапии болезни Пертеса
- •Болезнь Пертеса и асептический некроз головки – два разных заболевания! 1950 г. В.Я.
- •Остеохондропатия головки II или III плюсневой костей стопы (вторая болезнь А.Келера)
- •Остеохондропатия головки II или III плюсневой костей стопы (вторая болезнь А.Келера)
- •Остеохондропатия ладьевидной кости стопы (первая болезнь А.Келера)
- •Остеохондропатия ладьевидной кости стопы (первая болезнь А.Келера)
- •Диф. Диагноз Травматический спондилит (болезнь Кюммеля -
- •Остеохондропатия сесамовидной кости
- •Остеохондропатия бугристости большеберцовой кости (болезнь Осгуд-Шлаттера)
- •Остеохондропатия бугристости большеберцовой кости (болезнь Осгуд-Шлаттера)
- •Остеохондропатия бугристости большеберцовой кости (болезнь Осгуд-Шлаттера)
- •Остеохондропатия бугристости большеберцовой кости (болезнь Осгуд-Шлаттера)
- •Остеохондропатия бугристости большеберцовой кости (болезнь Шинца)
- •Остеохондропатия апофизов позвонков (болезнь Шойермана-Мау - юношеский кифоз)
- •Остеохондропатия апофизов позвонков (болезнь Шойермана-Мау - юношеский кифоз)
- •Остеохондропатия апофизов позвонков (болезнь Шойермана-Мау - юношеский кифоз)
- •Остеохондропатия лонной кости (болезнь Ван Нека) в области лобкового сращения.
- •Остеохондропатия дистального конца бедренной кости
- •Остеохондропатия дистального конца бедренной кости (Болезнь Кенига) Аналогичная картина может быть и в
- •Остеодиплазия
- •Классификация дисплазий скелета
- •Классификация дисплазий скелета
- •Фиброзные остедисплазии – несовершенный фиброгенез
- •Фиброзные остедисплазии – примеры
- •Хрящевые дисплазии – несовершенный хондрогенез
- •Хрящевые дисплазии - примеры
- •Костные дисплазии - несовершенный остеогенез
- •Костные дисплазии - примеры
- •Врожденная ломкость костей (Лобштейна-
- •В основе заболевания Лобштейна-Фролика лежит дефект гена, который отвечает за выработку коллагена 1
- •Классификация клиническая Glorieux F.N. (2008) 8 типов
- •Прогноз несовершенного остеогенеза зависит от типа согласно классификации, который диагностирован у пациента
- •Клиническая картина врожденной ломкости костей (Лобштейна-Фролика)
- •Лечение врожденной ломкости костей (Лобштейна- Фролика)
- •Пример. Диагноз: внутриутробная цитомегаловирусная инфекция, латентное течение. Несовершенный остеогенез (тип Вролика), аутосомно- рецессивный
- •Пример (продолжение). Диагноз: внутриутробная цитомегаловирусная инфекция, латентное течение. Несовершенный остеогенез (тип Вролика), аутосомно-рецессивный
- •Вывод. Пример (продолжение). Диагноз: внутриутробная
- •ОПУХОЛИ КОСТЕЙ И СУСТАВОВ
- •ОПУХОЛИ КОСТЕЙ И СУСТАВОВ
- •ОПУХОЛИ КОСТЕЙ И СУСТАВОВ
- •КОСТЕОБРАЗУЮЩИЕ ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ
- •КОСТЕОБРАЗУЮЩИЕ ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ
- •КОСТЕОБРАЗУЮЩИЕ ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ
- •КОСТЕОБРАЗУЮЩИЕ ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ
- •КОСТЕОБРАЗУЮЩИЕ ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ
- •ЗЛОКАЧЕСТВЕННЫЕ КОСТЕОБРАЗУЮЩИЕ ОПУХОЛИ
- •ЗЛОКАЧЕСТВЕННЫЕ КОСТЕОБРАЗУЮЩИЕ ОПУХОЛИ
- •ЗЛОКАЧЕСТВЕННЫЕ КОСТЕОБРАЗУЮЩИЕ ОПУХОЛИ
- •ДОБРОКАЧЕСТВЕННЫЕ ХРЯЩЕОБРАЗУЮЩИЕ ОПУХОЛИ
- •ДОБРОКАЧЕСТВЕННЫЕ ХРЯЩЕОБРАЗУЮЩИЕ ОПУХОЛИ
- •ДОБРОКАЧЕСТВЕННЫЕ ХРЯЩЕОБРАЗУЮЩИЕ ОПУХОЛИ
- •ЗЛОКАЧЕСТВЕННЫЕ ХРЯЩЕОБРАЗУЮЩИЕ ОПУХОЛИ
- •МЕТАСТАТИЧЕСКИЕ ОПУХОЛИ КОСТЕЙ
- •Не говори, чему учился, а говори, что узнал.
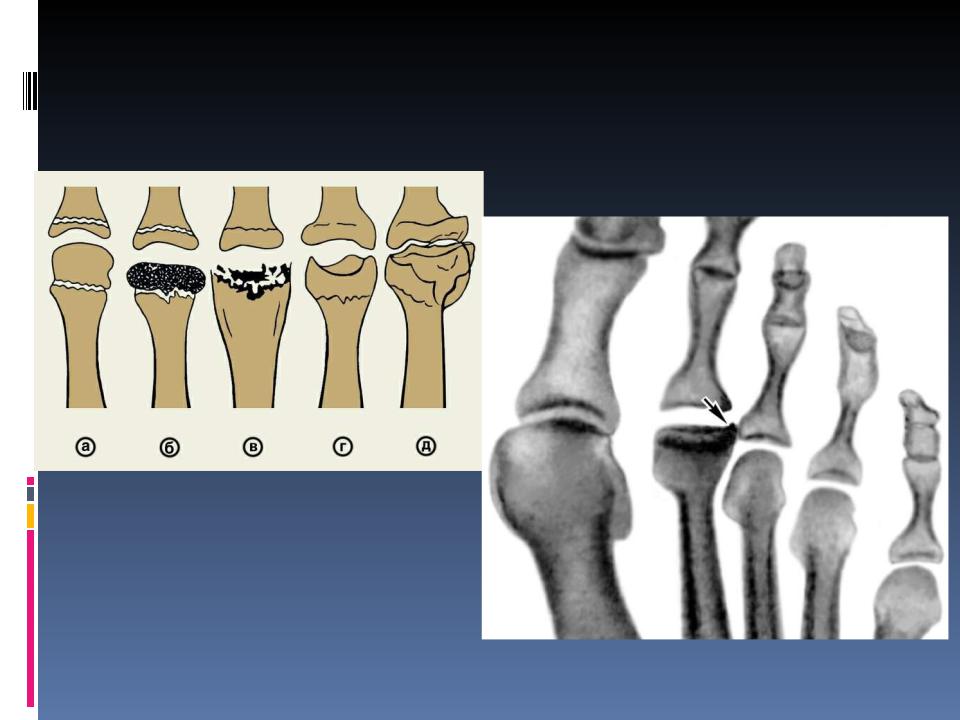
Остеохондропатия головки II или III плюсневой костей стопы (вторая болезнь А.Келера)
1.Асептического некроза.
2.Импрессионного перелома.
3.Рассасывания.
4.Репарации.
5.Конечная.
Остеохондропатия грудинного конца ключицы (болезнь Фридриха = Фридриха синдром)
Остеохондропатия грудинного конца ключицы встречается редко. Появляется болезненный отек и покраснением в области грудино-ключичного сочленения
На рентгенограммах отмечают укорочение ключицы и деформацию ее грудинного конца.
В начальных стадиях структура неоднородна, выявляются пятнистые участки и секвестроподобные тени. В конечной стадии определяют деформацию грудинного конца и явления деформирующего артроза.
. Н. Friedrich, 1893 г.р., немецкий хирург.

Остеохондропатия ладьевидной кости стопы (первая болезнь А.Келера)
Заболевание встречается редко. Болеют дети в возрасте 3-7 лет. Мальчики страдают в 3 раза чаще. Появляется резко болезненная припухлость на тыльной поверхности стопы в проекции ладьевидной кости. При рентгенографии определяют уменьшение в размерах ядра ладьевидной кости. Кость деформирована и сужена. Лечение консервативное.
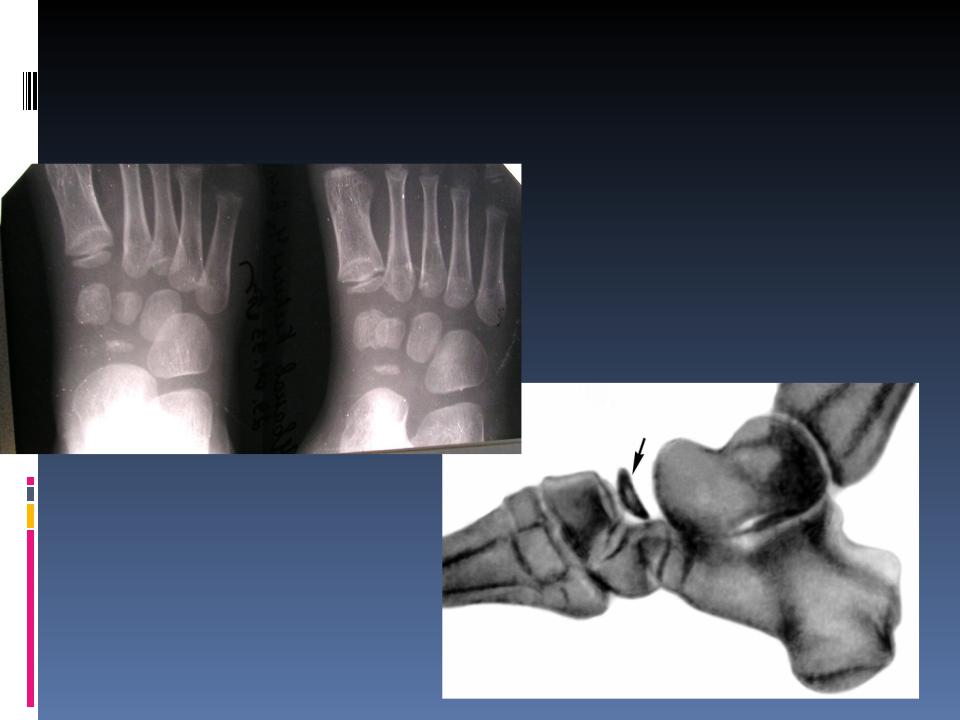
Остеохондропатия ладьевидной кости стопы (первая болезнь А.Келера)
A. Kohler, 1874—1947, немецкий рентгенолог
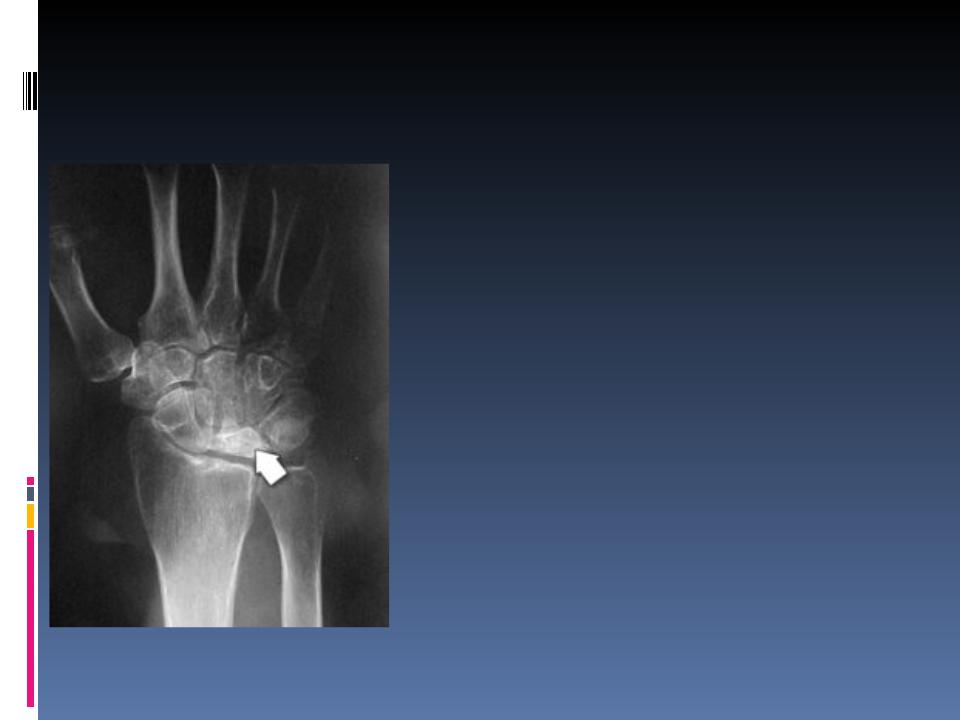
Остеохондропатия полулунной кости запястья (болезнь Кинбека = Маляция полулунной кости)
|
Развивается в возрасте от 16 до 30 лет, причем |
|
у мужчин чаще, чем у женщин. Обычно |
|
встречается у лиц, занятых ручным трудом. |
|
Клиника. Появляется боль в области |
|
лучезапястного сустава, усиливающаяся во |
|
время движений. Определяют припухлость и |
|
болезненность при пальпации по тыльной |
|
поверхности лучезапястного сустава. В первой |
|
стадии рентгенологических изменений не |
|
обнаруживают, позже появляются деформация |
|
и укорочение, усиливается интенсивность |
|
тени кости. Наступают фрагментация и |
|
резорбция некротизированных тканей. В |
|
конечной стадии остается деформация |
|
ладьевидной кости. Структура |
R. Kienböek, 1871-1953, |
восстанавливается не полностью. |
|
|
австрийский рентгенолог. |
|
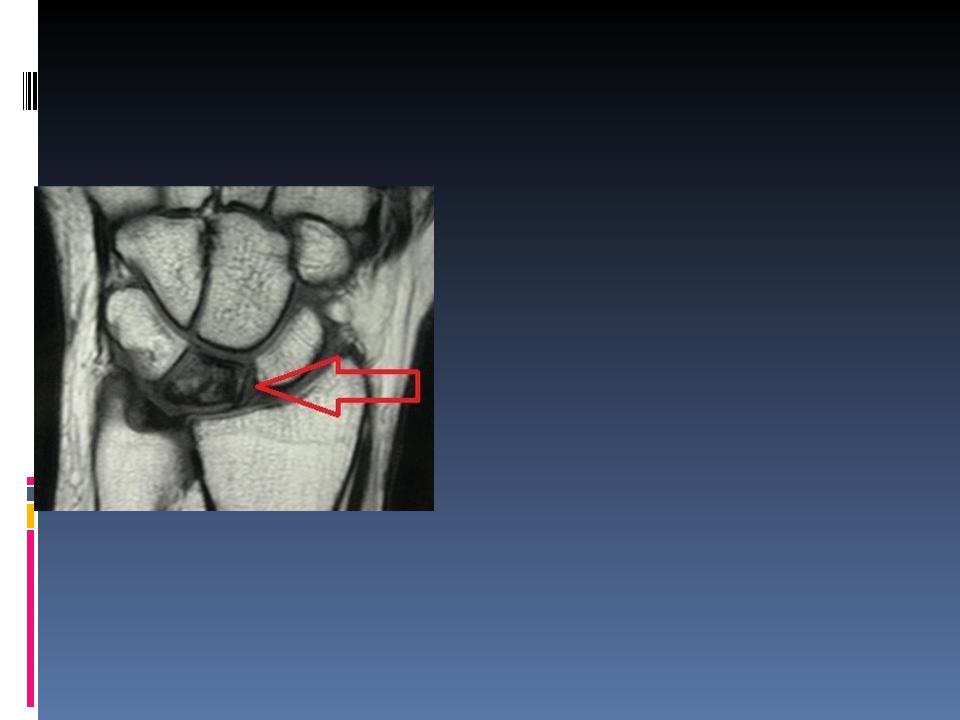
Остеоходропатия ладьевидной кости кисти(болезнь Прайзера = Прейсера болезнь )
Встречается в возрасте 16 - 30 лет
Заболевание возникает в результате функциональной перегрузки кисти.
Боли ноющие, грызущие. Через 2—6 месяцев отмечается усиление болей
Припухлость в области тыльной поверхности лучезапястного сустава, иногда деформация его
Ограничивается отведение кисти.
G.К.F. Preiser, 1879-1913, немецкий хирург |
46 |
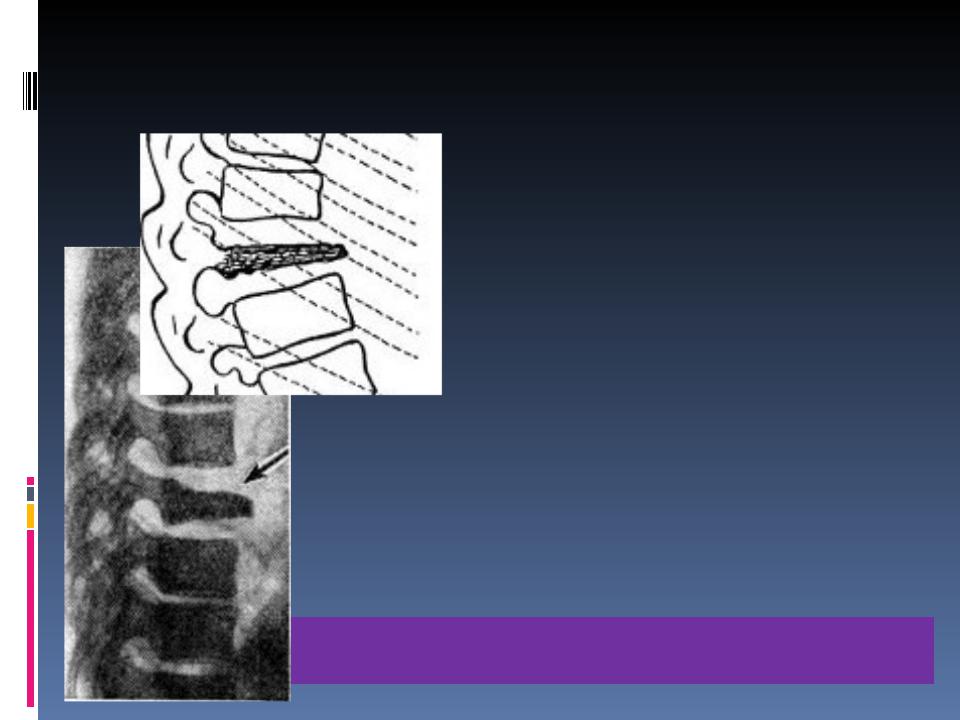
Остеохондропатия тела позвонка (Кальве болезнь = синдром плоского позвонка)
Чаще всего заболевание проявляется в грудном отделе позвоночника, т.к. именно грудной кифоз несет наибольшую нагрузку. Поражаться может как один позвонок, так и несколько
Боль в спине, усиливающаяся в определенной позе
быстрая утомляемость
в первые дни заболевания может подниматься температура до 39 градусов без видимых причин
Ограничение движений в позвоночнике
По образному выражению J. С. Calve (1875-1954, франц. хирург), "кости слишком мало, а хряща - слишком много"
47
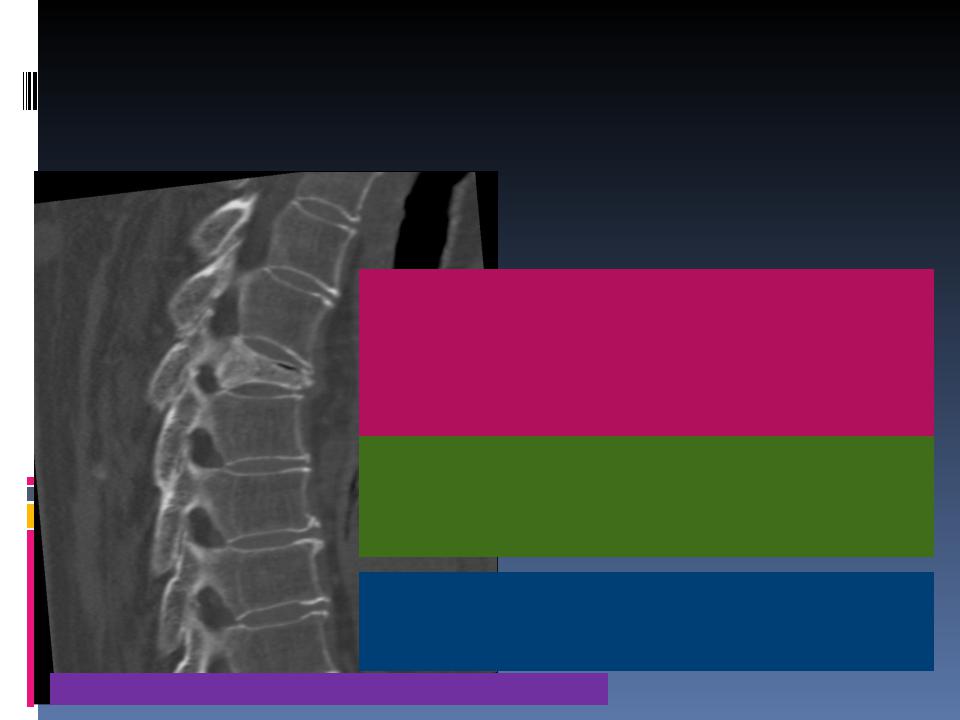
Диф. Диагноз Травматический спондилит (болезнь Кюммеля -
Вернея) встречается преимущественно у мужчин молодого и среднего возраста. Чаще поражается один из грудных позвонков, реже - позвонки поясничного отдела.
Стадия I - стадия острой травмы. Незначительные боли день и ночь без других каких-либо особых симптомов, особенно местных, обычно держатся дней 10 или несколько недель, затем больной быстро поправляется и боли совершенно исчезают. В этой первой стадии безупречные рентгенограммы показывают нормальную картину и дают возможность исключить компрессионный перелом позвоночника.
Стадия II - светлый промежуток. Эта стадия характеризуется полным здоровьем пострадавшего, никогда не отсутствует при чистой форме травматического спондилита. Продолжительность ее равна чаще всего 6-8 месяцам.
Ввиду отсутствия боли Р-гр. в эту стадию не делают.
Стадия III - стадия рецидива. Исподволь или же после новой хотя бы незначительной травмы возникают боли, по своему характеру часто сходные с болями в первой стадии процесса, но все же менее интенсивные.
Описан в 1891 году. Н. Kummell, 1852-1937, немецкий хирург |
48 |

Остеохондропатия сесамовидной кости
I плюснефалангового сустава стопы (Ренандера - Мюллера болезнь)
Заболевание встречается в основном у женщин в возрасте 15—30 лет.
Боль, усиливающаяся при ходьбе, особенно при разгибании I пальца.
Рентгенологически отмечается изменение структуры сесамовидной кости, иногда ее фрагментация.
Лечение заболевания консервативное (покой 2—2,5 нед, тепловые процедуры, супинаторы, ортопедическая обувь, физиолечение). При безуспешности консервативного лечения показано удаление сесамовидной кости.
A. Renander, шведский врач; Muller |
49 |

Остеохондропатия бугристости большеберцовой кости (болезнь Осгуд-Шлаттера)
Заболевание встречается чаще у молодых людей в возрасте от 13 до 18 лет. Юноши заболевают чаще, чем девушки, в основном лица, занимающиеся спортом. В большинстве случаев заболевание начинается без видимых причин, иногда развитию процесса предшествует травма. В области бугристости большеберцовой кости появляются припухлость и небольшая отечность мягких тканей. При пальпации - болезненная припухлость плотной консистенции. На рентгенограммах - фрагментация апофиза большеберцовой кости или изолированное, не связанное с костью ядро окостенения.
Лечение. Прекращают занятия спортом. Применяют физиотерапевтические процедуры. При наличии упорного болевого синдрома и изолированного ядра окостенения показано оперативное лечение у взрослых.
