
6 куpс / госпитальная терапия / BA ХОБЛ
.pdf1
Лекция ХРОНИЧЕСКАЯ ОБСТРУКТИВНАЯ БОЛЕЗНЬ ЛЕГКИХ (ХОБЛ)
Общие вопросы
Как и в лекции по бронхиальной астме, в подготовке настоящей лекции по ХОБЛ авторы широко использовали материалы международных авторитетных рекомендаций. Эти регулярно обновляемые документы во всем мире служат основой выработки лечебных программ при ХОБЛ. Создаются они международной группой экспертов-пульмонологов (Global initiative for chronic Obsrtuctive Lung Disease, GOLD). Здесь представлены рекомендации GOLD, 2020
Общие вопросы
Определение
ХОБЛ – это состояние, характеризующееся:
персистирующими респираторными клиническими проявлениями (одышкой, кашлем, выделением мокроты) и
наличием не полностью обратимой бронхообструкции,
развивающееся вследствие нарушений в воздухоносных путях и/или альвеолах,
обычно связанных с воздействием патогенных частиц или газов
и влиянием внутренних факторов, включая нарушение развития легких
ХОБЛ – предотвратимое и курабельное состояние ! Устранение / уменьшение воздействия факторов риска (особенно курения !) существенно снижает частоту ХОБЛ и темп его прогрессии
Этиология
Ведущая причина развития ХОБЛ в мире – это курение. Однако, у некурящих ХОБЛ также может развиваться
Другие факторы риска развития ХОБЛ включают вдыхание бытовых (дым при сжигании биотоплива, используемого для приготовления пищи и обогрева, при недостаточной вентиляции – чаще у женщин в развивающихся странах) и производственных (пыль, газы и др) вредоносных компонентов, генетические факторы (дефицит α1-антитрипсина и др), нарушения развития легких (низкий вес при рождении, частые тяжелые респираторные инфекции)
Риск развития ХОБЛ повышен у бедных слоев населения
Патогенез
Воздействие пусковых факторов (курения, поллютантов) приводит к формированию
воспаления в стенке бронхов, паренхиме и сосудах легких
Важную роль может играть дисбаланс трипсина - α1-антитрипсина
Хроническое воспаление вызывает ремоделирование воздухоносных путей и паренхимы
(метаплазия реснитчатого эпителия, гипертрофия желез, пролиферация гладкой мускулатуры, фиброз)
Развивается и прогрессирует необратимая обструкция (обычно на уровне мелких и мельчайших бронхов), следствием которой является легочная гиперинфляция с увеличением объема легких в конце выдоха («воздушная ловушка»), их перерастяжением, повышением эластической нагрузки, постепенным разрушением альвеол и формированием эмфиземы
Эти процессы лежат в основе развития гипоксемии и гиперкапнии
Постепенно формируются вторичная легочная гипертензия и легочное сердце (под этим термином понимают гипертрофию и недостаточность правого желудочка сердца в результате заболеваний, поражающих структуру или функцию легких – чаще всего – ХОБЛ)
2
У части больных из-за хронического системного воспаления и гипоксемии развивается дисфункция скелетной мускулатуры, с диффузным снижением мышечной массы (саркопения, особенно в пожилом возрасте)
Эпидемиология
ХОБЛ – частое состояние, важная причина заболеваемости и смертности во всем мире. Распространенность ХОБЛ среди взрослых в РФ составляет 3-10% (она выше у мужчин, увеличивается с возрастом). 5-6% всех смертей в мире непосредственно связаны с ХОБЛ
Клинические проявления
ХОБЛ обычно развивается медленно и прогрессирует постепенно
Основные проявления: кашель, часто с выделением мокроты и/или одышка
Симптомы более выражены по утрам. В холодное время возникают «частые простуды». Нередко эти проявления в дебюте расцениваются как проявление «бронхита курильщика», и диагностика ХОБЛ запаздывает
Течение ХОБЛ включает стабильные периоды и обострения
Обострения могут быть разной выраженности. Характеризуются усилением одышки, кашля, количества и гнойности мокроты, появлением / усилением дистанционных хрипов, чувства сдавления в груди, ухудшением переносимости нагрузки и параметров функции внешнего дыхания (ФВД)
Обострения (особенно ≥ 1 раза в год) существенно увеличивают темп прогрессирования поражения легких при ХОБЛ
Диагностика ХОБЛ
Подозревать наличие ХОБЛ следует у лиц, имеющих одышку, хронический кашель или отхаркивание мокроты, с наличием в анамнезе рецидивирующих инфекций дыхательных путей и/или данных об экспозиции курения или иных перечислявшихся выше провоцирующих факторов (пыль, пар, дым на производстве или дома и др)
Для подтверждения диагноза ХОБЛ требуется проведение спирометрии
В период пандемии COVID-19 до улучшения эпидемической ситуации спирометрию проводить не рекомендуют из-за опасений усиления распространения инфекции SARS-CoV-2 среди больных и медицинского персонала
На основании данных спирографии оцениваются объем форсированного выдоха за 1-ю секунду (ОФВ1) и форсированная жизненная емкость легких (ФЖЕЛ)
Определение этих параметров выполняется на фоне бронходилататорного теста (через 10-15 мин после ингаляции 200-400 мкг сальбутамола или фенотерола)
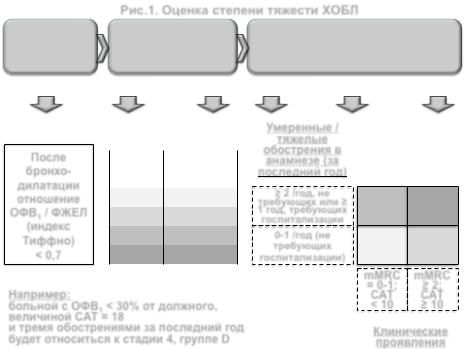
Диагноз ХОБЛ устанавливается при уровне отношения ОФВ1 / ФЖЕЛ (обозначается как индекс Тиффно) < 0,7
Для оценки уровня ОФВ1 (в процентах от рассчитываемой должной величины позволяет определять выраженность бронхообструкции – см.далее рис.1) может использоваться метод пиковой флоуметрии
Дифференциальная диагностика ХОБЛ включает:
Бронхиальную астму (БА). Дифференциальная диагностика ХОБЛ и БА нередко сложна, а у части больных невозможна (в таких случаях лечение проводится как при БА – см. соответствующую лекцию). В последние годы выделяют синдром сочетания БА и ХОБЛ (так называемый «синдром перекреста БА / ХОБЛ). В отличие от ХОБЛ, БА:
часто (но не всегда!) начинается в молодом или детском возрасте
3
клинические проявления день ото дня весьма изменчивы, нередко ухудшаются по ночам и рано утром
чаще имеется сочетание с аллергией, ринитом, экземой
имеется БА в семейном анамнезе
чаще сочетается с ожирением
Хроническую сердечную недостаточность (рентгенологически могут выявляться расширение тени сердца, проявления отека легких; при спирографии чаще определяются рестриктивные нарушения вентиляционной функции легких; при эхокардиографии – дилатация камер сердца, нарушения систолической и/или диастолической функции левого желудочка)
Бронхоэктазы (значительное количество выделяемой гнойной мокроты, рентгенологически и по данным компьютерной томографии – дилатация бронхов, утолщение их стенок)
Туберкулез (начало в любом возрасте, рентгенологически – легочные инфильтраты, микобактерии в мокроте, учет эпидемиологической ситуации)
Оценка особенностей и классификация ХОБЛ
Широкое распространение получили (рисунки 1, 2 и 3):
подразделение бронхообструкции на 4 стадии в зависимости от уровня ОФВ1(в % от должной величины): 1 – легкая; 2 – умеренная; 3 – тяжелая; 4 – очень тяжелая
выделение 5 степеней выраженности одышки по шкале mMRC
оценка клинических проявлений с подсчетом баллов по шкале САТ
выделение 4 групп (А, B, C, D) в зависимости от уровней mMRC / CAT и частоты
умеренных и тяжелых обострений за прошедший год
На определении этих особенностей ХОБЛ базируется выбор лечебной тактики (см далее рисунок 4)
При оценке особенностей больного ХОБЛ большое значение также имеет установление наличия и характера сопутствующих заболеваний. Наиболее часты среди них сердечнососудистые, метаболический синдром, сахарный диабет, остеопороз, дисфункции скелетных мышц, депрессия, тревожность, рак легких. Все эти состояния требую проведения соответствующего лечения.
Рис.1. Оценка степени тяжести ХОБЛ
Подтвер- |
|
Оценка |
|
|
|
||
ждение |
|
выраженности |
Оценка клинических проявлений |
||||
диагноза при |
|
бронхо- |
и риска обострений |
|
|||
спирографии |
|
обструкции |
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
Умеренные / |
|
|
|
|
|
|
|
тяжелые |
|
|
После |
|
|
|
|
обострения в |
|
|
|
|
ОФВ1 |
|
|
|||
|
Стадия |
анамнезе (за |
|
|
|||
бронхо- |
|
|
(% от |
последний год) |
|
|
|
дилатации |
|
|
должного) |
|
|
|
|
отношение |
|
1 |
≥ 80 |
|
≥ 2 /год, не |
Группа |
Группа |
требующих или ≥ |
|||||||
ОФВ1 / ФЖЕЛ |
2 |
50-79 |
|
1 год, требующих |
С |
D |
|
|
госпитализации |
||||||
(индекс |
|
||||||
|
|
|
|
0-1 /год (не |
Группа |
Группа |
|
3 |
30-49 |
|
|||||
Тиффно) |
|
||||||
|
|
|
|
требующих |
|
|
|
< 0,7 |
4 |
< 30 |
|
А |
В |
||
|
госпитализации) |
||||||
|
|
|
|
|
|
mMRC |
mMRC |
|
|
|
|
|
|
||
|
|
|
|
|
|
= 0-1; |
≥ 2; |
Например: |
|
|
|
|
|
САТ |
САТ |
больной с ОФВ1 |
< 30% от должного, |
|
< 10 |
≥ 10 |
|||
величиной CAT = 18 |
|
|
|
|
|
||
и тремя обострениями за последний год |
|
Клинические |
|||||
будет относиться к стадии 4, группе D |
|
||||||
|
проявления |
||||||
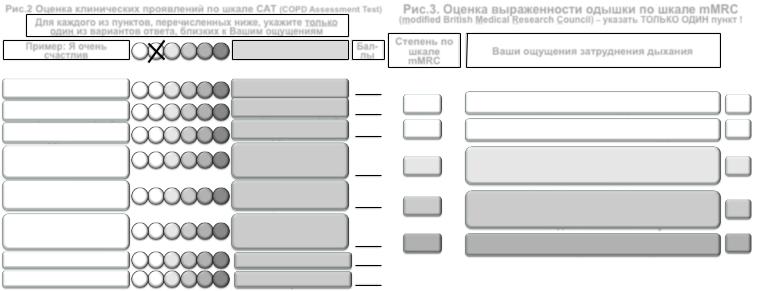
Рис.2 Оценка клинических проявлений по шкале САТ (COPD Assessment Test) |
||||||||
Для каждого из пунктов, перечисленных ниже, укажите только |
|
|||||||
один из вариантов ответа, близких к Вашим ощущениям |
|
|||||||
Пример: Я очень |
0 |
1 |
2 |
3 |
4 |
5 |
Я совершенно |
Бал- |
счастлив |
несчастен |
лы |
||||||
4
Рис.3. Оценка выраженности одышки по шкале mMRC |
|
(modified British Medical Research Council) – указать ТОЛЬКО ОДИН пункт ! |
|
Cтепень по |
|
шкале |
Ваши ощущения затруднения дыхания |
mMRC |
|
Ясовсем не кашляю
Ясовсем не отхаркиваю мокроту
Нет ощущения сдавления в грудной клетке
Нет одышки при ходьбе в гору или подъеме на 1 пролет лестницы
Нет ограничений обычной домашней активности
Несмотря на болезнь легких, чувствую себя уверенно, выходя из дома
Ясплю хорошо
Яполон энергии
0 |
1 |
2 |
3 |
4 |
5 |
Я постоянно кашляю |
|
|
|
|
|
|
|
Я постоянно |
|
0 |
1 |
2 |
3 |
4 |
5 |
отхаркиваю мокроту |
|
|
|
|
|
|
|
Постоянное сдавле- |
|
0 |
1 |
2 |
3 |
4 |
5 |
ние в грудной клетке |
|
|
|
|
|
|
|
Сильная одышка при |
|
0 |
1 |
2 |
3 |
4 |
5 |
ходьбе в гору или |
|
подъеме на 1 пролет |
|||||||
|
|
|
|
|
|
лестницы |
|
|
|
|
|
|
|
Домашняя |
|
0 |
1 |
2 |
3 |
4 |
5 |
активность сильно |
|
|
|
|
|
|
|
ограничена |
|
|
|
|
|
|
|
Из-за болезни легких |
|
0 |
1 |
2 |
3 |
4 |
5 |
совершенно не чув- |
|
ствую себя уверенно, |
|||||||
|
|
|
|
|
|
выходя из дома |
|
0 |
1 |
2 |
3 |
4 |
5 |
Из-за болезни легких |
|
сплю очень плохо |
|||||||
|
|
|
|
|
|
||
0 |
1 |
2 |
3 |
4 |
5 |
У меня совсем нет |
|
энергии |
|||||||
|
|
|
|
|
|
0 |
Ощущаю одышку только при сильной |
|
физической нагрузке |
||
|
||
1 |
Одышка появляется при ходьбе по ровной |
|
местности или подъеме в гору |
||
|
||
|
Из-за одышки хожу медленнее людей моего |
2возраста; вынужден останавливаться, чтобы подышать, когда иду по ровной местности в обычном темпе
|
При ходьбе по ровной местности вынужден |
|
3 |
останавливаться, чтобы подышать (перевести |
|
|
дух) примерно через 100 метров |
|
|
или каждые несколько минут |
|
4 |
Из-за сильной одышки из дома не выхожу; |
|
одышка возникает при одевании и раздевании |
||
|
Лечение ХОБЛ вне обострения
Немедикаментозные подходы к лечению:
Образование больного. Улучшение понимания больным особенностей своего состояния и плана лечения может способствовать увеличению приверженности к выполнению врачебных рекомендаций
Отказ от курения – ключевой компонент лечебной тактики у подавляющего большинства лиц с ХОБЛ:
убеждать больных в том, что мы располагаем эффективными методами борьбы с табачной зависимостью обсуждать важность отказа от курения необходимо при каждом визите
успех отказа от курения зависит от степени настойчивости окружающих в этом отношении (включая как советы врача, так мнение родственников и близких, а также позицию общества в целом)
фармакологические подходы первой линии включают варениклин, бупропион, никотинозамещающие препараты (жевательная резинка, ингаляторы, назальные спреи, пластыри); они достаточно эффективны и их следует применять при отсутствии противопоказаний использование электронных сигарет (е-сигарет) не является никотин-замещающей терапией
и не улучшает результата попытки отказа от курения. Имеются сообщения об ассоциации применения е-сигарет с развитием тяжелых легочных поражений (эозинофильная пневмония, альвеолярные геморрагии, диффузный бронхиолит и др)
Необходимо советовать больным избегать экспозиции потенциальных раздражающих факторов (запахи при приготовлении пищи, производственные поллютанты и др), пребывать в условиях адекватной вентиляции
При отсутствии противопоказаний желательно постепенное увеличение физической
активности
Уменьшению клинических проявлений ХОБЛ и снижению риска обострений может способствовать участие больного в специально разработанных программах пульмональной реабилитации (получили распространение в западных странах)
Всем больным с ХОБЛ рекомендуется ежегодная противогриппозная вакцинация
5
Противопневмококковая вакцинация – всем лицам в возрасте ≥ 65 лет, а также более молодым, имеющим значимые сердечно-сосудистые заболевания
Медикаментозное лечение ХОБЛ вне обострения (стабильного ХОБЛ)
Общий взгляд
Медикаментозное лечение способствует уменьшению клинических проявлений ХОБЛ, снижению частоты и выраженности обострений, улучшению переносимости нагрузки и качества жизни больных
Поскольку при этом преимущественно используется ингаляционный путь введения лекарственных средств, особенно важное значение приобретает правильная техника
(методика) ингаляции. Выбор варианта ингалятора следует обсудить с больным; важно показать ему правильную технику ингаляции; проверить то, как он сам ее применяет; затем при каждом визите регулярно проверять эту технику. Прежде чем принимать решение о
недостаточной эффективности лечения, всегда нужно оценить технику ингаляции и приверженность больногоВ лечении ХОБЛ (табл. 2) широко применяют разные виды и комбинации
бронходилататоров (КДБА, ДДБА, КД-АХП и ДД-АХП, сокращения – см в таблице) и противовоспалительных препаратов (ИГК, ингибиторы фосфодиэстеразы-4), реже используют муколитики и метилксантины
Таблица 2. Препараты, используемые в лечении ХОБЛ
Препарат |
|
|
Лекарственные формы |
|
Длитель-ность |
||||
|
|
|
|
|
|
|
действия |
|
|
|
|
|
Ингалятор |
Небу- |
Внутрь |
|
Паренте- |
|
|
|
|
|
|
лы |
|
|
рально |
|
|
|
Короткодействующие β2-агонисты (КДБА): |
|
|
|
|||||
Фенотерол |
|
|
ДАИ |
Да |
Таблетки |
|
- |
|
4-6 ч |
Сальбутамол |
|
|
ДАИ, ДПИ |
Да |
Таблетки, сироп |
|
Да |
|
4-6 ч |
Тербуталин |
|
|
ДПИ |
- |
Таблетки |
|
Да |
|
4-6 ч |
|
Длительно действующие β2-агонисты (ДДБА): |
|
|
|
|||||
Формотерол |
|
|
ДПИ |
Да |
- |
|
- |
|
12 ч |
Сальметерол |
|
|
ДАИ, ДПИ |
- |
- |
|
- |
|
12 ч |
Короткодействующие антихолинергические препараты (КД-АХП): |
|
||||||||
Ипратропиум |
|
|
ДАИ |
Да |
- |
|
- |
|
6-8 ч |
Длительно действующие антихолинергические препараты (ДД-АХП): |
|
||||||||
Тиотропиум |
|
|
ДАИ, ДПИ |
- |
- |
|
- |
|
24 ч |
|
Комбинация КДБА + КД-АХП в одном ингаляторе: |
|
|||||||
Фенотерол |
/ |
|
Мист |
Да |
- |
|
- |
|
6-8 ч |
ипратропиум |
|
|
|
|
|
|
|
|
|
Сальбутамол |
/ |
|
Мист, ДАИ |
Да |
- |
|
- |
|
6-8 ч |
ипратропиум |
|
|
|
|
|
|
|
|
|
|
Комбинация ДДБА + ДД-АХП в одном ингаляторе: |
|
|||||||
Формотерол / аклидиниум |
|
ДПИ |
- |
|
12 ч |
|
|||
Вилантерол / умеклидиниум |
ДПИ |
- |
|
24 ч |
|
||||
|
|
|
Метилксантины: |
|
|
|
|||
6
Аминофиллин |
|
- |
|
- |
|
Таблетки, |
|
Да |
До 24 |
|
|
|
|
|
|
раствор |
|
|
ч |
Теофиллин ретард |
|
|
- |
|
Таблетки |
|
Да |
До 24 |
|
|
|
|
|
|
|
|
|
|
ч |
Комбинация ДДБА + ИГК в одном ингаляторе: |
|
|
|||||||
Формотерол / беклометазон |
|
|
|
ДАИ, ДПИ |
|
- |
12 ч |
||
Формотерол / будесонид |
|
|
|
ДАИ, ДПИ |
|
- |
12 ч |
||
Сальметерол / флутиказон |
|
|
|
ДАИ, ДПИ |
|
- |
12 ч |
||
Тройные комбинации (ДДБА + ДД-АХП + ИГК): |
|
|
|||||||
Флутиказон / умеклидиниум / вилантерол |
|
|
|
- |
24 ч |
||||
Беклометазон / формотерол / гликопиррониум |
|
|
|
- |
12 ч |
||||
|
|
Ингибиторы фосфодиэстеразы-4: |
|
|
|||||
Рофлумиласт |
|
- |
|
- |
|
Таблетки |
|
- |
24 ч |
|
|
|
Муколитики: |
|
|
||||
Эрдостеин |
|
- |
|
- |
|
Таблетки |
|
- |
12 ч |
N-ацетилцистеин |
|
|
|
|
Таблетки |
|
- |
? |
|
ДАИ – дозированный аэрозольный ингалятор; ДПИ – дозированный порошковый ингалятор; ИГК – ингаляционный глюкокортикоид
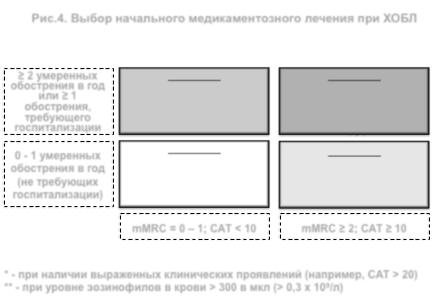
Начальный выбор лечебной тактики при ХОБЛ схематически представлен на рисунке 4 Рис.4. Выбор начального медикаментозного лечения при ХОБЛ
≥ 2 умеренных |
Группа С: |
|
обострения в год |
|
|
или ≥ 1 |
|
|
обострения, |
ДД-АХП |
|
требующего |
||
госпитализации |
|
|
0 - 1 умеренных |
Группа А: |
|
|
||
обострения в год |
|
|
(не требующих |
Бронходилататор |
|
госпитализации) |
||
|
||
|
mMRC = 0 – 1; САТ < 10 |
Группа D:
ДД-АХП или ДД-АХП + ДДБА * или ИГК + ДДБА **
Группа В:
Длительно действующий бронходилататор (ДДБА или ДД-АХП)
mMRC ≥ 2; САТ ≥ 10
*- при наличии выраженных клинических проявлений (например, САТ > 20)
**- при уровне эозинофилов в крови > 300 в мкл (> 0,3 х 109/л)
Далее охарактеризованы отдельные лечебные подходы при ХОБЛ
Бронходилататоры
Длительно действующие ингаляционные бронходилататоры– центральный элемент и основа лечебной тактики при ХОБЛ. Они предпочтительны в сравнении с пероральными формами бронходилататоров
Длительно действующие бронходилататоры (ДДБА и ДД-АХП) обычно предпочтительны в сравнении с короткодействующими (КДБА и КД-АХП), кроме ситуаций, когда (1) имеются лишь редкие эпизоды одышки или (2) требуется быстрое устранение одышки у лиц, уже получающих лечение длительно действующими бронходилататорами
Постоянное использование короткодействующих бронходилататоров обычно не
рекомендуется (т.е. преимущественно – по требованию и для лечения обострений – см. ниже)
7
В начале лечения используют один из длительно действующих бронходилататоров (ДДБА или ДД-АХП), либо их комбинацию. При более рефрактерных симптомах применяют комбинацию этих классов препаратов. Такие комбинации в большей степени, чем каждый из этих классов по отдельности, улучшают клинические проявления и снижают риск обострений
Применение метилксантинов ограничено из-за риска развития побочных эффектов и недоказанности влияния на частоту обострений и прогноз при ХОБЛ (назначаются преимущественно в ситуациях, когда недоступны иные бронходилататоры)
β2-агонисты:
приводят к расслаблению гладких мышц воздухоносных путей посредством стимуляции β2- адренорецепторов
КДБА обычно добавляют к ДДБА (по требованию)
формотерол и сальметерол – ДДБА для приема 2 р/сут, значимо улучшают ОФВ1 и другие параметры ФВД, уменьшают одышку, улучшают качество жизни, снижают риск обострений. На темп прогрессии бронхопульмонального поражения и смертность при ХОБЛ не влияют
побочные эффекты дозозависимы: тахикардия, тремор
Антихолинергические препараты:
уменьшают бронхоконстрикторные эффекты ацетилхолина на М3-мускариновые рецепторы гладкомышечных клеток бронхов
тиотропиум улучшает качество жизни при ХОБЛ и снижает частоту обострений (возможно, даже более значимо, чем ДДБА)
побочные эффекты редки: сухость во рту, металлический привкус
Метилксантины:
механизмы действия недостаточно ясны (блокирование аденозиновых рецепторов, снижение тонуса гладких мышц ?)
оказывают умеренный бронходилатирующий эффект, влияние на частоту обострений ХОБЛ неизвестно
усиливают бронходилатирующий эффект ДДБА
Побочные эффекты довольно часты и дозозависимы: тахикардия, аритмии, тошнота, диарея, головная боль, бессонница. Взаимодействуют со фторхинолонами
Противовоспалительные препараты:
В отличие от бронхиальной астмы, ингаляционные глюкокортикоиды (ИГК) в лечении больных с ХОБЛ играют не основную, но лишь вспомогательную роль. Это связано как с опасением увеличения риска развития бактериальных пневмоний (особенно при тяжелом течении ХОБЛ), так и с отсутствием доказательств благоприятного влияния ИГК на риск обострений и прогноз при ХОБЛ ИГК при ХОБЛ не рекомендованы для длительной монотерапии
ИГК преимущественно используются в добавление к ДДБА и/или ДД-АХП в случаях, когда обострения ХОБЛ возникают несмотря на прием этих длительно действующих бронходилататоров ИГК также используются при сочетании ХОБЛ и бронхиальной астмы
Позитивного эффекта от назначения ИГК можно ожидать у лиц, имеющих уровни эозинофилов периферической крови >300 клеток в 1 мкл (> 0,3 х 109/л). При их уровне < 100 клеток в 1 мкл (<0,1 х 109/л), наоборот, более вероятно, что применение ИГК благоприятного влияния на клинические проявления ХОБЛ не окажет
Пероральные ГК используются преимущественно для лечения обострений ХОБЛ (см.ниже)
У лиц с тяжелыми и очень тяжелыми респираторными нарушениями (ОФВ1< 50% от должного), частыми обострениями ХОБЛ – в добавление к длительно действующим
8
бронходилататорам ± ИГК может быть использован ингибитор фосфодиэстеразы 4
рофлумиласт
Этот препарат блокирует разрушение внутриклеточного циклического аденозинмонофосфата, оказывает противовоспалительное действие
Он не является бронходилататором
При его использовании улучшаются параметры ФВД, снижается риск обострений ХОБЛ
Побочные эффекты: диарея, тошнота, снижение аппетита, головная боль, нарушения сна
У лиц, имеющих обострения ХОБЛ несмотря на применение адекватной терапии (особенно у бывших курильщиков) в качестве дополнительного лечебного подхода может быть рассмотрен длительный прием азитромицина (по 250 мг/сут или по 500 мг 3 раза в неделю – в течение 1 года; требуется контроль интервала QT на ЭКГ и остроты слуха – 1 раз в 3-6 месяцев; этот подход может снижать риск обострений ХОБЛ)
Прочие препараты с лечении больных ХОБЛ
Статины для снижения частоты обострений ХОБЛ не рекомендуются. Однако, они часто назначаются лицам с ХОБЛ при наличии у них соответствующих сердечно-сосудистых показаний (например, ИБС, диабет)
У больных с ХОБЛ для устранения кашля не следует использовать противокашлевые лекарственные средства
При вторичной по отношению к ХОБЛ легочной гипертензии не рекомендуются легочные вазодилататоры (силденафил, илопрост и др)
Оксигенотерапия
Длительная оксигенотерапия показана больным с тяжелой гипоксемией в покое:
при уровне сатурации кислорода < 88% или при ее уровне 88-90%, если есть правожелудочковая недостаточность или эритроцитоз (гематокрит≥55%)
при ОВФ1< 30% от должного
рекомендуется проведение оксигенотерапии для поддержания сатурации кислорода на уровне > 90%
каждые 60-90 дней необходимо переоценивать (1) необходимость продолжения оксигенотерапии и (2) ее эффективность
Ежесуточная длительность такого лечения для получения эффекта – не менее 15ч (до 24 ч/сут). Титровать следует начиная со скорости потока 1 л/мин, ступенчато повышая на 1 л/мин до достижения сатурации > 90%
Эффективность длительной оксигенотерапии у тех, кто продолжает курить, значительно ниже, чем у тех, кто не курит
При длительной оксигенотерапии для контроля не следует использовать только параметры пульсоксиметрии, периодически требуется также учет показателей газового состава артериальной и венозной крови
Для доставки кислорода могут применяться назальные канюли, маски Вентури; используются различные варианты концентраторов кислорода; при отсутствии трахеостомии рутинного увлажнения не требуется
При проведении длительной оксигенотерапии в домашних условиях необходимо соблюдение соответствующих мер безопасности (в т.ч. противопожарной – см.
соответствующие рекомендации, например, https://thorax.bmj.com/content/70/Suppl_1/i1 – на английском языке)
9
Лечебная бронхоскопия и хирургические вмешательства
У отдельных больных с тяжелой эмфиземой могут быть использованы бронхоскопические вмешательства для уменьшения функциональной остаточной емкости легких (объема легких после выдоха). Спустя 6-12 месяцев после вмешательств может отмечаться улучшение переносимости нагрузки и качества жизни. Виды вмешательств: установка эндобронхиальных клапанов (перераспределяют воздух из пораженных участков легких к непораженным); установка эндобронхиальных спиралей (coils, устанавливаются эндобронхиально, способствуют компрессии паренхимы пораженной доли легкого и улучшению поступления воздуха в менее пораженные доли); бронхоскопическая термическая паровая аблация сегментарных бронхов (с теми же патофизиологическими эффектами)
Также отдельным больным с тяжелой эмфиземой верхней доли легкого могут быть показаны хирургические вмешательства по уменьшению легочного объема; некоторым лицам с большим размером легочных булл может выполняться буллэктомия. Эти вмешательства способствуют уменьшению притока воздуха к более пораженным участкам легких, улучшению его поступления в менее пораженные сегменты и могут приводить к уменьшению симптомов при тяжелом течении ХОБЛ
Обострения ХОБЛ и их лечение
За больным ХОБЛ требуется постоянное наблюдение. С течением времени у него могут наблюдаться периоды ухудшения, они могут возникать даже в случае оказания наиболее адекватной лечебной помощи
Обострение ХОБЛ – это острое ухудшение респираторных проявлений, требующее
использования дополнительных лечебных подходов
Обострения увеличивают темп прогрессирования ХОБЛ
При обострении ХОБЛ происходит усиление воспаления в структурах воздухоносных путей, увеличение образования слизи, что реализуется в ухудшении газообмена
Ведущим клиническим проявлением обострения является усиление одышки, другие симптомы включают увеличение гнойности и объема мокроты, усиление кашля и хрипов в
легких
Дифференциальную диагностику обострений ХОБЛ проводят с:
Пневмонией (рентгенография органов грудной клетки (ОГК), оценка уровней С-реактивного белка и/или прокальцитонина)
Пневмотораксом (рентгенография или УЗИ ОГК)
Плевральным выпотом (рентгенография или УЗИ ОГК)
Тромбоэмболией легочной артерии (D-димер, допплерография вен нижних конечностей, КТангиопульмонография)
Отеком легких (ЭКГ, кардиальные биомаркеры, рентгенография ОГК)
По степени тяжести выделяют следующие варианты обострений ХОБЛ:
Легкое (требует в лечении использования лишь короткодействующих бронходилататоров) Умеренное (к ним добавляют антибиотики и/или пероральные ГК)
Тяжелое (требует госпитализации). Тяжелые варианты обострений могут приводить к развитию острой дыхательной недостаточностиК развитию большинства обострений предрасполагают респираторные вирусные инфекции;
также важны бактериальные респираторные инфекции, воздействие поллютантов, низких температур. Обострения, связанные с вирусными инфекциями, наиболее длительные и
тяжелые
10
Во время обострения его клинические проявления обычно продолжаются 7-10 дней, иногда
– больше
Больной, перенесший обострение ХОБЛ, имеет повышенный риск развития нового обострений, таким образом, обострения ХОБЛ могут следовать одно за другим, что еще более увеличивает прогрессирование поражения респираторного тракта. Частыми считают ≥ 2 обострений в год
Более 80% обострений ХОБЛ лечатся амбулаторно, с использованием бронходилататоров (КДБА, возможно, в сочетании с КДМА), ГК и антибиотиков
Показания к госпитализации при обострении ХОБЛ:
Наличие тяжелых респираторных проявлений, включая внезапно усилившуюся одышку в покое, высокую частоту дыхательных движений, снижение сатурации кислорода, сонливость, спутанность сознания
Острая дыхательная недостаточность (ЧДД >30 в минуту, использование дополнительных дыхательных мышц, загруженность и другие нарушения сознания, снижение сатурации кислорода)
Появление новых симптомов (цианоз, периферические отеки)
Отсутствие улучшения несмотря на начальное усиление лечения
Наличие серьезных сопутствующих состояний (например, сердечная недостаточность, нарушения ритма сердца)
Отсутствие домашних возможностей для лечения)
Лечение тяжелых обострений ХОБЛ
Необходимо оценить выраженность симптомов, сатурацию кислорода, выполнить рентгенографию ОГК
Ключевым компонентом лечения больного с обострением ХОБЛ в стационаре является обеспечение адекватной кислородной поддержки при целевой сатурации кислорода 88-92%.
Для контроля – оценивать газовый состав крови (венозной, артериальной), параметры пульсоксиметрии. Могут использоваться: стандартная или высокопотоковая оксигенотерапия (назальные канюли, маски Вентури), неинвазивная или инвазивная вентиляция легкихУвеличить интенсивность применения бронходилататоров:
Увеличить дозы и частоту применения короткодействующих бронходилататоров
Комбинировать КДБА и КДМА
При начале стабилизации больного подключать ДДБА и ДДМА ± ИГК
Использовать спейсеры, а в ОРИТ – возможно, небулайзеры
Применять пероральные ГК (могут улучшать ОФВ1 и оксигенацию, уменьшать длительность обострений и период пребывания в стационаре; длительность их применения – обычно не более 5-7 дней)
При наличии признаков бактериальной инфекции – применять антибиотики (использованные по показаниям – уменьшают длительность обострения и продолжительность пребывания в стационаре, снижают риск ранних рецидивов; применяют внутрь, при необходимости – парентерально, обычно не более 5-7 дней)
Метилксантины (эуфиллин) не рекомендованы из-за риска развития ПЭ
При необходимости – неинвазивная вентиляция легких (у лиц с признаками острой дыхательной недостаточности, не имеющих противопоказаний – уменьшает период пребывания в стационаре и снижает летальность)
Постоянно контролировать жидкостный баланс (избегать чрезмерного внутривенного введения жидкостей)
