
- •8. Назначьте лечение
- •5.Проведите дифференциальный диагноз.
- •7.Назначьте лечение.
- •8. Существует ли вакцинопрофилактика данного заболевания
- •Назначьте лечение.
- •6.Назначьте лечение.
- •4. Назначьте лечение.
- •4. Назначьте лечение.
- •2. На основании каких типичных симптомов поставлен диагноз?
- •На основании каких типичных симптомов поставлен диагноз?
- •1. Поставьте клинический диагноз.
- •Поставьте клинический диагноз.
Задача №1
Девочка 2 лет, заболела остро: повысилась температура тела до 39°С, появился кашель, насморк, конъюнктивит. В последующие дни катаральные явления нарастали, конъюнктивит стал более выраженным, появилась светобоязнь. На четвертый день болезни температура тела 39,5°С, сыпь на лице, в последующие дни сыпь распространилась на туловище и на конечности, катаральные явления со стороны верхних дыхательных путей усилились. Направлена на госпитализацию.
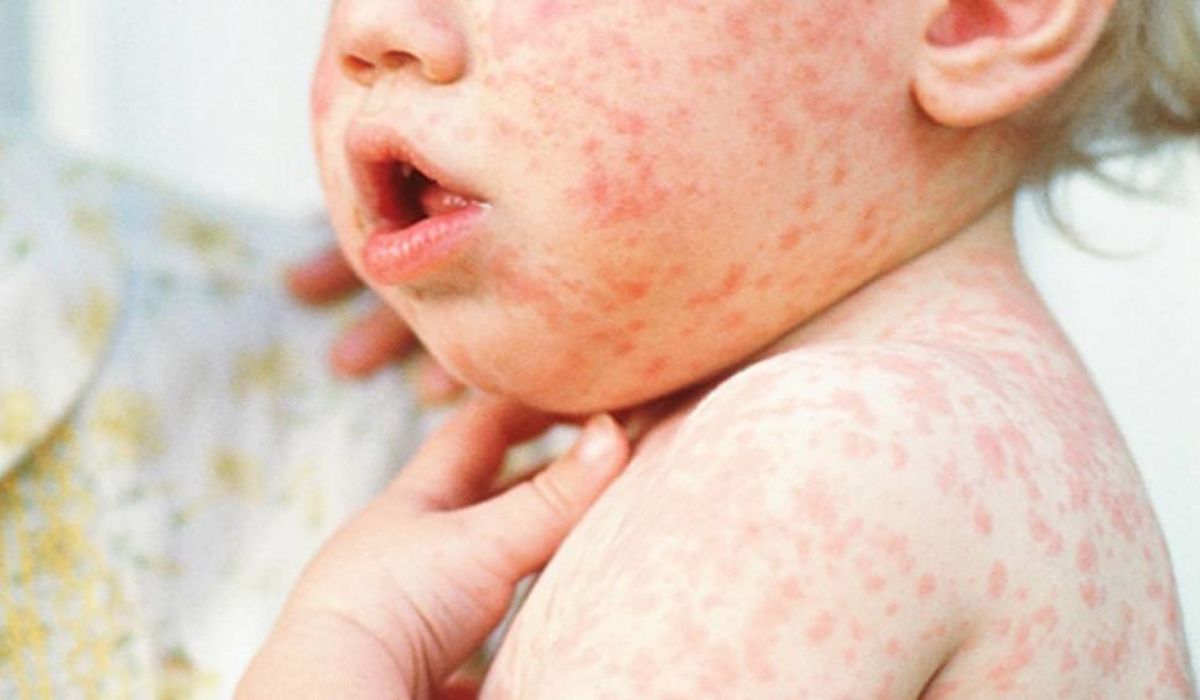
При поступлении: состояние средней тяжести, температура тела 38,2°С. Вялая. На лице, туловище, конечностях - обильная ярко-розовая сыпь пятнисто-папулезная, местами сливная. Лимфоузлы всех групп, особенно шейные увеличены, безболезненные. Дыхание через нос затруднено, из носа обильное слизисто-гнойное отделяемое. Конъюнктивит, слезотечение. В ротоглотке гиперемия миндалин, небных дужек, слизистая щек шероховата. Кашель влажный. В легких дыхание жесткое, выслушивается небольшое количество сухих и единичные влажные хрипы. Сердечные тоны громкие, ритмичные. Печень выступает из-под края реберной дуги на 1 см. Селезенка не пальпируется. Живот мягкий, безболезненный. Определяется урчание по ходу кишечника.
Общий анализ крови: НЬ - 130 г/л. Эр - 3,8х1012/л, Ц.П. - 0,87, Лейк -7,0х109/л, п/я - 5%, с/я - 42%, л - 49%, м - 4%, СОЭ - 20 мм/час.
Задание:
1. Поставьте клинический диагноз.
2. На основании каких типичных симптомов поставлен диагноз?
3. Какова динамика экзантемы при данном заболевании?
4. Каков патогенез поражения легких при данном заболевании?
5. Проведите дифференциальный диагноз.
6. Какие дополнительные лабораторные исследования необходимы для уточнения этиологии заболевания?
7. Какие осложнения возможны при данном заболевании?
8. Назначьте лечение.
10. Перечислите противоэпидемические мероприятия в очаге.
11. Существует ли вакцинопрофилактика данного заболевания.
ОТВЕТ НА ЗАДАЧУ № 1:
1. Ваш предварительный диагноз?
Корь, типичная форма, средней степени тяжести, гладкое течение.
2. Проведите обоснование диагноза.
Диагноз поставлен на основании:
· острого начала заболевания,
· интоксикационного синдрома
· катарального синдрома (ринит, конъюнктивит, гиперемия зева)
· синдрома экзантемы (на четвертый день болезни появилась на лице обильная ярко-розовая сыпь пятнисто-папулезная, местами сливная, которая в последующие дни сыпь распространилась на туловище и на конечности)
· поражения дыхательной системы (кашель влажный, в легких дыхание жесткое, выслушивается небольшое количество сухих и единичные влажные хрипы);
· данных общего анализа крови (нейтрофилез, увеличение СОЭ)
3. Какова динамика экзантемы при данном заболевании?
На 4-5 дни болезни появляется розоватая пятнисто-папулезная сыпь на лице, за ушами и на шее
На 2-е сутки сыпь полностью покрывает туловище и верхнюю часть рук
На 3-и сутки распространяется на руки и ноги
Сыпь имеет тенденцию к сливанию
Равномерно покрывает сгибательные и разгибательные поверхности
Располагается на неизмененном фоне кожи
Иногда принимает геморрагический характер
4. Каков патогенез поражения легких при данном заболевании?
Специфическая коревая пневмония (ранняя) – отличается тяжелым течением
Обусловленные присоединением бактериальной инфекции (поздние) – возникают в период пигментации. После нормализации температуры тела отмечается новый подъем,
одышка, цианоз и физикальные изменения в легких.
Наиболее тяжело протекают удетей до 2-х лет, может быть летальный исход
5. Проведите дифференциальный диагноз.
Краснуха
Энтеровирусная экзантема
Парвовирусная В 19 инфекция с наличием инфекционной эритемы
Лекарственная и пищевая аллергия
В катаральном периоде: грипп, ОРВИ негриппозной этиологии, аденовирусная инфекция
6. Какие дополнительные лабораторные исследования необходимы для уточнения этиологии заболевания?
· серологическая диагностика: выявление IgM к вирусу кори методом ИФА,
· нарастание в 4 раза специфических IgG методом парных сывороток (реакция нейтрализации, РТГА, РПГА);
· выявление вирусной РНК методом ПЦР,
· антигенов вируса методом иммунофлюоресценции;
7. Какие осложнения возможны при данном заболевании?
Специфические
Неспецифические
• Ранние
• Поздние
1 Органы дыхания: пневмония, ларингит, ларинготрахеит, бронхит,
бронхиолит, плеврит
2 Пищеварительная система: стоматит, энтерит, колит
3 Нервная система: энцефалит, менингоэнцефалит, менингит, миелит
4 Органы зрения: конъюнктивит, блефарит, кератит,
кератоконъюнктивит
5 Органы слуха: отит, мастоидит
6 Мочевыделительная система: цистит, пиелонефрит
7 Кожа: пиодермия, абсцесс, флегмона
8 Иммунная система: подавление Т- и В- клеточных иммунных
реакций (состояние анергии), высокий риск бактериальных
осложнений
8. Назначьте лечение
· Стационарное лечение
· постельный режим до 9 дня болезни (включая 2-3 дня нормальной температуры)
· молочно-растительная диета
· обильное питье
· исключить яркий свет, закапывать в глаза офтальмоферон по 1-2 кап до 6-8раз в сутки.
· полоскание рта после еды
· противовирусная терапия:
Виферон® 150 000 ME по 1 суппозиторию 2 раза/сут через 12 ч ежедневно в течение 5 суток.
гриппферон по 2 дозы в каждый носовой ход 3–4 раза в день
· амоксиклав 200 мг х 3 раза
· отхаркивающие препараты (амбробене 2,5 мл х3 раза),
· антигистаминные препараты (супрастин 1/3 таб.х2 раза)
10. Противоэпидемические мероприятия в детском коллективе, который посещает ребенок.
Экстренное извещение
Изоляция больного ребенка до 5 дня от появления высыпаний.
Заключительная дезинфекция не проводится, помещение проветривается, влажная уборка
Разобщение контактных с 8 до 17 дня.
Возможно введение иммуноглобулина в первые 5 дней после контакта, тогда разобщение удлиняется до 21 дня.
Для экстренной вакцинации используется живая коревая вакцина контактным не болевшим детям старше 12 мес.
Вводится в течение первых 5 дней от момента контакта.
11. Профилактика
• Проводится живой коревой вакциной отечественного производства, а также импортным препаратам, согласно календарю
• Прививочные реакции в виде повышения температуры тела, катаральных явлений, необильной бледно-розовой сыпи могут иметь место в период с 5 по 15 день не более 2-3 дней у 5-15%.
• Детям, не болевшим корью и не привитым против кори, в возрасте от 3 месяцев до 2 лет, а также независимо от возраста ослабленным и больным интеркуррентными заболеваниями, по эпидемическим показаниям вводится иммуноглобулин .
Оптимальные сроки введения препарата -3-5 день от момента контакта
Задача №2.
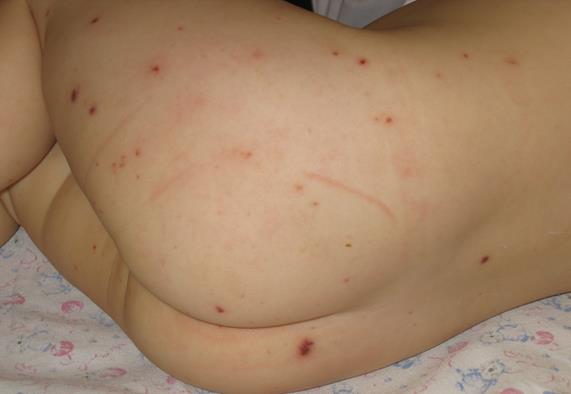
Ребенок в возрасте 5-х лет, посещающий ДДУ. Заболел остро, когда утром повысилась температура до 39°С. После приема Парацетамола температура снизилась до 38,7°С и сохранялась на субфебрильных цифрах в течение суток. Отмечалась слабость, вялость, отказ от еды. Ребенок был очень сонлив, заторможен, постоянно спал. На второй день утром температура тела повысилась до 40°С. Мать заметила необильную розовую сыпь на коже бедер, ягодиц и вызвала скорую помощь. Ребенок осмотрен врачом скорой помощи, который ввел внутримышечно литическую смесь. При осмотре: состояние ребенка расценено как тяжелое. Температура - 39,5°С, ЧДД – 50 в минуту, ЧСС – 155 в минуту. АД – 90/50 мм рт. ст. В сознании, но очень вялый, на осмотр реагирует негативно, плачет. Кожные покровы бледные с цианотичным оттенком, усиливающимся при беспокойстве. На ягодицах, задних поверхностях бедер, голеней имеется необильная геморрагическая «звездчатая» сыпь с некрозом в центре, размером от 0,5 до 1,5 см, не исчезает при надавливании. В ротоглотке отмечается гиперемия небных дужек, миндалин, зернистость задней стенки глотки, налетов нет. В легких дыхание учащено, жесткое, хрипы не выслушиваются. Тоны сердца приглушены, ритмичны. Живот мягкий, безболезненный. Печень и селезенка не пальпируются. Последний раз мочился час назад. Стула не было. Менингеальных знаков нет.
Вопросы:
1. Сформулируйте полный клинический диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Тактика ведения больного.
4. Специфическая профилактика данного заболевания.
5. Противоэпидемические мероприятия в очаге инфекции.
1. Сформулируйте полный клинический диагноз.
Менингококковая инфекция, генерализованная форма, менингококкемия.
2. Обоснуйте поставленный Вами диагноз
Диагноз поставлен на основаниио:
-строго начала заболевания с выраженных явлений интоксикации;
-жалоб на высокую температуру,
-сонливость, слабость;
-данных объективного осмотра (геморрагическая звѐздчатая сыпь с некрозом в центре).
3. Тактика ведения больного
Госпитализация в инфекционное боксированное отделение (стационар с наличием ОРИТ). Жаропонижающая терапия.
4. Специфическая профилактика данного заболевания.
Вакцинопрофилактика (вакцина менингококковой группы А полисахаридная сухая (Менинго-А) и Менинго А+С. Рекомендуют детям старше года в очагах инфекции, а также для массовой вакцинации во время эпидемии. Курс вакцинации - 1 инъекция.
5. Противоэпидемические мероприятия в очаге инфекции.
Изоляция больного или бактерионосителя. Экстренное извещение в Роспотребнадзор. Бактериологическое обследование контактных лиц с интервалом от 3 до 7 дней. Заключительная дезинфекция. Выписка из стационара после двукратно отрицательного бактериологического анализа.
Задача №3
Мальчик 3-х лет заболел остро, стал жаловаться на боли в животе, оказывался от еды, один раз была рвота, температура тела - 38°С. с подозрением на аппендицит направлен на госпитализацию. При осмотре в данном приемном отделении: продолжал жаловаться на сильные боли в животе. Состояние средней тяжести, возбужден, кожные покровы гиперемированы, склерит, слизистая оболочка дужек и мягкого неба гиперемированы, с выраженной зернистостью. Живот равномерно вздут, болезнен при пальпации в области пупка. Симптомов раздражения брюшины нет. Анус сомкнут.
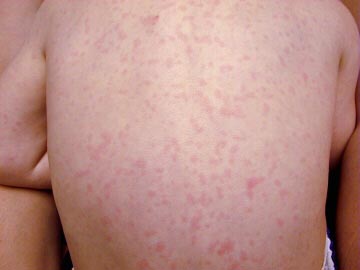
На пятый день болезни температура критически упала до нормальных величин, а на теле появилась розовая пятнисто-папулезная сыпь. Сыпь держалась одни сутки и исчезла без пигментации.
Общий анализ крови: НЬ - 130 г/л, Эр - 4,0х1012/л; Ц.П. - 0,86; Лейк- 3,6х109/л, п/я - 2%, с/я -29%, э - 2%, л - 55%, м - 2%, СОЭ - 8 мм/час.
Задание:
Поставьте клинический диагноз.
Какие другие клинические синдромы известны при данном заболевании?
Каков патогенез абдоминального синдрома при этом заболевании?
Какие дополнительные лабораторные исследования Вам понадобятся для уточнения диагноза?
Проведите дифференциальный диагноз.
Оцените данные лабораторных исследований.
Назначьте лечение.
Существует ли вакцинопрофилактика данного заболевания?
ОТВЕТ НА ЗАДАЧУ № 3:
1. Ваш предварительный диагноз?
Энтеровирусная инфекция, средней степени тяжести: герпангина, энтеровирусная миалгия, энтеровирусная экзантема.
2. Какие еще клинические проявления возможны при данном заболевании.
а) Экзантема полости рта и конечностей (энтеровирусная пузырчатка)- Вирусы Коксаки А 16, В 2,5 и ЕНСО 71.
Клиника:
· общеинфекционный синдром
· лихорадка 2-5 дней, иногда волнообразная
· везикулезная сыпь на стопах, кистях: симметричные
· дистально расположенные красные папулы и вытянутые
· везикулы на красном основании,
· чаще появляется на 3-й − 4-й день болезни
· появление высыпаний сопровождаются температурной реакцией
· пузыри могут вскрываться, отмечается крупнопластинчатое шелушение
· герпангина, гастроэнтерит, миалгия и др.
б) Поражение нервной системы (серозный менингит, менингоэнцефалит, о.вялый паралич), энцефаломиокардит новорожденных;
серозный менингит:
· подъем заболеваемости лето-осеньn
· выраженная температурная реакция, возможно наличие субфебрильной или нормальной температуры
· резкая головная боль
· возбуждение или сонливость
· повторная «мозговая рвота», не приносящая облегчения
· у детей младшего возраста иногда судороги
· старшего возраста: делирий
· появление менингеальных мозговых симптомов на 2-3 день болезни
· умеренные, диссоциация менингеальных симптомов
· у 15-30% пациентов отсутствие менингеальных знаков
· менигеальные симптомы на фоне нормальной температурной реакции, но выраженной головной боли
· гиперемия щек, склерит, сухие губы, изменения в ротоглотке
в)энтеровирусная лихорадка;
г)поражения сердца (миокардит, перикардит);
д)гепатит;
е)поражения глаз (геморрагический конъюнктивит, увеит);
ж) геморрагический орхит, эпидидимит.
3. Каков патогенез абдоминального синдрома при этом заболевании?
Боли связаны с миалгией и мезаденитом. Входными воротами инфекции являются слизистая оболочка не только носоглотки, но и тонкой кишки. Вирус проникает в эпителий слизистой кишечника и лимф.узлы. В последующем происходит репликация возбудителя в лимфоидной ткани и эпителиальных клетках кишечника, мезентериальных лимфатических узлах.
4. Какие дополнительные лабораторные исследования Вам понадобятся для уточнения диагноза?
ОАМ- мб протеинурия, цилиндрурия, микрогематурия ( при токсическом поражении почек)
ИФА – обнаружение АГ энтеровируса в кале.
ПЦР – обнаружение РНК энтеровируса в кале, крови, носоглоточных смывах.
РПГА (используются парные сыворотки) – увеличение титра АТ в 4 раза и больше
Дополнительно:
Б/х крови: АЛАТ, АСАТ, амилаза крови, дикастаза вмоче
ЭКГ, ЭХО-КГ-признаки миокардита,сердечной недостаточности
Рентген гр.кл.-признаки пневмонии
КТ,МРТ головы-отек головного мозга, признаки менингоэнцефалита
УЗИ ОБП: размеры печени, селезенки
