
1 Общая эпидемиология. Понятие об инфекции. Эпидемический процесс / Справочный материал к теме
.docСправочный материал к теме «Эпидемический процесс».
1.2.1. Определение. Эпидемический процесс – это цепь следующих друг за другом инфекционных состояний, от бессимптомного носительства до манифестных заболеваний, вызванных циркулирующими в коллективе возбудителями инфекции (инвазии). Проявляется в виде эпидемических очагов с одним или несколькими случаями болезни или носительства.
В других случаях эпидемический процесс определяют как процесс взаимодействия возбудителя – паразита и организма людей на популяционном уровне, проявляющейся при определённых социальных и природных условиях единственными и (или) множественными заболеваниями, а так же бессимптомными формами инфекции.
Оба эти определения не являются противоречащими, а друг друга дополняющими.
1.2.2. Движущие силы эпидемического процесса. Эпидемический процесс возникает и поддерживается непрерывностью взаимодействия трех непосредственных движущих его сил (факторов, звеньев): 1) источник возбудителя (инфекции), инвазии), 2) механизма передачи возбудителя и 3) восприимчивости населения к данной инфекции (инвазии). При выключении хотя бы одного из этих звеньев эпидемический процесс прекращается. На этом свойстве эпидемического процесса основывается система противоэпидемических мер.
Движущими силами эпидемического процесса являются также природные и социальные факторы. Но если отсутствие любого из трех основных звеньев эпидемического процесса ведет к прерыванию эпидемического процесса, то влияние природного и социального факторов в большинстве случаев не приводит к его прекращению, а оказывают на него тормозящее или активизирующее действие.
1.2.3. Эпидемический очаг - место пребывания источника инфекции с окружающей его территорией в пределах возможного механизма передачи возбудителя. Границы эпидемического очага определяются особенностями инфекции, а также социальной и природной среды, от которых зависят возможности и масштабы реализации механизма передачи инфекции. Так, эпидемический очаг сыпного тифа - это место, где находится больной, лица, соприкасавшиеся с больным, и вещи, на которых могут оказаться заразившиеся от больного вши. Такой очаг может ограничиваться одной квартирой, деревенским домом, общежитием, а может выходить за пределы населенного пункта.
При кори эпидемический очаг - это территория, где находится больной и где перемещается инфицированный воздух (квартира, детский сад, школа).
При инфекциях, возбудители которых передаются окрыленными кровососущими членистоногими (малярия), эпидемический очаг может охватывать значительную площадь в пределах передвижения инфицированных членистоногих (комаров).
Эпидемический очаг антропонозной инфекции существует до тех пор, пока есть восприимчивые люди, при зоонозах одновременно могут существовать как эпизоотический, так и эпидемический очаги. Эпидемический очаг зоонозной инфекции, как правило, прекращает существование после выздоровления больного, так как в большинстве случаев человек является биологическим тупиком, а эпизоотический очаг может существовать неопределенно долгое время.
Эпидемические очаги разделяют на локальные и распространенные, с единичным или множественными случаями заболевания, заносного или местного происхождения, острого или затяжного течения, с веерообразной, цепной или смешанной передачей возбудителей. Кроме того, эпидемические очаги могут различаться по путям передачи (водный, пищевой, контактно-бытовой и т.д.).
1.2.4. Природный очаг - взаимоотношения животных-резервуаров и патогенного паразита в определенных ландшафтных условиях. Природные очаги, а соответственно и возбудители в них существуют независимо от человека и развиваются по законам эпизоотий. Но в определенных условиях происходит вынос инфекционного агента-возбудителя за пределы природного очага в человеческое общество (более подробно см. 7.0).
1.2.5. Первое звено. Характеристика источника инфекции. Из источников инфекции выделение патогенных микроорганизмов происходит при любой форме течения инфекционного процесса: при ярко выраженном заболевании, стёртом и хроническом его течении, а также при различных видах носительства (бессимптомной инфекции)
Человек как источник инфекции, может представлять опасность для окружающих в двух случаях: в случае болезни и в случае заразоносительства.
Под носительством следует понимать такое состояние организма, при котором выделение во внешнюю среду возбудителей инфекционных заболеваний не сопровождается какими-либо клиническими проявлениями болезни.
При «здоровом» носительстве возбудитель в организме хозяина живет, развивается, размножается, способен выделяться во внешнюю среду, но признаков болезни, т.е. симптомов, нет. Так, при менингококковой и стрептококковой инфекциях нарушений состояния здоровья часто не наблюдают, но на слизистой оболочке носоглотки часто обнаруживают возбудителей. Кроме того, выделяют кратковременное (транзиторное) носительство у лиц, иммунизированных вследствие перенесённого ранее заболевания (или вследствие эффективной иммунизации). «Здоровым» человека-заразоносителя называют, конечно, условно. Если в организме человека присутствует развивающийся патогенный микроорганизм и организм хозяина реагирует определенными патофизиологическими и иммунологическими сдвигами, а внешне это взаимодействие ничем не проявляется, т.е. нет признаков болезни, то называть такого человека здоровым не является правильным. Этот термин скорее является традиционным, чем научным.
Реконвалесцентным называется носительство после перенесенной инфекционной болезни, которое в зависимости от длительности называют острым (до 3-х месяцев после выздоровления) или хроническим (более трех месяцев).
В целом носительство любых возбудителей, ввиду отсутствия симптомов болезни, определяется в лабораторных исследованиях лишь на основании выделения чистой культуры или полимеразно-цепной реакции. Эпидемиологическое значение носительства очень велико, особенно «здорового» и «хронического». На современном этапе ряд инфекционных болезней существует в основном благодаря превалированию заразоносительства как наиболее частой и наиболее трудно распознаваемой формы проявления инфекции.
Цикличность инфекционного процесса. Инфекционным болезням свойственно циклическое течение, т.е. последовательная смена периодов: инкубационного, продромального, разгара болезни, выздоровления (реконвалесценции) либо смерти больного.
Эпидемиологическое значение каждого из периодов инфекционной болезни зависит от выделения источником инфекции возбудителя во внешнюю среду.
Первым периодом инфекционной болезни является инкубационный. Инкубационный период – это период от момента заражения человека до первых клинических проявлений. В этот период в организме заразившегося происходит размножение, накопление возбудителя и продвижение его к постоянному месту локализации (каждому микроорганизму свойственен тропизм к определенным органам и системам хозяина). Инкубационный период по длительности может быть от нескольких часов (пищевые токсикоинфекции, холера, грипп) до нескольких недель (брюшной, сыпной тиф), месяцев (вирусные гепатиты В, С) или даже лет (ВИЧ-инфекция, лепра). В инкубационном периоде, в большинстве случаев, выделение возбудителя во внешнюю среду не происходит, а зараженный человек опасности для окружающих не представляет. Однако, при некоторых инфекционных болезнях (вирусный гепатит А, сыпной тиф, ВИЧ-инфекция) в инкубационном периоде, когда признаков болезни еще нет, человек уже способен передавать возбудителя, что представляет огромную опасность. Опасность заключается, прежде всего, в том, что, в этом периоде симптомов болезни нет, заразившийся человек не знает о близкой своей болезни, к медицинским работникам он не обращается. Такой источник инфекции не выявляется, диагностировать подобное состояние в практическом здравоохранении в настоящее время почти не представляется возможным. Это является одной из причин малоэффективных противоэпидемических мер при вирусном гепатите А, возможны и известны случаи заражения от источника инфекции в инкубационном периоде при ВИЧ-инфекции, вирусных гепатитах В и С при медицинских манипуляциях.
Следующий период - продромальный. Продромальный период – это период неспецифических симптомов болезни. В этом периоде при большинстве инфекционных болезней возбудитель уже способен передаваться к другому человеку или выделяется во внешнюю среду. Очень многие инфекционные болезни в продромальном периоде имеют схожие клинические проявления (лихорадка, слабость, недомогание, ломота в теле, артралгии и т.д.). По этой причине правильный диагноз в этом периоде установить довольно трудно и довольно часто диагноз ставится ошибочный. В отсутствие правильного диагноза провести адекватные противоэпидемические меры не представляется возможным.
У больного человека в разгар болезни, когда есть все специфические симптомы болезни, высоковирулентный возбудитель в большинстве случаев выделяется во внешнюю среду наиболее интенсивно. Но при некоторых инфекциях интенсивность выделения в разгар болезни падает (вирусный гепатит А), а в других случаях выделение патогена в течение всего этого периода сохраняется и продолжается вплоть до периода поздней реконвалесценции (брюшной тиф, шигеллез). В отдельных случаях, в соответствии с патогенезом данной инфекционной болезни, больной человек может выделять возбудителей во внешнюю среду не с первых дней клинического заболевания (брюшной тиф, паратифы А и В) или быть вовсе безопасным после дезинсекции (сыпной и возвратный тифы).
И, наконец, период реконвалесценции – период восстановления поврежденных функций. Симптомы болезни угасают, выделение возбудителя прекращается, больные эпидемиологически становятся безопасными. Однако при некоторых болезнях (дифтерия, шигеллез, брюшной тиф) продолжается выделение возбудителя, которое называется острым или хроническим реконвалесцентным носительством.
Реконвалесцентное носительство, наблюдающееся у лиц, перенесших данное заболевание. По срокам длительности этого состояния условно различают острое носительство - выделение возбудителя длится менее трех месяцев и хроническое - свыше трех месяцев. У хронических носителей это явление принимает чаще всего перемежающийся характер.
Основными противоэпидемическими мерами, направленными на нейтрализацию первого звена эпидемической цепи, т.е. источника возбудителя инфекции являются: а) ранний и правильный диагноз болезни и б) изоляция источника.
Установление верного диагноза и изоляция источника инфекции предполагает принятие научно обоснованных мер по исключению эпидемического влияния выделителя возбудителя на окружающих людей и выдвинуть наиболее вероятные гипотезы возникновения очага инфекции с целью последующей его ликвидации. Лабораторные методы, которыми подтверждается диагноз позволяют отнести возбудителя к антропонозам, зоонозам или сапронозам, установить ретроспективную цепь движения патогенна с последующим принятием мер по ее прерыванию. Изоляция больного предполагает предотвращение дальнейшего распространение возбудителя. Изолировать больного можно по месту жительства, если этому позволяют условия, или госпитализировать в лечебное учреждение. Госпитализация в стационарное учреждение проводится по клиническим (по тяжести течения болезни) или эпидемиологическим показаниям (при отсутствии условий изоляции по месту жительства).
1.2.6. Второе звено. Механизм передачи возбудителей. Вторым звеном эпидемического процесса является механизм передачи возбудителей инфекционных болезней. Это звено является очень важным, так как направлено на сохранение паразита как биологического вида в природе и обеспечивает его эстафету от источника инфекции к новому, восприимчивому организму. Тип механизма передачи зависит от локализации возбудителя в организме источника инфекции. Каждый из возбудителей эволюционно выбрал путь движения при смене хозяина, отправной точкой для начала этого движения является место в организме хозяина, где паразит живет и размножается.
Механизмом передачи возбудителя инфекционной болезни называется, способ, при помощи которого возбудитель перемещается из зараженного в восприимчивый организм. Другими словами, это способ смены индивидуального хозяина паразита - явление, лежащее в основе существования паразитизма как биологической категории. Даже пожизненное пребывание паразита в организме хозяина без возможности переселения в новый, свежий организм означало бы его смерть вместе со смертью хозяина, и, следовательно, прекращение существования вида.
Механизм передачи возбудителей инфекционных болезней (инфекции) - многоэтапный процесс, характеризующийся последовательным чередованием трех фаз: 1) выведение возбудителя из организма источника во внешнюю среду; 2) пребывание возбудителя во внешней среде; 3) внедрение возбудителя в свежий организм биологического хозяина.
Передача возбудителя от человека к человеку, т.е. между особями одного поколения называется горизонтальной, переход инфекционного агента от матери к плоду, т. е. от одного поколения к другому называется вертикальной.
Рассмотрим конкретные горизонтальные механизмы передачи при антропонозах, обеспечивающие циркуляцию возбудителя в природе:
а) при локализации возбудителя в кишечнике его выведение может происходить только с испражнениями или рвотными массами, а внедрение через рот. Поэтому механизм его передачи получил название фекально-оральный, заражение осуществляется путем заглатывания паразита. (Рис. 1).
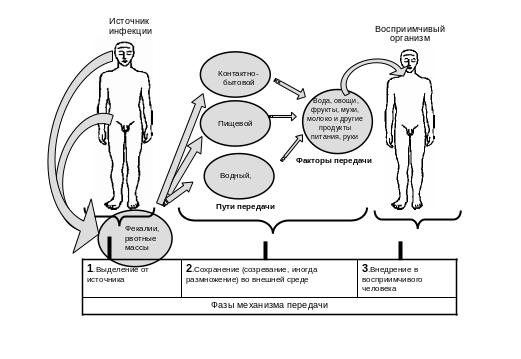
Рис. 1. Фекально-оральный механизм передачи
б) специфическая локализация паразита в дыхательных путях определяет его выведение с выдыхаемым воздухом, в котором возбудители находятся в составе аэрозолей. Внедрение возбудителя осуществляется также через воздух, при вдыхании. Механизм передачи в данном случае обозначается как аэрозольный, иногда его называют капельный (воздушно-капельный), акт заражения совершается путем ингаляции возбуди теля. (Рис. 2).
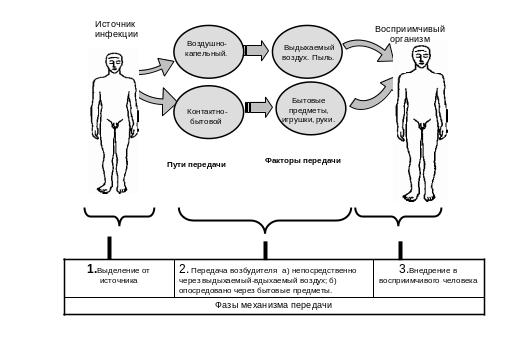
Рис. 2. Аэрозольный механизм передачи
в) при локализации возбудителя в крови, он не имеет выхода в окружающую среду, находится в замкнутом пространстве, поэтому естественным механизмом перемещения является его перенос с помощью кровососущего членистоногого (клеща, комара). Этот способ получил название трансмиссивного, в новый организм возбудитель попадает путем инокуляции при укусе (малярия, сыпной тиф, чума), при этом возбудитель может размножаться в организме переносчика (чума) или даже продолжать цикл своего развития (малярия). (Рис. 3).

Рис.3. Трансмиссивный механизм передачи.
г) специфическая локализация возбудителя на внешних покровах - коже и слизистых оболочках, определяет переход возбудителя путем непосредственного и опосредованного контакта между источником инфекции и восприимчивым организмом. Такой механизм называется контактным. (Рис. 4).
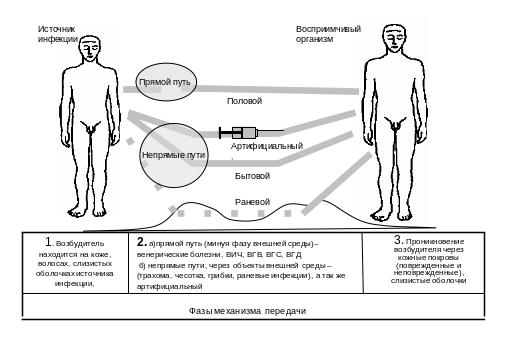
Рис. 4. Контактный механизм передачи.
При вертикальном механизме (герминативный, внутриутробный, трансплацентарный) возбудитель болезни переходит от матери к плоду. Вертикальной передачей или вертикальным заражением считается передача возбудителя в течение всего пренатального (антенатального, внутриутробного) периода, включающего период развития, протекающий от зачатия до рождения. В организм плода возбудитель может проникать:
Через половые клетки (краснуха, цитомегаловирусная инфекция)
Через плаценту: корь краснуха ЦМВ, ВГС, ВГВ, ВГД, ВИЧ.
Восходящим путем через шейку матки (стафило- и стрептококки)
Интранатально (во время родов).
Особенности вертикального механизма передачи:
-Большинство возбудителей способных передаваться вертикально относятся к вирусам.
-Большинство антропонозов, передающихся вертикально, относятся к капельным инфекциям, зоонозов - к кишечным.
-Вертикальный механизм для возбудителей является второстепенным, дополнением к одному из четырех горизонтальных. Врождённые заболевания являются результатом вертикального заражения.
Зоонозные инфекции реализуют переход в организм восприимчивого человека с помощью аэрозольного механизма (орнитоз), фекально-орального (бруцеллез, лептоспирозы, биогельминтозы), трансмиссивного (чума, клещевые спирохетозы, риккетсиозы), контактного (бешенство, содоку, сап).
Возбудители сибирской язвы, чумы, туляремии, листериоза и др. могут использовать несколько механизмов передачи (фекально-оральный, контактный, трансмиссивный), частота которых зависит от сложившейся эпидемиологической ситуации.
1.2.7. Факторы передачи. Между фазой выведения и фазой внедрения возбудитель пребывает то или иное время во внешней среде. Очень длительное пребывание (за исключением возбудителей, приспособленных к этому, например спорообразующих) является губительным для паразита, он должен быть перенесен еще жизнеспособным в новый организм. Эту эпидемиологическую функцию берут на себя элементы внешней среды, т. е. различные предметы и объекты, загрязненные возбудителями.
Элементы внешней среды, обеспечивающие передачу возбудителя от источника до восприимчивого организма, называются факторами передачи заразного начала.
Фактор передачи входит в состав механизма передачи возбудителей инфекции, причем роль фактора заключается в том, что он или они (факторы) способны доставлять патогенные агенты от источника к здоровому индивидууму именно в тот орган или участок тела, который соответствует тропности возбудителя т.е. месту локализации данного паразита.
Наиболее типичными факторами передачи возбудителей при различных механизмах заражения являются:
При фекально-оральном механизме передачи кишечных инфекций специализированными факторами следует считать: воду, почву, загрязненные руки, предметы обихода. Факторы передачи, которые относятся к продуктам питания называют алиментарными.
При воздушно-капельном механизме передачи возбудителей инфекции дыхательных путей универсальным фактором передачи является воздух. В воздухе, загрязненном возбудителями этих болезней, заразное начало находится в виде частиц капельного (жидкостного) аэрозоля или сухой пыли.
При попадании более устойчивых видов или особей возбудителей на предметы обихода, игрушки и другие объекты, в том числе на школьные принадлежности, белье, инструменты и т. п., также возможно заражение, в таких случаях говорят о бытовых факторах передачи (например, при оспе, дифтерии, скарлатине, эпидемическом паротите).
При трансмиссивном механизме передачи возбудителей кровяных инфекций факторами передачи служат живые переносчики, относящиеся к типу членистоногих. В их числе эпидемиологическую роль играют представители отряда клещей, блох, семейства комаров, вшей, москитов, кровососущих мух.
Основная часть этих живых переносчиков является специфической для данной инфекции и обязательным участником ее циркуляции в природе, более того, в организме ряда членистоногих возбудитель проходит определенный биологический цикл или простое размножение (плазмодий малярии в организме комара, возбудители сыпного и возвратного тифов в организме вши, возбудитель чумы в организме блохи и т. д.).
При контактной передаче заразного начала инфекции наружных покровов в ряде случаев заражение имеет место без участия элементов внешней среды (в процессе полового акта, при соприкосновении или при укусе).
1.2.8. Путь передачи возбудителя это совокупность факторов, определяющих способ проникновения возбудителя в восприимчивый организм и обеспечивающих циркуляцию возбудителя в конкретных условиях места и времени. Попадая во внешнюю среду, при перемещении от источника инфекции к восприимчивому, возбудитель может воспользоваться несколькими однородными факторами, которые объединяет понятие путь передачи. К примеру, выделенный больным дизентерией человеком возбудитель шигеллеза попадает сначала в сточные воды, потом в воду открытого водоема, затем может попасть в питьевую воду и далее в организм восприимчивого человека. В данном конкретном случае мы констатируем водный путь передачи и три фактора передачи: сточные воды, вода открытого водоема и питьевая вода. Таким же образом выделяются воздушно-пылевой, контактно-бытовой (через предметы домашнего обихода), пищевой, половой и другие пути передачи.
Отдельно следует выделить путь передачи артифициальный (от лат. artificium - искусство) путь передачи, не природный, искусственно созданный. В литературе иногда его называют парентеральный, кровяной, сывороточный, инъекционный, шприцевой, инструментальный. Этот путь реализуется при различных медицинских и немедицинских (наркоманы) манипуляциях при нарушении противоэпидемического режима в медицинских учреждениях через медицинские инструменты и приборы, при переливании крови, инъекциях и других вмешательствах, сопровождающихся нарушением целостности кожных покровов и слизистых оболочек.
Кроме уже рассмотренных трех звеньев другими движущими силами эпидемического процесса являются природные и социальные факторы.
К природным следует отнести факторы, оказывающие влияние на популяцию возбудителя, понижая или повышая его биологические свойства патогенности (вирулентности), агрессивности, изменчивости и т.п., которые способствуют ослаблению или интенсификации эпидпроцесса. Стихийные природные явления - наводнение, землетрясение и другие экстремальные явления в природе активизируют эпидемический процесс. Особенности годового биологического цикла, отмечаемого у животных, существенно влияют на активность эпизоотического, и косвенно - эпидемического процессов.
Природные факторы определяют сезонные подъемы или спады заболеваемости, и ее многолетнюю цикличность (колебание уровня заболеваемости на протяжении нескольких лет), влияют на численность переносчиков возбудителей трансмиссивных болезней (например, благоприятствуют или, наоборот, препятствуют вылету малярийного комара, выплоду клещей). Эти факторы влияют не только на активность механизма передачи возбудителей, но и на физиологическое (включая иммунологическое) состояние организма человека, повышая или понижая его естественную резистентность и формирование иммунитета (например, болезни, характер питания, возрастные и половые особенности человека).
Под социальными факторами в эпидемиологии понимают всю сложную совокупность условий жизни людей. Плотность расселения, санитарные условия и качество жилища, система водоснабжения, удаления и обезвреживания нечистот, условия труда, быта, питания, транспорта, благосостояния, общая и санитарная грамотность населения, его культура, миграционные и другие демографические процессы, уровень медицинской науки, организация, обеспеченность и оснащенность органов здравоохранения и т. д. оказывают влияние на интенсивность эпидемического процесса. Давно известно влияние социальных потрясений (война, голод) на эпидемический процесс, в сторону его активизации. Урбанизация и связанные с ней миграционные процессы, развитие жилищного строительства, транспорта, загрязнением внешней среды, вырубка лесов, преобразование природных ландшафтов, мелиорация и т. п. изменили характеристику и течение эпидемического процесса ряда инфекционных болезней, как в сторону повышения его интенсивности, так и в сторону ее снижения. Мелиорация и осушение болот в средних широтах оказали значительное влияние на снижение заболеваемости малярией и способствовали ее ликвидации на определенных территориях. Усиление миграции населения способствует выносу (расползанию) некоторых возбудителей инфекции за пределы его ареала. Урбанизация, концентрация населения привела к интенсификации вспышек сальмонеллеза и т.д.
Противоэпидемическими мерами, направленными на разрыв механизма передачи служат общегигиенические меры (качественное водоснабжение, обеспечение населения безопасными продуктами питания, санитарно-гигиеническое воспитание населения), а так же дезинфекция и дезинсекция.
1.2.9. Классификация инфекционных болезней. Инфекционные болезни классифицируются по этиологии, естественной среде обитания, локализации возбудителя и механизму передачи.
По этиологическому признаку:
- вирусные;
- бактериальные;
- микоплазмозы;
- риккетсиозы;
- спирахетозы;
- микозы;
- протозоозы;
- гельминтозы;
- прионные.
В зависимости от естественной среды обитания возбудителей инфекционные болезни подразделяются на:
- антропонозы;
- зоонозы;
- сапронозы.
В зависимости от локализации возбудителя в организме хозяина и механизма передачи Л.В.Громашевский классифицировал все инфекционные болезни на четыре группы:
- Капельные инфекции, механизм передачи – аэрозольный;
- Кишечные инфекции, механизм передачи - фекально-оральный;
- Кровяные инфекции, механизм передачи трансмиссивный;
- Инфекции наружных покровов, механизм передачи – контактный.
1.2.10. Интенсивность эпидемического процесса на любой территории зависит от экологических особенностями возбудителя, иммунной прослойки населения, социальных факторов, географии и климата территории и других факторов. Уровень интенсивности оценивается заболеваемостью на 100 000 населения в конкретный отрезок времени.
Спорадическая заболеваемость - такой уровень эпидемического процесса, при котором в данной местности и при данной инфекции отмечается минимальное (обычное, многолетнее) число случаев.
Эпидемическая вспышка – групповое заболевание какой-либо инфекционной болезнью.
Эпидемия - резкая интенсификация эпидемического процесса, при которой происходит массовое поражение населения или отдельных его контингентов инфекционной (паразитарной) болезнью на обширной или ограниченной территории, на которой наблюдаются эпидемические вспышки или групповые заболевания (семейные, школьные, производственные и др.), связанные между собой.
