
3 Холецистит / Холецистит 1
.pdfПодобное деление условно, поскольку в клинической практике часто встречаются случаи, когда имеют место сочетанные поражения желчного пузыря и желчных протоков.
П е р и т о н е а л ь н ы е ф о р м ы хо л е ц и с т и т а характеризуются распространением воспалительного процесса по всей толще стенки желчного пузыря и его переходом за ее пределы.
Флегмонозный холецистит. Возникновению данной фор-
мы холецистита способствуют микробный фактор и нарушение эвакуаторной функции желчного пузыря. Воспалительный процесс быстро захватывает всю толщу стенки желчного пузыря, что приводит к гнойному пропитыванию ее и выходу инфекции за пределы желчного пузыря.
Клиническая картина флегмонозного холецистита характеризуется острым началом заболевания. У больного после погрешности в диете возникают сильные боли в правом подреберье с типичной иррадиацией по ходу правого диафрагмального нерва. Боли сопровождаются повторяющейся рвотой и повышением температуры тела до 38-390 С.
Больные с флегмонозным холециститом ведут себя беспокойно. Язык у них суховат, обложен. Верхние отделы живота отстают в акте дыхания. При пальпации живота отмечаются выраженная болезненность и напряжение мышц в правом подреберье. Симптом Ortner - Грекова резко положительный. Имеет место положительный симптом Mussy (болезненность при надавливании пальцем над ключицей справа между передними ножками грудино-ключично-сосковой мышцы). Несмотря на наличие мышечной защиты, у многих больных удается пальпировать увеличенный, напряженный и болезненный желчный пузырь или перивезикальный инфильтрат. В периферической крови обнаруживают увеличенное (до 15000-18000) количество лейкоцитов со сдвигом лейкоцитарной формулы влево.
Заболевание, как правило, прогрессирует с нарастанием явлений местного или общего перитонита.
128
Гангренозный холецистит - наиболее тяжелая форма острого холецистита, сопровождающаяся развитием местного или общего перитонита. Эта форма холецистита часто возникает в результате прогрессирования флегмонозного воспаления в стенке желчного пузыря. По мнению одних авторов, некрозу стенки желчного пузыря способствует тромбоз основного ствола или отдельных ветвей пузырной артерии. Другие исследователи считают гангрену стенки желчного пузыря следствием тяжелой инфекции при гиперергической аллергической сенсибилизации организма больного.
Клиническая картина при гангренозном холецистите во многом напоминает клиническую картину флегмонозного холецистита, но с более выраженной интоксикацией организма: заостренные черты лица, высокая температура тела, повторяющаяся рвота, сухой язык. При обследовании живота в правом подреберье выявляется симптом раздражения брюшины (симптом Щеткина - Blumberg).
Если при гангренозном холецистите вокруг желчного пузыря не успевает образоваться отграничивающий инфильтрат, симптом Щеткина - Blumberg определяется во всех отделах живота.
И с хо д ы о с т р о г о хо л е ц и с т и т а . Когда острый воспалительный процесс в желчном пузыре протекает на фоне блокады пузырного протока, может развиться острая эмпиема желчного пузыря (скопление гноя в просвете желчного пузыря). У больных с острой эмпиемой желчного пузыря, несмотря на проводимое противовоспалительное лечение, остается высокая температура тела, сопровождающаяся ознобом и повышенным потоотделением. Нередко выявляется легкая желтушность кожи и склер, продолжается тошнота и рвота. В правом подреберье определяется увеличенный, напряженный и болезненный желчный пузырь или воспалительный инфильтрат. Симптом Ortner - Грекова резко положительный. Картина белой крови свидетельствует о гнойном воспалительном процессе (выраженный лейкоцитоз, увели-
129
ченная СОЭ), в моче появляются белок, цилиндры, эритроциты - признаки токсического нефрита.
Перфоративный холецистит является следствием флег-
монозного или гангренозного воспаления стенки желчного пузыря. В результате некроза стенки желчного пузыря его инфицированное содержание выходит наружу. При этом содержимое желчного пузыря может выходить в свободную брюшную полость, вызывая развитие общего перитонита, или в полость, ограниченную воспалительным инфильтратом, либо в просвет спаянного с желчным пузырем полого органа.
Клиническая картина перфорации желчного пузыря во многом зависит от фазы развития воспалительного процесса в желчном пузыре, срока от начала заболевания и степени образования спаечного процесса вокруг желчного пузыря (от формирования отграничивающего инфильтрата). Перфорация стенки желчного пузыря и попадание его содержимого в свободную брюшную полость проявляется внезапным усилением боли в верхней половине живота с одновременным ухудшением общего состояния больного. На первый план выступает клиническая картина острого общего перитонита.
Если перфорация стенки желчного пузыря происходит в условиях сформированного отграничивающего брюшную полость инфильтрата, развивается картина ограниченного перитонита, подпеченочного абсцесса.
Перфорация в полый орган (желудок, двенадцатиперстную или ободочную кишку) ведет к образованию внутреннего желчного свища. В некоторых случаях попадание конкремента в просвет двенадцатиперстной кишки и его продвижение по кишечнику может стать причиной развития острой кишечной желчнокаменной непроходимости.
О б т ур а ц и о н н ы е ф о р м ы хо л е ц и с т и т а характеризуются наличием частичной или полной непроходимости магистральных желчевыводящих протоков, причиной которой может стать желчный камень, вышедший в печеночножелчный проток из желчного пузыря (холедохолитиаз), или
130
воспалительный (рубцовый) процесс, возникающий в дистальном отделе желчного протока вследствие повреждения его слизистой оболочки мелким конкрементом, проходящим в двенадцатиперстную кишку (стеноз большого дуоденального сосочка). Клиническая картина обтурационных форм холецистита проявляется развитием желтухи и острого холангита. Поскольку блокада дистального отдела желчного протока может привести к возникновению воспалительного процесса в поджелудочной железе, некоторые случаи холецистита, сопровождающиеся блокадой желчного протока, протекают как холецистопанкреатит.
Наиболее частым симптомом при обтурации магистральных желчных протоков является желтуха ( icterus) - состояние организма, сопровождающееся окрашиванием склер, слизистых оболочек и кожи в желтый цвет, возникающая в результате увеличения количества билирубина в крови больного. Поскольку гипербилирубинемия при осложненном калькулезном холецистите появляется при обтурации желчевыводящих протоков, желтуха носит механический характер, для которого характерно увеличение общего количества билирубина в крови за счет его прямой фракции.
Обтурация магистральных желчных протоков приводит к застою в них желчи (желчной гипертензии) и расширению их диаметра (холангиоэктазии). Застой желчи в желчевыводящей системе сопровождается морфологическими изменениями в ткани печени и нарушением ее функции. Печеночная недостаточность до настоящего времени считается наиболее частым и тяжелым осложнением механической непроходимости желчных протоков и в 50% случаев является причиной смерти больных в послеоперационном периоде.
Желтуха при желчнокаменной болезни, как правило, появляется после приступа болей в правом подреберье, которые характерны для болевых форм холецистита. При обследовании больных у них обнаруживается клиническая картина острого холецистита.
131
Нарушение оттока желчи в двенадцатиперстную кишку, возникающее на фоне острого воспалительного процесса в желчном пузыре, приводит к развитию воспаления и в системе желчевыводящих протоков - острому холангиту. Морфологические изменения в стенке желчных протоков при остром холангите могут быть представлены катаральным, флегмонозным или гангренозным воспалением.
Для клинической картины острого холангита характерно наличие признаков общей интоксикации организма. Основным симптомом острого холангита является высокая температура (до 39-400С), которая сопровождается ознобами, обильным потоотделением по ночам. Больные жалуются на тошноту, рвоту, отсутствие аппетита. В периферической крови выявляется лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличивается СОЭ.
Тесная анатомическая и функциональная взаимосвязь желчевыводящей системы и поджелудочной железы способствует тому, что при остром холецистите в воспалительный процесс вовлекается поджелудочная железа. Существует три точки зрения на механизм развития воспалительного процесса в поджелудочной железе при остром холецистите (хо л е - ц и ст о п а н к ре ат и т а ): 1) рефлюкс инфицированной желчи в проток поджелудочной железы при закупорке камнем большого дуоденального сосочка, при отеке или стенозе большого дуоденального сосочка у больных с общей ампулой для желчного и панкреатического протоков; 2) распространение воспалительного процесса с желчного пузыря на поджелудочную железу по кровеносным и лимфатическим сосудам; 3) нарушение эвакуации панкреатического сока при блокаде большого дуоденального сосочка.
Клиническая картина острого холецистопанкреатита представлена симптомами поражения как желчного пузыря и желчных протоков, так и поджелудочной железы. Больные жалуются на боли в правом подреберье или эпигастральной области, часто иррадиирующие в спину и имеющие опоясывающий характер. Нередко боли иррадиируют в левое
132
надплечье - левосторонний френикус-симптом. Рвота при холецистопанкреатите носит упорный мучительный характер. Температура тела 38-390 С.
При пальпации живота больные ощущают боль как в точке желчного пузыря, так и зоне расположения поджелудочной железы - над пупком. При глубокой пальпации левее и выше пупка нередко удается обнаружить ослабление пульсации брюшной аорты - положительный симптом Воскресенского. Вовлечение в воспалительный процесс хвоста поджелудочной железы проявляется появлением симптома MayoRobson (появление боли при пальпации в области левого ре- берно-позвоночного угла).
Уже в первые часы заболевания у больных с холецистопанкреатитом определяется повышение уровня амилазы крови и диастазы мочи. В периферической крови высокий лейкоцитоз и анэозинофилия.
Диагностика калькулезного холецистита и его ослож-
нений основана на комплексном обследовании больного с помощью специальных методов исследования, используемых
вдооперационном периоде и во время операции.
Впоследнее время основным специальным методом исследования для выявления патологического процесса в желчном пузыре, во внепеченочных желчных протоках и в поджелудочной железе является ультразвуковая томография. С помощью этого исследования можно обнаружить конкременты в желчном пузыре и установить форму воспаления желчного пузыря (рис.44). Оно выявляет патологический процесс, локализующийся в печеночно-желчном протоке, в большом дуоденальном сосочке и в поджелудочной железе (рис.45).
Выявить патологический процесс в желчном пузыре и в желчевыводящих протоках можно с помощью рентгенологического исследования, которое осуществляется посредством ряда методик:
I. Непрямое контрастирование желчевыводящей системы.
133
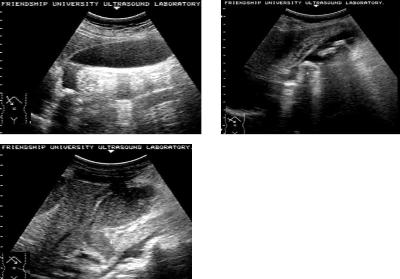
а |
б |
в |
Рис. 44. Ультразвуковые |
|
|
|
томограммы при остром |
|
холецистите: |
|
а - катаральная форма; |
|
б - флегмонозная форма; |
|
в - гангренозная форма |
|
(перфорация стенки) |
1.Простая обзорная рентгенография области печени и внепеченочных желчных протоков.
2.Экскреторная холецистохолангиография:
а) оральная; б) внутривенная.
II. Прямое контрастирование желчевыводящей системы.
1.Чрескожная холецистохолангиография под лапароскопическим контролем.
2.Чрескожная чреспеченочная холангиография под рентгенологическим контролем.
3.Чрескожная чреспеченочная холангиография под ультразвуковым контролем.
4.Эндоскопическая ретроградная холангиография.
5.Фистулохолецистохолангиография.
6.Операционная холецистохолангиография.
Методики рентгенологического исследования, основанные на непрямом (экскреторном) контрастировании органов желчевыводящей системы, в настоящее время практически не применяются, поскольку их информативность невелика. Что касается методик рентгенологического исследования, в основе которых лежит прямое контрастирование органов желче-
134
